Субтотальная колэктомия что это такое
а) Место проведения: стационар, операционная.
б) Альтернатива:
• Лапароскопический доступ.
• Колэктомия с формированием концевой илеостомы.
• Проктоколэктомия с формированием тонкокишечного J-резервуара или концевой илеостомой.
в) Показания для субтотальной колэктомии:
• Наследственный неполипозный колоректальный рак ННПРТК.
• Семейный аденоматоз толстой кишки и его аттенуированный вариант с возможностью сохранения прямой кишки ( 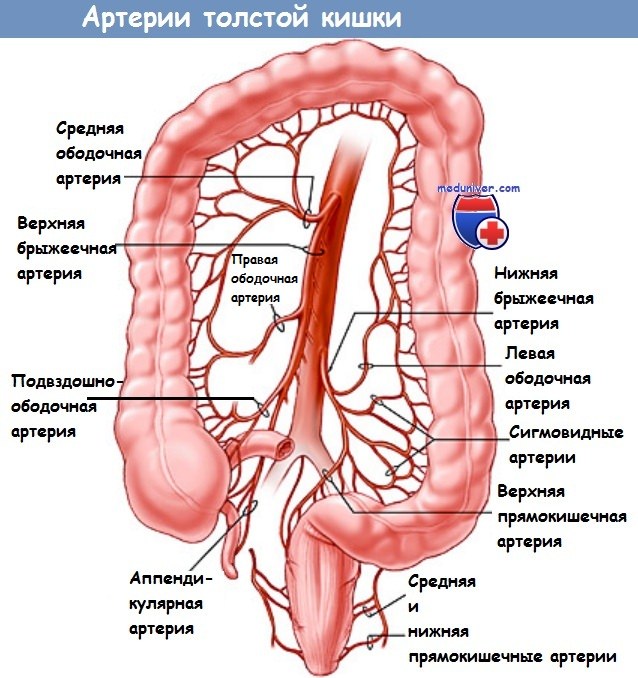
г) Подготовка к субтотальной колэктомии:
• Полное обследование толстой кишки с гистологическим исследованием во всех плановых случаях, маркировка татуировкой наиболее дистальных полипов, ректороманоскопия для выявления рака прямой кишки.
• Механическая подготовка кишки (традиционно) или без подготовки (развивающаяся концепция).
• Установка мочеточниковых стентов в случаях повторных операций или выраженных анатомических изменений (например, при воспалении).
• Маркировка места формирования стомы.
• Антибиотикопрофилактика.
• При ВЗК: физиологические исследования адаптационной способности прямой кишки; исследование тонкой кишки с помощью капсулы или КТ энтерографии для исключения признаков вовлечения, стрессовая доза стероидов (если необходима), прекращение приема других иммуносупрессоров.
д) Этапы операции субтотальной колэктомии:
1. Положение пациента: модифицированное положение для промежностного камнесечения.
2. Лапаротомия:
а. Средне-(нижне-)срединная: нижняя лапаротомия считается достаточной, если достижим желудок, в противном случае, разрез должен быть продлен выше пупка.
б. Альтернативный доступ: поперечная надлобковая лапаротомия (с пересечением прямых мышц), по Пфанненштилю (поперечное рассечение кожи и апоневроза с разведением прямых мышц живота).
3. Установка абдоминального ранорасширителя и ручных зеркал для экспозиции сначала правых, а затем левых отделов ободочной кишки.
4. Ревизия брюшной полости: местная резектабельность, вторичные патологические изменения (печень/желчный пузырь, толстая кишка, женские половые органы, тонкая кишка), другие изменения.
5. Определение дистальной границы резекции:
а. Колэктомия: верхнеампулярный отдел прямой кишки (слияние тений).
б. Субтотальная резекция (ННПРТК, медленнотранзитный запор): проксимальная часть сигмовидной кишки/уровень наиболее дистального полипа (ННПРТК) или средняя треть сигмы (медленнотранзитный запор).
6. Мобилизация правой половины ободочной кишки: начинается от илеоцекального соединения и продолжается вдоль латерального канала до печеночного изгиба. Анатомические ориентиры: мочеточник, двенадцатиперстная кишка (избегать травмы!).
7. Рассечение сальниковой сумки: онкологические принципы резекции требуют выполнения, по крайней мере, гемиоментэктомии со стороны опухоли; разделение желудочно-ободочной связки проводится в несколько этапов (при доброкачественном заболевании сальник можно сохранить, отделив его от поперечно-ободочной кишки).
8. Ретроградное рассечение брюшины вдоль сигмовидной кишки по направлению к селезеночному изгибу вдоль белой линии Тольдта. Вход в забрюшинное пространство, выполненное рыхлой соединительной тканью. Тупое отделение брыжейки сигмовидной кишки от забрюшинных тканей, идентификация левого мочеточника. Разрез брюшины продолжается на таз.
9. Окончательная мобилизация селезеночного изгиба с поэтапной перевязкой, выделение дистального сегмента поперечно-ободочной и проксимального сегмента нисходящей кишок. Следует избегать надрывов капсулы селезенки.
11. Пересечение терминальной подвздошной кишки 75 мм линейным степлером.
12. Дистальная граница резекции: поэтапное рассечение брыжейки или мезоректум между зажимами с перевязкой.
13. Пересечение в области дистальной границы резекции с помощью перезаряжаемого 75 мм линейного степлера или поперечного линейно-режущего степлера.
14. Удаление препарата и макроскопическое исследование: верификация диагноза. В сомнительных случаях срочное гистологическое исследование замороженных срезов границ резекции.
15. А) Степлерный илеоректальный анастомоз (ИРА) «конец в конец» или илеосигмоидный анастомоз (ПСА): кисетный шов на проксимальном конце кишки (ручной, аппаратный) завязывается на введенной в просвет головке циркулярного степлера максимально возможного размера. Введение степлера в прямую кишку и формирование анастомоза без натяжения. Проверка целостности колец.
Б) Функциональный ИСА «конец в конец»: в параллельно расположенные подвздошную и сигмовидную кишку вводится линейно-режущий аппарат и формируется анастомоз «бок в бок»; оставшийся просвет обеих кишок закрывается линейным или линейно-режущим степлером.
16. Проверка анастомоза: погружение в воду, перекрытие кишки пальцами проксимальнее анастомоза и инсуффляция воздуха в прямую кишку.
17. Необходимость в дренировании и НГЗ обычно отсутствует.
е) Анатомические структуры, подверженные риску повреждения: оба мочеточника, двенадцатиперстная кишка, мезентериальные сосуды, яичковые/ яичниковые сосуды.
ж) Послеоперационный период:
• Ведение больных «fast-track»: прием жидкостей на первый послеоперационный день (при отсутствии тошноты и рвоты) и быстрое расширение диеты по мере переносимости. Снижение дозы стероидов, если необходимо.
з) Осложнения субтотальной колэктомии:
• Кровотечение (связанное с хирургическим вмешательством): неадекватное лигирование сосудов, разрывы селезенки, яичковые/яичниковые сосуды.
• Несостоятельность анастомоза (2%): технические ошибки, натяжение, неадекватное кровоснабжение, высокие дозы стероидов, истощенные больные.
• Повреждение мочеточника (0,1-0,2%).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Субтотальная колэктомия что это такое
Этот метод позволяет быстро удалить пораженную кишку без формирования анастомозов и сложной тазовой диссекции, с сохранением прямой кишки для дальнейшей реконструкции, т.е. «не сжигая мостов за собой».
а) Место проведения. Стационар, операционная.
б) Альтернатива:
• Проктоколэктомия с формированием тонкокишечного J-резервуара или концевой илеостомой.
• Колэктомия с формированием концевой илеостомы.
• Формирование илеостомы и колостомы по Торнболлу в очень редких случаях.
в) Показания для колэктомии с концевой илеостомой:
• Фульминантный колит с токсической дилатацией.
• Осложненный колит, например, со спонтанными или ятрогенными перфорациями.
• Колит с тяжелой мальнутрицией.
• Лечение большими дозами стероидов, возможно инфликсимабом.
• Вялотекущий, рефрактерный к лечению колит, вызванный С. defficile.

г) Подготовка к колэктомии с концевой илеостомой:
• Больной в токсическом шоке: кратковременная интенсивная терапия и мониторинг.
• Другие больные: ухудшение или отсутствие улучшения после 72-часовой консервативной терапии; врачи, проводящие лечение, должны заранее определить критерии и время, по истечении которого терапию следует считать неэффективной.
• Маркировка места наложения стомы: может оказаться невозможной в скоропомощных условиях или при выраженном вздутии живота.
• Антибиотикотерапия, возможно, ударные дозы стероидов.
д) Этапы операции колэктомии с концевой илеостомой:
1. Положение пациента: модифицированное положение для промежностного камнесечения или лежа на спине.
2. Широкая срединная лапаротомия: необходимость в хорошей экспозиции, расширенные/истонченные стенки кишок часто ранимы, тракции невозможны вследствие риска перфорации.
3. Установка ранорасширителя для экспозиции всей брюшной полости.
4. Быстрая аккуратная ревизия брюшной полости: вторичные патологические изменения (печень/желчный пузырь, толстая кишка, женские половые органы, тонкая кишка), другие изменения.
5. Мобилизация правой половины ободочной кишки: начинается от илеоцекального соединения и продолжается вдоль латерального канала до печеночного изгиба. Анатомические ориентиры: мочеточник, двенадцатиперстная кишка (избегать травмы!).
6. Рассечение сальниковой сумки и поэтапное