чем скрепляют грудину после операции на сердце
Способ фиксации грудины после аортокоронарного шунтирования у больных с ишемической кардиомиопатией
Владельцы патента RU 2480171:
Изобретение относится к области медицины, а именно к сердечно-сосудистой хирургии, и может найти применение при операциях на органах средостения и грудной клетки у больных с ишемической кардиомиопатией, а также осложненных сахарным диабетом, ХОБЛ, остеопорозом, ожирением. Сущность способа состоит в сшивании рукоятки и тела грудины через 2, 3, 4, 5 межреберные промежутки. При этом для сшивания используют эластичные капроновые мононити. Сначала через первый межреберный промежуток накладывают два шва с двумя витками, охватывающие края рассеченной рукоятки грудины. Для сшивания тела грудины накладывают по одному шву с двумя витками в каждом из следующих межреберных промежутков. Использование данного изобретения обеспечивает уменьшение травмирования, уменьшение возможности появления послеоперационных остеомиелитов и хондроперихондритов, прочную фиксацию частей грудины, отсутствие необходимости в повторном оперативном вмешательстве с целью удаления фиксирующих материалов. 1 ил., 1 пр.
Предлагаемое изобретение относится к медицине, а именно к сердечно-сосудистой хирургии, и может быть использовано для лечения сагиттального рассечения грудины, применяемого при операциях на органах средостения и грудной клетки у больных с ишемической кардиомиопатией.
Наиболее близким к заявляемому изобретению является способ фиксации грудины, принятый в качестве прототипа, заключающийся в следующем: используют проволоку, которую проводят под грудиной и охватывают обе части грудины в межреберных пространствах. Скручивая свободные концы проволоки, стягивают обе части грудины до их соприкосновения и тем самым фиксируют их в этом положении до заживления, причем проволоку проводят через рукоятку грудины [Гаджиев С.А., Догель Л.В., Ваневский В.Л. Диагностика и хирургическое лечение миастении. «Медицина», Ленинградское отделение. 1971. С.158-160].
Задачей изобретения является разработка способа, позволяющего проводить надежное соединение краев грудины у больных с ишемической кардиомиопатией.
Указанный технический результат достигается тем, что в способе фиксации грудины, включающем сшивание рукоятки и тела грудины через 2, 3, 4, 5 межреберные промежутки, согласно изобретению для сшивания используют эластичные капроновые мононити, причем сначала через первый межреберный промежуток накладывают два шва с двумя витками, охватывающие края рассеченной рукоятки грудины, а для сшивания тела грудины накладывают по одному шву с двумя витками в каждом из следующих межреберных промежутков.
Предлагаемый способ фиксации грудины осуществляется следующим образом: на поверхность рассеченной грудины 1, через первый межреберный промежуток 5 накладывают два капроновых шва с двумя витками, охватывающие края рассеченной рукоятки грудины 1. Затем через 2, 3, 4, 5 межреберные промежутки 5, охватывая боковые стороны тела рассеченной грудины 1, проводят четыре капроновых шва 4 с двумя витками каждый. На дистальную часть грудины у мечевидного отростка накладывают один шов через межреберный промежуток. После наложения швов производят сведение краев рассеченной грудины 1 с одномоментным стягиванием и связыванием капроновых швов 4 поочередно. Мягкие ткани сшивают по стандартной методике.
По сравнению с методами, выполняющими аналогичную функцию, предлагаемый способ обладает следующими преимуществами:
— простота техники, позволяющая сократить время оперативного вмешательства, уменьшить стоимость используемых материалов;
— надежность фиксации частей грудины при одновременном уменьшении травматичности способа у больных с ишемической кардиомиопатией;
— профилактика остеомиелитов и хондроперихондритов в послеоперационном периоде;
— отсутствие необходимости в повторном оперативном вмешательстве с целью удаления фиксирующих материалов.
Больная Д, 63 лет, с диагнозом ИБС. Стенокардия ФК 3. Постинфарктный (2010 г.) кардиосклероз. Осл.: ХСН 3, ФК 3. Вторичная ишемическая кардиомиопатия. Соп.: Гипертоническая болезнь 2 ст., 2 степени, риск 4. Сахарный диабет 2 типа, средней степени тяжести, субкомпенсация. В отделении сосудистой хирургии РКД г.Уфы была проведена операция: аорто-коронарное (ЗМЖА, ОА), маммаро-коронарное (ПМЖА) шунтирование в условиях искусственного кровообращения. Перикард ушивался отдельными узловыми капроновыми швами, грудина ушивалась отдельными швами из стальной проволоки. Мягкие ткани ушивались по стандартной методике. Операция и ранний послеоперационный период проходили без осложнений. Клинические анализы и температура тела были в пределах нормы. В первые дни после операции беспокоил кашель. На 6-е сутки после операции в области швов стало наблюдаться постоянное поступление серозного отделяемого (посев показал стерильность отделяемого), пальпаторно стала определяться нестабильность грудины.
Края грудины разведены до 2 см, хрящевые наложения удалены ложкой Фолькмана. Через 1-й межреберный промежуток, охватывая края рукоятки грудины, проведены 2 шва с двумя витками капроновой мононитью, через 2, 3, 4, 5 межреберные промежутки проведены по 1 шву с двумя витками капроновой мононитью в каждом из межреберных промежутков. После чего края грудины были сведены, швы стянуты. Мягкие ткани и кожа ушиты отдельными узловыми капроновыми швами через все слои.
Операция продолжалась около 50 минут. Больная была переведена под наблюдение в отделение реанимации, экстубирована. Послеоперационный период протекал без осложнений, нестабильности грудины, отделяемого из раны, явлений воспаления не наблюдалось. На 11-е сутки после реостеосинтеза пациентке удалены кожные швы, после чего она была выписана домой в удовлетворительном состоянии.
Способ фиксации грудины, включающий сшивание рукоятки и тела грудины через 2, 3, 4, 5 межреберные промежутки, отличающийся тем, что для сшивания используют эластичные капроновые мононити, причем сначала через первый межреберный промежуток накладывают два шва с двумя витками, охватывающие края рассеченной рукоятки грудины, а для сшивания тела грудины накладывают по одному шву с двумя витками в каждом из следующих межреберных промежутков.
Несращение грудины. Остеосинтез грудины

Корр.: Владимир Александрович, что такое несращение грудины и почему оно возникает?
В.А.: Несращение грудины – это заболевание, которое является следствием развития сердечно-сосудистой хирургии. Дело в том, что операции на сердце, особенно аортно-коронарное шунтирование (АКШ), делаются все больше и больше. И Россия даже отстает от многих стран по количеству их выполнения. Поэтому общее количество операций на сердце с одной стороны, и, с другой стороны, увеличение операций у пациентов старшего возраста ведет к тому, что растет количество осложнений со стороны грудины, которые являются достаточно неприятными. Ведь в этом случае пациент излечен от заболеваний сердца, но при этом его нельзя назвать здоровым человеком. Даже если он вылечен от воспалительного процесса, он все равно не становится полноценным, поскольку целостность грудины очень важна для обеспечения стабильности позвоночника, нормального дыхания, движения рук.
Корр.: То есть, можно сказать, что несращение грудины больше характерно для более пожилых людей?
В.А.: Оно может случиться у всех, но с большей частотой и вероятностью случается все-таки у пожилых, тучных пациентов, людей, страдающих сахарным диабетом, остеопорозом, а также при наличии заболеваний легких, поскольку в этом случае больше выраженность кашля и, как следствие, грудная клетка растягивается сильнее в постоперационном периоде. Чем больше нагрузка, тем больше вероятность, что шов, которым мы стянули, не выдержит.
Корр.: Я правильно понимаю, несращение грудины – это все-таки осложнение после операции, а не следствия некачественного закрепления краев грудины, плохо проведенной операции?
В.А.: Да, это именно осложнение после операции. Потому что сшивают всех одинаково.
Корр.: А есть какая-то статистика по этим операциям? Насколько часто они проводятся в России?
В.А.: Знаете, здесь очень трудно сказать, потому что реальной статистики никто не дает. Более того, очень часто, когда спрашиваешь кардиохирургов о том, как часто это случается, они говорят что крайне редко. Но на самом деле этих пациентов немало. По публикациям из европейских стран, где уровень медицины не хуже чем в России, количество этих осложнений может достигать 1-2 % операций. Это достаточно много, если представить, сколько всего делается операций, а это, в общем-то, десятки тысяч.
Корр.: Владимир Александрович, а как обстоят дела с этой проблемой за границей?
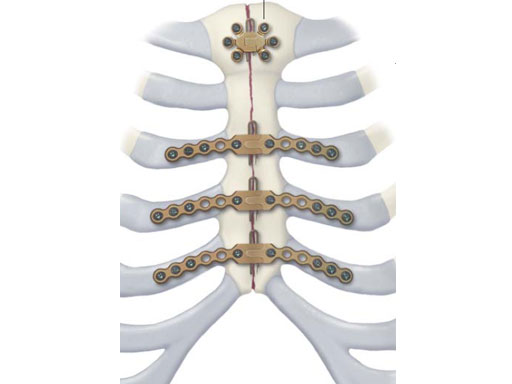
В.А.: За границей привлекаются большие средства и, соответственно, есть возможность использовать методы с более низкой вероятностью развития осложнений. Традиционно грудина зашивается просто проволокой. Более дорогой, но доступный в настоящее время в России метод – это использование специальных нитиноловых фиксаторов, которыми, правда, нужно уметь пользоваться и уметь правильно подбирать размеры. Эти фиксаторы, безусловно, улучшают возможности заживления. Интересно, что эти нитиноловые фиксаторы изготавливает российская фирма, тогда как в Европе они известны под итальянской маркой. Итальянская фирма полностью купила право продажи этих фиксаторов, и там они продаются как итальянские, и намного дороже, чем у нас.
Корр.: А эти фиксаторы устанавливаются на всю жизнь?
В.А.: Да, они, как и проволока, остаются на всю жизнь и удаляются только в том случае, если возникли какие-то осложнения.
Корр.: Владимир Александрович, а какие методики и системы применяете Вы при сведении и закреплении грудины?
Еще одно преимущество этой системы заключается в том, что в ней в середине есть разъем, поэтому скобку можно вынуть, если есть необходимость повторно разрезать грудину. Потенциально это возможно. В целом, система Synthes TFSM предназначена для остеосинтеза грудины, но не обязательно для повторных операций. Ее можно использовать и при первичных операциях на сердце, когда хирург предполагает, что будут проблемы с заживлением, при сопутствующих обстоятельствах.
Практика показывает, что в случае необходимости лучше сделать обе операции за один раз: например, выполнить операцию на сердце и свести грудину пластинами. При этом не обязательно ставить именно швейцарский пластины, тк они дорогостоящие. Чаще используют более простые пластины, но она все равно гораздо надежнее, чем проволока. Например, метод с нитиноловыми фиксаторами, который мы упоминали. Есть клиники, которые полностью отказались от проволоки и используют только нитиноловые фиксаторы.
Корр.: Понятно. Скажите, а какова стоимость швейцарской системы Synthes TFSM?
В.А.: Вообще все системы остеосинтеза очень дорогие. Они могут стоить порядка 10 000 долларов. Но, конечно, она используется не для всех случаев, а в первую очередь для восстановления.
Корр.: Скажите, а входит ли эта операция в ОМС?
В.А.: Сама операция входит в высокотехнологичную медицинскую помощь, но дело в том, что стоимость самой пластины не покрывается никакими видами государственной помощи, поэтому выход здесь – либо искать возможность приобрести пластину через бюджет, либо покупать пластину самостоятельно.
Корр.: А насколько сложной является эта операция?
В.А.: Эта операция требует определенного понимания деталей, и она сложна также тем, что мы оперируем уже оперированного человека, то есть больше времени занимает разделение рубцов, выделение грудины от сердца и достижения такой ситуации, когда мы можем свести и сопоставить грудину. Само наложение пластины на грудину не является сверхсложным, однако требует опыта и понимания, потому что пластины нужно правильно загнуть и правильно подогнать винты, которыми пластины фиксируются.
Корр.: Как долго длится реабилитация после столь сложной операции?
В.А.: Восстановление проходит достаточно быстро, так как фиксация очень надежная. Уже на следующий день пациент встает и ходит. Единственное, мы, конечно, рекомендуем ограничение физической нагрузки в течение месяца, а по истечению месяца дозированные нагрузки, согласованные с врачом.
Корр.: Владимир Александрович, какие рекомендации Вы могли бы дать людям, которые были экстренно прооперированы, например, по поводу АКШ, и грудину закрепили проволокой или скобами?
В.А.: Я думаю здесь не совсем правильно вмешиваться в этот процесс, потому что в принципе операция с рассечением грудины – это очень частое вмешательство, это основной доступ у кардиохирургов. Это все отработано. Мы не касаемся именно вопросов заживления грудины после стернотомии, наша работа начинается тогда, когда у пациента произошло расхождение грудины. Наши пациенты – это те люди, которые прошли кардиохирургию, и у них не срослась грудина. Когда люди, подождали какое-то время, чтобы восстановиться, но грудина не срослась и они начинают искать выход, они как раз и попадают к торакальным хирургам.
Корр.: А как скоро человек может обнаружить у себя эту проблему?
В.А.: Как правило, это становится заметно в течение месяца. Это легко диагностировать. Но, к сожалению, кардиохирурги во всем мире сами часто не занимаются этой проблемой. Связано это с тем, что это считается несколько более «грязной» работой в медицинском плане, потому что кардиохирургия – это предельно чистая работа, появление таких пациентов в отделении кардиохирургии грозит его закрытием. К тому же, почти все отделения кардиохирургии работают на основе высокотехнологичных квот, а эта операция в число этих квот не входит. Поэтому даже с организационно – административной точки зрения этим пациентам тяжело оказывать помощь.
Владимир Александрович, спасибо большое за Ваш рассказ! Желаем успехов в Вашей работе!
Чем скрепляют грудину после операции на сердце
Институт хирургии им. А.В. Вишневского Минздравсоцразвития РФ, Москва
Институт хирургии им. А.В. Вишневского, Москва
Институт хирургии им. А.В. Вишневского Минздравсоцразвития РФ, Москва
ГБУЗ «Городская клиническая больница №7» Департамента здравоохранения Москвы
Институт хирургии им. А.В. Вишневского Минздравсоцразвития РФ, Москва
Институт хирургии им. А.В. Вишневского Минздравсоцразвития РФ, Москва
Институт хирургии им. А.В. Вишневского Минздравсоцразвития РФ, Москва
Остеосинтез грудины фиксаторами на основе никелида титана после операций на сердце
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2011;(8): 4-7
Вишневский А. А., Коростелев А. Н., Кондратьев В. Г., Назарян К. Э., Печетов А. А., Рузматов Т. М., Шляховой А. Б. Остеосинтез грудины фиксаторами на основе никелида титана после операций на сердце. Хирургия. Журнал им. Н.И. Пирогова. 2011;(8):4-7.
Vishnevskiĭ A A, Korostelev A N, Kondrat’ev V G, Nazarian K, Pechetov A A, Ruzmatov T M, Shliakhovoĭ A B. Sternal osteosynthesis after cardiac surgery. Khirurgiya. 2011;(8):4-7.
Институт хирургии им. А.В. Вишневского Минздравсоцразвития РФ, Москва
Риск развития осложнений после срединной стернотомии остается высоким. В настоящее время разрабатываются и внедряются в практику новые материалы и способы остеосинтеза грудины. Одним из таких способов является использование фиксаторов на основе никелида титана с эффектом памяти формы. В данном исследовании представлена предварительная оценка результатов применения фиксаторов с саморегулирующейся компрессией на основе никелида титана в кардиохирургической практике у 140 больных. В послеоперационном периоде у 136 (97,1%) пациентов остеосинтез грудины оказался полностью состоятельным. В 4 (2,9%) наблюдениях потребовалось повторное вмешательство для реостеосинтеза грудины. Применение скоб-фиксаторов из никелида титана позволяет эффективно осуществить надежный стабильный остеосинтез грудины, минимизировать риск повреждения ретростернальных структур, а также снизить тяжесть и сроки послеоперационной реабилитации больных после кардиохирургических вмешательств.
Институт хирургии им. А.В. Вишневского Минздравсоцразвития РФ, Москва
Институт хирургии им. А.В. Вишневского, Москва
Институт хирургии им. А.В. Вишневского Минздравсоцразвития РФ, Москва
ГБУЗ «Городская клиническая больница №7» Департамента здравоохранения Москвы
Институт хирургии им. А.В. Вишневского Минздравсоцразвития РФ, Москва
Институт хирургии им. А.В. Вишневского Минздравсоцразвития РФ, Москва
Институт хирургии им. А.В. Вишневского Минздравсоцразвития РФ, Москва
Введение
Большинство операций на сердце выполняется с применением срединного трансстернального доступа. Несмотря на почти вековой опыт использования этого доступа, по-прежнему остается высоким риск возникновения послеоперационных осложнений, в том числе такого грозного, как медиастинит, сопровождающийся высоким уровнем летальности [1, 2, 6-8].
Решающую роль в профилактике местных осложнений после срединной стернотомии играет надежная и правильная фиксация грудины после операции. С этой целью чаще всего применяют стальную проволоку, основным недостатком которой является довольно частое прорезывание кости, особенно при кашле или глубоком дыхании. По разным данным [6, 8], частота несостоятельности грудины после стандартной фиксации вследствие механических повреждений или инфицирования составляет от 0,5 до 8%. В связи с этим в настоящее время разрабатываются и внедряются в практику новые материалы и способы остеосинтеза грудины. Одним из таких способов является использование фиксаторов на основе никелида титана с эффектом памяти формы.
Материал и методы
Результаты и обсуждение
В послеоперационном периоде у 136 (97,1%) пациентов остеосинтез грудины оказался полностью состоятельным. В 4 (2,9%) наблюдениях потребовалось повторное вмешательство для реостеосинтеза грудины. У 2 пациентов на фоне длительно текущего сахарного диабета возникла нестабильность грудины без инфекционного компонента, потребовавшая реостеосинтеза грудины с заменой скоб-фиксаторов на меньший типоразмер. У 2 пациентов в связи с развившимися инфекционными осложнениями (стерномедиастинит) потребовались длительное стационарное лечение, пролонгированная антибиотикотерапия, многократная санация послеоперационной раны груди с последующим реостеосинтезом грудины скобами-фиксаторами из никелида титана и торакопластикой местными тканями. Стоит отметить, что у одного из этих больных, оперированного по срочным показаниям по поводу острого коронарного синдрома, за 3 мес до поступления в наше отделение после перенесенного острого инфаркта миокарда проводили искусственную вентиляцию легких в течение 40 сут, осложнившуюся абсцедирующей пневмонией. Это скорее всего и послужило причиной развития столь грозного осложнения. Ни в одном наблюдении мы не отметили повреждений окружающих органов и тканей.
Поиск новых методов фиксации грудины специалисты единогласно связывают с актуальностью данной проблемы [1-3, 9]. В литературе известно более 40 различных методов соединения грудины после различных вмешательств, в том числе и переломов [4]. Однако эти методы не лишены недостатков: разрыв и прорезывание проволоки, миграция фиксаторов, установленных на грудную кость, вероятность повреждения внутренних органов. Все это влечет за собой длительное нахождение больных в стационаре, дорогостоящее лечение, а также высокую летальность в связи с несостоятельностью шва грудины, инфицированием, возникновением медиастинита и остеомиелита грудины [5, 8, 9]. Кроме того, описанные методы порой трудоемки и отнимают много времени, что также немаловажно при выполнении операции.
Рассматриваемая методика остеосинтеза грудины после срединной стернотомии скобами-фиксаторами на основе никелида титана проста и после отработки техники занимает не более 10 мин. В случае необходимости экстренного повторного вмешательства рестернотомия осуществляется в считанные секунды даже в условиях отделения реанимации и не требует специального инструментария.
При стандартной методике стернорафии стальной проволокой имеется риск повреждения легкого с развитием в послеоперационном периоде пневмоторакса, а также ранения внутренних грудных артерий, что чревато серьезным кровотечением. Форма, а также процесс имплантации скоб-фиксаторов исключают повреждение окружающих тканей и органов.
При необходимости реостеосинтеза по поводу несостоятельности грудины (неинфекционного генеза) традиционная стернорафия требует выделения задней пластинки кости, при этом высок риск повреждения подлежащих органов из-за выраженного спаечного процесса в грудной полости. При использовании скоб-фиксаторов достаточно обнажения передней поверхности грудины.
Процесс реабилитации больных при использовании данной методики проходит более гладко, больные предъявляют меньше жалоб на боли в области грудины и нуждаются в меньшем объеме обезболивающих средств, при этом ношение специальных корсетов мы рекомендуем в течение 1-го месяца после операции.
Следует также отметить, что наличие фиксаторов в организме не препятствует проведению диагностических процедур, таких как компьютерная томография и магнитно-резонансная томография.
Таким образом, применение скоб-фиксаторов из никелида титана позволяет эффективно осуществить надежный стабильный остеосинтез грудины, минимизировать риск повреждения ретростернальных структур, а также снизить тяжесть и сроки послеоперационной реабилитации больных после кардиохирургических вмешательств.
Чем скрепляют грудину после операции на сердце
Изобретение относится к кардиохирургии, конкретно к способам закрывания ран, и может быть использовано для закрытия стернотомной раны грудной клетки и эффективного предупреждения раневых осложнений после операций на сердце.
Известен способ остеосинтеза грудины после кардиохирургических вмешательств, заключающийся в том, что края разреза грудины скрепляют фиксаторами на основе никелида титана с саморегулирующейся компрессией. В охлажденном виде они могут принимать любую форму, удобную для их установки. При температуре тела человека фиксаторы возвращаются к прежней заданной форме, проявляя сверхупругие свойства [Вишневский А.А. с соавт. Остеосинтез грудины фиксаторами на основе никелида титана после операций на сердце \\ ХИРУРГИЯ 8, 2011, с.4-7]. К преимуществам метода авторы относят отсутствие необходимости мобилизации задней поверхности грудины и прочную ее фиксацию. К недостаткам следует отнести трудоемкость процесса остеосинтеза, определенные сложности возникают при необходимости рестернотомии и реостеосинтеза, а также в теле больного оставляется большое количество инородного материала в виде металла.
Недостатками способа являются: высокая частота прорезывания швами кости, особенно при наличии кашля у пациентов, вследствие чего сопоставление краев грудины ослабевает, возникает диастаз грудины, в дальнейшем швы фрагментируют грудину, а также существует большая вероятность повреждения кровеносных сосудов и мягких тканей при проведении проволоки через ткани, значительное увеличение времени, необходимого для закрытия грудины.
Указанные недостатки обусловлены используемым жестким шовным материалом и техническими особенностями проведения методики. Стягивание нити, проведенной через 1 или два межреберья, обеспечивает соединение одновременно лишь на небольшом сегменте грудины. При этом ручным скручиванием концов нитей невозможно добиться одинакового натяжения всех стежков. При дыхательных движениях или других физических нагрузках на линию шва грудины, например при кашле механические толчки по линии шва приходятся, как правило, на наиболее натянутые швы, что приводит к началу прорезывания лигатурой тканей. Другими словами, при механических нагрузках на линию шва возникает прорезывание в первую очередь наиболее натянутого шва. Постепенно появляется свободная подвижность между краями распила грудины на уровне данного шва, что еще больше провоцирует дальнейшее прорезывание тканей. При продолжительных повторных кашлевых толчках начинает подвергаться прорезыванию следующий более натянутый, как правило, соседний шов и далее.
Задачей, на решение которой направлено заявляемое изобретение, является предотвращение прорезывания швами грудины, достижение равномерного распределения дыхательных и кашлевых нагрузок по всей линии шва, сокращение времени соединения краев распила грудины.
Предлагаемый способ восстановления целостности грудины осуществляют следующим образом. Срединную стернотомию проводят по общепринятой методике. Разрез кожи, подкожной клетчатки, надкостницы грудины по средней линии проводят электроножом от яремной вырезки до мечевидного отростка. Грудину рассекают электропилой. К закрытию стернотомной раны приступают после завершения основного этапа операции на сердце, установки дренажей через отдельные отверстия в нижнем углу раны. Далее гибкой нитью с гладкой поверхностью, например леской, накладывают парастернально обвивной шов, прокалывая межреберья на уровне тела грудины, начиная от мечевидно-грудинного сочленения до рукоятки грудины, делая 4-5 стежков к голове, до уровня рукоятки грудины. Второй лигатурой обшивать грудину начинают с уровня последнего вкола перед телом грудины, второй вкол выполняется на уровне рукоятки и третьим прокалывают грудинную порцию сухожилия грудинно-ключично-сосцевидной мышцы. Далее хирург и ассистент, натягивая за концы обеих нитей одновременно, сближают края распила грудины. Благодаря легкому скольжению нитей при этом удается добиться равномерного и плотного прижатия друг другу краев распила грудины. В натянутом состоянии в первую очередь связывают концы нити, прошитой на уровне тела грудины, при этом для обеспечения легкого скольжения ходовой конец нити связывают с коренным бабьим узлом для дополнительного дотягивания узла до упора, предварительно смочив водой концы нити в области узлообразования. Бабий узел после плотного дотягивания укрепляют 7-10 хирургическими узлами с формированием столбика до 10 мм и более. При этом остаточное натяжение нити после наложения тугого узла удерживает края грудины в плотно прижатом состоянии. Далее по описанной технологии завязывают вторую нить (фиг. 1, 2). Во избежание травматизации мягких тканей столбик из узлов протягивают под близлежащую нить с помощью диссектора и погружают в ткани. После этого свободные концы нитей срезают.
Заявляемый способ позволяет предотвратить прорезывание швами грудины, снизить риск расхождения краев стернотомной раны после закрытия грудины, обеспечивает благоприятные условия заживления даже при наличии кашля у пациента. Несмотря на плотное сопоставление краев распила грудины при этом сохраняется незначительная подвижность краев грудины по линии шва, напоминающая подвижность отломков при переломе ребер на фоне дыхательных движений грудной клетки.
Основными преимуществами предлагаемого многостежкового шва являются: легкая подвижность, легкое скольжение гибкого шовного материала с гладкой поверхностью (лески) в местах прохождения через грудную стенку, обеспечивающее равномерное перераспределение кашлевой или других видов нагрузок между стежками шва, что позволяет избегать эффекта «ударной нагрузки» на один из наиболее натянутого шва при использовании жесткого материала, на который приходится наибольшая нагрузка.
Наличие эффекта скольженияя у гладкой (лесочной) лигатуры позволяет в послеоперационном периоде равномерно распределять между стежками по линии шва любую нагрузку, тем самым избежать прорезывания тканей грудины на отдельном стежке. Мы полагаем, что немаловажным фактором в предупреждении прорезывания тканей служит также наличие эффекта гашения силы кашлевого удара за счет эластичной отдачи используемой лигатуры.
Согласно заявляемому способу для соединения грудины используют две лигатуры. При этом сохраняется незначительная дыхательная подвижность распилов грудины в области шва, способствующая более раннему заживлению, схожая с формированием костной мозоли при переломах ребер на фоне дыхательных движений грудной клетки.
Предлагаемая методика была использована нами у 237 пациентов при закрытии стернотомной раны после операций на сердце, из них 39,1% женщин, с массой тела от 34 до 111 кг. Возраст больных составил 54,7±13,8 года. Из сопутствующих заболеваний хроническую обструктивную болезнь легких отмечали у 17,1% больных, сахарный диабет у 8,9%. У 24,9% больных имелся выраженный остеопороз грудины. Развитие легочных осложнений с длительным кашлевым периодом наблюдалось у 12%. В том числе нахождение пациентов на длительной искусственной вентиляции легких более 14 суток наблюдалось в 4 случаях. Во всех случаях не отмечено случаев развития клинически значимого диастаза грудины и раневых инфекций или других раневых осложнений. Полученный положительный опыт на большом числе наблюдений позволяет рекомендовать к широкому клиническому применению предлагаемое изобретение при операциях на сердце, особенно у пациентов с высокой угрозой развития легочных или раневых осложнений.
Сущность изобретения поясняется следующим клиническим примером.
Больная К., 74 года, масса тела 89 кг, госпитализирована на оперативное лечение по поводу сочетанного заболевания сердца с диагнозом: 1) Тяжелый стеноз аортального клапана дегенеративной природы, кальциноз передней створки митрального клапана;
2) Ишемическая болезнь сердца. Постинфарктный кардиосклероз. Окклюзия передней межжелудочковой артерии. Стенокардия напряжения, ФК 3. Осложнения: хроническая сердечная недостаточность 2А стадии по Стражеско. ФК IV. Сопутствующие заболевания: Гипертоническая болезнь 3 стадии, 3 степени, риск 4. Хроническая обструктивная болезнь легких. 17.06.2015 проведена операция: маммарокоронарное шунтирование передней межжелудочковой артерии, протезирование аортального, декальцинация передней створки митрального клапанов в условиях искусственного кровообращения.
На операции срединная стернотомия выполнена по общепринятой методике. Разрез кожи, подкожной клетчатки, надкостницы грудины от яремной вырезки до мечевидного отростка проведены электроножом. Грудину перепилили электропилой. Рана грудины разведена ранорасширителем.
Основной этап операции заключался в наложении маммаро-коронарного шунта, иссечении дегенеративно измененных створок аортального клапана, декальцинировании корня аорты и передней створки митрального клапана, протезировании аортального клапана с использованием искусственного кровообращения. Время пережатия аорты составило 96 минут, общего искусственного кровообращения 127 минут.
Длительность искусственной вентиляции легких в отделении реанимации составила 7 часов. В раннем послеоперационном периоде наблюдались явления легочного осложнения в виде обструктивного бронхита с кашлем. Кашель купирован на 6-е сутки на фоне антибиотикотерапии, назначения муколитиков, проведения дыхательной гимнастики. В послеоперационном периоде отмечено улучшение общего состояния, увеличение толерантности к физической нагрузке. Заживление послеоперационной раны первичным натяжением. Подвижности краев распила в области шва грудины не наблюдалось. На 9 сутки больная выписана домой в удовлетворительном состоянии.