субэпендимальная киста у новорожденного ребенка слева что это такое
Субэпендимальная киста у новорожденного
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
При выполнении процедуры нейросонографии головного мозга врачи иногда обнаруживают доброкачественное полое новообразование, после чего озвучивают диагноз «субэпендимальная киста у новорожденного». Что это за патология, каким образом она появляется и есть ли необходимость в её лечении? Как повлияет такая киста на рост и развитие ребенка?
Скажем сразу: проблема эта не такая страшная, какой она обычно представляется родителям. Далее вы сможете прочесть все, что в первую очередь необходимо знать о субэпендимальной кисте у новорожденного.
Код по МКБ-10
Эпидемиология
Они обнаруживаются в до 5,2% всех новорожденных с использованием трансфонтанеллярного ультразвука в первые дни жизни. [1]
Субэпендимальная киста представляет собой крошечное новообразование, часто имеют форму слез, внутри которого сосредоточен ликвор – жидкое содержимое, омывающее головной мозг; располагаются либо в каудоталамической бороздке, либо вдоль переднего отдела хвостатого ядра. Размеры кистозного образования обычно колеблется в диапазоне 2-11 миллиметров. [2]
Наиболее частой причиной формирования субэпендимальной кисты считается гипоксия или ишемия головного мозга в процессе родовой деятельности. Хотя большинство специалистов склонны полагать, что истинные причины патологии до сих пор не раскрыты.
Субэпендимальные кисты обнаруживаются примерно у пяти новорожденных детей из сотни и, как правило, обладают благоприятным прогнозом для развития и жизни ребенка.
Причины субэпендимальной кисты
При кислородной недостаче, которая наблюдается у плода на фоне нарушения плацентарного кровообращения, возможно развитие некоторых серьезных патологий и сбоев развития малыша. Одним из таких сбоев иногда становится субэпендимальная киста: эту патологию нередко диагностируют у новорожденных в результате продолжительного нарушения кровообращения, дефицита кислорода и/или питательных веществ.
Субэпендимальная киста может обнаруживаться и во время беременности, и после появления малыша на свет. В процессе вынашивания такое кистозное образование не опасно для плода, а при благоприятных обстоятельствах оно способно исчезнуть самостоятельно еще до начала родовой деятельности.
Точные причины формирования субэпендимальной кисты у новорожденных медикам неизвестны, [3] однако считается, что повлиять на её развитие могут такие факторы:
Факторы риска
Группу риска составляют малыши, родившиеся раньше срока, а также новорожденные с недостаточной массой тела. Кроме этого, субэпендимальные кисты иногда диагностируются при многоплодной беременности, что обусловлено недостачей кислорода в тканях мозга. В результате некоторые клетки отмирают, а на их месте возникает новообразование, которое как бы замещает зону некроза.
Важно: чем продолжительнее период кислородного дефицита, тем большей по размеру будет субэпендимальная киста.
Рассмотрим базовые факторы формирования кисты более подробно:
Патогенез
Субэпендимальная киста располагается в зоне нарушенного кровоснабжения мозговых структур. Наиболее часто это проблема с желудочковой локализацией. В отличие от врожденных кист, субэпендимальные кисты обычно располагаются ниже внешних углов боковых желудочков и позади отверстия Монро. [8] Субепендимальные кисты можно разделить на два типа: приобретенные (вторичные по отношению к кровоизлиянию, гипоксии-ишемии или инфекции) и врожденные (возникающие в результате герминолиза). Они часто присутствуют после кровоизлияния в зародышевой матрице 1 степени, что связано с недоношенностью. [9]
У одного из десяти детей, которые в ходе внутриутробного развития или в процессе родов столкнулись с герпевирусом, остается «след» на нервной системе. Если инфекция была генерализованной, то большой процент детей погибает, а у выживших часто обнаруживаются расстройства психоневрологического плана. Формирование субэпендимальных пустот, обусловленное вирусом, объясняют последующим повреждением герминативного матрикса – нервных волокон, расположенных возле боковых желудочков. Инфекция вызывает омертвение нервных клеток, зоны которого через некоторое время замещаются образованием пустот.
Гипоксическое или ишемическое поражение, сопровождающееся смягчением и омертвением ткани, также завершается заместительным формированием полостей. Кислородный дефицит в ходе внутриутробного развития или родовой деятельности негативно влияет на нервные структуры. Активность свободных радикалов, продукция кислых обменных продуктов, формирование тромбов на местном уровне в целом вызывают некроз и появление кист возле желудочков. Такие субэпендимальные кисты могут быть множественными, до 3 мм в диаметре. В ходе спадания полостей происходят необратимые процессы атрофии с возникновением нейроглиальных узлов.
При родовой травматизации и мозговых кровоизлияниях кистообразование обусловлено рассасыванием просочившейся крови с появлением пустоты, которую в дальнейшем и принимают за субэпендимальную кисту.
Ультразвуковые особенности структурных изменений головного мозга новорожденных с внутриутробной герпес-цитомегаловирусной инфекцией
УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Введение
В настоящее время отмечается большой рост внутриутробной герпетической инфекции и увеличение числа инфицированных новорожденных. Среди инфекций герпетической этиологии наибольшую распространенность имеет цитомегаловирусная инфекция (ЦМВИ) и герпес-вирусная инфекция, вызываемая вирусами простого герпеса (ВПГ) I и II типов. У новорожденных 80% герпес-вирусной инфекции вызываются ВПГ II типа. Исходом даже бессимптомно протекающей во время беременности инфекции могут быть тяжелые последствия у плода: врожденные уродства, поражение различных органов и систем, наиболее серьезным из которых является повреждение головного мозга.
Клинические проявления в неонатальном периоде отмечаются лишь у 10% анте- или интранатально инфицированных детей, у остальных же внутриутробное инфицирование в периоде новорожденности протекает бессимптомно. Летальность у детей с генерализованной герпес-вирусной и цитомегаловирусной инфекцией при отсутствии химиотерапии составляет 90%; у 50% выживших отмечаются тяжелые психоневрологические исходы 3.
Быстрая и надежная расшифровка этиологии заболевания у новорожденного приобретает особую актуальность в связи с появляющейся в последние годы возможностью проведения этиотропной терапии.
Основным методом диагностики этих заболеваний является иммунологический метод. Но он далеко не всем доступен из-за дороговизны, трудоемкости, значительного времени, необходимого для постановки окончательного диагноза. Кроме того, этот метод не дает возможности установить вовлечение в патологический процесс головного мозга, что крайне важно для выбора лечебных мероприятий. Поэтому в настоящее время основным диагностическим методом на первом этапе помимо клинических методов является эхоэнцефалография, позволяющая оценить степень вовлечения головного мозга и других внутренних органов в инфекционный процесс.
На основании данных эхографии головного мозга и клинической картины заболевания у новорожденных можно начинать проводить лечение детей «по подозрению». В дальнейшем эти дети составят группу для комплексного иммунологического обследования, в результате которого диагноз будет уточнен.
Как свидетельствуют литературные данные, наиболее часто у детей с внутриутробной герпес-цитомегаловирусной инфекцией при эхоэнцефалографии выявляют кисты сосудистых сплетений боковых желудочков и (или) субэпендимальные кисты [4]. Показано, что при изолированных кистах сосудистых сплетений (без анализа причин их возникновения) прогноз психоневрологического развития детей в целом благоприятный [5]. При субэпендимальных кистах инфекционного происхождения прогноз неопределенный : от нормального развития до выраженного церебрального дефицита 7. В связи с этим цель настоящего исследования состояла в оценке психоневрологического статуса детей, имевших кисты сосудистых сплетений и (или) субэпендимальные кисты, с внутриутробной герпес-цитомегаловирусной инфекцией, подтвержденной данными комплексного иммунологического исследования.
Материалы и методы
Из многочисленной группы новорожденных (396 новорожденных с субэпендимальными кистами и 261 с кистами сосудистых сплетений) нами впоследствии (после завершения периода наблюдения) были отобраны 16 детей с подтвержденной иммунологическими методами герпес-цитомегаловирусной инфекцией, которые были подвергнуты динамической эхоэнцефалографии и клиническому обследованию в течение 2-12 мес. Показаниями для проведения иммунологического исследования на первом этапе являлись структурные изменения головного мозга, выявленные при эхографии, косвенно свидетельствующие о наличии внутриутробной инфекции.
Всем детям проводили динамическую эхоэнцефалографию с первой недели до 2-9 мес. жизни. Эхографию головного мозга осуществляли с помощью различных ультразвуковых приборов, часть исследований выполнена на аппарате SA-8800 «GAIA» («Medison», Южная Корея). Всего выполнено 59 эхографических исследований головного мозга.
Результаты и обсуждение
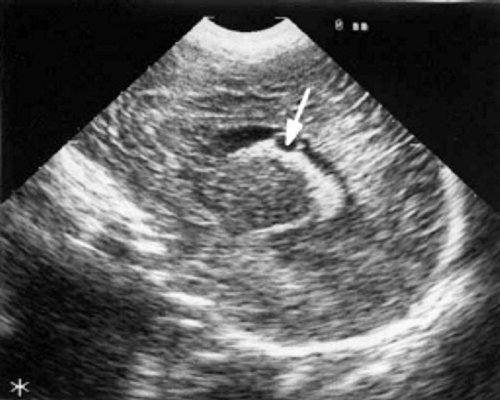
При эхоэнцефалографии у детей I группы выявлено от 1 до 3 изолированных кистозных структур (не сочетающихся с другими структурными изменениями) диаметром от 0,2-0,5 см (рис. 1, 2), расположенных в верхушке или теле сосудистого сплетения левого бокового желудочка. У 3-х из этих детей исходные данные вентрикулометрии соответствовали нормальным значениям. У 1-го ребенка отмечено незначительное (до 0,6 см) расширение межполушарной щели и субарахноидальных пространств по конвекситальной поверхности мозга и умеренное симметричное увеличение ширины лобных рогов (преимущественно) и высоты тел боковых желудочков (до 0,7 см).
В конце периода наблюдения, который составлял от 2 до 7 мес., у 2 детей кисты сосудистых сплетений имели прежние размеры и число; у них данные вентрикулометрии, как при первом УЗИ, соответствовали возрастной норме. У одного ребенка киста сосудистых сплетений уменьшилась в размерах с 0,5 до 0,1 см; у него отмечено дальнейшее симметричное расширение боковых желудочков (ширина их лобных рогов и высота тел увеличилась с 0,7 до 0,9 см) и межполушарной щели и субарахноидальных пространств по конвекситальной поверхности мозга от 0,6 до 0,9 см. У одного ребенка этой группы при эхоэнцефалографии, проведенной в 7 мес. жизни, киста сосудистых сплетений не выявлялась, однако у него произошло симметричное увеличение ширины лобных рогов (преимущественно) и высоты тел боковых желудочков до 1 см и расширение субарахноидальных пространств по конвекситальной поверхности мозга до 0,7 см. При катамнестическом наблюдении только у этого ребенка выявлена незначительная задержка психомоторного развития, у 3 других детей I группы признаки церебрального дефицита не отмечены.
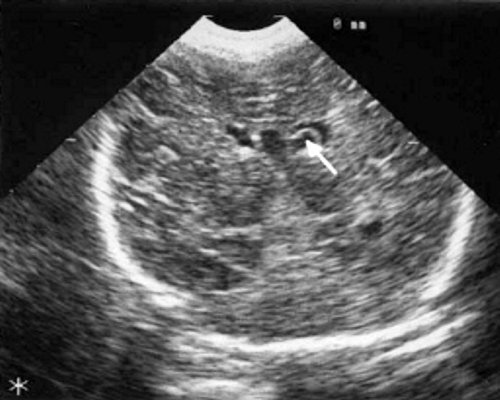
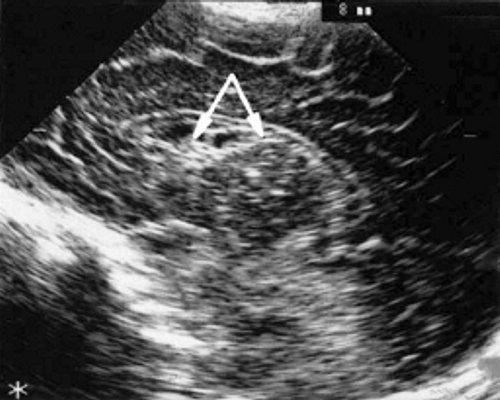
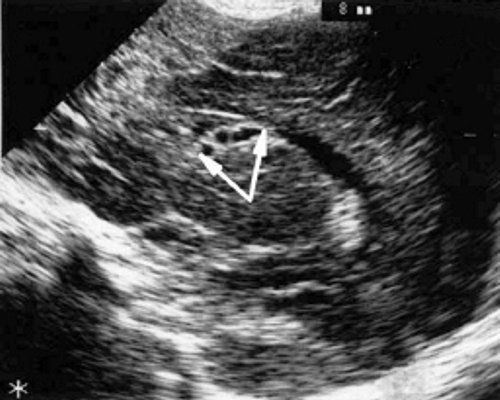
а) Правое полушарие. Стрелками обозначены субэпендимальные кисты, имеющие вид сот, расположенные в таламокаудальной вырезке и кпереди от нее.
б) Левое полушарие. Стрелками обозначены субэпендимальные кисты, имеющие вид сот, расположенные в таламокаудальной вырезке и кпереди от нее.
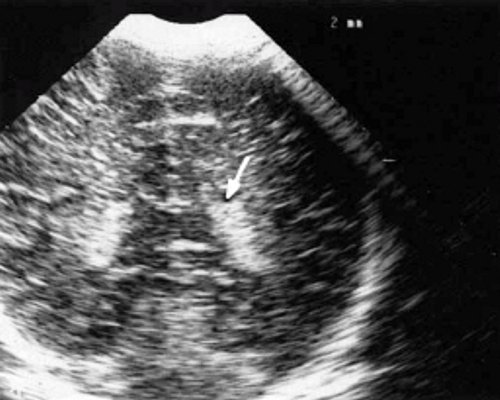
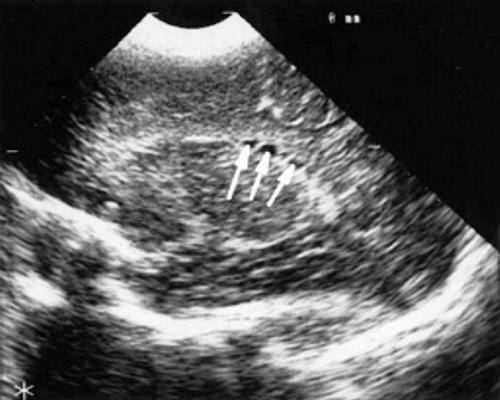
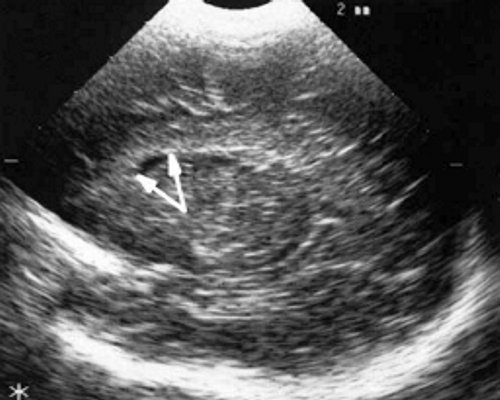
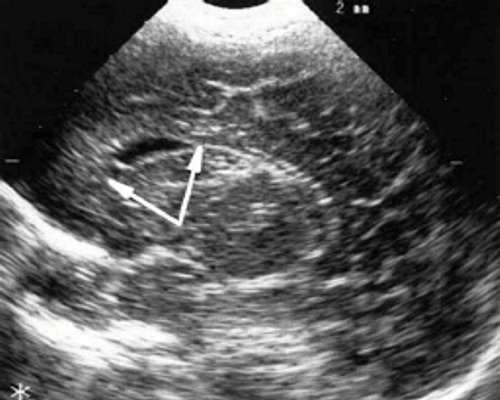
в) Правое полушарие. Стрелками обозначены субэпендимальные щелевидные кистозные структуры на уровне передних и средних отделов лобных рогов боковых желудочков.
г) Левое полушарие. Стрелками обозначены субэпендимальные щелевидные кистозные структуры на уровне передних и средних отделов лобных рогов боковых желудочков.
У всех новорожденных этой группы исходные данные вентрикулометрии соответствовали нормальным значениям. В конце периода наблюдения, составляющего от 2 до 9 мес., размеры желудочковой системы у 9 детей оставались на нормальных значениях, у 3 детей отмечалось умеренное (до 0,9 см), симметричное увеличение ширины лобных рогов (преимущественно) и высоты тел боковых желудочков. Кроме того, у 1 ребенка выявлено расширение межполушарной щели и субарахноидальных пространств по конвекситальной поверхности мозга до 0,7 см. В течение периода наблюдения субэпендимальные кисты уменьшались в размерах у 11 детей (полностью резорбировались в конце периода наблюдения у 10 из них) и только у 1 ребенка односторонняя субэпендимальная киста увеличилась к 2 мес. жизни с 0,5 до 1 см.
Эффективность лечения оценивалась по срокам выхода из тяжелого состояния, ликвидации или уменьшению явлений инфекционного токсикоза, нарастанию массы тела, данным динамической эхоэнцефалографии и лабораторным показателям. При катамнестическом наблюдении психоэмоциональное и моторное развитие у 6 детей II группы соответствовало возрастной норме. У других 6 детей этой группы в течение первого полугодия отмечено выраженное в различной степени отставание психомоторного развития (3-е из них имели вентрикуломегалию). К концу первого года жизни признаки церебрального дефицита у них отсутствовали.
Как и в I группе детей, мы не выявили отчетливой связи между числом, локализацией, динамикой субэпендимальных кист и данными комплексного иммунологического обследования, а также клиническими проявлениями заболевания как в раннем неонатальном периоде, так и в конце периода наблюдения.
Как известно, субэпендимальные кисты, возникающие при инфекции, являются результатом поражения субэпендимально расположенного герминативного матрикса инфекционным агентом. В начале процесса в зоне повреждения герминативного матрикса возникает участок некроза, который по мере его резорбции в течение 3-4 нед. трансформируется в кистозную полость [9]. Полная резорбция кисты, как показали наши исследования, происходит к концу 2-4 мес. жизни ребенка (чем больше кистозная полость, тем дольше идет процесс ее резорбции). Так как во всех приводимых нами наблюдениях уже при первом эхографическом исследовании головного мозга были выявлены субэпендимальные кисты, мы можем утверждать, что повреждение герминативного матрикса произошло в период внутриутробного развития.
Структурные же изменения головного мозга у новорожденных в виде субэпендимальных кист, по-видимому, являются исходом повреждения герминативного матрикса, находящегося в процессе регрессии (после завершения своей основной функции). Опровергнуть или подтвердить это предположение могут данные скринингового ультразвукового исследования головного мозга плода, проведенного в начале II триместра беременности, высококвалифицированным специалистом с использованием трансвагинального датчика.
Литература
УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Субэпендимальная киста: причины, чем и когда опасна, диагностика, лечение, прогноз
© Автор: А. Олеся Валерьевна, к.м.н., практикующий врач, преподаватель медицинского ВУЗа, специально для СосудИнфо.ру (об авторах)
Субэпендимальная киста — это структурное изменение мозгового вещества в области стенок боковых желудочков, которое имеет форму полого образования с жидким содержимым. Такие кисты могут сочетаться с кистами сосудистых сплетений, давать тяжелую неврологическую симптоматику или протекать бессимптомно.
Обычно кистозные изменения головного мозга носят характер врожденных, сформированных еще во время внутриутробного развития или при родах, поэтому встречаются они в практике врачей неонатологов и педиатров. Представляя собой доброкачественное образование, они, тем не менее, способны существенным образом повлиять на психомоторное развитие малыша, поэтому требуют своевременной диагностики и динамического наблюдения.
Родители, столкнувшиеся с проблемой субэпендимальной кисты, зачастую не знают, как вести себя с ребенком и что предпринять, а детские неврологи не спешат обнадеживать, особенно, в случае тяжелых гипоксических изменений или внутриутробного инфицирования. Это связано, прежде всего, с вариабельностью течения патологии, когда предсказать заранее ничего невозможно.
Однако, даже если врач не дает исчерпывающей информации, а малыш выписан из роддома домой под наблюдение участковых педиатра и невролога, паниковать не нужно. В ряде случаев субэпендимальная киста рассасывается сама собой на протяжении первого года жизни либо остается навсегда, не оказывая значимого влияния на развитие ребенка.
Почему появляются субэпендимальные кисты?
Возникновение субэпендиальной кисты головного мозга обычно связывают с такими факторами как:
Одним из важных обстоятельств, способствующих появлению субэпендимальной кисты головного мозга, считается инфицирование герпесом и цитомегалия. У каждого десятого малыша, столкнувшегося с вирусом внутриутробно или в момент родов, имеются те или иные проявления со стороны нервной системы. Генерализованная инфекция сопровождается высокой летальностью, достигающей 90%, а как минимум половина выживших младенцев имеют глубокие психоневрологические проблемы.
Появление субэпендимальных полостей при вирусной инфекции связывают с непосредственным повреждающим действием «агрессора» на так называемый герминативный матрикс — нервная ткань вокруг боковых желудочков. Вирус провоцирует некроз нейронов, который на протяжении ближайшего месяца рассасывается с образованием полостей. Рассасывание некротических масс происходит тем медленнее, чем больше был очаг повреждения, и в тяжелых случаях может затянуться на несколько месяцев.
Выявление сформированных кист у новорожденных малышей свидетельствует о перенесенных эпизодах ишемии и некроза от действия вируса во время эмбрионального развития, обычно — в конце второго и начале третьего триместра гестации.

Недостаток кислорода во время внутриутробного формирования головного мозга или при родах очень пагубно сказывается на нервных клетках, особенно, в ткани, окружающей боковые желудочки по причине недостаточного кровоснабжения этой области ввиду малого развития коллатералей. Свободнорадикальные процессы, выделение большого количества кислых продуктов обмена, местное тромбообразование приводят к некротизированию и кистообразованию вокруг желудочков.
Сформированные после лейкомаляции субэпендимальные кисты часто множественные, диаметром 2-3 мм, окружены более плотной за счет размножения микроглии нервной тканью. По мере спадения их на протяжении первых месяцев жизни в мозге малыша происходят необратимые атрофические изменения и образование нейроглиальных узелков.
Родовые травмы и кровоизлияния в мозг на фоне гемодинамических и коагуляционных расстройств тоже могут привести к кистообразованию. Гематомы могут сформироваться в любом отделе мозга, в том числе — под эпендимой желудочков и в самих желудочках. Рассасывание излившейся крови завершается появлением полости, которую при соответствующей локализации назовут субэпендимальной кистой.
Проявления субэпендимальных кист
Субэпендимальные кистозные полости, обнаруживаемые посредством ультразвука, имеют четкие контуры, шаровидную или щелевидную форму, размеры их колеблются от нескольких миллиметров до сантиметра и более. Иногда кистозная трансформация напоминает соты из-за множественности поражения. Специалисты разное строение кист связывают с их обнаружением на разных стадиях развития патологии, когда часть полостей относительно свежие, а другие уже проходят процесс резорбции и «заживления».
субэпендимальная киста на УЗИ
Субэпендимальные кисты могут располагаться симметрично, только справа или слева, в области средних отделов или рогов боковых желудочков. Чем сильнее была перенесенная гипоксия, тем больший объем ткани мозга будет поврежден. Если у малыша произошло кровоизлияние, то возможно обнаружение впоследствии единичной полости, заполненной прозрачным ликвором.
В течение первого года жизни субэпендимальная киста демонстрирует тенденцию к уменьшению в размерах и даже полному исчезновению, при этом возможно как сохранение нормальных размеров отделов боковых желудочков, так и увеличение объема их тел или передних рогов. В редких случаях можно наблюдать рост кистозного образования, который способен провоцировать компрессию окружающих тканей и нарушение ликвородинамики.
Обеспокоенные родители могут начитаться самой разной информации, обычно — из интернет-ресурсов, в которой среди симптомов будут и зрительные, и двигательные нарушения, однако небольшие полости, расположенные под эпендимой (выстилкой) желудочков вряд ли могут как-то влиять на соответствующие структуры мозга, поэтому к подобного рода суждениям следует относиться критически, не впадая в панику и доверяя лишь мнению детского невролога.
При крупных, множественных или растущих субэпендимальных кистах, появившихся на фоне больших гематом, возможно нарушение функции соответствующих отделов нервной ткани с неврологическими симптомами, однако такие события развиваются крайне редко и обычно имеют в своей основе сочетанное поражение центральной нервной системы. Возможными признаками неблагополучия считаются:
Эти симптомы могут быть выражены в разной степени. По мере резорбции кист они часто ослабевают и даже исчезают к концу первого года жизни, но в тяжелых случаях становятся заметными задержка в психическом и моторном развитии, отставание в росте ребенка, проблемы с речью и обучением.
Субэпендимальная киста, появляющаяся на фоне лейкомаляции перивентрикулярной нервной ткани, в качестве наиболее тяжелых последствий может иметь детский церебральный паралич, судорожный синдром, задержку психического развития.
Проблемы с развитием ребенка наиболее часто регистрируются при поражении мозга, сочетающемся с другими признаками генерализованной инфекции. В этих случаях нередко после родов диагностируются пороки других органов, вирусные пневмонии и даже сепсис.
Прогноз при обнаружении субэпендимальных кист часто неопределенный, поэтому врачи и не спешат с преждевременными выводами. Возможно как нормальное развитие мозга, так и серьезный неврологический дефицит при сочетанной патологии. Нередко у детей проявляется полиморфная симптоматика — от выраженного угнетения центральной нервной системы до гипервозбудимости.
В ряде случаев у нормально развивающихся младенцев наблюдаются некоторые признаки незрелости нервной системы в виде преходящего и кратковременного тремора подбородка или конечностей, беспокойства, срыгиваний. Эти симптомы сложно связать с мелкими субэпендимальными кистами, однако малыши находятся под пристальным вниманием специалистов.
Диагностика
Диагностика субэпендимальной кисты у новорожденного ребенка производится посредством ультразвука в первые дни после родов. Открытый большой родничок позволяет четко визуализировать структурные изменения без нанесения вреда малышу. После закрытия родничка назначается МРТ. Обследования проводятся регулярно на протяжении всего первого года жизни для контроля динамики кист.
УЗИ головного мозга
При наличии или подозрении в отношении герпетической или цитомегаловирусной инфекции проводятся дополнительные анализы для верификации диагноза и решения вопроса о дальнейшей лечебной тактике — иммунологическая диагностика.
Сложность и дороговизна иммунологических исследований не позволяют поставить их на поток даже в крупных городах, а в небольших населенных пунктах они и вовсе недоступны. Кроме того, иммунологически подтвержденный диагноз вирусной инфекции не дает сведений о характере поражения головного мозга, поэтому наиболее рационально выполнять эхоэнцефалографию, которая показывает степень и характер повреждения мозга, но в то же время безопасна для новорожденных.
Лечение
Тактика лечения при субэпендимальной кисте зависит от тяжести течения патологии. Это могут быть реанимационные мероприятия при нарушении функции жизненно важных органов в раннем послеродовом периоде. Новорожденные, появившиеся на свет в условиях глубокой гипоксии, могут нуждаться в искусственной вентиляции легких, коррекции биологических констант крови путем инфузионной терапии, детоксикационных мероприятиях, проводимых в условиях детской реанимации.
В случае, когда угрозы жизни нет, но есть признаки повреждения мозгового вещества, назначается медикаментозная терапия:
Необходимость в подобного рода назначениях возникает достаточно редко, при тяжелых и комбинированных поражениях мозга, и тогда причиной лечения становится, скорее, не субэпендимальная киста, а более тяжелые расстройства. Чаще маленьким пациентам необходимы лишь физиопроцедуры, массаж, водные занятия, а также родительские забота и тепло.
При инфицировании малышам показана иммунотерапия препаратами иммуноглобулинов — цитотект, пентаглобин, а также противовирусные средства (виролекс), которые дают хороший терапевтический эффект в абсолютном числе случаев.
Бессимптомная субэпендимальная киста не требует лечения, достаточно лишь наблюдения в динамике — периодические осмотры невролога, УЗИ-контроль, после закрытия родничка — МРТ. В ряде случаев бессимптомных кист врачи все же назначают самые разные препараты вроде ноотропов и витаминов, хотя в таких случаях их применение обычно мало оправдано.
Если родители сомневаются в необходимости лечения, глядя на хорошо растущего и внешне вполне здорового малыша, то лучше посоветоваться с другими специалистами, и только после этого решать вопрос, следовать или не следовать прописанной схеме терапии бессимптомно протекающих кист.