обызвествление твердой мозговой оболочки что это значит
Обызвествление твердой мозговой оболочки что это значит
Иногда на рентгенограммах можно обнаружить обызвествления и инородные тела. Обызвествления в черепе детей могут быть физиологическими и патологическими. Физиологические располагаются на уровне сосудистых сплетений боковых желудочков, в шишковидной железе, серповидном отростке. У детей раннего возраста они встречаются редко и появляются постепенно с возрастом.
К патологическим обызвествлениям относятся опухолевые и неопухолевые. Из опухолей часто обызвествляются краниофарингиомы (70—85%), тератомы, хордомы, дермоиды; из глиальных опухолей — олигодендроглиомы, пинеаломы. При краниофарингиомах известковые массы находятся выше турецкого седла и несколько кзади. Локализация очень типична и не вызывает диагностических затруднений.
К неопухолевым относятся посттравматические, постинфекционные, паразитарные и дизонтогенетические обызвествления.
Дизонтогенетические обызвествления наблюдаются при внутричерепных ангиомах, энцефалотригеминальном ангиоматозе, туберозном склерозе. Ангиоматозные сосуды выглядят как нежные червеобразные обызвествления. При энцефалотригеминальном ангиоматозе обнаруживаются двуконтурные линейные тени обызвествлений, располагающиеся по ходу мозговых извилин, преимущественно в заднетеменных и затылочных областях мозга. Множественные, округлые и тяжистые обызвествления в поверхностных отделах мозга наблюдаются при туберозном склерозе.
К посттравматическим обызвествлениям у новорожденных и грудных детей относятся кефалогематомы. По верхнему контуру кефалогематомы обызвествляется твердая мозговая оболочка в виде тонкой полоски-скорлупы, позже известь можно найти и в толще бывшей гематомы. Иногда кефалогематома оссифицируется и имеет вид костной опухоли.
При эпидуральных гематомах наряду с участками обызвествления наблюдаются истончения внутренней костной пластинки, а иногда — образование участков рассасывания кости. Если ребенок перенес тяжелую черепно-мозговую травму, протекавшую с субдуральным или внутримозговым кровоизлиянием, то при возникновении гематом могут образоваться обширные обызвествления, плоские в виде серпа или полулуния. Субдуральная гематома представляет собой инкапсулированное скопление крови в субдуральном пространстве. Гематома плоская и чаще всего односторонняя. При внутримозговых гематомах наблюдаются единичные множественные «коралловые» петрификаты.
Черепно-мозговая травма, перенесенная в раннем детском возрасте, при которой были отмечены переломы костей и подоболочечные гематомы, может привести к образованию участков рассасывания кости.
Подобные изменения можно наблюдать уже через 3—4 нед после травмы. Костные дефекты в результате рассасывания костей образуются, если травма произошла в возрасте до 3 лет. Это объясняется особенностями кровоснабжения костей черепа в этом возрасте.
К постинфекционным относятся обызвествления у детей раннего возраста после менингоэнцефалита, туберкулезного менингита, абсцесса мозга. Они могут быть единичные и групповые, крапчатого пли кораллового строения.
Паразитарные обызвествления у детей раннего возраста встречаются при токсоплазмозе и цитомегалии. Известковые включения в черепе при токсоплазмозе обнаруживаются у 40—50% больных, а при микроскопическом исследовании — у 85%. Петрификаты бывают множественные, полиморфные и располагаются в разных отделах мозга: теменно-затылочной, височно-лобной, мозжечке, сосудистых сплетениях. Размеры их колеблются от 2 до 10 мм в диаметре, форма — в виде узелков, палочек, черточек, гроздей. В связи с тем что при токсоплазмозе часто поражается орган зрения, кальцификаты можно обнаружить и в пораженном глазу. При цитомегалии обызвествления такие же, как при токсоплазмозе.
У новорожденных иногда можно обнаружить так называемый лакунарный череп. На краниограммах в области костей свода видны крупные овальные истончения, разделенные костными перегородками, напоминающие лакуны.
Лакунарный череп возникает в результате повышения внутричерепного давления или глубоких расстройств костеобразования во внутриутробный период. После рождения процесс не прогрессирует.
Лакунарный череп следует отличать от лакунарного остеопороза. Последний встречается у здоровых новорожденных и в клинике известен как «мягкий череп». Кости свода черепа при пальпации податливы, голова не увеличена в размерах. На краниограммах выражены ячеистые просветления на фоне нормальной картины свода черепа, рисунок костных перегородок между лакунами отсутствует. В возрасте 2—3 мес очаги лакунарного остеопороза исчезают.
Обызвествление нормальных физиологических образований
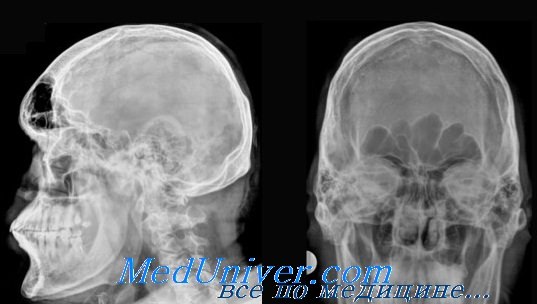
К обызвествлениям нормальных физиологических образований относятся обызвествления твердой мозговой оболочки в типичных местах, шишковидной железы, сосудистых сплетений боковых желудочков и стенок сосудов (рис. 47, а, б). Сами по себе эти обызвествления не являются патологией, но обнаружение их в нетипичном месте говорит о смещении в результате какого-то патологического процесса.
Обызвествления твердой мозговой оболочки встречаются очень часто. Фиброзная ткань твердой мозговой оболочки путем метаплазии может переходить в костную.
В некоторых случаях твердая мозговая оболочка обызвеств-ляется у основания серповидного отростка. Тогда на прямом снимке видны две закругленные тени обызвествления по сторонам от средней линии непосредственно под костями свода. Об этих особенностях обызвествления серповидного отростка следует помнить при чтении снимков больных, перенесших травму черепа, чтобы не принять этот нормальный анатомический вариант за перелом внутренней костной пластинки.
В области турецкого седла твердая мозговая оболочка обыз-вествляется и окостеневает очень часто. Может обызвествляться диафрагма турецкого седла, связки между клиновидными отростками, связки между задними клиновидными отростками и верхним ребром пирамиды.
Иногда в области спинки турецкого седла обызвествившаяся твердая мозговая оболочка образует массивные булавовидные образования, в некоторых случаях от спинки назад направлен костный шип и видна линейная тень обызвествленной твердой мозговой оболочки, идущей параллельно блюменбахову скату (см. рис. 10). Значительно реже твердая мозговая оболочка обызвествляется в области мозжечкового намета. На прямых снимках это обызвествление выглядит, как перевернутая латинская буква V.
Шишковидная железа имеет строго определенное положение в полости черепа. По Шюллеру, на боковом снимке шишковидная железа располагается на 4-5 см выше немецкой горизонтали (т. е. линии, соединяющей нижний край орбиты и верхний край наружного слухового отверстия) и на 1 см кзади от ушной вертикали (т. е. линии, проведенной через наружные слуховые отверстия перпендикулярно немецкой горизонтали). Существуют и более точные методы измерения положения шишковидной железы на снимках в боковом положении, дающие возможность учесть степень ее смещения кпереди или кзади, но в практической работе они применяются редко. На прямом снимке обыз-вествленная шишковидная железа в норме располагается строго по средней линии, возможны ее отклонения в сторону не больше чем на 2 мм.
При опухолях головного мозга, отеке и набухании вещества мозга шишковидная железа может смещаться. Смещение обыз-вествленной шишковидной железы является весьма ценным рентгенологическим признаком, свидетельствующим о наличии патологии и о стороне патологического процесса.
То же можно сказать и о сосудистых сплетениях боковых желудочков. В норме на боковом снимке черепа обызвествлен-ные сосудистые сплетения боковых желудочков проецируются кзади от Шишковидной железы на том же уровне (см. рис. 45), на прямом снимке они располагаются по сторонам от средней линии. Может быть обызвествление либо обоих, либо одного из сосудистых сплетений боковых желудочков. Обызвествление их при нормальном расположении не говорит о патологии, смещение же обызвествленного сплетения указывает на дислокацию отделов мозга.
Ц., 20 лет. Туберкулезный менннгнт. На снимках черепа обнаружено обызвествление, располагающееся значительно выше места нормального расположения сосудистого сплетения бокового желудочка. Видны также гипер-тензионно-гндроцефальные изменения со стороны костей свода и турецкого седла (рис. 48). На секции обнаружена резкая водянка желудочков, которая вела к смещению обызвествленного сосудистого сплетения правого бокового желудочка.
Обызвествление твердой мозговой оболочки что это значит
Наряду с определением размеров турецкого седла при рентгенологическом обследовании черепа, особенно при неуточненной этиологии нарушений менструального цикла, важное практическое значение имеет выявление обызвествления твердой мозговой оболочки и образования гиперостоза внутренней пластинки свода черепа — так называемого эндокраниоза. По мнению З. Л. Леменевой, эндокраниоз является местным тканевым процессом и не связан с общими изменениями обмена кальция в организме.
Гипоталамо-гипофизарпые нарушения при эндокраниозе наиболее часто сопровождаются нарушениями углеводного и жирового обмена, менструальной и детородной функций, несколько реже наблюдаются трофические изменения кожи и слизистых оболочек половых органов, гирсутизм.
Установлена определенная корреляция между локализацией участков обызвествления твердой мозговой оболочки и клинико-неврологическими проявлениями: при поражении твердой мозговой оболочки преимущественно в лобном отделе у больных чаще встречаются разнообразные гипоталамические симптомы, обызвествление твердой мозговой оболочки позади спинки турецкого седла и в теменной области сопровождается признаками нарушений со стороны ретикулярной формации среднего мозга в сочетании с неврологическими проявлениями, среди которых преобладают стволовые.
При обнаружении усиления сосудистого рисунка на рентгенограмме в сочетании с лобным гиперостозом или обызвествлением твердой мозговой оболочки позади спинки турецкого седла у больных, по данным электроэнцефалографических исследований, выявляются признаки одновременного поражения анимальной нервной системы и гипоталамических симптомов, чаще отмечаются повышение уровня артериального давления и нарушения углеводного обмена.
Необходимой частью общего исследования нейроэндокринной системы у больных с нарушениями менструальной функции является изучение функции щитовидной железы и надпочечников, особенно при выявлении функциональных изменений в состоянии гипоталамо-гипофизарной системы. Изучение функции щитовидной железы проводится общепринятыми методами клинического исследования и радиоиндикации, по поглощению щитовидной железой 131I, содержанию в плазме крови белково-связанного йода и др.
Для уточнения первичного или вторичного характера гипотиреоза в дополнение к упомянутым методам исследования применяют пробу с ТТГ. В течение 2 дней вводят внутримышечно по 5 ЕД ТТГ и затем оценивают результаты исследования по увеличению поглощения щитовидной железой 131I. Пробу считают положительной, если эти показатели увеличились не менее чем вдвое по сравнению с исходными данными.
С. Н. Хейфец указывает, что пробу с ТТГ и повторное исследование с 13I можно проводить не ранее чем через 2 мес после первого при условии, что обследуемая не будет принимать в этот период препаратов, содержащих йод или бром.
Увеличение после нагрузки ТТГ поглощения щитовидной железой 131I указывает на вторичный диэнцефально-гипофизарный генез гипотиреоза.
Важную роль при обследовании больных с нарушениями менструальной функции играет изучение функции надпочечников, особенно при обнаружении проявлений так называемого вирильного синдрома. Различные варианты рентгенологического исследования могут способствовать установлению диагноза опухоли или массивной гиперплазии надпочечников.
Обызвествление твердой мозговой оболочки что это значит
Физиологические внутричерепные кальцификаты на снимках в переднезадней и боковой проекциях:
Эпифиз
Кальцифицированный эпифиз обнаруживают у 5% детей в возрасте младше 10 лет и почти у двух третей взрослых. Они имеют аморфный или кольцевидный вид и существенно варьируют по размеру, но обычно меньше 1 см. Кальцификат эпифиза, превышающий I см в диаметре, указывает на новообразование либо пинеалому или даже чаще на тератому.
Уздечка эпифиза
расположена на несколько миллиметров кпереди эпифиза и почти у трети пациентов кальцифицирована. Кальцифицированная уздечка принимает характерную форму буквы «С», открытой кпереди. Смещение уздечки внутричерепными объемными образованиями происходит тем же путем, что и смещение эпифиза.
Кальцификаты каменисто-клиновидной и межклиновидной связок
Кальцификаты каменисто-клиновидной и межклиновидной (диафрагма седла) связок часто возникают у пожилых. Первая лежит между кончиком спинки седла и вершиной каменистой части височной кости, тогда как последняя может формировать межклиновидный (седла) мостик.
Хориоидные сплетения
Хориоидные сплетения могут кальцифицироваться во всех желудочках, чаще всего это происходит в преддверной части боковых желудочков (соединение тела бокового желудочка с задним и височным рогами), проецирующейся в боковой проекции приблизительно на 2-3 см позади и немного ниже эпифиза. В переднезадней проекции кальцификаты сплетения проецируются приблизительно на 3 см от средней линии и обычно симметрично, хотя некоторое неравенство в размерах между разными сторонами иногда присутствует. Величина кальцификации может значительно варьировать и не имеет клинического значения. Распространенные кальцификаты сплетений могут обнаруживаться при нейрофиброматозе.
Кальцификация твердой мозговой оболочки
Кальцификация твердой мозговой оболочки, черепа и/или намета возникает приблизительно в 10% случаев, и каждый вариант имеет свои характерные признаки. Кальцификация твердой мозговой оболочки вокруг сагиттального синуса имеет V-образную форму у вершины на снимке в переднезадней проекции. Кальцификаты в этой области иногда могут быть вызваны кальцифицированными пахионовыми (паутинными) грануляциями (дивертикулоподобными выпячиваниями паутинного пространства, прободающими твердую мозговую оболочку и проецирующимися на просвет основных синусов и прилежащих венозных озер).
Кальцификаты серпа
В норме располагаются кпереди и четко видны как линейные полосы или пластинки на одном или обоих листках серпа. На снимках в переднезадней проекции кальцификаты по свободному краю намета имеют форму перевернутой буквы «V». Величина кальцификации твердой мозговой оболочки, серпа и намета обычно не имеет клинического значения, особенно когда кальцификация более или менее диффузная.
Кальцификаты серпа и твердой мозговой оболочки обнаруживают у двух третей пациентов с синдромом базально-клеточного невуса (Горлина—Гольтца), а распространенные кальцификаты твердой мозговой оболочки упоминают при эластической псевдоксантоме.
Из книги «Опухоли мозга. КТ- и МРТ-диагностика». Посмотреть/заказать
Обызвествление серпа мозга может приводить к формированию локальных крупных кальцинатов, костной плотности, которые со временем могут приобретать структуру губчатой кости (головка стрелки на рис.1041,1042). Обызвествление так же может быть вытянутой стелящейся вдоль ТМО формы (стрелки на рис.1044) с характеристиками МР-сигнала подобными диплоическому веществу (рис.1044-1045). Кроме того, может встречаться дисэмбриогенетический жир вдоль серпа мозга (стрелки на рис.1043), о чём свидетельствуют отрицательная плотность на КТ. Петрификация ТМО появляться с возрастом и может возникать спустя годы после операции (рис.1046), отражая кровяное пропитывание и инкрустацию дуры.
Кальцификаты гипофиза
Кальцификаты гипофиза редко распознают на снимках черепа в отличие от гистологического исследования. На снимках черепа они могут иметь вид камней.
Артериосклеротические кальцификаты
Артериосклеротические кальцификаты внутренней сонной артерии часто видны в месте ее прохождения через пещеристые синусы. Такие кальцификаты могут варьировать по размеру от мелких хлопьев, достигая полной визуализации каротидного сифона. На снимках в боковой проекции такие кальцификаты накладываются на изображение турецкого седла, тогда как кольцевидные кальцификаты могут быть видны на одной из сторон седла на снимках в переднезадней проекции.
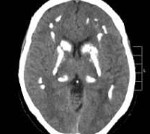
Кальцификаты базальных ганглиев
Кальцификаты базальных ганглиев обнаружива ют при многих заболеваниях, но чаще всего их обнаруживают случайно у здоровых взрослых людей. Они не имеют клинического значения. Кальцификаты различают по размеру от точечных до слившихся затемнений с характерным расположением: на снимках в переднезадней проекции кальцификаты располагаются симметрично парасагиттально, тогда как на снимках в боковой проекции они могут принимать незначительно изогнутую форму и примерно располагаться параллельно чешуйчатому шву. Склероз по ходу чешуйчатого шва на снимках в боковой проекции иногда имеет вид полосовидного затемнения не следует путать с кальцификатами базальных ганглиев.
Кальцификаты в зубчатых ядрах мозжечка встречаются реже, чем в базальных ганглиях, но обнаруживаются при тех же состояниях. На боковом снимке черепа такие кальцификаты часто маскируются воздушными ячейками сосцевидного отростка, но лучше всего они видны в окципитальной (Тауне) проекции в виде симметричных полулунных затемнений.
Болезнь Фара
Болезнь Фара — идиопатическая симметричная кальцификация церебральных структур: подкорковых ганглиев, коры полушарий, мозжечка. Может протекать бессимптомно, клинически проявляется экстрапирамидными расстройствами (гиперкинезами, паркинсонизмом), мозжечковыми нарушениями, интеллектуальным снижением. Диагностируется по данным церебральной КТ при исключении вторичного характера кальцинированных очагов по результатам биохимических, ультразвуковых, ПЦР исследований. Лечение симптоматическое с применением средств, улучшающих тканевый обмен, цитопротекторов, препаратов леводопы, антиконвульсантов.
МКБ-10
Общие сведения
Болезнь Фара включает случаи первичного идиопатического отложения кальция в мозговых структурах, вторичные формы церебрального кальциноза в рамках данной патологии не рассматриваются. Первые подробные описания заболевания сделаны в 1930 году немецким невропатологом К.Т. Фаром. Болезнь Фара является редкой нозологией, распространённость составляет менее 1 случая на 1 млн. населения. Гендерные различия в заболеваемости выражаются соотношением мужчин и женщин 2:1. Патология проявляется в любом возрастном периоде, чаще в 30-60 лет. Прижизненно выявляется лишь в 1-2% случаев, что объясняется наличием бессимптомных вариантов течения, диагностикой заболевания под видом иных нейродегенеративных процессов (болезни Паркинсона, сенильной хореи).
Причины болезни Фара
Патогенез
Формирующие болезнь патогенетические механизмы окончательно не определены. Предполагаются генетически детерминированные сдвиги церебрального метаболизма, становящиеся причиной отложения в мозговых тканях избытков кальция. Выраженная кальцификация подкорковых образований становится причиной дезорганизации лобно-субкортикальной системы, регулирующей произвольные движения и обеспечивающей когнитивные функции (память, мышление, внимание).
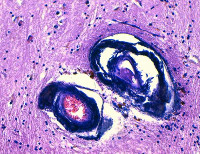
Морфологически кальцификаты обнаруживаются симметрично в различных структурах: коре мозга, белом веществе, подкорковых ганглиях, внутренней капсуле, мозжечке, стенках мелких артерий, реже вен. Характерно наличие периваскулярных мелких кальциевых конгломератов. Наиболее массивная кальцификация выявляется в подкорковых отделах. Микроскопически кальцификаты отличаются типичной структурой, представленной нитями толщиной 140-400 мкм. Они зачастую содержат минеральные комплексы с включениями железа, меди, алюминия, фосфора, свинца, цинка, кобальта.
Классификация
В практической неврологии болезнь Фара подразделяется на две клинические формы, отличающиеся возрастом манифестации, типом преобладающей симптоматики:
Симптомы болезни Фара
В типичных случаях болезнь дебютирует появлением утомляемости, неуклюжести движений, шаткости ходьбы, изменений речи, непроизвольных двигательных актов или ночных мышечных спазмов. Основу клинических проявлений составляют экстрапирамидные нарушения. В молодом возрасте это различные гиперкинезы: атетоз — непроизвольные червеобразные движения в пальцах кистей, хореоатетоз — сочетание атетоза с быстрыми насильственными движениями в конечностях, торсионная дистония — тонические мышечные спазмы, придающие телу неестественные позы. У взрослых наблюдается вторичный паркинсонизм: амимия лица, брадикинезия, замедленные скованные движения, шаркающая походка, постуральный тремор.
Симптоматика паркинсонизма зачастую сочетается с мозжечковой атаксией (дискоординация, несоразмерность движений, нистагм), пирамидной недостаточностью (слабость в конечностях, повышенные сухожильные рефлексы, патологические стопные знаки). Возможна дизартрия, дисфагия, недержание мочи. Эпилептические пароксизмы более характерны для ювенильной формы заболевания, могут отмечаться у взрослых.
Сопровождающие болезнь Фара когнитивные нарушения характеризуются снижением памяти на текущие и прошлые события, замедленным мышлением, неустойчивым вниманием, угасанием способности к аналитической и синтетической интеллектуальной деятельности. Прогрессирование расстройств когнитивной сферы у детей приводит к олигофрении, во взрослом возрасте — к развитию корково-подкорковой деменции с элементами агнозии, апраксии, алексии. Однако часть больных ювенильной формой остаются интеллектуально сохранными.
Диагностика
Основным диагностическим методом, позволяющим неврологу достоверно установить наличие очагов кальциноза в мозговых тканях, является КТ головного мозга. Интенсивность очагов на томограммах отражает уровень концентрации кальция. МРТ головного мозга значительно хуже визуализирует кальцификаты, но позволяет оценить сопутствующие дегенеративные процессы. С целью подтверждения идиопатического характера патологии проводится целый ряд дополнительных обследований:
Диагноз болезнь Фара правомочен после исключения вторичного характера церебральной кальцификации, наблюдающейся при эндокринных (гипопаратиреоз, псевдогипопаратиреоз, гипотиреоз), сосудистых (атеросклероз, амилоидоз сосудов), инфекционных (краснуха, цистицеркоз, токсоплазмоз, цитомегалия) заболеваниях. Дифференциальная диагностика проводится также с болезнью Галлервордена-Шпатца, туберозным склерозом.
Лечение болезни Фара
Поскольку патогенез заболевания остаётся неясным, терапия имеет преимущественно симптоматический характер. С целью улучшения обменных процессов применяются стимуляторы тканевого метаболизма (ацетилкарнитин, глютаминовая кислота, комплекс L-цитруллин+малат, никотинамид), цитопротекторы (рибофлавин, янтарная кислота, мельдоний). При симптомах паркинсонизма предпочтительно назначение фармпрепаратов леводопы, при гиперкинезах — холинолитиков, бензодиазепинов. Наличие эпилептических приступов служит показанием к лечению современными антиконвульсантами (леветирацетамом). В комплексной терапии применяется лечебная физкультура, водолечение, когнитивные тренинги.
Прогноз и профилактика
Клинически проявленная болезнь Фара рассматривается как хроническое нейродегенеративное заболевание. Прогноз выздоровления неблагоприятный, однако, при должном уровне поддерживающей симптоматической терапии состояние пациентов длительное время остаётся удовлетворительным. Субклинический вариант не сказывается на здоровье и когнитивных способностях больного, может быть случайной находкой при проведении компьютерной томографии. Специфические меры, позволяющие предупредить развитие болезни, не разработаны.