Восстановление легких после коронавируса
Восстанавливаются ли легкие после COVID-19? Да. Но нужно не пропустить сроки реабилитации и серьёзно отнестись к рекомендациям врача.
Новая коронавирусная инфекция, вызванная SARS-CoV-2, недостаточно изучена, однако ясно, что она наносит вред всем органам и тканям человека. Вирус проникает в организм через слизистые оболочки носа, глаз, глотки. Первые симптомы появляются на 2-14 день. Обычно это повышение температуры выше 37.5 градусов Цельсия, насморк, потеря обоняния, сухой кашель, послабление стула, слабость и головная боль. На 6–10 сутки от момента появления первых симптомов могут начать беспокоить одышка, боль в груди, усиление кашля. Это тревожные симптомы, говорящие о поражении легких и требующие проведения дополнительного обследования: компьютерной томографии легких, измерения насыщения крови кислородом (сатурации).
Легкие после COVID-19
Попадая в организм человека через слизистые оболочки дыхательных путей SARS-CoV-2 вызывает мощнейшую воспалительную реакцию. Активируются иммунные клетки, вырабатывается колоссальное количество воспалительных веществ (воспалительных цитокинов). Интенсивность этой реакции скорее всего обусловлена генетически. Именно интенсивностью воспалительной реакции и определяется тяжесть поражения легочной ткани по данным исследований. В легочной ткани поражение при COVID-19 обусловлено как поражением самих альвеол (в которых происходит газообмен и кровь насыщается кислородом из воздуха) нашими собственными иммунными клетками так и поражением легочных сосудов, оплетающих альвеолы. Степень поражения легких можно определить при помощи КТ (компьютерной томографии).
Таблица 1. Поражение лёгких при COVID-19
Процент поражения легочной ткани
Поражена часть лёгкого. Небольшое затруднение дыхания.
Лечебные и полезные свойства листвы лопуха
В перечень официально зарегистрированных лекарственных растений в нашей стране внесен и знакомый каждому с детства могучий лопух. Множество лечебных препаратов изготовлены на основе сока растения, полученного путем отжима из мощной корневой системы. Но, лечебными свойствами обладают не только корни. Богаты лечебным соком мощные лиственные пластины и толстые стебли. Лиственный сок при правильной обработке, составляет одну третью часть сока, выжатого из всего растения. Как применять лечебные свойства лопуха с пользой на практике? Давайте разбираться.
Состав листьев лопуха: в чем польза лекарственного растения?
Лопух имеет универсальный состав, что существенно влияет на полноценное функционирование организма. Листва лопуха – это не малый источник витамина С, ведь до 1000 мг находится в 500 граммах листьев. 70% нормы на день в листве лопуха есть В. Также в достаточном количестве находится инулин, который способствует бесперебойной работе кишечника. Листва лопуха – это кладезь полезных компонентов, что включают в себя железо, цинк и марганец. Листву лопухов вполне можно использовать в питании, тем более, что калорийность минимальная – 60 кКал в 100 граммах.
Где используют лечебный лопух?
Каждое лекарственное растение, признанное во всем мире, по праву считается лечебным и помогает справиться со многими болезнями. В старину настойками и отварами лопуха лечили болезни легких и печени, желудка и почек, промывали гнойные раны и полоскали горло, смазывали кожу и волосяные луковицы. Чай на основе листвы станет лучшим вариантов детоксикации. Легко борется с угрями и прыщами, способствует существенному улучшению кожного покрова при экземах и псориазе. Обладает мочегонным эффектом, от чего проблемы с почками кажутся не такими критическими. Сок растения смешанный с медом помогал ставить на ноги даже безнадежных больных. О некоторых примерах лечения и применения листьев лекарского лопуха расскажем поподробнее.
Как применять листву лопуха с пользой: процедура заготовки
Для того, чтобы максимально использовать положительные свойства лопуха, необходимо четко и правильно собрать сырье, заготовить согласна правильной технологии, и лишь потом компонировать с другими ингредиентами для создания целебных составов.
Идеальные сроки сбора листьев лопуха
Для того, чтобы лопух смог поделиться полезными свойствами на полную, необходимо четко соблюдать все правила сбора. Оптимальным периодом заготовки сырья лопуха или репейника считают конец весны. Именно в мае растение максимально напитано целебным соком. Сушке и замораживанию подвергать срезанные листья необходимо с мая по сентябрь. А использовать в лечебных целях свежесорванный лист можно на протяжении всего летнего периода.
Как правильно высушивать листья лопуха?
Несомненно, что высушенные лиственные пластины содержат минимальное количество лечебных свойств, не так полезны, как свежесорванные, но многие, все же, прибегают к сушке, считая этот процесс вполне благоприятным для заготовки сырья на зиму.
Отобранные и вымытые листья можно подвесить в теплом сарае и высушить целиком. Можно измельчить листья со стеблями и массу выложить на бумаге или полотне. Так, периодически перемешивая, просушить зеленую массу подготовленного сырья до полного высыхания.
ТОП-9 рецептов использования листьев лопуха в лечении различных недугов
Предлагаем уникальную подборку рецептов использование листьев лопуха для лечения разных недугов.
Лучшие рецепты использования листьев лопуха в кулинарии
Лопух может использоваться не только в лечебных целях, но и кулинарных.
Сторонники сыроедения используют листья лопуха в сыром виде. Необходимо отметить, что сок в лиственных пластинах и стеблях взрослого растения очень горький и пережевать и глотнуть лист репейника довольно трудно, но можно. Старые люди так и делают, срывают листья и просто жуют. Но ведь можно приготовить витаминные салаты из молодых листочков, добавив привычные продукты.
В Японии, к примеру, лопух вообще выращивают промышленным способом и используют в кулинарии. Стебли и листья жарят, варят и запекают, корни высушивают и перетирают на муку. Потом пекут лепешки и котлеты. Из стеблей варят варенье. Используя растение в кулинарии, японцы тем самым оздоравливают организм.
Листья лопуха имеют большой спектр воздействия на организм человека благодаря множеству и минерал в составе, поэтому смело применяйте это средство для широкого спектра применения.
Лекарства для печени
Печень самая большая биохимическая лаборатория в нашем организме. Она участвует более чем в 500 реакциях. Поэтому любые изменения в её состоянии могут отразиться на самочувствии. Все знают ее важную роль и наслышаны о таком грозном диагнозе, как цирроз, многие хотят её почистить, попить специальные лекарства. Кто-то ищет народные средства, другие больше доверяют разработкам фармацевтической промышленности. Остается вопрос, что будет эффективно на самом деле?
Сдайте все необходимые анализы со скидкой от 10% до 25% по промокоду «МОЕЗДОРОВЬЕ». Посетите один из множества удобно расположенных медофисов KDL https://bit.ly/3gIM9wP или бесплатно вызовите медсестру для забора биоматериала с помощью инновационной лабораторной службы LifeTime https://bit.ly/3yd9Pj2
А что же печень?
Можно подумать, что печень только и ждет, когда же мы ей поможем. Это не так. Компенсаторные и регенераторные возможности печени огромны. При сохранении 25% здорового органа она может сама восстановиться. Как работает здоровая печень, мы никогда не почувствуем. В ней нет нервных окончаний, поэтому она никогда не болит. Клетки печени — гепатоциты. Если гибнет клетка, её нагрузку перераспределяют между собой оставшиеся. Так, при разрушении значительной части печени, может не быть никаких симптомов и даже изменений в анализах.
С одной стороны, это хорошо, печень не беспокоит нас по пустякам как желудок, который может скрутить после плохой пищи, а через 3 дня мы уже и забыли об этом. Но если симптомы появились, это может свидетельствовать уже о серьезных проблемах, просто так от которых не избавиться. При проблемах с печенью могут страдать следующие функции:
Ошибочно за проблемы с печенью принимают проблемы с желчным пузырем, поджелудочной железой, позвоночником и многие другие. Боль в печени может появиться, когда она увеличена и растягивает собственную капсулу, но обычно это уже запущенные проблемы.
Часто за проблемы с печенью принимают проблемы с желчным пузырем, поджелудочной или позвоночником.
Препараты
Проблемы с печенью могут развиваться более 10 лет и никак не беспокоить. Средняя продолжительность жизни с диагнозом цирроз — 9 лет. Поэтому даже имея проблемы с печенью, можно с ними бороться. Одних наименований средств, применяемых в гепатологии около 1000. При терапии не только лечат само заболевание, но и поддерживают печень, чтобы создать ей максимально благоприятные условия для восстановления. Одной из таких групп препаратов являются гепатопротекторы. Гепатопротекторы помогают восстановлению обменных процессов в печени, повышают устойчивость органа к действию разрушающих факторов, нормализуют функциональную активность и стимулируют регенеративные процессы в печени.
Требования к гепатопротекторам
Так как печень является тем органом, через который происходит обмен многих веществ, препараты должны быть не только мощными, но и отвечать определенным требованиям безопасности, а также:
Несмотря на то, что требования известны, идеального препарата еще не создано. Более половины представленных средств растительного происхождения, оставшуюся часть делят между собой фосфолипиды, синтетические производные, органопрепараты и аминокислоты.
Несмотря на то, что требования к препаратам для печени известны, идеального еще не создано.
Список лекарств
Группы гепатопротекторов разделяются в зависимости от состава.
Группа I: флавоноиды расторопши могут входить как натуральная вытяжка из растений, так и произведенные синтетическим способом:
Эти продукты содержат в себе вещество из расторопши пятнистой – силимарин (силибинин). Он защищает и стабилизирует мембраны клеток. Расторопша пятнистая обладает мощным антитоксическим действием, способна помочь при отравлениях бледной поганкой. Правда, в этом случае используют модификацию с внутривенным введением. Также имеется антиоксидантный и метаболический эффекты, ускоряет регенерацию гепатоцитов. Замедляется образование рубцовой ткани в органе.
Холестаз, то есть затрудненный отток желчи может быть противопоказанием к приему. Если это игнорировать, застой от приема препаратов может усилиться.
Обычно курс приема составляет около 4 недель, затем делают перерыв.
Группа II: остальные флавоноиды, кроме расторопши:
Хофитол, обладает желчегонным и гепатопротекторным действием, за счет содержания экстракта листьев артишока. Также он может снизить уровень «плохого» холестерина в крови при исходно высоком уровне. К плюсам препарата можно отнести его малую токсичность.
Лив 52 помогает усилить защиту печени от токсинов, имеет в составе компоненты широко используемые в индийской медицине. Но применение препарата в острой воспалительной фазе небезопасно и может усилить воспаление. Поэтому рекомендуется применять препарат, когда активна фаза регенерации и печень нуждается в поддержке.
Группа III: гепатопротекторы из органов животных:
Гепатносан – высушенные гепатоциты животных. В кишечнике он абсорбирует токсины. Перевариваясь, питательные компоненты клеток всасываются и доставляются в печень. Они работают как защитные факторы на уровне клеток печени, восстанавливают активность гепатоцитов. Препарат способствует ускорению репаративных процессов.
Сирепар — гидролизат экстракта печени крупного рогатого скота. Содержит в 1 мл 10 мг цианокобаламина. Способствует регенерации печени, оказывает очищающее действие. Не следует использовать в активную фазу болезни, так как может усилиться воспалительный процесс. Принимается при хронических гепатитах и циррозах, отравлениях токсинами и лекарствами.
Некоторые препараты не следует использовать в активную фазу болезни, так как может усилиться воспалительный процесс.
Группа IV: лекарства, имеющие в своем составе эссенциальные фосфолипиды:
Фосфолипиды, в том числе фосфатидилхолин, важнейший компонент, из которого как из кирпичиков состоит большая часть мембран самих клеток печени. Фосфолипиды выделены и изучаются почти 50 лет, проведены различные опыты и эксперименты. Восстанавливая мембраны клеток, печень нормализует свою функцию. Применяются при очень широком спектре заболеваний. Курс приема обычно длится около 3 месяцев при отсутствии противопоказаний и нежелательных эффектов.
Средства из других групп, не вошедшие в первые четыре:
Из этой группы разберем подробно Урсофальк, как препарат, имеющий широкое назначение среди врачей. Действующее вещество (урсодезоксихолевая кислота) помогает защитить орган и обладает желчегонным действием. Используется для растворения желчных камней. Снижает токсические эффекты на эпителий желчных протоков в печени и мембраны гепатоцитов. Облегчает выведение желчи из протоков, вследствие чего облегчает выведение токсинов.
Имеет противопоказания в виде неработающего желчного пузыря, воспалительных болезней кишечника, желчных протоков, желчные камни с высоким содержанием кальция (видны на рентгене), в общем любые состояния, которые будут препятствовать усиленному оттоку желчи из печени. Также цирроз в стадии декомпенсации.
Вывод
Гепатопротекторов множество, они отличаются составом, механизмом действия. У врачей отношение к ним неоднозначное, многие из них применяются и выпускаются только для территории постсоветских стран. Иногда можно встретить, отзывы, что человек после выхода из алкогольного запоя пропил некий препарат в течение 3 месяцев и его анализы улучшились. Это могло случиться и не из-за препарата, а от того, что токсины перестали действовать на печень, и она смогла в определенной мере восстановиться.
При прекращении воздействия токсинов, печень может сама в определенной мере восстановиться.
Главное в лечении печени не прием лекарств для компенсации вреда, который мы наносим сами, а прекращение воздействия токсинов и других разрушающих факторов. То есть нужно отказаться от алкоголя, курения и лишних килограммов (риск неалкогольного жирового гепатоза). Так как чередуя курсы препаратов с неправильным образом жизни мы создаем иллюзию благополучия. Если есть подозрения, что с печенью что-то не так, — обязательно обратитесь к врачу. Неправильное самолечение при проблемах с печенью может только навредить.
Как восстановить защитные свойства желудка при рефлюксной болезни
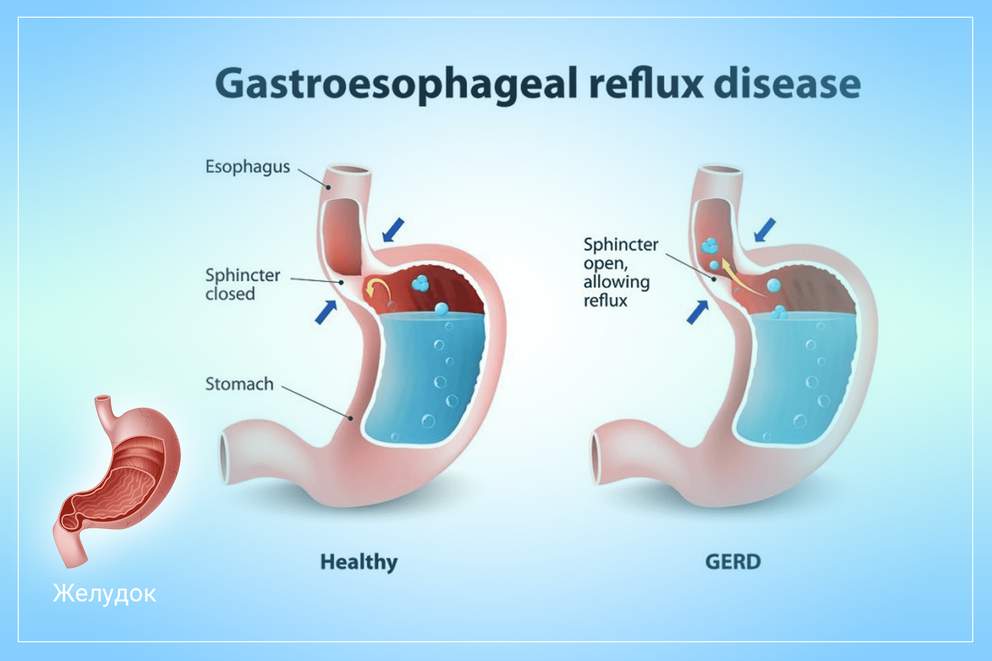
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) сопровождается развитием воспалительного процесса в нижних отделах пищевода. Главной причиной развития гастроэзофагита является хронический заброс (рефлюкс) желудочного содержимого в пищевод. В отличие от желудка, стенки которого покрыты специальным защитным слизистым слоем, стенки пищевода не имеют подобной защиты и максимально уязвимы перед воздействием соляной кислоты, содержащейся в желудочном соке. Рефлюксная болезнь желудка опасна тем, что хроническое раздражение слизистой оболочки пищевода желудочным содержимым, может со временем приводить к формированию онкологии пищевода.
Причины развития и предрасполагающие факторы
Гастроэзофагеальный рефлюкс относится к наиболее распространенным патологиям пищеварительной системы, которые потенциально могут провоцировать эрозивно-язвенное поражение слизистой оболочки пищевода и развитие онкологии органа. Для заболевания свойственно хроническое течение, при этом существенно ухудшается качество жизни человека с ГЭРБ, вплоть до частичной утраты трудоспособности. К предрасполагающим факторам развития данного заболевания, можно отнести:
В 80% случаев, хронический заброс желудочного содержимого в пищевод происходит по причине слабости нижнего пищеводного сфинктера. При нормальном тонусе сфинктера исключена вероятность обратного заброса (рефлюкса) пищевого комка.
Клинические симптомы
Для гастроэзофагеального рефлюкса характерны типичные симптомы, при возникновении которых не рекомендовано откладывать визит к гастроэнтерологу. К таким симптомам можно отнести:
Регулярно возникающая изжога (чаще 2-х раз в неделю). Усиление изжоги наблюдаются после приема пищи, особенно при наклонах туловища и в положении лёжа.
Нередко, гастроэзофагеальная рефлюксная болезнь протекает нетипично, и сопровождается болью за грудиной, дискомфортом и тяжестью в животе после приёма пищи, повышенным слюноотделением (особенно в ночное время суток), охриплостью голоса, неприятным запахом изо рта, сухим кашлем и частыми эпизодами бронхоспазма. Не исключено и бессимптомное течение ГЭРБ, но такой вариант патологии является наиболее опасным для здоровья человека.
Методы диагностики
Основным, и наиболее точным методом выявления гастроэзофагеальной рефлюксной болезни, является эзофагогастродуоденоскопия. Эта методика представляет собой эндоскопическое исследование слизистой оболочки пищевода с помощью специального зонда, на конце которого располагается камера. Информация с камеры передается на монитор и оценивается врачом в режиме реального времени. Во время исследования можно выявить очаги воспалительного процесса на слизистой оболочке, наличие эрозий и язв, пищеводные грыжи, полипы, стриктуры, а также очаги злокачественного перерождения.
Для оценки сократительной способности нижнего пищеводного сфинктера используется такое функциональное исследование, как манометрия. При подозрении на такое заболевание, как пищевод Баррета, рекомендовано выполнить гастроскопию с забором фрагментов слизистой оболочки (биопсией). Менее часто, в диагностике ГЭРБ используется методика рентгенографии. Эта диагностическая процедура не позволяет выявить патологические изменения в слизистой оболочке пищевода, за исключением язв и грыж.
Лечение
Немедикаментозное лечение признаков и симптомов рефлюкс-эзофагита включает комплекс мероприятий по нормализации массы тела, рациональное дробное питание, временный или полный отказ от употребления жареной и жирной пищи, цитрусовых, кофе, специй и приправ, соусов, алкоголя. После приема пищи категорически запрещено выполнять наклоны туловища и находиться в положении лёжа. Медикаментозная терапия данного заболевания, включает прием антацидных препаратов, обволакивающих средств, H2 гистаминовых блокаторов и ингибиторов протонной помпы. При неэффективности консервативной терапии, назначается оперативное вмешательство, цель которого — ушивание нижнего пищеводного сфинктера.
С лечебно-профилактической целью рекомендован прием метапребиотика Стимбифид Плюс, который имеет трёхкомпонентный состав. Эффект метапребиотика обусловлен содержанием фруктополисахаридов, лактата кальция и фруктоолигосахаридов. Эти компоненты по отдельности и в совокупности стимулируют рост собственной кишечной и желудочной микрофлоры человека, нормализуют пищеварения, уменьшают интенсивность воспалительного процесса в пищеводе при ГЭРБ, положительно влияют на кислотность желудка и усиливают защитные свойства ЖКТ. Оценить преимущества метапребиотика по сравнению с пробиотиками и пребиотиками, поможет сравнительная таблица.
Профилактика
При врожденной слабости нижнего пищеводного сфинктера, человек автоматически попадает в группу риска по развитию ГЭРБ. При наличии факторов риска, рекомендовано отказаться от употребления алкоголя и табакокурения, минимизировать или полностью исключить жареную пищу из рациона, избегать подъема тяжестей и наклонов туловища непосредственно после приема пищи.
При соблюдении режима и правильных пищевых привычках, прогноз относительно выздоровления является благоприятным.
Посттравматический артрит
Травмы суставов встречаются очень часто. Особенно «достается» коленям и голеностопам. В настоящее время установлено, что даже при небольших суставных травмах почти всегда развивается посттравматический артрит. Как будет протекать воспалительный процесс – остро или хронически зависит от тяжести травмы, особенностей организма пострадавшего и своевременности оказания медицинской помощи. Поэтому даже после небольшой травмы стоит обратиться в клинику.
Общие сведения о заболевании
Посттравматический артрит – это воспаление сустава, развивающееся сразу или через некоторое время после травмы. Воспаление после травмы развивается всегда. В некоторых случаях оно протекает незаметно и проходит без последствий, но чаще дает о себе знать в виде болей и нарушения функции суставов через несколько месяцев или даже лет.
Встречается чаще у мужчин молодого возраста. Код по МКБ-10 М13.8 – другие уточненные артриты.
Причины посттравматического артрита
В развитии посттравматического артрита основное значение имеют травмы. Острые травмы: ушибы, растяжения связок, вывихи, переломы пострадавший всегда замечает и связывает с ними дальнейшее воспаление сустава. В большинстве случаев это является поводом для своевременного обращения к врачу.
Травма может иметь и хронический характер. Это случается при постоянном подъеме тяжестей, лишнем весе в сочетании с малоподвижным образом жизни. Иногда острая травма кажется пострадавшему незначительной, и он не связывает с ней появление через некоторое время признаков артрита. Это самые опасные травмы, так как с ними пациент почти никогда не обращается вовремя к врачу, упускает время и позволяет болезни принять хронический деструктивный характер.
Развитию травматического артрита подвержены спортсмены, люди тяжелого физического труда (шахтеры, грузчики), лица, страдающие ожирением и ведущие малоподвижный образ жизни. В группу риска входят также лица, страдающие хроническими воспалительными заболеваниями опорно-двигательного аппарата: ревматоидным артритом, подагрическим артритом и др.
Патогенез – механизм развития болезни
В последние годы было установлено, что даже незначительная травма запускает развитие воспалительного процесса. Происходит это на клеточном уровне. Клетки внутрисуставных тканей вырабатывают провоспалительные (поддерживающие воспаление) биологически активные вещества – простагландины, цитокины и др. Начавшийся воспалительный процесс при острой незначительной травме (небольшом ушибе) может через некоторое время закончиться полным выздоровлением.
Но при наличии таких факторов риска, как сниженный иммунитет, различные хронические заболевания, ожирение воспаление поддерживается длительное время и постепенно приводит к дегенеративно- дистрофическим изменениям в суставе и нарушению его функции.
При сильных травмах кроме описанного механизма включается процесс некроза (отмирания) клеток хрящевой ткани (хондроцитов) непосредственно от механического воздействия. У хондроцитов, окружающих зону некроза, включается механизм аутолиза – саморазрушения. Хрящевая ткань разрушается, процесс поддерживается длительно протекающим воспалением. На месте разрушенного хряща развивается соединительная ткань (паннус), ограничивающая подвижность сустава. Подхрящевая костная ткань начинает разрастаться, что приводит к деформации сустава. Со временем паннус заменяется костной тканью и формируется анкилоз – полная неподвижность сустава.
Подробнее об артрите, его симптомах и лечении в этой статье.
Формы
По характеру течения посттравматический артрит делится на:
Симптомы посттравматического артрита
Проявления посттравматического артрита зависят от особенностей и тяжести травмы, характера течения и состояния организма больного.
Первые признаки
При сильной травме и выпоте в полость сустава крови (гемартроз) признаки воспаления в виде отека, покраснения кожи, сильных болей появляются сразу после травмы. При открытых травмах и присоединении гнойной инфекции резко повышается температура тела, появляется озноб, признаки интоксикации, резкий отек и покраснение кожи над суставом. Боли очень сильные, больной не может пошевелить конечностью.
Но очень часто первые признаки воспаления малозаметны. Они появляются через несколько дней и даже недель, нарастают постепенно и проявляются легкой болезненностью при нагрузке или движении, иногда незначительной припухлостью пострадавшего сустава.
Явные симптомы
При хроническом течении явными признаками будут небольшая, но нарастающая болезненность в суставе. Движение сопровождается похрустыванием (особенно отчетливо это ощущается в коленном и голеностопном суставах). Со временем болевой синдром становится постоянным и ограничивает движение конечности. Может пройти несколько лет, прежде, чем появятся признаки деформации сустава. Одновременно появляется сначала частичное, а затем полное ограничение подвижности, связанное с разрастанием соединительной и костной ткани.
Опасные симптомы
Сигналом к обращению за медицинской помощью должны стать любые нарушения со стороны суставов, появившиеся, как сразу после травмы, так и через некоторое время (иногда через несколько месяцев) после нее:
Чем опасен посттравматический артрит
Травматический артрит опасен тем, что может протекать незаметно, переходя из одной стадии с другую с постепенным нарушением функции сустава и многочисленными осложнениями.
Стадии
Стадии заболевания зависят от характера его течения. Но чаще всего патологический процесс протекает хронически. Выделяют следующие стадии посттравматического артрита:
Возможные осложнения
Помочь больному травматическим артритом можно на любой стадии, но чем длительнее протекает патология, тем больше необратимых изменений появляется в суставе. Все возможные осложнения делятся на ранние и поздние. Ранние:
Чтобы избежать осложнений, нужно обращаться за медицинской помощью, желательно в клинику, имеющую опыт в лечении подобных заболеваний. Например, в медицинский центр «Парамита», Москва.
Что делать, если началось обострение артрита
Алгоритм действий во время обострения посттравматического артрита:
Первая помощь при травме сустава:
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Локализации
Травмировать можно любой сустав. Но некоторые из них страдают чаще и значительнее остальных. Эти колени, голеностопы, локти.
Травматический артрит ног
Суставы ног несут самую высокую нагрузку, поэтому часто страдают при ожирении, малоподвижном образе жизни и постоянном воздействии мелких травм. Эти же суставы в первую очередь травмируются при острых травмах – падениях, ударах и т.д.:
Посттравматический артрит тазобедренного сустава
Посттравматические артриты встречаются не так часто, но протекают тяжело, осложняются гнойными процессами и формированием неподвижности. Особенно часто этот сустав травмируется у пожилых людей с лишним весом и остеопорозом – хрупкостью костей из-за утраты кальция.
Посттравматический артрит коленного сустава
Посттравматический артрит голеностопного сустава
Голеностоп также очень часто страдает, в основном не от прямых ударов, а при подворачивании стопы и разрыве связок. В группе риска женщины, которые носят неудобную обувь на высоком неустойчивом каблуке.
Удерживает пяточную кость и передает амортизацию с голеностопного сустава на стопу. Травмируется у спортсменов-тяжеловесов, лиц, страдающих ожирением и плоскостопием. Артрит часто протекает хронически с развитием ограничений подвижности сустава.
Посттравматический артрит рук
Травматические поражения суставов рук встречаются реже, чем ног. Обычно от травматических артритов страдают спортсмены и лица, поднимающие тяжести. Артриты отдельных суставов.
Посттравматический артрит плечевого сустава
Воспаление сустава чаще всего появляется как следствие падения на руку, прямого удара по плечу, а также при резком разгибании руки в плече. Опасны плече-лопаточные артриты, они склонны к длительному течению с постоянным болевым синдромом и снижением функции верхней конечности.
Посттравматический артрит локтевого сустава
Частые мелкие травмы встречаются у теннисистов. Характерно развитие не только артрита, но и эпикондилита – воспаление прикрепляющихся снаружи сухожилий (локоть теннисиста). Протекает артрит длительно, с нарастающим болевым синдромом. Если не лечить, приводит к инвалидности.
Посттравматический артрит суставов запястья и кисти
Артриты встречаются не так часто, причина – бытовое травмирование. Хронические артриты лучезапястного сустава бывают у пианистов, лиц, длительно работающих на компьютере и т.д. При выраженном воспалении часто присоединяется тоннельный синдром запястья – сдавливание отекшими тканями срединного нерва.
Посттравматический артрит пальцев рук
Пальцы травмируются часто. Это могут быть острые бытовые, спортивные и профессиональные травмы. Незначительные травмы вызывают легко протекающие артриты, заканчивающиеся выздоровлением. Переломы и ушибы пальцев опасны лицам с ревматоидным артритом: вызванное травмой воспаление приводит к развитию обострения и стимулирует разрушение суставов.
Травматический артрит височно-нижнечелюстного сустава
Артрит может быть следствием одномоментной травмы или длительного постоянного травмирования. В первом случае развивается острый воспалительный процесс, если его не лечить, то может развиваться стойкий анкилоз с болями и трудностями при открытии рта. Хронический артрит развивается на фоне неправильно прикуса или отсутствия некоторых зубов в зубном ряду и также со временем приводит к постоянным болям и нарушению суставной функции.
Посттравматический шейный артрит
Травматические поражения шейного отдела позвоночника могут приводить к развитию артрита. Острый артрит начинается после удара или ранения шеи. Течение зависит от тяжести травм: отек околосуставных тканей вызывает сдавливание нервных корешков и питающих