чем опасно расширение петель толстого кишечника у плода
Чем опасно расширение петель толстого кишечника у плода
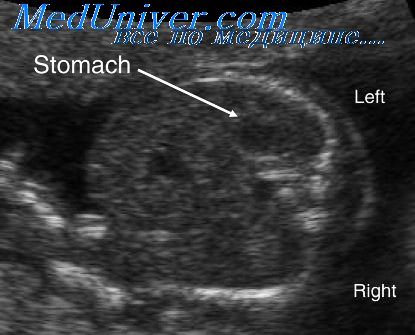
Обструкцию толстой кишки, как правило, более трудно диагностировать, чем обструкцию тонкой кишки, потому что ее диаметр у здорового плода значительно варьирует. В 22 нед беременности по менструальному сроку толстая кишка плода визуализируется как трубчатая структура, расположенная в периферических отделах брюшной полости и имеющая ход, соответствующий восходящему поперечному, нисходящему и ректосигмоидальному отделам.
Напротив, тонкая кишка имеет меньший диаметр и располагается в центральных отделах брюшной полости. При сканировании в режиме «реального времени» часто наблюдается активная перистальтика тонкого кишечника. В конце третьего триместра толстая кишка здорового плода может визуализироваться особенно отчетливо и настолько обращать на себя внимание, что даже создавать у исследователя ложное впечатление наличия патологии.
Содержимое толстой кишки обычно несколько более гипоэхогенно, чем расположенных рядом других структур брюшной полости, но в третьем триместре может иногда становиться гиперэхогенным. Средний диаметр прямой кишки почти линейно увеличивается по мере прогрессирования срока гестации, но имеет значительные колебания в пределах нормальных значений для каждой определенной недели беременности.
Таким образом, диаметр прямой кишки у здоровых плодов может иногда совпадать по некоторым значениям с показателями у плодов с патологически расширенным толстым кишечником. У почти доношенных плодов нормальный диаметр толстой кишки может достигать 18 мм и более.
Расширение толстой кишки может определяться при ультразвуковом обследовании плодов с синдромом мекониальной обструкции кишечника, болезнью Гиршпрунга (Hirschsprung) и аноректальными мальформациями, но их диагностика может быть весьма затруднена, учитывая описанную выше широкую вариабельность ее размеров, в пределах нормальных значений у здоровых плодов.
Расширение петель толстой кишки при синдроме мекониальной обструкции происходит в результате временной закупорки меконием ее дистального отдела. Это явление может наблюдаться как у здоровых, так и у плодов, страдающих муковисцедозом. Болезнь Гиршпрунга развивается в результате отсутствия парасимпатических ганглиев в стенке кишечника. Пораженный сегмент толстой кишки, располагающийся проксимальнее ануса, может иметь различную протяженность.
В результате того, что сегмент кишки, где отсутствуют нервные ганглии, не способен перистальтически сокращаться, в этой области возникает функциональная обструкция, которая приводит к расширению отделов толстой кишки, локализованных проксимальнее по отношению к месту поражения. Болезнь Гиршпрунга обычно не определяется до рождения, хотя в литературе встречаются редкие случаи об антенатальной диагностике этого заболевания. При эхографии в этих ситуациях будет обнаруживаться многоводие и многочисленные расширенные петли толстого кишечника в брюшной полости плода.
Аноректальные мальформации могут также встречаться в комплексе аномалий развития клоаки, таких как персистирующая клоака и экстрофия клоаки.
Эти мальформации подразделяются на две группы в зависимости от локализации уровня атрезии кишечного тракта. Поражения на высоком уровне, которые заканчиваются выше расположения мышечной петли образованной леваторами, обычно сочетаются с мочеполовыми свищами и требуют при проведении хирургической коррекции использования трансабдоминального доступа. Поражения, затрагивающие отделы, расположенные ниже мышечной петли, образованной леваторами, и локализованные на уровне промежности или в области задней спайки половых губ, обычно оперируют из трансперинеального доступа.
При ультразвуковом исследовании у некоторых плодов с аноректальными мальформациями в брюшной полости могут визуализироваться гиперэхогенные очаги и/или расширенные петли толстой кишки, вероятность визуализации которых увеличивается по мере прогрессирования беременности. Несмотря на это, чувствительность эхографии в отношении выявления обструкции толстой кишки или аноректального сегмента остается не высокой. Полагают, что наиболее патогномоничным признаком, подозрительным в отношении наличия аноректальных мальформации является обнаружение в полости малого таза или нижних отделов брюшной полости плода сегмента расширенной кишки V- или U-образной формы.
При формировании у плодов свища между желудочно-кишечным и мочеполовым трактами обычно отмечается появление кальцинатов в просвете кишки или мочевого пузыря. Полагают, что эти кальцинаты образуются в результате смешивания мочи и меко-ния.
Иногда нормальная прямая кишка, заполненная меконием, может создавать ложное впечатление наличия опухоли, расположенной кпереди от крестца. Такая эхографическая картина получила название «пресакральная псевдоопухоль», истинное значение которой легко устанавливается путем вращения датчика вокруг своей оси, чтобы получить косую плоскость сканирования для выявления связи между так называемой «псевдоопухолью» и сигмовидной кишкой.
Аномалии и патологии органов пищеварительной системы плода, выявляемые на УЗИ
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-zhkt-ploda.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-zhkt-ploda.jpg?fit=805%2C536&ssl=1″ />
Патологии органов пищеварительной системы встречаются у плода нередко как самостоятельно, так и в комплексе с другими аномалиями внутренних органов. На них приходится до 21% пороков у новорождённых и 34% случаев младенческой смертности.
патологии жкт плода
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-zhkt-ploda.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-zhkt-ploda.jpg?fit=805%2C536&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-zhkt-ploda.jpg?resize=805%2C536″ alt=»патологии жкт плода» width=»805″ height=»536″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-zhkt-ploda.jpg?w=805&ssl=1 805w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-zhkt-ploda.jpg?resize=450%2C300&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-zhkt-ploda.jpg?resize=768%2C511&ssl=1 768w» sizes=»(max-width: 805px) 100vw, 805px» data-recalc-dims=»1″ />
Причины нарушений формирования органов ЖКТ у плода, статистика
Аномалии строения органов ЖКТ связаны с нарушением эмбриогенеза на стадии 4-8 недель беременности, когда идёт образование отверстия пищеварительной трубки. Изначально она заканчивается с обоих концов, однако к концу 8 недели происходит образование каналов, а слизистый эпителий закрывает просвет кишечной трубки.
Среди наиболее часто встречающихся патологий можно выделить стенозы (сужения или растяжки стенок) или атрезии (сращивания).
Больше всего страдает 12-перстная кишка, что связано с особенностями её эмбриогенеза. 1/2 случаев сопровождается пороками других внутренних органов — сердца, сосудов, прямой кишки, печени, желудка. Некоторые случаи настолько тяжёлые, что малышу при жизни придётся сделать множество операций, и они не будут являться гарантом его нормального существования.
Аномалии органов ЖКТ на УЗИ видны на сроке 11 недель. Ультразвуковая диагностика не является 100% гарантией того, что у малыша будут серьёзные отклонения, поэтому её результаты являются основанием для более детального обследования женщины.
Беременной делают кариотипирование на выявление хромосомных нарушений. Также она проходит анализ амниотической жидкости, и по результатам обследования (если они плохие и диагноз подтвердится) ей рекомендуют прервать беременность
Патологии кишечника
К аномалиям 12-перстной кишки относятся:
Атрезия. Встречается в 1 случае из 10 000. Заключается в полной непроходимости кишечника вследствие патологического сращения стенок органа. В 37% случаев сопровождается другими аномалиями — конской стопой, слиянием шейных позвонков, несимметричным положением рёбер и пр.
Ещё в 2% случаев атрезия кишечника сопровождается атрезией пищевода, гигромой заднего прохода, незавершённом поворотом желудка и т.п. В основном это типично для плода с хромосомными нарушениями, в частности с трисомией по 21 хромосоме.
90% беременностей заканчиваются выкидышем или замиранием развития в течение первых 2-х триместров. Остальные 10% беременностей с патологией 12-перстной кишки завершаются рождением детей, страдающих различными пороками: у 31% имеется обструкция дыхательных путей (закупорка инородным телом вроде кисты, опухоли), 24% — парез лицевого нерва (нарушением функциональности мимических мышц).
Только 1% малышей ведёт относительно нормальный образ жизни после проведения сложнейшей операции при условии отсутствия хромосомных нарушений.
Патология не является показанием для прерывания беременности. В зависимости от расположения мембраны она удаляется после рождения малыша методом дуоденотомии (вскрытием просвета кишечника с последующим удалением мембраны).
Мальротация. Заключается в нарушении нормального вращения и фиксации 12-перстной кишки. Если средняя кишка совершила полный оборот на кровоснобжающей ножке, это может привести к прекращению кровоснабжения и отмиранию средней кишки.
Пренатальный диагноз можно поставить с 24 недели, причём в 61,5% беременностей наблюдалось многоводие. На УЗИ выявляется анэхогенный double-buble 3 следствие расширение кишки и желудка.
Хотя даже незначительное расширение на сроке 16-22 недели должно вызывать тревогу. В норме 12-перстная кишка видна на УЗИ только с 24 недели. Дополнительно в 62% случаев выявляются у плода пороки развития сердца, мочеполовой системы, других органов ЖКТ. После исследования на кариотип в 67% случаев выявляются хромосомные отклонения, из которых на 1 месте стоит синдром Дауна.
Стеноз. Выявляется у 30% новорождённых, в основном у мальчиков. Это частичная непроходимость 12-перстного кишечника, локализованная в одном месте. В основном наблюдается в верхних отделах и сопровождается аномалиями поджелудочной железы. На УЗИ отчётливо виден на сроке от 24 недель при использовании допплеровского метода в изучении кровотока кишечника.
Патология выявляется не ранее чем на 16 неделе. Она свидетельствует об отклонении в развитии плода. Повышенная эхогенность случается при преждевременном старении плаценты, внутренних инфекциях, несоответствии размеров плода сроку беременности, эндокринном заболевании муковисцидозе, кишечной непроходимости (стенозе).
УЗИ следует пройти в нескольких разных клиниках во избежание ошибки специалиста. Только при окончательном подтверждении диагноза женщину отправляют на более детальное обследование — биохимический скрининг, анализ на ТОРЧ-инфекции, кордоцентез и анализ амниотической жидкости. Окончательный диагноз ставится на основе комплексного анализа, а не только УЗИ обследования.
Дивертикулы (кисты). Они имеют разные названия — дупликационные кисты, удвоенная кишка, энтерогенная дивертикула. Заключается в отпочковании от стенок кишки образования в эмбриональный период. Образуются не только в кишечнике, но и по всему ЖКТ от гортани до ануса.
Считается, что причиной раздвоения стенок служит нарушение кровоснабжения пищеварительной трубки плода. Кисты на УЗИ гипоэхогенны, бывают как однокамерными, так и многокамерными. Стенки кист двухслойны и имеют повышенную перистальтику, имеют гиперэхогенность, если содержат кровь.
Визуализируются кисты кишечника на 2 триместре и часто сочетаются с другими патологиями. Точность визуализации кист кишечника у плода составляет 66,6%. Данная патология не является показанием к прерыванию беременности, потому что в неосложнённых случаях оперируется и устраняется.
Аномалия формы, размера, положения и подвижности кишечника. Ко 2 триместру беременности должен обратиться вокруг брыжеечной артерии против часовой стрелки на 2700. При нарушении эмбриогенеза можно выделить следующие патологии: отсутствие поворота, несостоявшийся поворот и неполный поворот.
На УЗИ при аномалиях поворота кишечника у плода отмечается многоводие и расширение петель кишечника без перистальтики. В случае перфорации кишечника возникает микониевый перитонит — заражение вследствие выхода наружу содержимого кишечника. Обнаруживается патология поздно, только на 3 триместре, что требует немедленной подготовки женщины к родоразрешению.
Патологии печени у плода
Печень визуализируется на ультразвуковом обследовании уже на 1-м скрининге. На сроке 11-14 недель можно увидеть в верхней части брюшной полости гипоэхогенное образование в виде месяца. К 25 неделе эхогенность повышается и становится такой же, как у кишечника, а перед родами превышает по плотности кишечник.
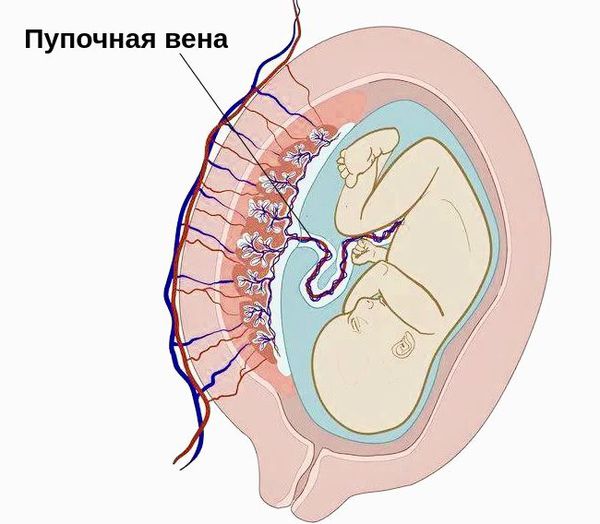
Очень важна оценка состояния кровотока печени. Вена пуповины плода входит в печень, во 2 триместре визуализируется воротная вена. Её диаметр в норме равен 2-3 мм, а к родам увеличивается до 10-11 мм. Желчные протоки в норме визуализироваться у плода не должны.
Одна из часто встречающихся патологий плода — гепатомегалия печени — увеличение размеров органа. Для выявления аномалии применяется 3D датчик, способный визуализировать срез в продольном, поперечном и вертикальном срезах. Также можно увидеть увеличение размеров печени и на обычном УЗИ аппарате по выступающему животику, охват которого значительно превышает норму.
Одновременно с этим на экране видны различные гиперэхогенные включения. Как правило, аномалия дополняется увеличением селезёнки.
Среди причин, приводящих к увеличению размеров органов пищеварения, выделяют скрытые инфекции (токсоплазмоз, сифилис, ветрянка), а также хромосомные мутации (синдромы Дауна, Зельвегера, Беквета-Видемана).
В 87,5% случаев причиной увеличения печени и образования кальцификатов являются внутриутробные инфекции. Также у большинства беременных диагностируется гиперэхогенный кишечник, изменение структуры плаценты, а также большие размеры селезёнки. Патология на 3 триместре возникает в случае резус-конфликта между матерью и ребёнком.
Также не исключены и метаболические нарушения. Увеличение печени встречается при галактоземии (генетическое нарушением углеводного обмена, из-за которого галактоза не преобразуется в глюкозу), трипсинемии (отсутствия выработки пищеварительного гормона трипсина), метилмалоновой ацидемии (отсутствии превращения D-метилмалоновой кислоты в янтарную кислоту), нарушениях выделения мочевины.
Одиночные гиперэхогенные включения большого размера гораздо лучше, чем множественные разрозненные образования в сочетании с другими патологиями. Практически в 100% случаев гиперэхогенные включения большого размера устраняются до рождения малыша или в первый год жизни.
В некоторых случаях порок органов брюшной полости ставится ошибочно. Такое бывает, если брюшная полость малыша сдавливается стенками матки, патологиях миометрия или других факторах.
На экране монитора видна псевдоомфалоцеле — ошибочная визуализация выхода органов брюшной полости за пределы брюшной стенки. Иногда УЗИ «не видит» значительных пороков. Так, грыжа по форме и эхоструктуре напоминает петли кишечника, в этом плане большую помощь оказывает допплерометрия, позволяющая увидеть кровоток.
Наша клиника имеет прекрасный 4D аппарат, оснащённый всеми современными возможностями, исключающими ошибки диагностики.
Желудок
На 16-20 неделе визуализируется желудок плода как анэхогенное образование круглой или овальной формы в верхних отделах брюшной полости. Если желудок не наполнен амниотическими водами, то можно говорить об атрезии пищевода (полном отсутствии просвета).
При диафрагмальной грыже желудок смещён и также не может быть определён на УЗИ. Также амниотическая жидкость отсутствует при поражении ЦНС у плода.
Если плод заглатывает вместе с жидкостью кровь, в желудке визуализируются гиперэхогенные включения. Они также видны при опухолях желудка, но они обычно сопровождаются другими пороками развития. Размеры органа увеличиваются при кишечной непроходимости, многоводии, утолщении стенок, отсутствии малой кривизны.
Уменьшение размеров желудка типично для микрогастрии, которая возникает на фоне отсутствия мочевого пузыря или неправильного положения печени. В 52% случаев плод погибает до 24-й недели беременности, ребёнок рождается нежизнеспособным.
Щелевидный желудок характерен для недоразвитии на ранних стадиях беременности. Данная патология исправляется после рождения малыша: ребёнку конструируют желудок из части тонкого кишечника. Операция крайне сложная, но аномалия не является показанием для выполнения аборта.
Атрезия желудка характеризуется отсутствием эхотени и предполагает образование плёнки с отверстием или без него, расположенной поперёк стенок желудка. Если это изолированная патология, то в 90% случаев она устраняется хирургически. Но обычно атрезия желудка сочетается со сращиванием пищевода, асцитом (излишним скоплением жидкости), недоразвитостью лёгких.
Агенезия желудка предполагает полное отсутствие органа. Это типично для тяжёлых хромосомных аномалий, от которых плод погибает в пренатальный период. Большое значение в диагностике имеет УЗИ на 22 неделе. некоторые отклонения исчезают сами собой, а некоторые требуют немедленного вмешательства.
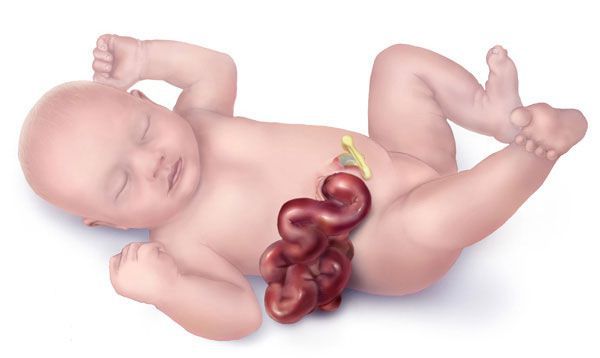
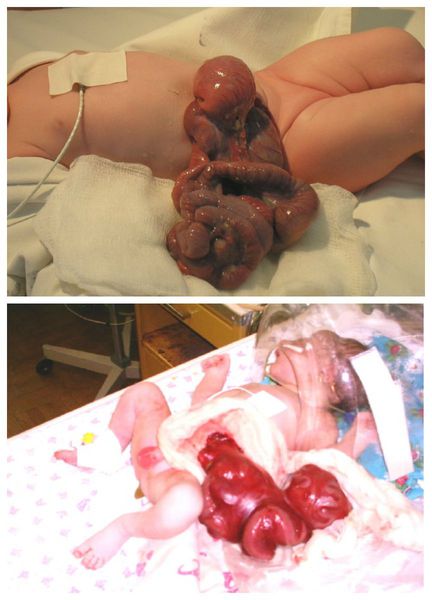
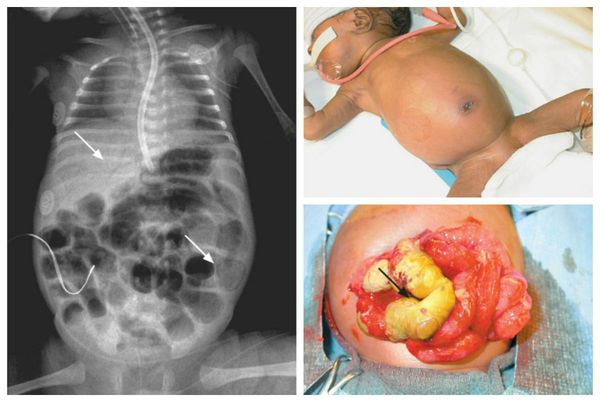
Что такое гастрошизис? Причины возникновения, диагностику и методы лечения разберем в статье доктора Вавилова А. С., детского хирурга со стажем в 6 лет.
Определение болезни. Причины заболевания
Симптомы гастрошизиса
Наиболее часто наружу выпадают петли тонкой и толстой кишки, а также желудок. Реже может выпадать дно мочевого пузыря. Иногда у девочек выпадает матка и её придатки, у мальчиков — яички (если они перед рождением не опустились в мошонку). Печень при гастрошизисе практически никогда не выходит наружу, правильно сформирована и находится в брюшной полости.
В редких случаях гастрошизис может сочетаться с другими пороками развития:
Диагностика гастрошизиса не представляет затруднений, так как эвентрированные внутренние органы у только что рождённого ребёнка не оставляют сомнений в постановке верного диагноза.
Патогенез гастрошизиса
Наиболее достоверной теорией возникновения гастрошизиса является сосудистая. Она объясняет возникновение патологии внутриутробным поражением одной из пупочных вен или ветви омфаломезентериальной артерии.
Раннее угасание функции или тромбоз правой пупочной вены становится причиной ишемии — снижения кровообращения. Вследствие это останавливается развитие среднего и наружного зародышевых листков эмбриона.
Классификация и стадии развития гастрошизиса
Выделяют две формы гастрошизиса:
1. Простая форма — изолированный порок:
2. Осложнённая форма — сочетание дефекта с другими пороками развития (15 %):
Осложнения гастрошизиса
Сам гастрошизис не является смертельной патологией. Он хорошо корригируется при условии своевременной и адекватно оказанной специализированной помощи.
Если затягивать с лечением гастрошизиса, риск смертельного исхода будет постепенно увеличиваться. Поэтому желательно провести операцию в ближайшие 3-4 часа. Это возможно только тогда, когда объём выпавших внутренних органов соответствует объёму брюшной полости. В остальных случаях следует провести этапное лечение, которое может занять несколько дней.
Диагностика гастрошизиса
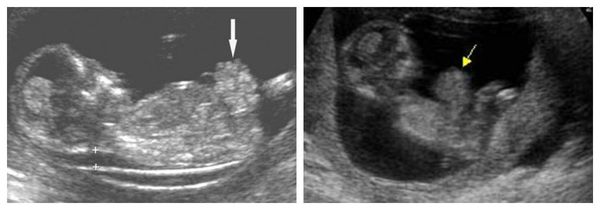
Антенатальная диагностика гастрошизиса возможна уже на 12-15 неделе беременности. Выявить патологию можно при помощи ультразвукового исследования или кариотипирования — исследования хромосомного набора человека.
Если помимо гастрошизиса не выявлено других сопутствующих тяжёлых пороков, то прерывание беременности не показано. В этом случае родители должны быть максимально подробно информированы о сути патологии, возможностях и вариантах его лечения.
При раннем выявлении гастрошизиса женщина должна регулярно проходить ультразвуковое обследование: во втором триместре — раз в месяц, в третьем триместре — раз в неделю.
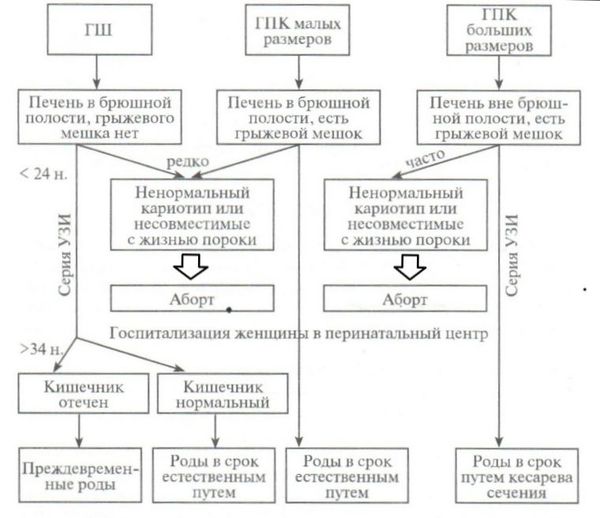
В 1993 году была предложена схема ведения беременности и родов у пациенток, вынашивающих детей с гастрошизисом и омфалоцеле — грыжей пупочного канатика. Данной этапности придерживаются и сегодня.
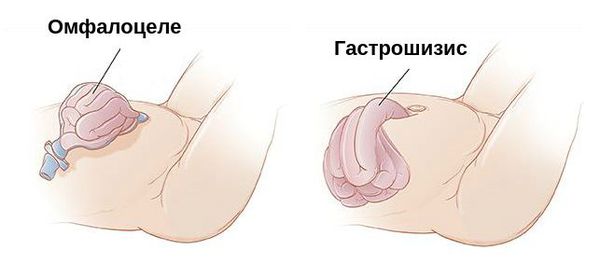
От омфалоцеле гастрошизис отличается:
Дифференциальная диагностика гастрошизиса и омфалоцеле должна проводится ещё в антенатальном периоде при выполнении скринингового УЗ-обследования. В отличие от гастрошизиса, омфалоцеле часто сочетается с другими пороками развития или тяжёлыми генетическими аномалиями — болезнью Дауна, трисомией по 13 и 18 паре хромосом. Омфалоцеле также может являться одним из признаков синдрома Беквита — Видемана, пентады Кантрелла и др.
При выявлении омфалоцеле на УЗИ необходимо тщательно обследовать плод на наличие врождённых пороков развития. При выявлении неизлечимой патологии следует рассматривать вопрос о прерывании беременности.
Лечение гастрошизиса
При декомпрессии желудочно-кишечного тракта используют раствор ацетилцистеина со взвесью панкреатина в физиологическом растворе. Промывание желудка и кишечника позволяет уменьшить объем выпавших органов. Это облегчит их погружение обратно в брюшную полость.
В 1948 году R. Gross предложил методику погружения эвентрированных органов под кожу путём отсепаровки (отделения) кожных лоскутов. Метод имел ряд отрицательных сторон: моторика кишечника, покрытого только кожей, восстанавливалась медленно либо не восстанавливалась вовсе. У многих детей возникали септические осложнения на фоне длительного парентерального питания. Летальность достигала 60-70 %.
Радикальная операция, при которой эвентрированные органы одномоментно погружались в брюшную полость, имела более благоприятные прогнозы в плане восстановления функции кишечника, однако не решала проблему несоответствия объёма выпавших органов ёмкости брюшной полости. В связи с этим резко повышалось внутрибрюшное давление, возникали синдром сдавления нижней полой вены и дыхательные расстройства.
Предлагались разнообразные идеи в попытках разрешить эту задачу: резекция кишки; создание разгрузочной гастростомы, илеостомы (искусственного сообщения между полым органом и окружающей средой); мануальное растяжение мышц брюшной стенки; введение газа в брюшную полость. Все эти методы не нашли широкого распространения в виду их малой эффективности.
Радикальная операция
Можно выделить основные моменты традиционной радикальной операции при гастрошизисе:
В 2002 году английский хирург A. Bianchi предложил метод безнаркозного вправления эвентрированной кишки при гастрошизисе. Данный метод можно использовать в случае изолированной формы гастрошизиса при отсутствии плотного фибринового футляра и соответствии объёма выпавших органов объёму брюшной полости.
Этапное хирургическое лечение
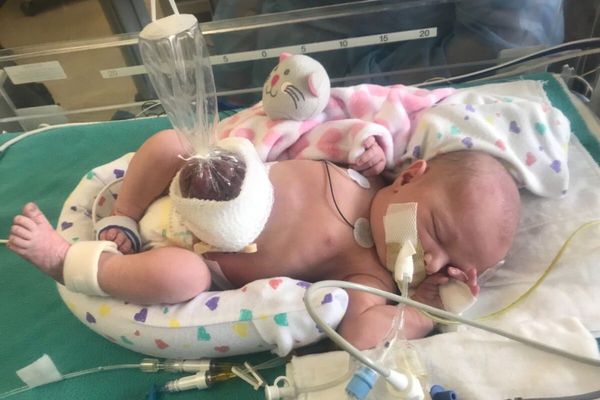
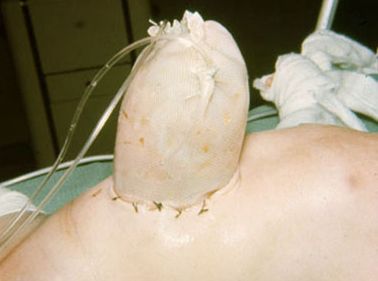
Первым этапом хирургического лечения при высокой степени несоответствия объёма органов объёму брюшной полости выполняется силопластика (silo-пластика). При этом к фасциальному краю дефекта брюшной стенки подшивается силиконовый мешок и подвешивается кверху. Он является временным вместилищем для эвентрированных органов.
При выраженных изменениях кишечной стенки (отёке, инфильтрации, наслоении фибрина) на фоне химического перитонита предпочтительно наложить двойную энтеро- или колостому на уровне атрезии с дальнейшим её закрытием.
Послеоперационные осложнения
После оперативного лечения гастрошизиса могут возникнуть следующие осложнения:
При прогрессирующем синдроме сдавления вены или подозрении на тромбоз мезентериальных сосудов показано повторное оперативное вмешательство — проводится ревизия (проверка) органов брюшной полости и силопластика — пластика брюшной стенки с использованием резервуара для выпавших органов. При обнаружении некротизированных участков кишечника проводится их удаление.
Стоит помнить, что не всегда при перфорации кишки в брюшной полости будет определяться свободный газ, т. к. зачастую некроз и перфорация возникают в переполненном вязким содержимым отделе кишечника, который практически не содержит газа. Поэтому наличие большого количества выпота в брюшине также является абсолютным показанием к проведению повторного оперативного вмешательства.
Прогноз. Профилактика
Гастрошизис является хорошо коррегируемым пороком развития. Верно проведённые операция и восстановительная терапия в большинстве случаев приводят к полному выздоровлению и обеспечивают высокое качество жизни. Прооперированные дети не отстают в физическом и психомоторном развитии, могут обучаться в общеобразовательной школе и не имеют ограничений по занятию спортом.
Факторы, отрицательно влияющие на ведение детей с гастрошизисом:
Так как достоверных причин возникновения гастрошизиса не установлено, специфических мер профилактики возникновения данного порока развития не существует.
Неспецифическая профилактика на предупреждение факторов риска. До и во время беременности женщинам нужно придерживаться общих рекомендаций Всемирной организации здравоохранения: