чем можно полечить конъюнктивит
Воспалительные заболевания глаз
Воспалительные заболевания глаз развиваются вследствие специфической реакции организма на повреждение или внедрение чужеродного агента, и составляют основную часть всей офтальмологической патологии. При отсутствии лечения эти болезни могут приводить к серьезным осложнениям: помутнению роговицы, снижению зрения, распространению процесса на смежные ткани и органы.
Воспалительный процесс может возникать в любом отделе глазного яблока: роговице, конъюнктиве, склере, радужке, сосудистой оболочке. Чаще всего в практике врача-офтальмолога встречается патология переднего отдела глаза.
Конъюнктива – наружная оболочка, покрывающая глазное яблоко и веки, которая первой контактирует с вредными воздействиями окружающей среды. Поэтому конъюнктивит занимает 60% всех воспалительных заболеваний.
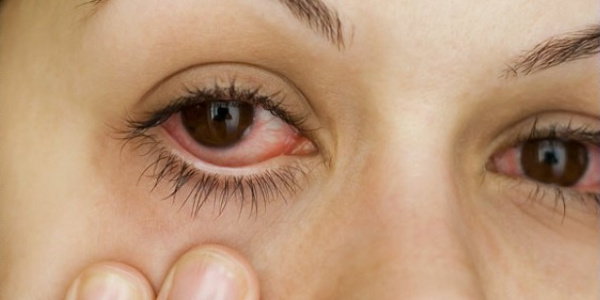
По течению выделяют острый и хронический вариант болезни. Основные симптомы заболеваний глаз в острой стадии: покраснение конъюнктивы, интенсивное слезотечение, ощущение «песка в глазах», непереносимость яркого света, боль и жжение. При хронической форме всегда развивается двустороннее воспаление.
Данное заболевание возникает при поражении роговицы (прозрачной оболочки переднего отдела глаза). Отличительная черта патологии – резкое уменьшение размеров глазной щели вплоть до полного смыкания век, возникающее из-за раздражения нервных рецепторов. Другие признаки: повышение чувствительности к свету, слезотечение, интенсивная боль, ощущение инородного тела. При длительном течении болезни наблюдается изъязвление роговицы.
Заболевание представляет собой острое воспаление сальной железы или волосяного фолликула века. Патология имеет характерную клиническую картину: сначала возникает припухлость и покраснение участка века, которое может сопровождаться зудом, жжением, ощущением инородного тела. Через несколько дней припухлость уплотняется, в ее центре появляется желтая точка, что свидетельствует о созревании гнойника. Затем происходит вскрытие ячменя с выделением гноя. При тяжелом течении болезни формируется обширный абсцесс с тенденцией к распространению на окружающие ткани.
Данное заболевание глаз характеризуется хроническим воспалением краев век различной этиологии. Местные симптомы патологии: гиперемия и отечность век, боль и жжение в глазном яблоке, снижение четкости зрения. Также могут наблюдаться выделения слизистого или гнойного характера, которые приводят к склеиванию век и невозможности открыть глаза. При чешуйчатом блефарите отмечается интенсивное мелкопластинчатое шелушение кожи века. При язвенном блефарите образуются поверхностные кожные дефекты, сопровождающиеся воспалением волосяных мешочков ресниц.
В зависимости от локализации поражения выделяют передний увеит (иридоциклит) и задний увеит (хориоретинит). При иридоциклите отмечается боль и жжение, интенсивное слезотечение, покраснение, снижение остроты зрения. Хориоретинит характеризуется скудной клинической симптоматикой. Заболевание протекает в хронической форме, первыми признаками являются тупые боли внутри глазного яблока, «туман» перед глазами, искажение формы окружающих предметов. Без лечения болезнь может заканчиваться полной потерей зрения.
Причины развития воспалительных заболеваний глаз
Клиницисты выделяют основные этиологические факторы заболеваний глаз:
Причины заболевания глаз
Менее распространенные причины заболеваний глаз: длительное ношение контактных линз, нарушения обмена веществ, авитаминоз А, эндокринные заболевания, атеросклеротические и другие поражения сосудов глазного яблока.
Методы лечения и профилактики воспалительных заболеваний глаз
Независимо от этиологического фактора, воспалительные процессы глаз требуют незамедлительного оказания квалифицированной медицинской помощи. Этиологическая терапия назначается в случае инфекционной природы болезни. Применяются глазные капли с антибактериальными или противовирусными препаратами, при тяжелом течении используют пероральное и внутривенное введение лекарств. Аллергическая патология требует назначения антигистаминных средств, мазей с кортикостероидами.
Широко применяется промывание глаз слабым раствором фурацилина, настоем аптечной ромашки. При поражении переднего отдела глаза используются методы физиотерапии: массаж век, лазерная терапия, магнитостимуляция, озонотерапия. При воспалении век могут проводится амбулаторные хирургические вмешательства по вскрытию гнойников.
Воспаление глаз можно предотвратить, соблюдая несложные рекомендации:
Методы лечения и профилактики воспаления глаз
При появлении любых неприятных ощущений глазном яблоке следует немедленно обратиться к офтальмологу. Ранняя диагностика и лечение заболевания позволяют избежать тяжелых осложнений.
Конъюнктивит
Конъюнктивит – офтальмологическое заболевание, при котором происходит воспаление слизистой оболочки глаза, то есть конъюнктивы.
Узнайте о симптомах и лечении конъюнктивита, причинах возникновения и гигиене глаз в период болезни.
Симптомы конъюнктивита
К основным признакам воспаления конъюнктивы относятся:
При первых признаках заболевания необходимо обращаться к врачу!
Причины появления конъюнктивита
Чаще всего конъюнктивит имеет аллергический или инфекционный (вирусный) характер, однако для назначения адекватного лечения офтальмологу нужно убедиться в природе заболевания.
Для лечения конъюнктивита офтальмологу необходимо выявить причину его появления
Диагностика
Опытному специалисту для диагностирования конъюнктивита достаточно провести внешний осмотр глаз. Куда сложнее определить природу воспаления, поэтому для установления причины заболевания могут потребоваться дополнительные исследования:
Лечение конъюнктивита
Универсального лечения нет, каждый тип конъюнктивита лечится по-разному.
Препараты для лекарства вирусной терапии подбирает офтальмолог. Чтобы облегчить симптомы и не допустить осложнений, врач также порекомендует особую гигиену глаз на время болезни и лечебные компрессы.
При бактериальном конъюнктивите будут назначены антибиотики в форме капель. В среднем бактериальный конъюнктивит проходит за неделю.
Если конъюнктивит возник на фоне аллергии, первым делом будут прописаны антигистаминные препараты. По возможности необходимо сократить контакты с аллергеном. По решению офтальмолога могут быть назначены местные кортикостероиды, которые помогут уменьшить воспаление. Для борьбы с симптомами врач может порекомендовать холодные компрессы на глаза.
Если вы пользуетесь контактными линзами, от них на время придется отказаться.
Осложнения конъюнктивита
Хотя на первый взгляд конъюнктивит кажется достаточно легким заболеванием, осложнения могут привести к тяжелым последствиям, вплоть до слепоты.
Без необходимого лечения конъюнктивит может перейти в хроническую форму. Если слизистая глаз постоянно воспалена, рано или поздно процесс перейдет и на роговицу, а это уже может закончиться полной потерей зрения.
Чем раньше вы получите лечение, тем легче будет справиться с конъюнктивитом. Поэтому при первых признаках болезни необходимо обратиться к офтальмологу.
Как передается конъюнктивит
Конъюнктивит очень заразен, если только он не имеет аллергическую природу. Инфекционное воспаление может передаваться от человека к человеку через кашель, чихание, прикосновения, использование общих бытовых предметов, например, одного полотенца.
Конъюнктивит передается воздушно-капельным путем, через прикосновения и предметы
Наиболее опасный период приходится на первые 48 часов, именно в это время распространение инфекции максимально. Особенно этому подвержены дети дошкольного и школьного возраста. Если ваш ребенок заболел конъюнктивитом, придется пропустить минимум два школьных дня, иначе другие дети тоже заразятся.
Внутри семьи распространение болезни также происходит очень быстро, поэтому важно соблюдать меры предосторожности и уделять особое внимание гигиене.
Гигиена при конъюнктивите
Чтобы снизить риск, больной должен иметь собственные предметы обихода – посуду, полотенца, постельные принадлежности, косметику. После полного выздоровления постельное белье, одежду и полотенца необходимо постирать, а косметику, которой пользовался зараженный человек, придется выбросить (по крайней мере средства для макияжа глаз). Подробнее о гигиене при конъюнктивите вам расскажет лечащий офтальмолог.
На время лечения придется отказаться от использования контактных линз. Если вы носили контактные линзы после заражения конъюнктивитом, обязательно замените эту пару на новую.
Всем членам семьи стоит чаще мыть руки теплой водой с мылом, даже если вы не покидаете квартиру.
Конъюнктивит
Конъюнктивит — это воспаление слизистой оболочки глаза (конъюнктивы), покрывающей с внутренней стороны веки, а также белковую часть глазного яблока — склеру.
Конъюнктивит — распространенное глазное заболевание, особенно у детей, но его нельзя назвать опасным состоянием. Часто, спустя какое-то время, он проходит самостоятельно, без лечения. Но в некоторых случаях может перерасти в более серьезные проблемы с глазами. Некоторые формы конъюнктивита очень заразны и могут быть причиной вспышек в коллективе (например, в детских садах или школах).
Симптомы и жалобы при конъюнктивите:
Конъюнктивитом может поражаться один или оба глаза.
Виды конъюнктивита
Существует 2 основных вида конъюнктивита:
По форме течения заболевания различают:
Бактериальные конъюнктивиты чаще всего вызываются стафилококковыми и стрептококковыми бактериями. Помимо вышеперечисленных симптомов и жалоб, характерным признаком бактериального конъюнктивита являются гнойные выделения из пораженного глаза.
Вирусные конъюнктивиты чаще всего возникают из-за воздействия аденовирусов на слизистую (реже герпес-вируса и др.). Основными симптомами вирусного конъюнктивита являются покраснение и раздражение глаз, сильное слезотечение. Они нередко сопровождаются общим недомоганием, слабостью, повышенной температурой тела, кашлем, насморком, головными болями. Различают катаральную (самая распространенная форма, протекает наиболее благоприятно, не вызывает осложнений), фолликулярную (на слизистой формируются фолликулы, мелкие кровоизлияния) и пленчатую форму (более тяжелое течение, возникает редко, на слизистой формируются серовато-белые пленки, при удалении которых слизистая может кровоточить с последующим рубцеванием в местах их удаления). Для вирусного конъюнктивита не характерны гнойные выделения из глаз. Но возможно вторичное бактериальное инфицирование уже имеющегося вирусного процесса в глазах.
Аллергические конъюнктивиты развиваются при контакте с аллергеном. В качестве аллергена может выступать любое растение (весенний поллиноз), домашняя пыль, продукты питания, шерсть и мех животных, средства гигиены, бытовая химия, декоративная косметика, лекарственные препараты и многое-многое другое. Характерным для аллергического конъюнктивита, помимо общих признаков, является сильный зуд слизистой глазного яблока и век.
Диагностика конъюнктивита
Диагностика конъюнктивита проводится по следующей схеме:
В качестве дополнительных диагностических методов может проводиться исследование культур с конъюнктивы пораженного глаза (взятие мазков) для идентификации возбудителя. Данная процедура чаще всего необходима в случаях отсутствия эффекта от проводимого лечения или при хроническом течении конъюнктивита. Необходимость и обоснованность взятия конъюнктивальных мазков оценивается лечащим врачом в каждом конкретном случае заболевания.
Лечение конъюнктивита у взрослых и детей
В основе лечения конъюнктивита лежит выяснение причины его возникновения. В зависимости от нее определяется тактика лечения.
Большинство конъюнктивитов проходят самостоятельно и не требуют специального лечения.
В случае бактериального конъюнктивита с небольшим гнойным отделяемым из глаз необходимо часто промывать/прочищать глаза физиологическим раствором несколько раз в день. В случае нарастания воспалительных явлений и жалоб в течение нескольких последующих дней следует обратиться к врачу.
В случаях вирусного конъюнктивита лечение не проводится вовсе (за исключением редких герпес-ассоциированных конъюнктивитов) ввиду отсутствия специальных противовирусных препаратов (эффективность противовирусного препарата Офтальмоферон не имеет серьезной доказательной базы, кроме России он нигде не применяется). Как и от простуды, от вирусного конъюнктивита излечиваются самостоятельно. Возможно только проведение симптоматической терапии с целью облегчения страданий пациента на период воспаления — прохладные компрессы, закапывание искусственных слез. В случае тяжелого течения конъюнктивита также необходимо обратится к врачу.
В качестве лечения аллергического конъюнктивита необходимо в первую очередь по возможности устранить аллерген, запускающий аллергическую реакцию. В легких случаях возможно применение прохладных компрессов и искусственной слезы с симптоматической целью. В тяжелых случаях необходимо обратиться к врачу.
Также в лечении конъюнктивита и предотвращении последующего его распространения помогает соблюдение простых правил гигиены:
Как лечат конъюнктивит в клинике Рассвет?
В первую очередь офтальмологи Рассвета проводят тщательный диагностический осмотр и определяют причину воспаления глаз и возможные, сопутствующие конъюнктивиту, осложнения. В зависимости от установленной этиологии заболевания решается вопрос дальнейшего лечения. Специалисты клиники не назначают широко разрекламированный у нас в стране Офтальмоферон, не лечат вирусные конъюнктивиты антибактериальными каплями. Все лечебные рекомендации носят исключительно доказательный характер.
Гасанова Замира Эльмановна
офтальмолог
ХРОНИЧЕСКИЙ КОНЪЮНКТИВИТ
Хронический конъюнктивит — это воспалительная реакция конъюнктивы, характеризующаяся гиперемией и отеком слизистой оболочки век, образованием фолликулов или сосочков на конъюнктиве и сопровождающаяся зудом, ощущением «песка в глазах», иногда с поражением
Хронический конъюнктивит — это воспалительная реакция конъюнктивы, характеризующаяся гиперемией и отеком слизистой оболочки век, образованием фолликулов или сосочков на конъюнктиве и сопровождающаяся зудом, ощущением «песка в глазах», иногда с поражением роговицы и нарушением зрения. Очень часто причиной развития хронического конъюнктивита является аллергическая реакция, развивающаяся у пациентов, имеющих повышенную чувствительность (сенсибилизацию) к тому или иному аллергену. Конъюнктивит представляет собой наиболее часто встречающуюся локализацию аллергической реакции со стороны органа зрения и составляет до 90% всех аллергических поражений глаз [9]; реже встречаются аллергический блефарит, дерматит век, еще реже — аллергический кератит, ирит, увеит, ретинит, неврит.
Аллергические конъюнктивиты часто сочетаются с такими клиническими проявлениями аллергопатологии, как аллергический ринит, бронхиальная астма, атопический дерматит. Аллергические конъюнктивиты поражают примерно 15% всего населения и являются актуальной проблемой для практикующих аллергологов и офтальмологов. По данным эпидемиологических исследований, распространенность аллергопатологии достигает в странах Европы 20—25%. Распространенность аллергии в России в среднем составляет 12–24% [4]. Аллергический конъюнктивит как одно из клинических проявлений аллергической реакции встречается у 80— 90% больных с сенсибилизацией к аэроаллергенам.
Патогенетической основой развития аллергического конъюнктивита по классификации Gell и Coombs является аллергическая реакция 1 типа, связанная с образованием в организме аллергических антител, принадлежащих к иммуноглобулину класса Е (IgE).
В случае поступления во внутреннюю среду организма аллергена, последний фрагментируется в антиген-представляющих клетках до упрощенных пептидов, которые затем представляются этими клетками Т-клеткам-помощникам (Th-клеткам), имеющим профиль Тh2-клеток. Этот профиль характеризуется продукцией клетками таких цитокинов, как интерлейкин IL-4, IL-13 и IL-5, но не IL-2 или интерферон IFN-γ. Th2-клеточный профиль имеет отношение к гуморальному иммунному ответу и к IgE-ответу, в частности. Для Тh1-клеточного профиля характерна продукция клетками IFN-γ и IL-2, но не IL-4, IL-13 или IL-5. Между Тh1- и Тh2-клетками существуют реципрокные отношения, и IFN-γ (цитокин Тh1-клеток) тормозит (сдерживает) активность Тh2-клеток, необходимых для осуществления IgE-ответа.
Образовавшиеся IgE-антитела фиксируются на имеющих к ним очень высокое сродство специализированных рецепторах (высокоаффинные рецепторы для Fc-фрагмента иммуноглобулина Е — FсεRI), расположенных на тучных клетках слизистых оболочек и соединительной ткани. Таким образом, вооруженные IgE-антителами тучные клетки оказываются готовы к распознаванию аллергена, если он повторно сможет поступить во внутреннюю среду организма. При повторном поступлении аллерген связывается IgE-антителами, происходит активация тучных клеток, в результате чего из них секретируются медиаторы (гистамин, простагландин D2, лейкотриены С4, D4, Е4), фактор активации тромбоцитов (FAT), триптаза и др.), которые вызывают повышение сосудистой проницаемости и отек ткани, сокращение гладкой мускулатуры, гиперсекрецию слизистых желез, раздражение периферических нервных окончаний. Эти изменения составляют основу быстрой (ранней) фазы аллергической реакции (рис.), развивающейся в течение первых минут после действия аллергена.
Помимо указанных действий высвобожденные медиаторы привлекают в зону аллергической реакции другие клетки-участники: базофилы, эозинофилы, моноциты, лимфоциты, нейтрофилы. Пришедшие в эту зону дополнительные клетки-участники аллергической реакции активируются, в результате чего также секретируют проаллергические (провоспалительные) медиаторы. Действие этих клеток и их медиаторов формирует позднюю (или отсроченную) фазу аллергической реакции. Поздняя фаза обусловливает поддержание аллергического воспаления в ткани, хронизацию процесса, формирование и усиление аллерген-неспецифической тканевой гиперреактивности, выражающейся в повышении чувствительности уже не только к конкретному аллергену, но и к разнообразным неспецифическим раздражающим воздействиям (дымы, газы, резкие запахи и проч.) [1] (рис.).
Диагностика аллергического конъюнктивита
В некоторых случаях типичная картина заболевания или четкая связь его с воздействием внешнего аллергенного фактора не оставляет сомнений при постановке диагноза. В большинстве же случаев диагностика аллергических заболеваний глаз сопряжена с большими трудностями и требует применения специфических аллергологических методов исследования.
Аллергологический анамнез — наиболее важный диагностический фактор, позволяющий предположить «виновный» аллерген у 70% больных [4]. Следует уделять особое внимание данным о наличии наследственной аллергологической компроментированности, особенностях течения заболевания, временной связи обострений с контактом с провоцирующим фактором, сезонности, наличии других сопутствующих аллергических заболеваний. Важное диагностическое значение имеют кожные тесты, применяемые в аллергологической практике (прик-тест, скарификационные, внутрикожные, аппликационные тесты), которые малотравматичны и в то же время достаточно информативны. Провокационные аллергические пробы (конъюнктивальная, назальная и подъязычная) применяют в исключительных случаях, с большой осторожностью и только в период ремиссии. Лабораторная аллергодиагностика высокоспецифична и возможна в остром периоде заболевания благодаря своей безопасности. Наиболее распространены методы определения аллерген-специфических IgE-антител в сыворотке крови методом радиоаллергосорбентного исследования (РАСТ) или иммуноферментного анализа (ИФА). Определенное диагностическое значение имеет выявление эозинофилов в соскобе с конъюнктивы.
Клиническая картина аллергического конъюнктивита
В зависимости от особенностей течения аллергического конъюнктивита, связанного со временем года, выделяют сезонный конъюнктивит, обычно обостряющийся в определенное время года (весной, ранним или поздним летом), и круглогодичный, возникающий в любое время года. Особыми формами аллергического конъюнктивита являются весенний кератоконъюнктивит, аллергический конъюнктивит, развивающийся при ношении контактных линз, конъюнктивит как проявление лекарственной аллергии и крупнопапиллярный конъюнктивит.
Сезонный аллергический конъюнктивит (как одно из проявлений, реже — единственное клиническое проявление поллиноза) — это сезонное аллергическое заболевание глаз, вызываемое пыльцой растений в период цветения деревьев, злаковых трав или сорных и сложноцветных растений. Обострения этого заболевания повторяются из года в год в одно и то же время и четко совпадают с календарем пыления растений в каждом климатическом регионе. Известны более 700 видов аллергенных растений и их пыльцы. Диаметр пыльцевых зерен составляет от 20 до 50 мкм, что является оптимальным для развития сенсибилизации. Кроме определенного размера пыльца должна обладать летучестью и накапливаться в воздухе в значительных количествах. В Средней полосе России выделяют 3 основных периода: весенний (апрель-май), когда в воздухе присутствует пыльца деревьев (березы, ольхи, дуба, орешника и др.), летний (июнь-июль), обусловленный пыльцой злаковых трав (мятлик, пырей, овсяница, ежа, лисохвост, тимофеевка и др.), и поздний летний или летне-осенний (август-октябрь), связанный с цветением сложноцветных и маревых (полынь, лебеда, амброзия) [3]. Сезонный конъюнктивит может начинаться остро и характеризоваться нестерпимым зудом в области век, жжением под веками, светобоязнью, слезотечением, отеком и гиперемией конъюнктивы.
Круглогодичный аллергический конъюнктивит имеет хроническое течение: умеренное жжение глаз, незначительное отделяемое, периодически возникающий зуд век. Часто многочисленные жалобы на неприятные ощущения сочетаются с незначительными клиническими проявлениями, что затрудняет диагностику. Основной причиной упорного течения патологического процесса является повышенная чувствительность к аллергенам домашней пыли, шерсти, перхоти и другим биологическим компонентам домашних животных, пищевым продуктам, лекарственным препаратам, косметическим средствам и другим агентам, с которыми пациент сталкивается регулярно. В дифференциальной диагностике этого заболевания важную роль играет установление временной и причинно-следственной связи обострения данного патологического процесса с контактом с причинно-значимым аллергеном. Особое место занимает аллергический конъюнктивит при ношении контактных линз. Считается, что у 55-65% пациентов, носящих контактные линзы, рано или поздно обязательно возникает аллергическая реакция конъюнктивы: раздражение глаз, светобоязнь, слезотечение, жжение под веками, зуд, дискомфорт при вставлении линзы [6]. При осмотре окулист обнаружит мелкие фолликулы, мелкие или крупные сосочки на конъюнктиве верхних век, гиперемию слизистой оболочки, отек и точечные эрозии роговицы.
Весенний кератоконъюнктивит (весенний катар). Заболевание обычно развивается у детей в возрасте 5–12 лет, чаще у мальчиков, имеет преимущественно хроническое упорное, изнуряющее течение. Наиболее характерным признаком являются сосочковые разрастания на конъюнктиве хряща верхнего века (конъюнктивальная форма), как правило, мелкие, уплощенные, но могут быть и крупные. Реже сосочковые разрастания располагаются вдоль лимба (лимбальная форма). Нередко поражается роговица, развиваются эпителиопатия, эрозия или язва роговицы, кератит, гиперкератоз [7]. Потенциально эта форма заболевания может стать самым тяжелым вариантом аллергической реакции 1 типа со стороны глаз и приводить к снижению зрения.
Лекарственный аллергический конъюнктивит. Заболевание может возникнуть остро после первого применения любого лекарства, но обычно развивается хронически при длительном лечении, причем возможна аллергическая реакция как на лекарственное средство, так и на химические вещества (консервант, стабилизатор), входящие в состав глазных капель. Острая реакция возникает в течение 20–60 мин после введения препарата (острый лекарственный конъюнктивит, редко — анафилактический шок, острая крапивница, отек Квинке, системный капилляротоксикоз и др.). Отсроченная реакция развивается в течение суток. Реакция замедленного типа проявляется на протяжении нескольких дней или недель, обычно при длительном местном применении лекарственных средств. Глазные реакции последнего типа встречаются наиболее часто (у 90%) и имеют хронический характер. Один и тот же лекарственный препарат у разных больных может вызвать неодинаковые проявления. Вместе с тем, различные препараты способны вызвать схожую клиническую картину лекарственной аллергии [4].
Традиционно к группе аллергических конъюнктивитов относят крупнопапиллярный конъюнктивит (гигантский папиллярный конъюнктивит). Заболевание представляет собой воспалительную реакцию конъюнктивы верхнего века, в течение длительного периода находящегося в контакте с инородным телом, крупнопапиллярный конъюнктивит не связан с IgE-опосредованной реакцией. Возникновение крупнопапиллярного конъюнктивита возможно при ношении контактных линз (жестких и мягких), использовании глазных протезов, наличии швов после экстракции катаракты или кератопластики, стягивающих склеральных пломб. Больные жалуются на зуд и слизистое отделяемое. В тяжелых случаях может появиться птоз. Крупные (гигантские — диаметром 1 мм и более) сосочки группируются по всей поверхности конъюнктивы верхних век. Пациенты с данной нозологической формой находятся под наблюдением офтальмолога [8].
Принципы терапии аллергических конъюнктивитов
Лечение аллергического конъюнктивита — одного из клинических проявлений атопии — осуществляется по тем же принципам, что и терапия других аллергических заболеваний.
Обязательным условием выбора тактики лечения остается индивидуальный подход к каждому больному, учитывающий клинические особенности формы и тяжести патологии, а также социальные, поведенческие и психологические аспекты, являющиеся существенными для данного пациента.
Современные принципы выбора комплекса лечебных мер основаны на анализе действия того или другого метода терапии и на адекватности этого метода форме, тяжести и течению аллергического конъюнктивита [3].
Наиболее простым, безопасным и эффективным приемом лечения и предупреждения обострений (как и дальнейшего прогрессирования атопического заболевания) является устранение воздействия причинно-значимых аллергенов — элиминация. Если речь идет об ингаляционных аллергенах, осуществлять контроль над чистотой вдыхаемого воздуха и устранять причинно-значимые аллергены очень трудно. В период цветения ветроопыляемых растений искусственно освободить от пыльцы воздух можно лишь в закрытых помещениях со специальной очисткой с помощью электростатических фильтров или кондиционирования. В случае повышенной чувствительности к пыльце березы рекомендуется переселение в южные области, хотя бы на время цветения деревьев, в случае сенсибилизации к пыльце амброзии показан переезд на север. Дабы уменьшить контакт с пыльцой растений, присутствующей в воздухе, рекомендуют не выезжать в загородную зону в течение всего периода цветения растений, к пыльце которых имеется повышенная чувствительность, закрывать окна на ночь, не выходить из дома в ранние утренние часы, на которые приходится максимальная концентрация пыльцы в воздухе.
В лечении больных с круглогодичным аллергическим конъюнктивитом, основной причиной которого является сенсибилизация к бытовым аллергенам, удаление домашних источников пыли, которые часто играют решающую роль в развитии заболевания, может привести к исчезновению на продолжительное время или окончательному купированию симптомов болезни.
Больной, живущий в старой сырой квартире, может ожидать улучшения состояния только после перемены места жительства. Однако подобные рекомендации трудновыполнимы в реальной жизни. Существует комплекс мероприятий, направленных на элиминацию домашней пыли, позволяющий уменьшить аллергенную нагрузку на пациента с бытовой сенсибилизацией и тем самым добиться улучшения самочувствия. В частности, не следует допускать захламления квартиры, рекомендуется убрать мягкую мебель, шерстяные ковры, старые шерстяные вещи и драпировки. Тяжелые шторы лучше заменить на легко стирающиеся. Детские игрушки должны быть пластиковыми, деревянными, металлическими, чтобы их легко можно было мыть и чистить. Следует полностью исключить контакт с игрушками, содержащими пух. Кроме того, предпочтительны полы, покрытые линолеумом или деревянные. Не рекомендуется держать в квартире домашних животных, птиц и разводить цветы. Следует проводить 1-2 раза в неделю влажную уборку квартиры. Во время уборки страдающий аллергией должен находиться вне квартиры. Обязательным условием является отказ от курения в квартире, а также от использования различных дезодорантов, лаков и других косметических средств, способных вызвать раздражение слизистой.
Если эффективность элиминационных мероприятий оказалась недостаточной, рассматривается вопрос о выборе методов аллерген-специфического и аллерген-неспецифического фармакологического лечения [2].
АСИТ является единственным способом, которым достигается изменение механизма реагирования пациента на аллерген, при эффективном лечении удается подавить или устранить все симптомы атопического процесса. Все другие фармакологические препараты имеют лишь отдельные или множественные точки приложения своего действия в патогенезе аллергической реакции и ограничены в спектре угнетения симптоматики заболевания. В отечественной аллергологии принято правило, утверждающее, что АСИТ надо начинать как можно раньше, не дожидаясь, пока фармакотерапия утратит эффективность, ибо последнее является показателем утяжеления течения атопии, присоединения вторичной патологии, в свою очередь снижающей эффективность АСИТ или становящейся противопоказанием для ее проведения. Данное лечение проводится только под наблюдением врача-аллерголога.
Проведение АСИТ нисколько не противоречит назначению другого медикаментозного лечения, характер которого ориентирован на степень тяжести и течение аллергического заболевания.
Медикаментозные методы лечения занимают важнейшее место в контроле за симптомами аллергического конъюнктивита. Среди фармакологических средств особую роль играют антимедиаторные препараты, в первую очередь — антагонисты H1-гистаминовых рецепторов, а также стабилизаторы мембран тучных клеток и препараты, подавляющие воспаление, — препараты кромоглициевой кислоты и глюкокортикостероиды.
Антигистаминные средства
С 1937 г., когда впервые было экспериментально доказано противогистаминное действие ранее синтезированных соединений, ведутся разработка и совершенствование лечебных антигистаминных препаратов.
В настоящее время известно более 150 препаратов — антагонистов H1-гистаминовых рецепторов, которые можно разделить на 3 группы: H1-блокаторы I поколения, характеризующиеся низкой селективностью и продолжительностью действия 4–12 ч; H1-блокаторы II поколения, обладающие высокой селективностью, продолжительностью действия 18–24 ч, подвергающиеся метаболизму в организме человека; H1-блокаторы III поколения, являющиеся конечными метаболитами, обладающими высокой селективностью действия и продолжительностью действия в 24 ч (табл).
Блокаторы H1-гистаминовых рецепторов снижают реакцию организма на гистамин, снимают обусловленный гистамином спазм гладкой мускулатуры, уменьшают проницаемость капилляров и отек тканей, снимают гипотензивный эффект, вызванный гистамином, и устраняют другие эффекты гистамина. Классическими показаниями для назначения антигистаминных средств являются аллергический ринит и конъюнктивит, крапивница и отеки Квинке, атопический дерматит.
Несмотря на хорошо известные нежелательные эффекты H1-блокаторов I поколения (кратковременность действия, многократность приема в сутки, кокаиноподобное местно-анестезирующее действие, хинидиноподобное действие, седативное действие, стимуляция аппетита, дисфункция желудочно-кишечного тракта, нарушение зрения, мочеиспускания, тахифилаксия и др.), они занимают прочные позиции в аллергологической практике. Это связано, во-первых, с накопленным богатым опытом использования этих средств, во-вторых, с наличием побочных эффектов, которые в определенной клинической ситуации могут оказаться желательными (в частности, наличие антисеротониновой активности, местно-анестезирующего или седативного действия), в-третьих, с более низкой стоимостью в сравнении с препаратами II и III поколений. Наличие инъекционных лекарственных форм H1-блокаторов I поколения делает их незаменимыми в острых и неотложных ситуациях.
Основные преимущества препаратов II поколения перед H1-блокаторами
Большинство H1-антагонистов II поколения (за исключением цетиризина) являются метаболизируемыми продуктами, т. е. вводятся в организм человека в виде пролекарства, из которого образуются фармакологически активные метаболиты, оказывающие противогистаминное действие. В процессе применения препаратов этого поколения были зарегистрированы чрезвычайно редкие, но очень опасные осложнения, связанные с кардиотоксическим действием пролекарства (терфенадина, астемизола). В связи с этим во многих странах отказались от массового клинического применения данных средств. Были предприняты попытки модифицировать препараты таким образом, чтобы создать лекарственное средство на основе фармакологически активного конечного метаболита. На сегодняшний день в России зарегистрированы фексофенадин (телфаст) и дезлоратадин (эриус). Многолетний опыт применения телфаста свидетельствует о высокой эффективности и хорошем профиле безопасности этого H1-блокатора III поколения в лечении аллергических заболеваний [1].
В лечении аллергического конъюнктивита оправдано применение H1-антагонистов местного действия. Разовые дозы H1-антагонистов этой группы несравненно ниже тех, которые потребовались бы для системного использования. Основным нежелательным побочным эффектом местной противогистаминной терапии является ощущение раздражения в глазах.
Регуляторы и стабилизаторы клеточных функций
Поводом для создания препаратов, действие которых направлено на торможение функции клеток-мишеней аллергии, послужила теория нецитотоксического вовлечения в аллергический ответ клеток-мишеней аллергии. Первым препаратом, обладающим таким действием, стал кромогликат натрия, применяющийся в нашей стране с 1970-х гг. Кромогликат натрия (лекролин, кромогексал, кромоглин, кузикром и др.) длительно присутствует на слизистой оболочке, медленно абсорбируется, обеспечивая тем самым длительность действия. Высокой степенью ионизации молекулы кромогликата натрия объясняется то, что он не проникает в клетки, не метаболизируется и экскретируется в неизменном виде. Тем же свойством объясняется чрезвычайно низкая частота побочных эффектов. К этой группе препаратов относится лодоксамид трометамин (аломид). Действие данных препаратов распространяется на многие клетки, участвующие в аллергическом ответе, они тормозят как раннюю, так и позднюю фазы аллергической реакции, обладают высокой терапевтической эффективностью. У препаратов этой группы практически отсутствуют побочные эффекты [5].
В тяжелых случаях при аллергическом конъюнктивите назначают глазные капли, содержащие глюкокортикостероиды. Наиболее распространены офтан-дексаметазон, максидекс, дексапос (действующее вещество — дексаметазон 0,1% раствор). При местном применении эти препараты не обладают побочными эффектами, присущими системным ГКС. Однако использовать их рационально лишь в острой фазе воспаления, в течение непродолжительного времени.
Следует отметить, что изложенные принципы лечения пациентов, страдающих аллергическим конъюнктивитом, не являются прямым руководством к действию, а представляют собой лишь рекомендации. Окончательный выбор метода лечения всегда остается за врачом, который имеет опыт лечения аллергических заболеваний, знает индивидуальные особенности каждого пациента, все желательные или нежелательные эффекты, связанные с теми или иными методами лечения, и знаком с принципами взаимодействия лекарственных веществ.
По вопросам литературы обращайтесь в редакцию.
О. М. Курбачева, кандидат медицинских наук ГНЦ Институт иммунологии МЗ РФ, Москва