что делать если защемило нерв в спине между лопатками
Защемило спину между лопаток
При защемлении спины между лопатками человек чаще всего списывает болевые ощущения на холод (сквозняк) или физическое перенапряжение. В принципе, это и есть основные факторы, которые помогают проявиться межлопаточной боли, в то время как причин появления ее может быть очень много. Боль возникает внезапно, интенсивно, имеет сквозной «прострельный» характер, отдает в грудь, руки, может иррадиировать практически в любую часть туловища. При этом возникают затруднения с наклонами, движением, поворотами и даже с дыханием. Что происходит, и почему защемляется спина? Разумеется, сама спина не испытывает проблем, виной расположенные там нервы. Именно они, в межлопаточной зоне, чаще всего бывают защемлены, вызывая боль. И тем не менее, даже это – не диагноз, а всего лишь симптом. Боль между лопаток вызывают различные причины.
Почему защемляет спину
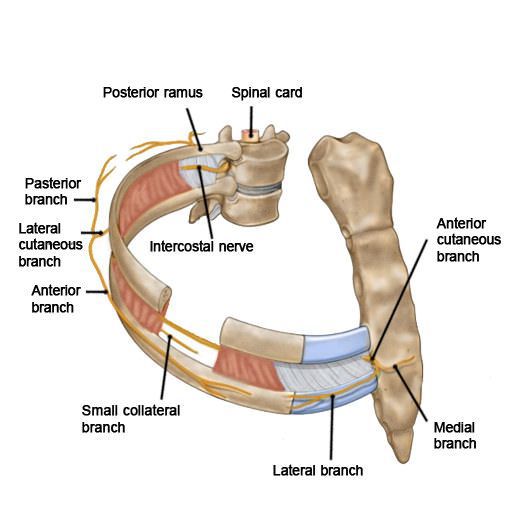
Нервы проходят по всему позвоночному столбу и их защемление может произойти где угодно. Но именно в зоне грудины, куда попадает проекция межлопаточной зоны, расположены наиболее чувствительные нервы.
Примечательно, что большинство пациентов при возникновении болевых симптомов между лопатками, сами себя диагностируют, и сами же лечатся, «бабушкиными» средствами, не утруждая себя походом к врачу, считая это лишним. Необходимо отметить, что во многих их случаях, после нанесения какого-нибудь домашнего средства, постановки компресса и других самостоятельных манипуляций боль действительно проходит. Тем не менее – если заболело между лопаток, нужно идти к врачу.
Совет. Защемление нерва не только в лопаточной зоне, но и в любом участке позвоночника – это, прежде всего, симптом, с которым необходимо обратиться к специалисту для выяснения причины его возникновения и постановки диагноза.
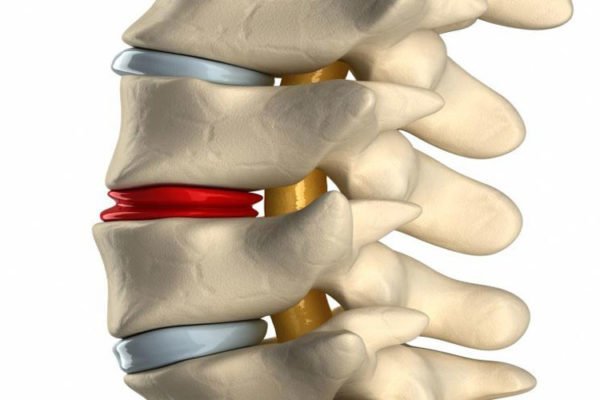
Анатомически все происходит следующим образом. Нерв в позвоночнике передавливается тканями, которые его окружают. Это могут быть как сухожилия и мышцы, так кости и хрящи или иные (чужеродные) образования.
Причиной защемления нерва могут послужить следующие патологии.
Также немало у нерва причин оказаться в состоянии защемления и начать подавать болевые сигналы. Они могут быть непосредственные и опосредованные.
Таблица. Причины защемления нерва.
| Непосредственные | Опосредованные |
|---|---|
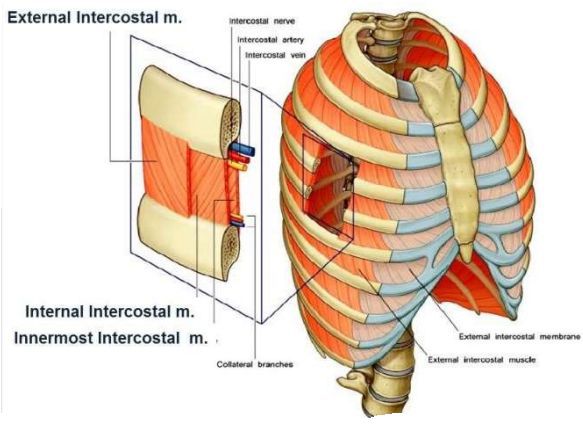
| · резкое поднятие тяжестей; · неудобная поза во время сна; · сон на некачественном матрасе; · холод, сквозняк, простуда; · возраст выше среднего и старше; Если нерв пришел в болезненное состояние вследствие непосредственных причин и при отсутствии серьезных заболеваний, восстановиться будет легче и процесс излечения пройдет быстрее. Пациент вернется к обычной жизни без боли и с возможностью нормального выполнения привычных функций уже через несколько дней. При наличии болезни, понадобится длительная комплексная терапия для полной реабилитации и минимизации риска повторений приступов. Симптомы и диагностические процедурыКак понять, что спина в межлопаточной зоне болит именно потому, что ее защемило? Достаточно отследить симптоматику. Нервы существуют разные, и боль по своей силе и выраженности тоже будет различной, в зависимости от вида поврежденного нерва: Общие симптомыОбщая симптоматика защемления спинного межлопаточного нерва такова.
Как диагностируют защемление спиныПоскольку боль в межлопаточной зоне может возникнуть по широкому ряду причин, при обращении к врачу проводится два вида обследований. Первое – предварительное, для выяснения причины, вызвавшей боль. Второе – развернутое, на основе диагноза, с изучением его степени и стадии. Если найдено серьезное заболевание, назначается его лечение. Если причиной болей стали непосредственные воздействия холода, физических усилий и так далее, обращаются к лечению собственно симптома. Как лечат защемление в спинеПрежде всего, необходимо принять некоторые меры в домашних условиях, до посещения врача. Лечение защемленного спинного межлопаточного нерва предполагает комплекс, который состоит из нескольких этапов. Если вы хотите более подробно узнать, список всех возможных причин жжения спины в области лопаток, вы можете прочитать статью об этом на нашем портале. Устранение болевых симптомовПроводится с помощью лекарственных средств в виде обезболивающих инъекций и пероральных препаратов, а также средства местного нанесения. Используются: «Мовалис», «Кетонал», «Ибупрофен» и группа, «Диклофенак» и другие для инъекционного введения или приема внутрь. Мази или гели, наподобие «Финалгона», «Кармолиса», «Випросала» – наружно местно, для нанесения на межлопаточную область. Устранение воспаленияЗащемление нерва – это всегда воспалительный процесс, который необходимо снять. Для этого назначаются антивоспалительные медикаменты, в основном нестероиды, дополненные другими лекарственными группами. Освободить зажатую спину также помогут мануальные техники и ЛФК, массаж и физиотерапия. Народная медицинаК ней можно прибегнуть лишь с одобрения врача, после снятия медикаментозно интенсивных болевых симптомов. Цель народных рецептов – помочь скорейшему восстановлению. Из самых популярных средств от защемления спины между лопаток применяют следующие. Диетическое питаниеКазалось бы, это не желудочное заболевание, и диета здесь не причем. Но, во-первых, обязательно соблюдать диету в целях похудения придется тем, кто переживает защемление спины часто из-за имеющегося ожирения. А во-вторых, чтобы быстрей купировать воспалительные процессы, следует отказаться от пищи, содержащей острый компонент, копченых продуктов и избытка соли. Профилактические мерыЕсли защемление спины происходит часто, хоть и не связано с серьезной патологией, помогут профилактические меры. Если вы хотите более подробно узнать, что делать, если защемило нерв в лопатке, а также рассмотреть причины и альтернативные лечение, вы можете прочитать статью об этом на нашем портале. Любые проблемы с осанкой, травмоопасные ситуации, нарушения пищевого режима, отклонения к чересчур активному или наоборот статичному образу жизни, а также занятия зимними видами спорта могут спровоцировать приступ боли из-за защемленной спины между лопаток. Профилактические меры, принятые своевременно, помогут этого избежать и вести полноценную здоровую жизнь, без боли. Видео — Ромбовидная мышца. Упражнения. Осанка. Боль в спинеВидео — Боль между лопатокЧто такое межреберная невралгия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кричевцов В. Л., кинезиолога со стажем в 31 год. Определение болезни. Причины заболеванияМежреберная невралгия (МРН) — совокупность болевых симптомов, возникающая в результате повреждения межреберных нервов. Межреберный нерв составляют вегетативные, чувствительные, двигательные волокна. Травматические, компрессионные, воспалительные воздействия оказывают на межреберный нерв раздражающее влияние, в итоге происходит болевой рефлекторный ответ по ходу межреберных промежутков. [1] Сегодня в научной среде выделяется целый ряд причин межреберной невралгии: Существует и межреберная невралгия посттравматического характера, возникающая вследствие: б) физической активности; в) длительного, сильного кашля; г) хирургических операций, которые фиксируют пациента в определенных положениях в течение длительных периодов времени; е) травм грудной клетки и спины. В некоторых случаях МРН возникает в результате медицинских манипуляций. Сообщается о случаях межреберной невралгии, возникающей как осложнение внутренностной радиочастотной абляции (RFA), из-за нарушения целостности изолирующей оболочки иглы RFA. [11] Боль при МРН является результатом повреждения или воспаления межреберных нервов и локализуется в одном или нескольких местах межреберного пространства. Хотя зачастую заболевание возникает после торакотомии, сообщалось о межреберной невралгии у пациентов после грудной и абдоминальной хирургии, травм и инфекций. МРН из-за хирургического повреждения межреберного нерва традиционно трудно поддается лечению. Симптомы межреберной невралгииОсновной симптом МРН описывается больными как «прострел, электрический ток» по ходу нерва, затем возникает боль в грудной клетке (торакалгия). Как правило, распространяясь между ребрами, от позвоночника к грудине, боль сначала не такая интенсивная, однако может усиливаться, принимая нестерпимый характер; отдает в лопатку, сердце, область эпигастрия. Болевые припадки могут длиться от нескольких секунд до двух-трех минут, появляясь вследствие неловкого движения, вздоха, кашля или смеха. Если по ходу нерва возникает гиперемия, бледность кожи или гипергидроз, парестезии, значит поражены вегетативные волокна, входящие в состав нерва. Описанная симптоматика нередко сопровождается паническими атаками. Герпетическая инфекция при МРН провоцирует кожные высыпания, которые возникают на второй-четвертый день, локализуясь на коже между ребрами. Во время пальпации определенных частей тела (в области между ребрами вдоль спинальных дисков и грудной клетки) пациент может почувствовать острую боль. Кроме того, пациенты часто жалуются на боль во время активной ингаляции и выдоха, описывая свои ощущения как «перехватывает дыхание». Присутствует также «отражение» боли, которая обычно локализуется в других частях тела и может возникать под лопаткой, в спине и области паха. Характерной особенностью является также «боль в пояснице». МРН может сопровождаться не только болью и стеснением межреберного пространства, но также непроизвольным сокращением и подергиванием отдельных групп мышц. В области повреждения периферийных нервов кожа может краснеть, бледнеть или утратить чувствительность. Общие симптомы (лихорадка, одышка, потоотделение) при МРН, как правило, отсутствуют. [9] Патогенез межреберной невралгииВ классическом варианте механизм острой межреберной невралгии связан с активацией болевых рецепторов (периферических ноцицепторов) цитокинами, выделившимися из поврежденной ткани. В результате механического действия костных структур на нерв происходит массивный выброс медиаторов воспаления (цитокинов), которые провоцируют отек и воспалительный процесс в окружающих нерв тканях. Межпозвоночные и межреберные мышцы рефлекторно спазмируются по механизму биологической обратной связи и тем самым усиливают воспаление и боль. Но при воздействии на нерв токсических веществ, физических факторов, вирусов и бактерий, опухолей, остеобластоме, [4] глиозе спинного мозга, ВИЧ-инфекции, лучевой болезни, плеврита или пневмонии возникают схожие симптомы. Межреберная невралгия может быть проявлением функционального заболевания нервной системы, истерии, неврастении. В исключительных случаях может возникать как следствие оперативного вмешательства на грудной клетке. [5] Основные проявления МРН — резкие интенсивные стреляющие боли, часто — жжение. Боль носит постоянный характер и может включать любой из межреберных нервов и нерв 12-го ребра. Болевые ощущения обычно начинаются у задней подмышечной линии и иррадируют вперед в область пораженного межреберья. Это обычно боль костно-мышечного происхождения (например, боль в суставах или перелом ребра). [1] [2] Глубокий вдох или движения грудной клетки усиливают болевые ощущения. При МРН в грудной клетке ощущается сильная, острая, стреляющая боль, которая излучается спереди назад (или наоборот). Кожа может быть болезненной на ощупь, чувствительна к прикосновениям или наоборот — может иметь пониженную чувствительность. Классификация и стадии развития межреберной невралгииСпециальной классификации межреберной невралгии не существует, различают отдельные формы в зависимости от причины заболевания, а также первичные и вторичные поражения. Осложнения межреберной невралгииКогда говорят об осложнениях межреберной невралгии, как правило, упоминают о наиболее распространенном — постпроцедурной боли в результате интервенционного лечения. Местная боль возникает в течение нескольких дней после почти всех видов процедур. 20% пациентов, которые получали радиочастотную терапию, сообщили, что послепроцедурная боль продолжалось несколько недель. [10] Основные осложнения межреберной блокады нерва — пневмоторакс и внутрисосудистые инъекции местных анестетиков. Для обнаружения этих осложнений необходим тщательный постпроцедурный мониторинг. Другие редкие осложнения, связанные сблокадой межреберного нерва: Диагностика межреберной невралгииФизический осмотр обычно дает минимальные результаты, если только у пациента есть в анамнезе операции на грудной клетке (грудная или подреберная хирургия) или опоясывающий герпес. Предпочтительно проводить осмотр грудного отдела позвоночника с пациентом в сидячем положении и включать осмотр в покое и пальпацию позвонков и паравертебральных структур. Провокация боли путем проведения пассивных поворотов вперед, сгибание, обратное сгибание и боковые сгибания, в частности, могут указывать на то, что боль имеет спинальное происхождение. [9] Как правило, на осмотре пациент наклоняет туловище в здоровую сторону, уменьшая таким образом давление на пораженный межреберный нерв. Если повреждено несколько нервов, невролог при осмотре может определить зону понижения или выпадения чувствительности определенных участков кожи туловища. Если боли локализуются в области сердца, проводится дифференциальная диагностика с заболеваниями сердечно-сосудистой системы (например, стенокардией, которая, в отличие от МРН, купируется приемом нитроглицерина). МРН провоцируют движения в грудной клетке и прощупывание межреберных промежутков. Стенокардия характеризуется болевым приступом сжимающего характера, ее провоцирует физическая нагрузка, и она не связана с поворотами туловища, чиханием и т. п. Чтобы исключить ишемическую болезнь сердца, нужно провести ЭКГ и при необходимости направить пациента на консультацию к кардиологу. Если поражены нижние межреберные нервы, болевой синдром имеет сходства с заболеваниями желудочно-кишечного тракта (гастрит, язва желудка, острый панкреатит). Следует отметить, что при заболеваниях желудка боль обычно носит более длительный и менее интенсивный характер и, как правило, связана с приемом пищи. Панкреатит характеризуется опоясывающими болями двустороннего характера. Чтобы исключить патологию органов ЖКТ, целесообразно провести дополнительные обследования: анализ панкреатических ферментов в крови, гастроскопия и пр. Если межреберная невралгия возникает как симптом грудного радикулита, то болевые пароксизмы протекают на фоне постоянных тупых болей в спине, уменьшающихся при разгрузке позвоночника в горизонтальном положении. Для анализа состояния позвоночника проводится рентгенография грудного отдела, при подозрении на межпозвоночную грыжу — МРТ позвоночника. МРН встречается при некоторых заболеваниях легких (атипичной пневмонии, плеврите, раке легкого). При диагностике межреберной невралгии следует иметь в виду сирингомиелию, менингорадикулиты, интрадуральные опухоли, а также отраженные боли от внутренних органов – зоны Геда. [2] Лечение межреберной невралгииВ остром периоде заболевания прежде всего необходимо исключить вирусную этиологию межреберной невралгии, если условия не позволяют выполнить подтверждающие исследования, противогерпетические препараты (ацикловир) следует назначить в профилактических целях. Для купирования воспалительного процесса и боли назначают: При дискогенной причине МРН показана мануальная терапия: новокаиновые блокады; физиотерапевтические процедуры. Если терапевтическими методами с болью справиться не удалось, проводят хирургическое удаление межреберных нервов. [8] Если межреберная невралгия не поддается лечению и носит стойкий характер, нужно пересмотреть ее происхождение и дополнительно обследовать пациента относительно наличия межпозвоночных грыж, опухолевых процессов и возможного оперативного вмешательства. [8] Эпидуральная аналгезия рассматривается как золотой метод борьбы с болью после торакотомии. Криоанальгезия межреберного нерва может также приводить к удовлетворительным анальгетическим эффектам, но, как предполагается, увеличивает частоту хронической боли. [10] Если для межреберной блокады нерва применялись местные анестетики, то могут возникнуть осложнения: пневмоторакс, гемоторакс, кровохарканье, гематома, некроз тканей, респираторная недостаточность, субарахноидальный блок, аллергическая реакция на местные анестетики. [9] Прогноз. ПрофилактикаДля профилактики межреберной невралгии нужно: Защемило нерв: что делать?Многие пациенты приходят к врачу и говорят: «Доктор, мне кажется, у меня защемлен нерв». Что именно это означает? Что такое «защемленный нерв»? Вызывает ли защемленный нерв боль в спине? Действительно ли существует такой диагноз? На самом деле и да, и нет. Чтобы углубиться в эту тему, нам нужно сначала начать с очень простых терминов и краткого урока анатомии. Что такое нервы?Нервная система человека делится на две части. Это центральная нервная система, или ЦНС, и периферическая нервная система, или ПНС. ЦНС состоит из головного и спинного мозга, которые разветвляются в спинномозговые нервы, контролирующие остальные части тела. Когда эти спинномозговые нервы выходят из позвоночника, начинается ПНС. Тысячи нервов существуют в человеческом теле, они есть практически в каждой его части; все эти нервы являются частью ПНС. Анатомически седалищный нерв проходит вниз по ноге и может вызывать боль в ней. До появления современных технологий, когда у людей возникали боли в ногах или ягодицах, связанные с нервными окончаниями, предполагалось, что это было вызвано сжатием или повреждением седалищного нерва. Термин «ишиас» родился на основе вышеупомянутой концепции. Что известно на сегодняС появлением современных технологий, в частности, МРТ, мы теперь знаем, что это неверно. Хотя седалищный нерв на самом деле может вызывать боль в ногах и сжиматься или «защемляться» грушевидной мышцей в области, называемой «седалищной ямкой» (состояние, называемое синдромом грушевидной мышцы), это происходит очень редко. Ишиас в более чем 95% случаев на самом деле не имеет ничего общего с проблемой седалищного нерва или сдавлением, иначе говоря, «защемлением». Гораздо более частой причиной боли в руке или ноге, связанной с нервом, является сдавление спинномозгового нерва. Это состояние называется «радикулопатией». В большинстве случаев, защемление поясничного спинномозгового нерва вызывает боль в ягодицах и ногах, а защемление шейного спинномозгового нерва вызывает боль в плече и руке. Как идентифицируются защемленные нервы?В дополнение к анализу симптомов пациента и физическому обследованию, могут быть предприняты и другие меры. Визуализирующие исследования, такие как: рентген или компьютерная томография обеспечивают хорошую детализацию реальной костной анатомии человеческого тела, но очень плохую визуализацию мягких тканей и нервов. Лучшим тестом для визуализации спинномозговых нервов является МРТ, и это считается «золотым стандартом» визуализационного исследования, которое предпочитают врачи. МРТ выполняется с помощью магнитов, и это может мешать работе некоторых медицинских устройств, например, кардиостимуляторов. Если невозможно провести МРТ, часто требуется компьютерная томография, обычно проводится в сочетании с инъекцией красителя в позвоночный канал для визуализации спинномозговых нервов. Эта процедура инъекции красителя называется «миелограммой». В некоторых случаях, процедура, называемая электродиагностическим исследованием, или ЭМГ, может помочь врачам идентифицировать пораженный нерв. Это неврологический тест, включающий электрические разряды и маленькие иглы, которые вводятся в различные мышцы и которые могут предоставить информацию о фактической функции различных нервов в руке или ноге, где расположены симптомы. Этот тест также может определить, ответственны ли нервы (за исключением спинномозговых нервов) за симптомы, проявляющиеся в руках или ногах. Часто обсуждается вопрос: могут ли поясничные спинномозговые нервы вызывать боль в спине. Обычно считается, что они могут это делать, но обычно только сбоку от средней линии, справа или слева от позвоночника. Область, называемая крестцовой бороздой, часто бывает болезненной при сдавливании спинномозговых нервов. Однако при сильном сдавливании и воспалении спинномозговых нервов обычно ожидается, что симптомы распространятся дистально, вниз по руке или ноге, снабжаемой соответствующим пораженным нервом. Это называется «дерматомным паттерном». Защемление спинномозговых нервов может развиваться внезапно или формируется постепенно. Внезапное сжатие обычно происходит при острой проблеме суставов, которая называется «грыжа межпозвоночного диска». Более постепенное сжатие обычно происходит с течением времени из-за костных изменений, которые развиваются по мере старения тканей и развития костного разрастания и костных шпор. Если наблюдается сужение позвоночника в местах расположения нервов, это называется «стенозом». Если центральная часть позвоночного канала стенозирована или сужена, это называется центральным стенозом, и если боковая часть позвоночника сужена, где спинномозговые нервы пытаются выйти с боков, это называется стенозом фораминального канала или боковым стенозом. Постепенно развивающаяся хроническая боль и функциональное снижение, вызванное защемлением спинномозговых нервов из-за костного стеноза, обычно считается хирургическим диагнозом. Как это лечат?Защемление спинномозговых нервов в результате внезапной (или острой) грыжи мягкого диска часто можно лечить без хирургического вмешательства, избегая действий, вызывающих боль: соответствующей физиотерапии, пероральных препаратов и часто с селективной блокадой нервных корешков или эпидуральными инъекциями стероидов в области раздражения и воспаления. Поскольку человеческое тело, как правило, легко приспосабливается к изменениям, происходящим в процессе старения, часто сжатие или сдавливание спинномозговых нервов выявляется случайно и вообще не вызывает никаких симптомов. Постепенное развитие компрессии в течение жизни является естественным. Важно понимать, что если сдавленный нерв не вызывает таких симптомов, как сильная боль, слабость или онемение, приводящие к длительным функциональным изменениям, то никакого лечения не требуется. Чрезвычайно редко пациенту без симптомов требуется какое-либо агрессивное вмешательство, например, операция на позвоночнике. Если у вас есть симптомы, которые, как вы подозреваете, могут быть вызваны защемлением спинномозгового нерва, обратитесь к специалисту по позвоночнику, чтобы он решил – как вас лечить. Способы терапииВо многих случаях простые шаги могут помочь в лечении ваших симптомов: Но некоторым людям требуется более сложное лечение или операция. Во время хирургической процедуры, называемой дискэктомией, хирург удаляет весь или часть диска, который давит на нервный корешок. Наряду с этой процедурой, хирургу может потребоваться удалить части некоторых позвонков или соединить позвонки вместе. Что я могу сделать, чтобы предотвратить защемление нерва?Сохранение физической формы может снизить риск защемления нерва. Правильная осанка на работе и в свободное время, например, если нужно поднимать тяжелые предметы, также может помочь предотвратить это состояние. Если вы подолгу сидите на работе, подумайте о том, чтобы регулярно вставать и гулять. Здоровый образ жизни, включающий отказ от курения и правильное питание, также может снизить риск защемления нерва.
|