что делать если у ребенка воронкообразная грудная клетка
Воронкообразная деформация грудной клетки (pectus excavatum)
Этиология и патогенез вогнутой грудной клетки. Почему возникает воронкообразная деформация грудной клетки?
ВГДК существует в трех формах:
Более подробные классификации предложены разными авторами и имеют большое значение при выборе метода лечения и прогнозировании результата операции. Наиболее распространённые классификации степени деформации воронкообразной груди представили доктор Парк (Hyung Joo Park, Южная Корея) и доктор Зенг (Zeng Q, Китай).
Наследственно приобретенная патология прогрессирует вследствие ускоренного, опережающего роста реберных хрящей. А это, в свою очередь приводит к неправильному развитию грудной клетки – ее западению в 80% случаев развития заболевания. Иногда при рождении дефект (ямочка) практически не заметен, но начинает стремительно прогрессировать в период активного роста пациента. В связи с этим крайне важна своевременная диагностика ВГДК и наблюдение у педиатора, ортопеда, торакального хирурга.
Диагностика и лечебно-диагностические тактики вогнутой груди. Лечение воронкообразной грудной клетки
Диагностика воронкообразной деформации грудной клетки осуществляется на основании визуального осмотра, рентгенологического исследования, а также компьютерной томографии грудой клетки с 3D-реконструкцией ребер. Оценивается состояние хрящей, ребер, соединительной ткани (для исключения наличия у пациента синдрома Марфана и других нарушений). Помимо этого диагностика помогает определить степень деформации, центр депрессии, степень смещения сердца. Все эти данные помогаю точнее наметить тактику лечения.
Вопреки распространенному мнению, воронкообразная деформация не может быть полностью исправлена никакими другими методами, кроме хирургического. Плавание, ношение специальных ортезов, лечебная физкультура, массаж, разрабатывание легких и другие упражнения, безусловно, улучшают ситуацию, но к сожалению, не дают ощутимых результатов. Хирургическая же коррекция на сегодняшний день является безопасным и эффективным методом исправления воронкообразной деформации грудной клетки.
Операции по коррекции ВГДК проводятся с 1911 года, в России – с 1949 г (у взрослых пациентов) и с 1961 г. (у детей).
Осложнения, вызванные хирургической коррекцией по методу Насса минимальны, период восстановления пациента после операции также существенно сокращается.
Высока также и удовлетворенность пациентов результатами операции (до 98%), всего у 2% наблюдается остаточная деформация, это связано с отклонениями от технологии проведения загрудинного канала в ходе операции. В качестве основных преимуществ метода необходимо отметить также его малотравматичность, небольшой реалибитационный период в сравнении с другими устаревшими операциями коррекции ВДГК и отсутствие заметных послеоперационных рубцов, т.к. произведение небольших разрезов по бокам позволяет полностью исправить деформацию.
Кроме того, метод Насса допускает проведение повторных операций в случае, если первая операция не позволила достичь желаемого эффекта, а также в случае исправления рецидивов, или исправления дефектов, вызванных проведенной в раннем возрасте коррекций грудной клетки другими методами.
Показания к хирургической коррекции воронкообразной грудной клетки
Хирургическую коррекцию рекомендуется проводить по функциональным, косметическим и ортопедическим показаниям.
К функциональным показаниям относят нарушения, затрудняющие нормальную работу организма. ВГДК приводит к снижению объема грудной клетки, которое в свою очередь сказывается на основных функциях внутренних органов.
Деформация влияет и на легкие пациента – снижается их жизненная емкость, нарушается механика дыхания. После проведения хирургической коррекции система транспорта кислорода в организме больного полностью восстанавливается. Также к функциональным показаниям к коррекции впалой грудной клетки можно отнести обще снижение выносливости и частые простудные заболевания.
Степень выраженности деформации определяется несколькими способами. Например, можно заполнить область деформации какой-либо жидкостью, тем самым измерив объем. Этот метод нагляден, но не стандартизирован. Для того, чтобы определить, нужна пациенту операция или нет, применяется индекс Галлера (ИГ). Для этого пациенту делают компьютерную томографию грудной клетки (РКТ, МСКТ) и вычисляют соотношение длины грудной клетки по средней линии (а) и расстояние от средней линии до самого глубокого места деформации (b). Если a/b составляет более 3,25 – пациенту необходима операция.
К косметическим показаниям относят, прежде всего, недовольство пациента (или его родителей) эстетическим состоянием грудной клетки. Часто воронкообразная деформация грудной клетки сопровождается психологическими нарушениями, наличием глубоких комплексов и внутренней неуверенности. Особенно это актуально для подростков, болезненно реагирующих на мнения окружающих. Однако, перед проведением операции лишь по косметическим показаниям необходимо более тщательное обследование пациента с целью выявления и сопоставления всех возможных рисков и результатов.
Ортопедические показания к операции являются наиболее спорным показанием. Они связаны с влиянием вогнутой груди на позвоночник. Исследования доказали наличие тех или иных нарушений в позвоночнике у пациентов с ВГДК, однако они связаны больше с мышечным напряжением, нежели с изменениями в позвоночнике. Тем не менее, успешно проведенные хирургические коррекции благоприятно сказываются на осанке пациента.
Что касается возраста проведения операции – оптимальным считается период перед пубертатом (от 12 до 15 лет), как только деформация начала себя активно проявлять. Выбор именно этого возраста связан с относительной мягкостью и эластичностью грудной клетки в этот период – поэтому и сама операция и послеоперационный период проходят гораздо легче. Кроме того, при вовремя проведенной коррекции можно избежать тяжелых психологические последствий и развития ощущения собственной неполноценности у пациентов с ВДГК. Если же по каким-либо причинам провести операцию вовремя не удалось – сегодняшние технологии позволяют провести операцию в любом возрасте.
Часто задаваемые вопросы (FAQ):
В чем причина появления ямки на груди у ребенка?
Воронкообразная деформация грудной клетки – это врожденная генетическая патология развития груднины, ребер и хрящей. У детей это обычно небольшая ямка, которая с ростом ребенка прогрессирует. Мы рекомендуем не спешить с оперативным лечением детей, наблюдаться у педиатора, ортопеда, хирурга.
На сколько эффективен Vacuum Bell при исправлении ВДГК?
Его эффективность трудно оценить, поскольку использование Vacuum Bell показано далеко не всем пациентам с ВГДК. Например, у женщин его использование крайне затруднительно. Vacuum Bell может несколько улучшить внешний вид грудной клетки и уменьшить воронку примерно на 30%.
Насколько эффективно ношение ортезов совместно с занятиями физическими упражнениями при ВДГК?
Ортезы являются эффективным способом исправления ВГДК у детей до 14 лет. Однако заниматься нужно регулярно и непрерывно не менее 2-х лет. Эта программа должна составляться индивидуально, под каждого пациента. К сожалению, в России такие программы пока только разрабатываются. Но зарубежный опыт показывает, что правильное применение ортезов помогает улучшить внешний вид воронки на 50-70%.
Как нужно вести себя перед предстоящей операций?
Рекомендации стандартные: не разрешается алкоголь и курение, лекарственные перпараты принимаются только по согласованию с врачом. Помимо прочего нужно будет сдать стандартные предоперационные анализы, пройти КТ-обследование грудной клетки или сделать рентген.
Какой наркоз используется при операции Насса?
Обычно используется внутривенный наркоз, при котором пациент спит. В конце операции, когда до последнего шва остается несколько минут, наркоз прекращается, чтобы пациент легче проснулся и начал сам дышать. Правда, впоследствии большинство пациентов этот момент не помнит.
Сколько длится операция Насса по исправлению деформации грудной клетки?
Операция Насса длится от 30 до 60 минут, в зависимости от степени деформации и, соответственно, количества устанавливаемых пластин – 1-2, 3. То есть операция, при которой коррекция проводится при помощи 1 пластины, занимает в среднем 30 минут.
Через какое время после операции можно выйти на работу/учебу?
В зависимости от типа работы. Если работа офисная, за компьютером, то через 1-1,5 месяца. Если работа сопровождается физической активностью, подъемом тяжестей, то не ранее, чем через 6 месяцев, или через 3 месяца, но со строго дозированными физическими нагрузками, оговоренными с Вашим врачом.
Через какое время после операции по Нассу я смогу заняться спортом?
Через 3 месяца после операции разрешены дозированные, согласованные с врачом нагрузки, а уже через 6 месяцев можно заниматься спортом в полную силу.
Сколько нужно находиться в клинике после операции по Нассу?
Пребывание в стационаре после операции обычно до 10 дней.
Из какого материала изготовлена пластина для коррекции воронкообразной груди?
Пластины сделаны из титана. Этот металл уникален тем, что обладает памятью формы и не окисляется.
Реагирует ли металлодетектор на установленную пластину?
Нет, металлодетекторы не реагируют на титан, так как он является парамагнетиком (слабомагнитным веществом). Если вы все же беспокоитесь – можно взять в клинике справку о том, что у вас установлены пластины. Сейчас делают много операций с установкой титановых элементов в различные участки тела, поэтому службы безопасности не будут удивлены.
Сколько пластин устанавливать при исправлении вогнутой грудной клетки?
В зависимости от степени деформации устанавливают от 1 до 3 пластин. Окончательное решение, сколько пластин ставить, принимается во время операции, когда уже образован доступ к ребрам. С одной пластиной послеоперационный период протекает немного легче, чем с двумя или тремя. Три пластины ставят достаточно редко.
Через какое время пластину нужно и можно извлекать?
Обычно пластины извлекают через 3-4 года. Здесь нет жестких критериев, но со временем пластина обрастает костной тканью и через несколько лет извлечь ее сложнее. Несмотря на молодость самого метода, уже есть пациенты, которые не извлекают пластину спустя 8 лет, аргументируя тем, что нет времени на операцию и восстановление. Это не совсем правильно. После того, как коррекция закончилась, швы рассосались, внутренние органы адаптировались, нужно убрать пластину. Грудь останется зафиксированной в нормальном положении. Во время операции по удалению пластины открывают пластину с обеих сторон, слегка разгибают по кривизне и вынимают. Процедура проходит под наркозом, в эпидуральной анестезии необходимости нет.
Насколько безопасен поворот пластины при операции Насса?
Абсолютно безопасен. Мнения некоторых специалистов, относительно того, что сердце, легкие при повороте пластины можно повредить свидетельствуют о том, что данные доктора имеют очень отдаленное представление о том, как проводится операция Насса и сами ее не проводят.
Входит ли операция по Нассу в ДМС полис?
С сентября 2016г. операции Нассу проводятся в МНОЦ МГУ Москва, где все граждане России любого возраста могут рассчитывать на федеральные квоты и квоты по ВМП.
Москвичам лучше всего записаться на консультацию и подъехать на очный осмотр в Медицинкий центр Медекс (м. Белорусская). Консультация платная, стоимость лучше уточнить по телефонам клиники.
Как я могу проконсультироваться по поводу ВДГК, если я живу далеко от Москвы?
Мне уже была проведена открытая операция по коррекции ВДГК, я не доволен результатом, могу ли я пройти повторную коррекцию?
Коррекция неудачной открытой операции возможна, однако, она не всегда дает желаемый результат. Решение по таким вопросам принимается индивидуально после осмотра пациента.
Берут ли в армию с воронкообразной грудиной клеткой?
ВГДК не является противопоказанием для службы в армии. Исключение составляет только период после коррекции воронкообразной груди, пока пластина находится в теле пациента. После удаления пластины призыв также возможен.
Воронкообразная грудная клетка у ребенка: что делать?
Деформация грудной клетки, операция по Нассу

Сегодняшние подростки хорошо знают, что безупречной фигуры можно добиться, если регулярно заниматься в спортзале. Но некоторым «качалки» бесполезны: для обретения широкой мускулистой груди им нужна помощь хирурга. Воронкообразная деформация грудной клетки — как раз такой случай.
Будто боксер сильным ударом вмял ребенку грудную клетку. В середине груди — глубокая впадина, нижние ребра выпирают вперед. Так называемая грудь сапожника, воронкообразная деформация грудной клетки — врожденный порок, как правило, передающийся по наследству. Врачи обнаруживают проблему у новорожденного еще в роддоме, чаще всего у мальчиков.
А что дальше? Бесконечные простуды, поскольку из-за недоразвития легких и трахеи организму трудно противостоять инфекции. Болезни сердца и легких. Сутулость, кифоз позвоночника. Тяжелые психологические комплексы, переходящие во взрослую жизнь. Три толстовки, надетые одна поверх другой, чтобы как-то замаскировать дефект фигуры. Изнуряющие занятия в фитнес-зале и бассейне, которые, впрочем, не дают результата, поскольку нет основы для роста мускулов — нормальной грудной клетки.
Но не так давно у медицины появилась возможность исправить ошибку природы. Расправить грудную клетку можно с помощью операции. Сегодня врачи владеют отработанными и эффективными хирургическими методиками, которые позволяют пациенту полностью забыть о своем физическом недостатке. Как это делается, рассказывает Владимир Александрович Кузьмичев, кандидат медицинских наук, торакальный хирург, специалист по эстетической коррекции и восстановлению грудины и ребер (Медицинский образовательный центр МГУ имени Ломоносова, Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского).
Как проходит операция на воронкообразной грудной клетке
— Сейчас устранить структурную компрессию грудной клетки можно при помощи различных методик. К сожалению, до недавнего времени большую часть операций по исправлению деформации грудной клетки в России делали по методу Равича, а они весьма травматичны для пациента. Я исправляю дефект щадящим способом — по методу Насса, который в зарубежных клиниках практикуется последние годы.
Как происходит операция? Она проводится под наркозом и длится около часа. Хирург делает два небольших разреза в 2-3 см в боку, что позволяет потом легко скрыть следы операции. В отличие от операций по другим методикам некрасивые широкие разрезы на передней части грудной клетки не нужны, хрящи не удаляются. Затем в эти разрезы врач вставляет специально изогнутую титановую пластину и фиксирует ее в нужном положении. Пластина выпрямляет грудную клетку уже на операционном столе.
Пластины бывают разной длины. Врач изгибает их, исходя из особенностей каждого пациента, так происходит создание нужной формы груди. Ребенок встает уже на следующий день, а выписывается из больницы через неделю. В течение первых трех месяцев следует воздержаться от занятий спортом. Но после шести месяцев он может вернуться к своей обычной активной жизни. Боль к этому времени проходит, пластина почти не ощущается. Многие дети уже через 4-5 месяцев начинают активно заниматься спортом, и пластина нисколько не мешает. Спустя 3-4 года врач удаляет пластину. И школьник полностью забывает о недавнем физическом недостатке.
В каком возрасте лучше делать операцию при деформации грудной клетки
Обычно пациентов и их родителей очень волнует вопрос: в каком возрасте лучше всего проводить операцию. Здесь нет единого мнения.
Долгое время считалось, что оптимально проводить операцию подросткам. Девочкам в 12-14 лет, мальчикам в 13-15 лет. Кстати, у последних деформация более заметна, у девочек она маскируется грудными железами. Такой выбор возраста был обусловлен тем, что к моменту удалению пластины рост пациента закончен и нет риска рецидива.
Но и оттягивать с операцией не стоит. Ведь нормально развитая грудная клетка — это не только красота мужского и женского торса, но здоровые сердце и легкие, эффективное дыхание и надежная защита внутренних органов от травм и повреждений. При деформации грудной клетки ребенок не только стесняется своего тела, но и испытывает проблемы со здоровьем: в организме неверно работают внутренние органы, на которые давит грудная клетка. И все эти беды устраняются после хирургического вмешательства.
Но как поступить, если уже в младшем школьном возрасте заметна очень большая деформация грудной клетки? Раньше считалось, что лучше подождать, ведь в восстановительный период после операции очень важно ограничить физическую активность, а сделать из маленького непоседы паиньку нереально. К счастью, сейчас появились новые технологии, например, метод корейского хирурга Парка, позволяющий оперировать и в самом юном возрасте.
Широко распространен и миф, что у взрослых подобные операции выполнять нельзя. Это не так. Случалось Кузьмичеву выполнять операции и после 25 лет. Но чем больше лет оперируемому, тем тяжелее происходит восстановление. Поэтому лучше делать ее в школьные годы.
Подготовка к операции по Нассу
Если ребенок и родители решились на операцию по исправлению грудной клетки, надо серьезно подойти к выбору хирурга и клиники. Вмешательство должно проводиться торакальным хирургом — специалистом, делающим операции на легких, пищеводе, средостении и грудной клетке, хорошо владеющим методом торакоскопии, поскольку операцию делают под контролем эндоскопа.
Самый лучший вариант — многопрофильный медицинский центр, в котором работают круглосуточная реанимация, палаты интенсивной терапии, рентген, есть возможность консультации у специалистов разного профиля. Коррекция деформации грудной клетки — серьезное вмешательство, и уход за ребенком должен быть соответствующим.
Конечно, у операции есть и другие противопоказания, именно поэтому назначается обследование перед операцией, оно оценивает состояние сердца, почек, печени. Ведь в большинстве случаев коррекция деформации грудной клетки — это прежде всего эстетическая операция. Делать ее, если есть риск обострения хронических заболеваний, как минимум неразумно. Желание пациента и родителей должно быть обоснованным.
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
Клиническая картина воронкообразной груди
Клиническая картина
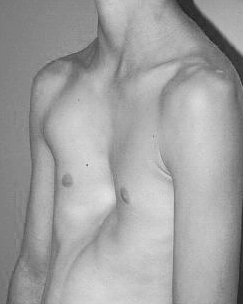
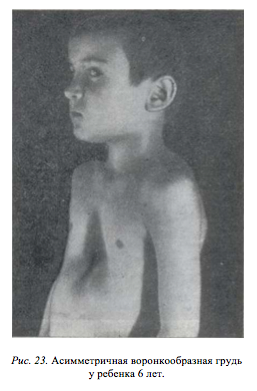
У детей с воронкообразной деформацией грудная клетка изменяет свою конфигурацию, объем и обычные размеры. Характерной особенностью является вдавление грудины и ребер в сагиттальной плоскости, что значительно уменьшает грудино-позвоночное расстояние, уплощает грудную клетку. Ребра заметно деформированы и имеют косое направление, вследствие чего изменяется положение мышц передней грудной стенки. По характеру воронкообразной деформации мы различаем симметричные и асимметричные формы с различной степенью вдавления. Асимметричные пороки встречаются более редко, и как показывают данные операций, они связаны с S-образным искривлением деформированной части грудины или с торсией этого участка. Вдавления могут быть плоскими (грудина и ребра западают равномерно почти па всем протяжении), щелевидными (узкое, глубокое вдавление, расположенное в сагиттальном направлении) и конусовидными (равномерное овальное или округлое западение грудины и прилегающих ребер). Воронкообразная деформация грудной клетки сопровождается рядом вторичных изменений осанки и функции внутренних органов.
Длительное наблюдение за течением заболевания у 290 детей различного возраста (от месяца до 14 лет) позволяет отметить некоторые особенности клинической картины, характерные для различных возрастных групп.
Клиническая картина воронкообразной деформации у детей грудного возраста
Деформация чаще проявляется вскоре после рождения в виде малозаметного вдавления. Характерным признаком воронкообразной груди у детей этой возрастной группы является симптом «парадокса вдоха» (западение грудины и ребер при вдохе), который наиболее ярко проявляется при крике и плаче.
Как видно из литературы (Chin, Adler, 1954; Lester, 1957), у ребенка грудного возраста трудно определить, будет ли прогрессировать замеченная деформация и усиливаться симптом «парадокса вдоха». Hausmann, например, считает, что в половине случаев эти явления исчезают в первые месяцы жизни. По нашим данным, почти в половине случаев с ростом ребенка западение увеличивается. «Ямка» на груди становится более заметной (рис. 22). В этот период начинают обращать на себя внимание выступающие вперед края реберных дуг и образующаяся над ними поперечная борозда. Приподнимаясь, края реберных дуг отодвигают вперед прямые мышцы живота, создавая впечатление его увеличения (особенно заметного при осмотре сбоку). Указанные изменения часто ошибочно трактуют как проявления рахита.
Увеличение деформации, которая постепенно приобретает более выраженный характер, уже в первое полугодие может привести к нарушению функции органов грудной полости, склонности к катарам верхних дыхательных путей, пневмониям, стридорозиому дыханию.
Ravitch (1956) наблюдал у нескольких детей упорное срыгивание и затруднение при глотании, прошедшее после устранения воронкообразной груди. У детей с выраженной деформацией и резким симптомом «парадокса вдоха» рано развиваются хронические пневмонии, с трудом поддающиеся обычной терапии. У детей грудного возраста изменений со стороны сердца, кроме некоторого смещения его влево, обычно пе отмечается.
Следует помнить, что не исключена возможность сочетания воронкообразной груди с врожденным пороком сердца. Физическое и психомоторное развитие детей первого года жизни с воронкообразной деформацией грудной клетки обычно протекает без какой-либо видимой разницы но сравнению со здоровыми детьми.
Клиническая картина воронкообразной груди у детей дошкольного возраста
В этом возрасте воронкообразная грудь пе является еще серьезным косметическим недостатком. Однако изменения со стороны сердца и легких начинают проявляться более отчетливо. У детей чаще отмечается склонность к бронхитам, воспалению легких, ангинам. Наблюдается сравнительно быстрая утомляемость, особенно при подвижных играх. Более старшие дети этой группы иногда отмечают неопределенные болевые ощущения в области вдавления.
У детей с выраженными деформациями и симптомами «парадокса вдоха» нередко определяются сухие хрипы и участки ослабленного дыхания. При незначительных деформациях и не склонных к прогрессированию патологии в легких обычно нет. Жизненная емкость легких у детей до 6 лет редко бывает сниженной. Наблюдаемое у части пациентов затрудненное дыхание иногда связано с заболеваниями носоглотки или гипертрофией миндалин. Чем значительнее деформация, тем отчетливее смещение сердца влево и сзади. Его положение изменяется постепенно, по мере роста ребенка. Компенсаторные возможности еще не исчерпаны, и в этой возрастной группе серьезных нарушений сердечной деятельности обычно не отмечается. Лишь у некоторых больных с быстро прогрессирующей деформацией можно уловить акцент II тона на а. pulmonales. Артериальное давление не изменено. У ряда детей отмечается склонность к учащению пульса.
Венозное давление, по данным Becker, Baranofsky (1960), остается в пределах нормы, но Н. И. Кондрашин и Л. Д. Суханов (1964) при тяжелых воронкообразных деформациях у детей старше 5 лет отмечают его повышение, что, по мнению авторов, является одним из проявлений нарушения гемодинамики.
По данным ЭКГ не удается обнаружить серьезных изменений в этом возрасте. Наблюдения показывают, что при симметричной деформации возникает смещение электрической оси сердца влево, а при асимметричных ось может быть не изменена или отклоняться вправо. Ритм синусовый, обычно не изменен, иногда отмечается тахикардия. У одного ребенка мы выявили неполный блок правой ножки пучка Гиса.
Клиническая картина воронкообразной грудной клетки в школьном возрасте
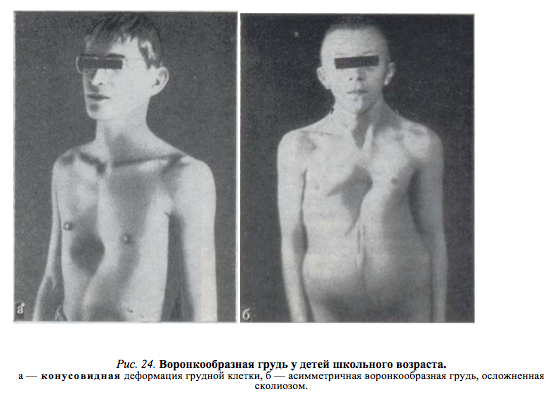
Бронхоспирометрические исследования больных 17—28 лет, проведенные Hansen, Jacoby (1956), показали значительное увеличение после операции ЖЕЛ, максимальной вентиляции (предел дыхания) и потребления О2.
Нарушение функции внешнего дыхания приводит к изменениям окислительно-восстановительных процессов в организме ребенка: дискорреляции углеводного, белкового, водно-солевого обменов, нарушению кислотно-щелочного равновесия крови (И. А. Богданович, II. И. Кондрашип, 1969).
Смещение сердца влево зависит от выраженности и характера воронкообразного вдавления. При тяжелых деформациях левая граница сердца может заходить за переднюю подмышечную линию. Сердечный толчок разлитой и хорошо виден на боковой стенке вдавления. Почти у 2 /з больных, оперированных в клинике в этом возрасте, выслушивается акцент II тона на a. pulmonalis. У некоторых детей определяется систолический шум.
У детей старшего возраста и особенно у юношей могут наблюдаться приступы пароксизмальной тахикардии (Dorner, 1950). Артериальное давление обычно не изменено. У некоторых больных мы наблюдали разницу (±10—15 мм рт. ст.) в давлении на правой и левой руке. Венозное давление, по данным Н. И. Кондрашина и Л. Д. Суханова, у детей старшего возраста с резкими деформациями грудной клетки обычно повышено.
Проводимые электрокардиографические исследования позволяют в значительной степени судить о влиянии воронкообразного вдавления на сердце. Следует отметить, что у детей школьного возраста не всегда можно выявить зависимость между тяжестью деформации и данными ЭКГ. Функциональные нарушения зависят не только от механических факторов сдавления, но и от изменения функции внешнего дыхания и обменных процессов. Чем старше возраст больного, тем более отчетливо проявляются эти изменения. Проведенные в клинике электрокардиографические исследования выявили у большей половины детей нарушения со стороны сердца. На полученных ЭКГ электрическая ось сердца была чаще смещена влево. У многих больных отмечалось снижение вольтажа зубцов, отрицательный зубец Т и V3 и выраженные в различной степени мышечные изменения. Отмеченные в клинике изменения ЭКГ у детей с воронкообразной грудью совпадают с данными литературы. II. И. Кондрашин также указывает на частые (83,9%) отклонения оси сердца, нарушения сократительной способности миокарда, синусоидую тахикардию и аритмию.
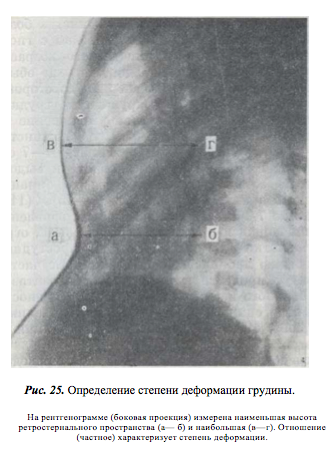
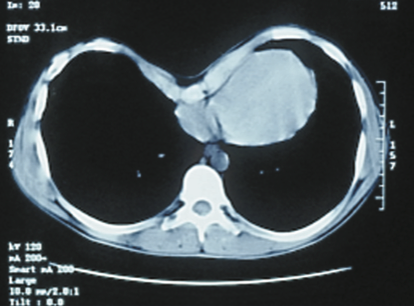
Степень деформации определяют отношением наименьшей высоты ретростернального пространства (видимое на боковых рентгенограммах расстояние между задней поверхностью грудины и передней поверхностью позвонков) к наибольшей высоте грудной клетки (измеряемой на снимках в передне-задней проекции; рис. 25). Для лучшего контрастирования вдавления на кожу ребенка по средней линии грудины мы наносим тонкую полоску цинковых белил от начала искривления до вершины мечевидного отростка. Полученное при делении частное больше 0,8 характеризует деформацию I степени, II степень — от 0,7 до 0,5 и III степень — менее 0,5.
Рентгенологическое исследование больных с воронкообразной грудной клеткой позволяет выявить характер изменений органов грудной полости. У большинства детей с деформацией II степени и во всех случаях деформации III степени отмечается смещение сердца влево и у некоторых больных — изворот по часовой стрелке. Правую границу сердца отметить не удается ввиду наложения ее на ткань позвоночника. Некоторое увеличение поперечного диаметра сердца является, видимо, результатом его смещения. Изменений со стороны легких у большинства больных не наблюдалось. У некоторых старших детей отмечались участки эмфиземы пли пониженной пневматизации. У 3 детей мы обнаружили поликистоз правого легкого. При наличии хронической пневмонии рентгенологические изменения соответствуют степени поражения легких. Исследование пищевода и желудка с контрастным веществом необходимо только в тех случаях, когда ребенок предъявляет жалобы на затруднение глотания или боли в энигастральной области

