Детский энурез: причины и лечение
Содержание
Недержание мочи у детей, называемое энурезом – это достаточно распространенное явление, которое многие годы не утрачивает актуальности. Обычно проблема проявляется в ночное время, но и днем такое тоже случается.
Что это за болезнь?
Диагноз энурез у ребенка в 5-10 лет ставят по результатам комплексного обследования. Врач после этого определяет план терапии при необходимости, прописывает физиотерапию, назначает массаж и может даже направить к психотерапевту. Специалисты говорят об энурезе только в том случае, если ребенок мочится в кровать чаще трех раз в месяц, а по возрасту он старше пяти лет.
Многие родители бьют тревогу раньше времени, принимая норму за патологию. Только узкоспециализированный точно оценивает ситуацию и подтверждает или опровергает догадки. В силах родителей помочь разобраться в симптомах. Практика показывает, что почти каждый пятый-шестой ребенок в 5-6 лет страдает от недержания мочи ночью, а примерно у каждого десятого такое проявляется и в возрасте постарше – в 7-10 лет.
Даже некоторые подростки в 11-14 лет сталкиваются с энурезом по ночам, но такое бывает примерно в 2-3% случаев. Также по статистике мальчишки вдвое чаще страдают этой патологией, чем девочки.
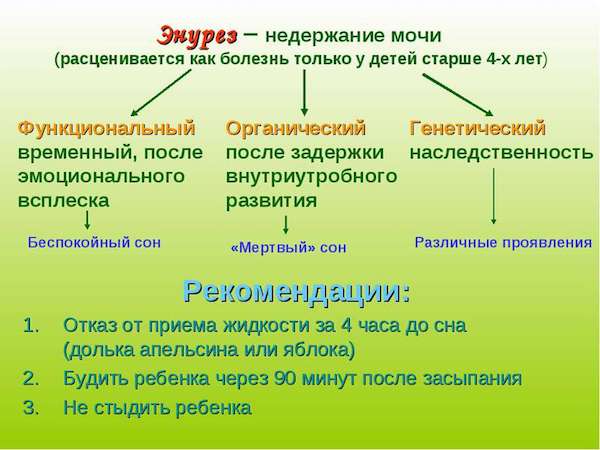
Виды энуреза
Лечение недержания у детей подбирают с учетом индивидуальных факторов и вида патологии. Специалисты подразделяют ее на ночной, дневной и смешанный энурез, каждый из которых имеет ряд особенностей.
Ночное недержание
Когда дети в 5-8 лет засыпают, они себя не контролируют и могут просыпаться, обмочив постель. Болезнь может протекать в постоянной форме, то есть ребенок мочится постоянно, или в переменной, когда такое происходит лишь изредка.
Психосоматика энуреза у детей такова, что иногда они могут писаться под влиянием психотравмирующих факторов: наказание, обида, конфликт между родителями. Также повлиять способны экспансивные или физические нагрузки (малыш поздно заснул или набегался на детской площадке в течение дня). Когда энурез у детей не дает о себе знать днем, врачи называют его ночным моносимптомным.
Дневной энурез
Дневное недержание – результат замедленных реакций коры мозга в период бодрствования. Такой энурез одинаково часто наблюдается у девочек и мальчиков, а больше других ему подвергаются дети, которые сильно утомляются или эмоционально истощены. Также это касается маленьких пациентов с урологическими нарушениями.
Когда у ребенка слабая волевая сфера или он сильно утомляется от однообразия, он может непроизвольно потерять контроль над позывами в туалет. При этом возникает очаг возбуждения в мозге, который подавляет другие отделы.
К дневному энурезу могут привести анатомические и неврологические проблемы. В данных случаях мочевой пузырь будет быстрее наполняться определенным объемом жидкости, запускающим механизм мочеиспускания.
Смешанный энурез
При смешанной форме у детей 5-10 лет случаи недержания днем и ночью могут сочетаться. Данной патологией страдают преимущественно девочки, но и у мальчиков она иногда встречается.
Почему развивается энурез?
Некоторые из причин уже были упомянуты, но теперь рассмотрим их более детально. Когда рождается ребенок, у него нервная система не развита, а мочится он бесконтрольно до двух десятков раз в сутки. По мере взросления развиваются нервные окончания, а малыш начинает контролировать позывы, приучаясь садиться на горшок.
Полностью рефлекс формируется к 4-5 годам. Точный срок зависит от индивидуальных особенностей. В общем, бежать к врачу и бить тревогу родителям следует, если у ребенка дневное или ночное недержание наблюдается в возрасте 6-10 лет.
Причины патологии в данном случае могут быть такими:
Нередко на причины ночного недержания у детей сочетаются или порождают друг друга. Также нельзя исключать такие провоцирующие факторы, как банальное переохлаждение организма, употребление большого количества жидкости или фруктов перед сном, крепкий сон или ночные страхи.
Когда вести ребенка к врачу?
У ребенка энурез – что делать и когда записываться к врачу, к сожалению, родители часто не понимают. Отправляться к специалисту, чтобы он помог вылечить недержание у ребенка в 5-7 лет и старшем возрасте нужно, если:
Врач начнет с диагностического обследования, после чего разъяснит в подробностях, как лечить недержание мочи у детей.
План действий перед сном
Перед тем, как укладывать ребенка с недержанием спать, нужно соблюдать определенный план действий. Так называемая гигиена сна очень важна и достаточно эффективна в определенных случаях. Главные рекомендации сводятся вот к чему:
Эти советы удивительно просты, но результативны, так что не пренебрегайте ими. Если же у ребенка недержание мочи днем что делать вам поможет выяснить врач. Большинство из перечисленных рекомендаций в таком случае пользы не дадут.
Профессиональное лечение
Искать лекарство от энуреза для детей нужно не раньше, чем ему исполнится 5-6 лет. В любом случае требуется серьезное клиническое обследование. Само по себе недержание проходит редко, поэтому не запускайте проблему.
Врач сначала расспросит родителей о режиме дня, рационе питания и количестве употребляемой жидкости в течение дня. Затем он направит на анализ мочи и УЗИ. Когда будет выявлена реальная причина детского ночного или дневного энуреза, будут выбраны таблетки против заболевания:
В обязательном порядке даст рекомендации по рациону питания и ограничению жидкости в вечерние часы. В отдельных ситуациях может выдать направление к детскому психотерапевту.
Народная терапия
С дневным и ночным недержанием можно бороться и домашними средствами, хотя некоторые врачи выступают против такой терапии. Во многом это связано с тем, что родители часто пренебрегают дозировками или используют неподходящие рецепты. Мы собрали только проверенные, на которые действительно стоит обратить внимание:
Мы рекомендуем перед использованием таких средств консультироваться с лечащим врачом.
Стоит ли будить ребенка?
Напоследок рассмотрим еще один распространенный способ, которым иногда родители пытаются решить проблему недержания. Мнения докторов относительно того, будить ребенка ночью или нет, расходятся. Одни уверены, что искусственное пробуждение и поход в туалет или на горшок помогают выработать рефлекс. Якобы, это поспособствует самостоятельному пробуждению при позывах в туалет. Другие врачи уверены, что у детей уже в 6-8 лет выработать данный рефлекс невозможно.
Если решите испытать данную методику лично, будите малыша через два-три часа после того, как он лег спать, причем нужно сделать так, чтобы он проснулся полностью. Он должен сам дойти до горшка или унитаза, а затем вернуться в постель. Решив носить ребенка на руках, вы окажете ему и себе медвежью услугу, а результата не добьетесь.
Однозначно нужно будить, если малыш уже описался во сне. Переоденьте в сухую пижаму или заставьте его сделать это самостоятельно, перестелите постель. Все эти неудобства сформируют понятие о комфортном и спокойном сне. Постепенно он осознает, что вместо этого лучше быстро встать в туалет один раз за ночь и сразу лечь обратно.
Детей постарше, то есть в 8-10 лет, нужно будить чаще, и это действительно работает. Важна четкая схема и усердие, проявляемое в течение месяца:
В результате такой схемы, если вы делали все стабильно, через месяц вы должны достичь результата в борьбе с энурезом. Если ночное недержание не отступит или будет проявляться чаще раза в 1-2 недели, идите к врачу за профессиональным лечением.
Мнение эксперта
Врач-педиатр высшей категории
Эту проблему родители должны озвучить педиатру как можно быстрее. Чаще всего проблема энуреза – это сопряженная проблема. Надо убедиться, нет ли врожденных патологических ситуаций со стороны мочеполовой системы ребенка, нет ли воспалительных заболеваний. Мальчиков мы направляем к урологу-андрологу, девочек к гинекологу. Также нужен осмотр нефролога.
Для полной картины нужно чтобы ребенок был обследован, чтобы каждый специалист сказал свое мнение о проблеме, а педиатр берет на себя ответственность эти сведения обобщить, назначить лечение и продолжать наблюдать ребёнка.
Энурез у детей: причины и лечение
Содержание:
Энурез у детей — заболевание, при котором достаточно взрослый ребенок не может полностью контролировать мочеиспускание. Обычно это происходит ночью, во сне, в редких случаях — во время бодрствования. В чем причина энуреза и как его лечить? Давайте разберемся.
Если ребенок мочится во сне — это детский энурез?
Не обязательно. О заболевании можно говорить только с определенного возраста. Обычно такой границей считается возраст 4–5 лет. Если вашему малышу 2–3 года, и у него случается ночное недержание мочи, не накручивайте себя — говорить о лечении еще слишком рано.
Не ставьте знак равенства между энурезом (заболеванием) и ночным недержанием мочи у детей (симптомом). Как насморк может быть признаком десятков инфекций, аллергий и еще целого ряда болезненных состояний, так и причиной проблем с контролем мочеиспускания могут быть самые разные заболевания.
Для диагностики энуреза у детей врачи сначала исключают дефекты и травмы позвоночника и спинного мозга, а также другие заболевания, которые могут стать причиной мокрых ночей, такие как инфекции мочевыводящих путей, диабет. Недержание может быть и побочным эффектом от приема некоторых лекарственных препаратов или травяных сборов. Если у ребенка отмечаются симптомы энуреза, рекомендуется пройти обследование — возможно, причины проблемы сможет выявить уролог, психолог, невролог или другой специалист.
Ночной энурез у детей — распространенное явление?
Энурезом страдает 5–10 процентов детей в возрасте 5 лет. В 10 лет этот показатель снижается до 3–5 процентов. В 15 лет энурез отмечается только у 1 процента подростков.
Если у ребенка диагностировано недержание мочи с ранних лет, т. е. мокрые ночи не прекратились в возрасте, когда малыш уже должен научиться контролировать позывы в туалет, говорят о первичном энурезе. Также существует вторичный энурез — он возникает после длительного периода сухости, от полугода и более.
В чем причина недержания мочи у детей?
У детского энуреза нет одной единственной причины. Основными виновниками этой неприятности считаются следующие факторы.
Наследственность
Мама и папа малыша должны вспомнить свое детство и честно признаться друг другу, были ли у них симптомы энуреза. Вероятность недержания мочи у детей существенно повышается, если хотя бы у одного из родителей случались мокрые ночи в детстве. Если энурезом страдали оба родителя, им очень повезет, если их ребенку удастся избежать этого заболевания.
Аномалии мочеполовой системы
Существует ряд отклонений в функционировании мочеполовой системы, которые затрудняют мочеиспускание. Предположить наличие таких заболеваний можно, если моча при походах в туалет выделяется по каплям или тонкой струйкой. Эта проблема чаще встречается у мальчиков из-за сужения крайней плоти (фимоза). У девочек может наблюдаться стриктура (сужение) мочеиспускательного канала, но крайне редко.
Задержки развития нервной системы
Неверно считать, что в недержании у детей виновата лишь мочеполовая система. В конечном итоге главным органом контроля в этом процессе выступает нервная система — именно она будит человека ночью, рекомендуя встать и дойти до туалета. Если механизм не работает, возможно, проблема в незрелости нервной системы. Иногда это проявляется и другими симптомами, например, наблюдается синдром дефицита внимания и гиперактивности.
Психосоматика
Считается, что стрессовые ситуации и психические травмы могут привести к нарушениям работы коры головного мозга. Конфликты в семье, уход близких людей или, наоборот, появление новых лиц, слишком строгие нормы поведения и наказания за провинности, переезд в другой район или город с резкой сменой круга общения — эти и другие стрессовые факторы могут стать спусковым механизмом детского энуреза. Именно по этой причине строго запрещено ругать за мокрые ночи — такие методы «лечения» недержания обычно только усугубляют ситуацию.
2 размера ночных одноразовых трусиков-подгузников для мальчиков и девочек
Ночное нижнее белье DryNites ® — это впитывающие трусики для детей старше трех лет. Они разработаны специально для тех детей, у которых случается ночное недержание. Высокая степень впитывания трусиков соответствует возрасту, для которого они предназначены. С этой незаметной защитой хороший ночной сон гарантирован.
Что делать, если у ребенка ночной энурез?
Для начала обратитесь к врачу. Специалист сможет проанализировать симптомы, определить причины заболевания и дать рекомендации по лечению. Также он может подсказать, как научиться контролировать проблему.
Поддержите малыша
Детский энурез — это заболевание, и оно случается у многих мальчиков и девочек. Помните: ребенок неповинен в том, что иногда во сне у него не получается контролировать работу своего мочевого пузыря. Не ругайте и не наказывайте малыша за мокрую постель. Родительская поддержка сейчас важна как никогда, а стрессовые ситуации, наоборот, могут навредить.
Соблюдайте режим и правильный рацион
Ночное недержание мочи у детей можно контролировать, соблюдая несколько несложных правил. Этот метод не является лечением, но позволяет уменьшить количество мокрых ночей.
Ограничьте прием жидкости за 3 часа до сна.
Не давайте соленые, копченные, острые продукты и содержащие кофеин напитки.
Проконтролируйте, чтобы перед сном ребенок сходил в туалет.
Убедитесь, что температура воздуха в комнате не ниже 20 градусов.
Купите ребенку специальные трусики от ночного недержания
Храните трусики в детской комнате вместе с обычным бельем и пижамой, чтобы ребенок мог сам ими воспользоваться. Благодаря этому он будет чувствовать себя более уверенным и независимым.
Что будет, если не лечить детский энурез?
Многие дети просто «перерастают» энурез, и часто это происходит без какого-либо лечения. Мнение о том, что его не надо лечить, высказывают не только обычные люди, но даже некоторые профессионалы от медицины. Вместе с тем, сам по себе он проходит далеко не у всех и не всегда, а основная проблема этого заболевания вовсе не в мокрых простынях, а в травмах, которые он может нанести психике.
Уже в возрасте 6–7 лет малыш начинает понимать, что у него «стыдное» заболевание, и страдает от этого. А в 9–10 лет, когда начинаются детские лагеря, коллективные поездки на отдых, ночевки с друзьями, это может стать серьезной проблемой для социализации и причиной развития низкой самооценки.
Пока ваш ребенок совсем маленький, не стоит задаваться вопросом, как избавиться от энуреза. Однако если проблема сохраняется в 5–6 лет, лучше обратиться к специалисту, который поможет найти решение.
Функциональные расстройства мочеиспускания у детей. Причины, диагностика, лечение

Рассмотрены проблемы, связанные с недержанием мочи у детей, и вопросы лечения функциональных расстройств мочеиспускания. Разработана биопсихосоциальная модель гиперактивного мочевого пузыря или причинно-следственные связи гиперактивного мочевого пузыря у
The problems related to urinary incontinence in children and the issues of treatment of urination functional disorders were considered. Bio-psycho-social model of hyperactive urinary bladder, or cause and effect relations of hyperactive urinary bladder in children was developed.
Среди клинических проявлений нарушения мочеиспускания у детей наиболее ярким и социально значимым является недержание мочи.
Этиологические факторы, определяющие недержание мочи у детей, разнообразны и могут быть условно подразделены на нарушения акта мочеиспускания функционального или органического происхождения. Это разграничение довольно условное, поскольку существуют разнообразные переходные формы. Помимо органических (с явным анатомическим дефектом) и функциональных (в первую очередь психогенных) расстройств, существует самая большая по численности группа нарушений мочевыделения, которую условно можно определить термином «дисфункция созревания» [1, 2] и которая характеризуется диспропорцией, асинхронией либо ретардацией формирования тех или иных функций. Причин подобной патологии много, и учесть их зачастую невозможно. Дисфункции созревания занимают промежуточное место между органическими и психогенными расстройствами, примыкая то к одним, то к другим. Дисфункции созревания имеют положительную, регредиентную динамику, с годами постепенно уменьшаясь вплоть до полного редуцирования; это сближает их с так называемыми функциональными расстройствами. В то же время при дисфункциях созревания имеются многочисленные признаки дизонтогенеза и резидуально-органического поражения нервной системы, что сближает подобные нарушения с так называемыми органическими расстройствами. В широком смысле слова все признаки дисфункции созревания являются функциональными, но темп их обратимости значительно более медленный, чем при психогенных расстройствах.
Нарушения мочеиспускания (недержание мочи) органического происхождения могут быть вызваны изменениями спинного мозга врожденного (например, спинномозговая грыжа) или приобретенного (в частности, травма спинного мозга) характера, а также заболеваниями и пороками развития мочеполовой системы.
Международное общество по удержанию мочи у детей (International Children’s Continence Society, ICCS) рассматривает функциональное недержание мочи у детей как недержание мочи в отсутствие каких-либо нейрогенных или анатомических причин. Функциональное недержание мочи может быть вызвано гиперактивностью мочевого пузыря (ГМП) (ургентный синдром или ургентное недержание мочи) или нарушением мочеиспускания при наличии или отсутствии гиперактивности уретрального сфинктера (дисфункциональное мочеиспускание).
Ургентный синдром
Ургентный синдром (ургентное недержание мочи) — это состояние, когда ребенок испытывает императивный (ургентный) позыв к мочеиспусканию, возникающий внезапно и требующий безотлагательного мочеиспускания. Это недержание мочи является признаком ГМП. Этот тип недержания мочи наиболее распространен и составляет 52–58% от всех детей с недержанием мочи.
Дисфункциональное мочеиспускание
ICCS определяет дисфункциональное мочеиспускание (ДМ) как «гиперактивность уретрального сфинктера в фазу мочеиспускания у неврологически нормального ребенка». ДМ отражает нарушение фазы опорожнения мочевого пузыря. Эта форма нарушения мочеиспускания вызвана дискоординацией между детрузором и наружным уретральным сфинктером/мышцами тазового дна (детрузорно-сфинктерная диссинергия). Особенностью ДМ является то, что во время мочеиспускания происходит сокращение наружного уретрального сфинктера, при этом отсутствует релаксация мускулатуры диафрагмы таза, что вызывает подавление рефлекса детрузора и уменьшение потока мочи. Сокращение детрузора в условиях высокого давления сопряжено с риском повреждения верхних отделов мочевых путей. Обычно такие пациенты имеют недержание мочи, пузырно-мочеточниковый рефлюкс, рецидивирующие инфекции мочевых путей и хронические запоры. ДМ отмечается у 32% детей с недержанием мочи.
Синдром ленивого мочевого пузыря
Синдром ленивого мочевого пузыря (lazy bladder syndrome) — это еще одна форма ДМ. Характеризуется редким мочеиспусканием и мочевым пузырем с большой емкостью. Чаще встречается у девочек, проявляется редкими мочеиспусканиями через 8–12 часов, которые могут перемежаться с недержанием мочи. При этом также нередко отмечаются запоры, а длительная задержка мочи в мочевом пузыре приводит к развитию инфекции нижних отделов мочевой системы. Мочеиспускание у данной категории детей требует дополнительных усилий со стороны мышц передней брюшной стенки, но даже при таких условиях оно нередко носит прерывистый характер и сопровождается неполным опорожнением мочевого пузыря.
Синдром Хинмана
Данный симптомокомплекс впервые описан F. Hinman и F. Bauman в 1973 г. и является наиболее тяжелым вариантом ДМ (или детрузорно-сфинктерной диссинергии). Данный синдром представляет собой угрозу развития гипертензии и хронической почечной недостаточности.
Синдром Очоа
Синдром Очоа (урофациальный синдром) описан колумбийским урологом Очоа. Синоним данной патологии — урофациальный синдром, обусловлен изменением выражения лица при смехе, создающего впечатление крика или плача. Существует гипотеза, которая объясняет взаимосвязь выражения лица и расстройств функции мочевого пузыря. Она заключается в предположении о близости центров мочеиспускания и лицевого нерва в стволе головного мозга. Нарушения в этой области могут затрагивать некоторые органные функции. Данный симптомокомплекс имеет много общего с синдромом Хинмана. Возраст больных от 3 месяцев до 16 лет. Клиническая картина характеризуется дневным и/или ночным энурезом, хроническими запорами, рецидивирующей инфекцией мочевых путей, высокой частотой пузырно-мочеточникового рефлюкса и гидронефроза. Синдром Очоа также представляет угрозу развития гипертензии и хронической почечной недостаточности.
Недержание мочи при смехе
Распространено среди девочек предпубертатного и пубертатного возраста. Иногда сопровождается полным опорожнением мочевого пузыря. При уродинамическом исследовании изменений обычно не находят, но в редких случаях обнаруживают неподавляемые сокращения мочевого пузыря (гиперактивный мочевой пузырь).
Энурез
Моносимптомное состояние, в 3 раза чаще встречающееся у мальчиков, чем у девочек. Основными причинами развития первичного моносимптомного энуреза являются:
По данным литературы, изолированным недержанием мочи страдает от 5% до 7% детской популяции в возрасте 5–7 лет [3, 4], а недержанием кала до 1% в возрасте 7–10 лет [5, 6]. У детей и подростков с хроническими расстройствами мочеиспусканиями развивается сложная нейрогенная дисфункция тазовых органов, приводящая к изменениям в желудочно-кишечном тракте и энергетическом обмене [7]. Резистентное течение неврозоподобного энуреза или его сочетание с хроническими запорами и энкопрезом сопровождается ишемией детрузора, нарушением кислородно-энергетического метаболизма в гладкомышечных структурах с развитием диссинергии мышц, участвующих в актах дефекации и мочеиспускания [8]. Встречается эта аномалии приблизительно у 20% всех пациентов с неврозоподобным недержанием мочи [9]. Причины нарушений энергетического метаболизма (митохондриальная недостаточность) и функции детрузора крайне многообразны. Большого интереса в плане обсуждаемой проблемы заслуживают результаты исследований стрессорных и ишемических повреждений сердца и сосудов [10]. По данным автора стресс-реакция закономерно возникает при действии на организм экстремальных и просто новых факторов: с самого начала она реализуется в качестве звена индивидуальной адаптации. На первом этапе при стрессе происходит активация симпатоадреналовой системы. В конструкции адренергического эффекта (связанного с большим выбросом катехоламинов) запрограммированы регуляторные связи, которые обеспечивают самоограничение его интенсивности и длительности. При значительном, а главное, длительном избытке эндогенных катехоламинов, вызванном стрессом, нарушаются механизмы самоограничения адренергического эффекта. При этом в кардиомиоцитах развивается ингибирование основных метаболических путей и дефицит АТФ; нарушение проницаемости сарколеммы и избыточный приток Са 2+ ; разрушение мембраны кардиомиоцитов; в крайних случаях происходят необратимые изменения сократительных структур клетки.
Стрессорные повреждения реализуются не только в кардиомиоцитах, но и в миоцитах артерий и артериол и составляют основу стойкого спазма этих сосудов, определяя тем самым клиническую картину стрессорных нарушений органного и периферического кровообращения. Таким образом, структурно-функциональные изменения детрузора могут наиболее заметно усугубляться стрессорными (прямое катехоламиновое воздействие) и ишемическими (вследствие спазма сосудов) повреждениями гладкомышечных элементов мочевого пузыря. Эфферентным звеном стресс-реакции являются соответствующие волокна симпатических нервов и? 1-адренорецепторы. Это звено патогенеза появляется при серьезных расстройствах вегетативной иннервации. Длительное сочетанное или изолированное действие этиологических факторов вызывает психоэмоциональное напряжение, повышение адаптационно-компенсаторных реакций, в реализации которых важнейшую роль играет вегетативная нервная система (ВНС). ВНС, обеспечивающая гомеостатическое регулирование всех органов и систем организма, тесно сопряжена с активностью его гормонально-метаболических реакций и психоэмоциональным состоянием личности ребенка. Находясь в центре организации адаптационно-компенсаторных процессов организма, ВНС постоянно реагирует на все жизненные ситуации и поэтому часто испытывает перегрузки. Возникающие вегетативные нарушения являются определяющими в формировании психоэмоционального перенапряжения. При психоэмоциональном напряжении повышается активность лимбико-ретикулярного комплекса (ЛРК), где расположены психические и вегетативные центры. ЛРК координирует психоэмоциональную, вегетативную и соматические системы и обеспечивает адаптационно-компенсаторные реакции организма, направленные на поддержание гомеостаза. В связи с этим нарушение гомеостаза сопровождается не только вегетативно-висцеральными расстройствами, но и изменениями поведения человека.
Структурно-функциональные изменения в области надсегментарных образований приводят к формированию генератора патологически усиленного возбуждения (ГПУВ), в результате чего индуцируется нейродистрофический процесс с развитием трофических изменений в органах и тканях организма. ГПУВ способствует хронизации психовегетативных расстройств, сохранению преобладания активности одного из отделов (симпатического или парасимпатического) ВНС. Если ГПУВ локализуется преимущественно в задних отделах гипоталамуса, то у детей фиксируется симпатикотония, если в передних — то ваготония. Под влиянием ГПУВ образуется функциональная патологическая система со своими сложными внутрисистемными взаимоотношениями между психоэмоциональными, вегетативными и гормонально-метаболическими механизмами [11]. В подобной ситуации мочевой пузырь испытывает повышенное воздействие катехоламинов с последующим истощением их запасов в окончаниях симпатических нервов, которые сопровождаются прогрессирующим угнетением его биоэнергетики и расстройствами функции [8].
Недооценка роли психологических стрессовых факторов в патогенезе расстройств мочеиспускания у детей влечет за собой необоснованные инструментальные исследования, которые могут привести к возникновению и усилению проявлений детрузорно-сфинктерной диссинергии, и неадекватную медикаментозную терапию, что в значительной степени снижает эффективность лечения.
Перинатальная психология определяет единство психофизиологических взаимодействий в диадической системе «Мать и дитя» как основополагающее условие нормального психологического и физического развития ребенка во все последующие этапы его жизни [12]. Головной