что делать если растет косточка на пальце руки
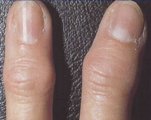
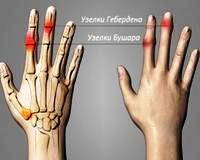
Узлы Гебердена и Бушара
Узлы Гебердена и Бушара – это костные разрастания в области соответственно дистальных и проксимальных межфаланговых суставов, сопровождающиеся деформацией пальцев рук. Образуются при остеоартрозе мелких суставов. Часто сопровождаются болями, хрустом, отеком и утренней скованностью. Со временем развиваются ограничения движений. Диагноз выставляется с учетом жалоб, истории болезни, данных осмотра, результатов рентгенографии. Лечение – НПВС, хондропротекторы, ЛФК, физиотерапия, лигаментотомия, хирургическое удаление остеофитов, иссечение слизистых сумок.
МКБ-10
Общие сведения
Узлы Гебердена и Бушара – не самостоятельное заболевание, а широко распространенный признак артроза мелких суставов. Обычно выявляются у людей старше 50-60 лет, связаны с возрастными изменениями хряща. Реже обнаруживаются у пациентов средней возрастной группы. Женщины страдают в 10 раз чаще мужчин. Сами по себе узелки не являются причиной нарушения функции конечности, но из-за комплексных дегенеративных изменений суставов пациенты могут страдать от снижения трудоспособности и способности к самообслуживанию.
Причины
Узелки образуются при формировании остеофитов – краевых костных разрастаний, характерных для артроза. Узлы Гебердена обнаруживаются в дистальных межфаланговых суставах, узлы Бушара – в проксимальных. Основной причиной появления разрастаний становятся возрастные дегенеративно-дистрофические изменения хрящевой и костной ткани. В числе предрасполагающих факторов специалисты указывают:
Патогенез
Узелки Бушара и Гебердена являются частью дегенеративной перестройки тканей суставов. Вначале возникают зоны субхондрального склероза эпифизарных отделов фаланг, развивается остеопороз подлежащей кости. Суставные щели сужаются. В субхондральных отделах образуются кисты и участки асептического некроза. В последующем формируются остеофиты – выросты в области суставов. При дальнейшем прогрессировании патологического процесса формируются контрактуры.
Симптомы
Дистальные межфаланговые суставы поражаются в 90% случаев артроза кистей рук. Еще до появления узелков Гебердена пациенты иногда страдают от болей (обычно – неопределенных, кратковременных) и ощущения скованности в суставах. Скованность беспокоит по утрам или после периода покоя, проходит через некоторое время после начала движений. Возможны стартовые боли и болезненные ощущения после нагрузки на кисти.
В период образования узелков боли усиливаются, иногда отмечается чувство жжения, связанное с давлением остеофитов и воспаленных суставных сумок на нервные окончания. Суставы краснеют, опухают. На их тыльной и боковых поверхностях пальпируются плотные разрастания. Со временем могут формироваться боковые деформации, при этом указательные пальцы обычно отклоняются в сторону мизинца, а остальные – в сторону большого пальца.
При появлении узелков Бушара клинические проявления, как правило, выражены менее ярко. У 30% пациентов процесс протекает безболезненно. Из-за утолщения проксимальных суставов пальцы приобретают веретенообразную форму. Поражение при узелках Гебердена и Бушара обычно симметричное с одновременным вовлечением 10 либо более суставов.
Осложнения
Остеоартроз мелких суставов с узлами Бушара или Гебердена часто становится причиной развития контрактур и ограничения функции кисти. Из-за нарастающей функциональной неполноценности кистей рук утрачивается трудоспособность. На поздних стадиях пациенты испытывают затруднения в процессе самообслуживания. Это в сочетании с грубым эстетическим дефектом иногда приводит к развитию депрессивных расстройств, особенно – при ранней манифестации и быстром прогрессировании заболевания.
Диагностика
Диагноз устанавливается врачом-ортопедом или ревматологом. Для диагностики используется информация, полученная во время беседы с больным, результаты физикального осмотра и инструментальных исследований. Программа обследования включает:
Дифференциальный диагноз проводят с ревматоидным артритом. В пользу остеоартроза с узлами Гебердена и Бушара свидетельствуют типичные рентгенологические изменения, интактные пястно-фаланговые суставы и отсутствие специфических маркеров в крови.
Лечение узлов Гебердена и Бушара
Консервативная терапия
Лечение патологии длительное, комплексное, обычно проводится в амбулаторных условиях с использованием медикаментозных и немедикаментозных методик. Программа терапии включает:
Хирургические вмешательства
Показаниями к операции при узлах Гебердена и Бушара может стать выраженный болевой синдром, грубое ограничение функции, препятствующее самообслуживанию, или косметический дефект, который тяжело переносится больным. Применяются следующие методики:
В отдельных случаях, обычно – при раннем начале остеоартроза и грубых контрактурах выполняется эндопротезирование мелких суставов. В послеоперационном периоде назначаются восстановительные мероприятия: массаж, ЛФК, физиотерапия.
Прогноз
Прогноз относительно выздоровления неблагоприятный, изменения в суставах необратимы. При своевременном начале лечения и выполнении врачебных рекомендаций прогрессирование болезни замедляется, пациенты долгое время сохраняют трудоспособность. Для старческого артроза характерно более длительное, относительно малосимптомное течение по сравнению с посттравматическим.
Профилактика
Профилактические мероприятия включают раннее выявление и лечение эндокринных заболеваний, гормонозаместительную терапию в период климакса, предупреждение травм и постоянных перегрузок кистей рук. Людям с наследственной предрасположенностью следует проявлять повышенную настороженность и обращаться к врачу при первых признаках неблагополучия в суставах пальцев рук.
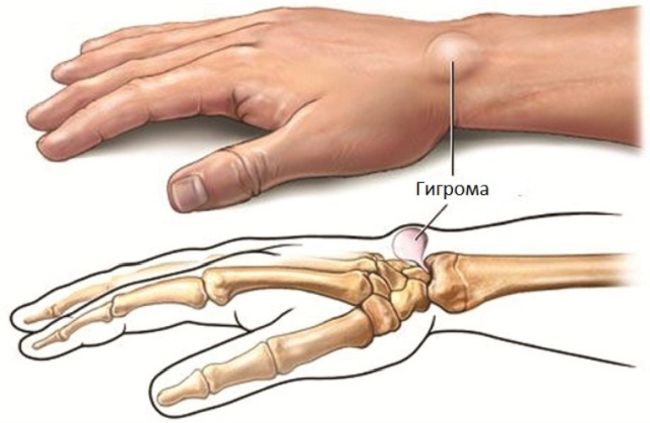
Гигрома: странная шишка на руке
Гигрома (или, как ее еще называют, ганглион) представляет собой плотную на ощупь капсулу-сумку, заполненную вязкой и желеобразной белковой жидкостью с примесью фибрина. Гигрома заметно выпячивается над связками и сухожилиями и практически не передвигается под кожей. Чаще всего синовиальная киста наблюдается у женщин от 20 до 30 лет (⅔ от общего числа больных). Реже всего ею страдают дети.
В каких же случаях стоит беспокоиться о лечении гигромы и можно ли ее предотвратить?
Гигрома – образование в виде опухоли
Причины возникновения гигромы
Точные причины возникновения гигромы на руке на данный момент не установлены. Считается, что травмы сустава могут приводить к образованию мелких полостей, который заполняются серозной жидкостью, а затем сливаются в одну большую или несколько мелких кист. Медики выделяют несколько факторов, которые способствуют началу болезни и росту образования:
Установлено, что наиболее часто гигроме кисти подвержены спортсмены (теннисисты, гольфисты и другие), музыканты (пианисты, скрипачи и другие), а также люди, чья работа сопряжена с нагрузкой на кисти рук (маляры, токари, грузчики, наборщики текста, пекари, хобби). Наличие шитья, вышивки, работы с бисером и тому подобных хобби также может повысить риск “заработать” гигрому.
Симптомы гигромы
Синовиальная киста имеет характерное расположение: на тыльной стороне лучезапястного или голеностопного сустава, а также кисти или стопы.
Помимо упругой плотной шишки, у пациентов могут наблюдаться:
Отдельно следует упомянуть гигрому, при которой растущая шишка располагается под связкой, а потому не образует отчетливого выступа над поверхностью кожи. В этом случае пациенты жалуются на:
Симптомы гигромы могут появиться или усилиться у женщин после рождения ребенка.
Диагностика гигромы
Чтобы исключить злокачественное происхождение образования, врач может назначить пункцию (забор жидкости) из кисты для гистологического и/или цитологического исследования, которая проводится при помощи шприца.
В случае нетипичного расположения шишки для постановки диагноза проводится рентгенологическое исследование или УЗИ. Ультразвуковое исследование кисты помогает определить плотность ее содержимого, наличии поблизости от нее вен и других сосудов, которые она может пережимать, а также однородность шишки или наличие нескольких узелков. В некоторых случаях пациенту может быть рекомендовано МРТ (для определения структуры стенок, наличия в гигроме сосудов, и консистенции и составе наполнения кисты).
Важно провести диагностику гигромы на ранних стадиях
Возможные осложнения гигромы
При “неудачном” расположении гигрома кисти может передавливать вены и нервные пучки, нарушая проводимость нервных импульсов в руках, вызывая ломоту и сильные боли после нагрузки. Также существует риск травматического раздавливания новообразования.
В худшем случае крупная синовиальная киста может вызвать:
Если вы столкнулись с механическим раздавлением гигромы на руке, не пытайтесь вывести ее содержимое наружу самостоятельно! Обработайте пораженный участок антисептиком и наложите стерильную повязку, после чего обратитесь к хирургу в течение нескольких часов.
Из-за повреждения кожи над образованием может произойти инфицирование сухожильного ганглия (гигромы). О развитии осложнений и начале воспалительного процесса свидетельствует:
Лечение гигромы в этом случае должен проводить ортопед-травматолог или хирург. Оставлять раздавленную гигрому без лечения не стоит: после заживления стенки капсулы она снова наполнится жидкостью, а вокруг могут появиться новые образования.
Виды гигромы
Как мы уже упоминали выше, гигрома может возникать в виде единичного образования, отграниченного от других тканей оболочкой. Также возможно появление нескольких сросшихся или независимых друг от друга кист.
Однако чаще всего заболевание принято классифицировать по локализации шишки. Так, врачи выделяют следующие его виды:
Гораздо реже встречаются:
Сухожильный ганглион, расположенный в области запястья и кистей рук составляет, до 88% от общего количества случаев болезни. Голеностопный сустав и стопа беспокоит до 11% пациентов, которые страдают от гигромы. Синовиальная киста в области шеи, плеча, лопатки или колена возникает у всего 1% процента заболевших. Исключительно редко пациенты обращаются к врачу с образованиями в костях, мышцах или позвоночнике.
Гигрома запястья
Если шишка находится под связкой, она может не причинять никакого беспокойства и даже не приносить никаких эстетических неудобств.
Как правило, консистенция гигромы лучезапястного сустава ощущается как мягкая или пружинящая, “резиновая”.
Гигрома кисти
Сухожильный ганглион в области кисти (гигрома кисти) обычно возникает на пальцах (со стороны ладони), самой ладони, тыльной стороны кисти или ближе к лучезапястному суставу. Обычно гигрома кисти не беспокоит пациента, пока не достигнет достаточно большого размера и не станет мешать при выполнении бытовых дел.
Гигрома на пальце руки
Синовиальная киста на пальцах зачастую возникает на их тыльной стороне, в области дистальной фаланги (т.е., последней, на которой расположен ноготь). Часто она находится в непосредственной близости к кутикуле или ногтевому валику.
Кожа над гигромой на пальце руки, как правило, выглядит истонченной, натянутой, ее естественный рисунок сглаживается. Под кожей, как правило, хорошо прощупывается округлое образование, которое не вызывает болевых ощущений, кроме как при травмировании. На ощупь оно достаточно плотное, поэтому может восприниматься как костный или хрящевой нарост.
Гигромы на ладонной стороне фаланги обычно крупнее, чем на тыльной, могут распространяться на всю фалангу целиком и даже занимать соседнюю. Они могут быть достаточно болезненными из-за сдавливания нервов, которые проходят по боковым направлениям пальцев. Это разновидность гигром часто мешает пациентам выполнять бытовые дела.
Возникают ганглионы и у проксимальных фаланг (рядом с основанием пальца). Такие кисты также достаточно болезненными, несмотря на свои небольшие (размером примерно с горошину) размеры. Боль при гигроме на пальце руки обычно возникает при попытке плотно обхватить твердый предмет (например, черенок лопаты, скалку и т.п.).
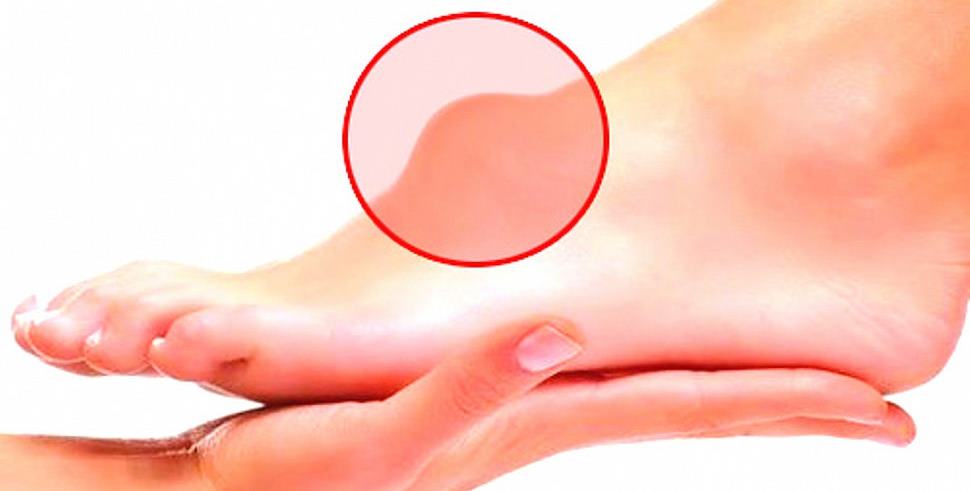
Гигрома нижних конечностей
Для синовиальной кисты нижних конечностей характерна локализация на тыльной стороне стопы или пальцев, а также на лицевой части голеностопного сустава. Такая гигрома редко беспокоит больных болевыми ощущениями. Как правило, дискомфорт возникает при сдавлении ноги тесной обувью, натирании или набивании стопы, а также при расположении шишки в непосредственной близости от нерва.
Лечение гигромы
Показанием к лечению гигромы является ее многокамерность, быстрый рост образования, развитие воспалительного процесса, болевой синдром, ограничение подвижности в суставе.
Предпочтительным способом лечения гигромы является ее хирургическое удаление, поскольку пункция или аспирация новообразования обычно неэффективны или создают риск осложнений. Так, для консервативного лечения гигромы запястья характерно рецидивирование болезни примерно в 80-90% случаев, тогда как для хирургического аналогичный показатель равен всего 8-20%.
Хирургическое лечение
Врачи не рекомендуют затягивать с хирургическим лечением гигромы, поскольку крупное, пусть и доброкачественное, образование, вскоре начинает смещать сосуды, мышцы, связки и нервы. Их нефизиологическое положение значительно усложняет проведение операции и может иметь последствия для больного.
В последнее время хирурги отдают предпочтение эндоскопическому удалению гигромы запястья, при котором капсула и ее содержимое удаляются через небольшой разрез размером в пару сантиметров. Реабилитация после такого вмешательства происходит гораздо быстрее.
Консервативное лечение гигромы
В качестве консервативного лечения гигромы кисти изредка используется ее раздавливание (без проникновения и образования раны) с дальнейшим наложением сдавливающей повязки. Этот метод ни в коем случае не применяется для инфицированных синовиальных кист из-за риска развития сепсиса, однако он может быть применен для лечения стерильных шишек. Главный минус такого подхода заключается в скором рецидивировании болезни: как только лопнувшие края капсулы срастутся, она вновь начнет наполняться серозной жидкостью.
Несколько более успешной методикой является аспирационная пункция образования, при котором его содержимое высасывают через небольшой прокол, а на его место вводят глюкокортикоидные растворы и препараты для склеротизации. Это позволяет заполнить капсулу соединительной тканью вместо жидкости. Также этот способ показан для введения антибиотиков и лечения инфицированной гигромы.
Консервативные методики не устраняют дегенеративные клетки, которые провоцируют образование гигромы кисти, а потому признаются малоэффективными.
Существует несколько методов лечения гигромы
Физиотерапия
Такой вид лечения помогает снять сдавление нервных окончаний, устранить боли и воспалительный процесс, улучшить регенерацию тканей, расслабить мышцы вокруг новообразования.
В современной физиотерапии гигромы запястья и других суставов используется:
В течение всего курса физиотерапии, а также, по назначению врача, после него, на пораженную гигромой область накладывается тугая, сдавливающая повязка, которая препятствует дальнейшему скоплению жидкости в капсуле.
Если опухоль слишком большого размера или продолжает расти, есть признаки воспаления, лечащий врач совместно с пациентом обычно принимает решение о хирургическом вмешательстве.
Медикаментозное лечение
Для лекарственного лечения гигромы используется широкий спектр противовоспалительных препаратов, которые наносят на поверхность шишки или вводят непосредственно в ее полость инъекционно.
Однако противовоспалительная терапия обеспечивает лишь временный и симптоматический эффект, а потому применяется в комплексе с другими методиками.
Но самым эффективным лекарственным средством для терапии сухожильного ганглиона являются хондропротекторы.
Препарат Артракам является одним из самых эффективные хондропротекторов при гигроме запястья и кисти.
Профилактика гигромы и ее осложнений
Для стандартной профилактики гигромы запястья и других суставов следует:
Артрит пальцев рук
Воспаление мелких суставов чаще всего развивается не самостоятельно, а на фоне какого-то общего заболевания. Артрит пальцев рук – характерный симптом ревматоидного артрита, но может быть и одним из проявлений какого-то другого заболевания. Очень важно своевременно обратиться за медицинской помощью, выявить причину болезни и начать лечение, чтобы избежать тяжелых осложнений и инвалидности. В этой статье вы найдете всю необходимую информацию по данному заболеванию.
Общие сведения о заболевании
Артрит пальцев рук – это воспаление пястно-фаланговых и межфаланговых суставов пальцев. Заболевание встречается достаточно часто, в любом возрасте. По статистике им больше болеют женщины после 40 лет. Объясняется это тем, что по сравнению с мужчинами у женщин имеется большая нагрузка на кисти и пальцы рук. Код артрита пальцев неуточненного происхождения по МКБ-10 М13.
В зависимости от вызвавшей его причины, заболевание может протекать только в мелких суставах пальцев, а может сочетаться с поражением крупных суставов. Начало болезни может быть острым, подострым и хроническим, но затем течение в большинстве случаев принимает затяжной или хронический характер. Исключение составляет посттравматический артрит пальцев: при правильном лечении он заканчивается полным выздоровлением. Но если лечение не было вовремя назначено, также принимает хроническое течение.
Причины воспалительного процесса в суставах пальцев рук
Причины заболевания могут быть разными. Чаще всего мелкие суставчики пальцев поражаются при ревматоидном артрите – аутоиммунном (с аллергией на собственные ткани больного) заболевании, в основе которого лежит наследственная предрасположенность. Пусковым моментом для начала заболевания обычно является какая-то перенесенная инфекция. После нее через некоторое время у генетически предрасположенных лиц развивается артрит пальцев рук. В дальнейшем могут поражаться и другие, более крупные суставы.
Еще одной частой причиной воспаления мелких суставов рук является псориатический артрит. Это также аутоиммунное наследственное заболевание, при котором поражаются в основном суставы кончиков пальцев (дистальные) с одновременным характерным поражением ногтей. Обычно это происходит на фоне уже имеющихся кожных проявлений псориаза, но иногда симптомы артрита суставов пальцев рук появляются первыми.
Достаточно часто артрит суставов пальцев развивается при подагре. Заболевание имеет метаболическое (обменное) происхождение – нарушается обмен солей мочевой кислоты, они откладываются в суставных и околосуставных тканях, вызывая воспалительный процесс.
Посттравматический артрит суставов пальцев рук иногда носит профессиональный характер. Он развивается при постоянном незначительном травмировании рук у ювелиров, швей, парикмахеров и др. Воспалительный процесс постоянно поддерживается дополнительным травмированием и приобретает хроническое течение. После острых (спортивных, бытовых) травм может развиваться острый артрит, который затем полностью проходит.
Другие виды артритов вызывают поражение мелких суставчиков редко. Провоцирующими факторами, способствующими развитию артрита мелких суставчиков рук являются гормональные сдвиги (подростковый возраст, беременность, климакс), стрессы, частые простудные и аллергические заболевания, вредные привычки, профессиональная деятельность.
Симптомы артрита пальцев рук
Симптомы могут быть разными, они зависят от характера течения воспалительного процесса (острый, подострый, хронический), а также от клинической формы основного заболевания.
Первые признаки
Начало заболевания в большинстве случаев медленное. Появляются ноющие боли в руках и скованность движений по утрам. В первое время такой симптом держится в среднем не более получаса, а затем проходит. Боли ноющие, постоянные, интенсивность их нарастает медленно.
Реже начало острое. Появляется боль в одном или нескольких мелких пальцевых суставчиков, сопровождающаяся покраснением и припухлостью окружающих тканей. Нарушается функция сустава: он с трудом сгибается и разгибается, иногда это сделать невозможно из-за боли.
При остром начале заболевания часто страдает общее состояние больного: появляется лихорадка, недомогание, головная боль. Если процесс развивается подостро или хронически, общих проявлений может не быть, изменения в пораженных суставах также могут носить не слишком выраженный характер.
Явные симптомы
К явным признакам артрита рук при хроническом течении относится появление отека и покраснения тканей вокруг пораженных участков рук, а также вовлечение в патологический процесс других суставов на этой же или на другой руке. Появление новых очагов воспаления может сопровождаться небольшим подъемом температуры тела, усилением болевого синдрома и нарушением функции пораженных суставов. Но чаще обострения ревматоидном протекают без общих проявлений.
Через некоторое время воспалительный процесс может несколько снизить интенсивность, уменьшаются местные воспаление и общие симптомы. После этого процесс принимает хронический характер. Появляется утренняя скованность движений, больные отмечают ощущение плотных перчаток на руке, не позволяющих пошевелиться. Через некоторое время после утреннего подъема и начала двигательной активности это ощущение уменьшается или даже исчезает. Характерно также появление крепитации (трения и щелчков) в пораженных суставных сочленениях.
Когда больной не получает лечение артрита, происходит чередование обострений и ремиссий с постоянными болями и быстрым формированием деформации суставов (при ревматоидном артрите) или расплавлением кончиков пальцев с их укорочением (при псориатическом артрите). Артрит большого пальца руки чаще всего развивается при подагре, протекает с сильными болями, отечностью, покраснением, затем проходит бесследно, но при частых рецидивах также развивается деформация и утрата функции сустава.
Опасные симптомы
Экстренная медицинская помощь требуется при появлении следующих симптомов артрита пальцев рук:
Чем опасно заболевание
Основная опасность любых видов хронических артритов в прогрессировании воспалительного процесса, который со временем переходит в дегенеративно-дистрофический с деформацией конечностей и инвалидизацией. Чем длительнее протекает артрит, тем выше риск развития осложнений.
Стадии заболевания
Артрит суставов пальцев рук имеет 4 стадии развития в зависимости от степени поражения суставов, выявляемых при инструментальном обследовании:
Возможные осложнения
Если не лечить артрит кистей рук и пальцев, то заболевание будет прогрессировать. Возможны также следующие осложнения:
Что делать при обострении
При обострении артрита суставы становятся резко болезненными, кожа над ними краснеет, отекает, движения в пальцах становятся невозможными из-за боли. Чтобы уменьшить страдания, нужно:
Как протекает артрит пальцев рук при разных клинических формах заболевания
Симптомы артрита рук и характер его течения зависят от того, какое заболевание привело к его развитию. Поражение мелких суставов рук чаще всего встречаются при ревматоидном, псориатическом и подагрическом артритах. Но может встречаться и при других клинических формах артритов.
Ревматоидный артрит
В большинстве случаев артрит начинается медленно, незаметно. Появляются ноющие боли в пальцах. Характер болей постоянный, ноющий, изматывающий. По утрам после сна появляется скованность движений, которая может длиться до 30 и более минут.
Через некоторое время больной замечает, что пальцы стали опухать в суставах. Чаще всего поражаются пястно-фаланговые и вышележащие межфаланговые суставчики 2-го и 3-го пальцев. Поражение симметричное на обеих руках. Боли разной степени интенсивности носят постоянный характер. Со временем появляются характерные деформации пальцев веретенообразной формы
На коже пальцев и в области локтей появляются небольшие безболезненные подкожные ревматоидные узелки. Течение заболевание медленное, неуклонно прогрессирующее, сопровождающееся постоянными изматывающими болями, деформациями и утратой суставной функции.
Псориатический артрит
При этом заболевании артрит развивается в дистальных (конечных) межфаланговых пальцевых суставах на фоне уже имеющихся кожных проявлений псориаза. Но иногда суставные симптомы появляются раньше кожных или одновременно с ними. Заболевание в большинстве случаев начинается остро или подостро с появления покраснения, припухлости и болей в мелких пальцевых суставах. Поражение, как правило, асимметричное, пальцы при этом напоминают сосиски.
Заболевание протекает с выраженными обострениями и ремиссиями. Почти всегда в патологический процесс вовлекаются ногтевые пластинки. Со временем происходит деформация кончиков пальцев, они утолщаются, ногти истончаются и также деформируются, появляется симптом наперстка – точечные углубления на ногтевых пластинках.
При длительном течении заболевания развиваются вывихи и подвывихи мелких дистальных суставчиков, а также лизис (расплавление) костей кончиков пальцев (рентгенологический признак) и укорочение пальцев.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Подагрический артрит
Приступ подагры начинается остро, с появлением сильных болей, отека и покраснения в области пораженных суставов. Мелкие суставчики вовлекаются часто. Обычно воспаление начинается с пястно-фалангового сустава 1-го пальца руки, а затем может распространяться на пястно-фаланговые и межфаланговые суставы других пальцев.
Боли очень сильные, приступ может продолжаться от нескольких часов до нескольких недель, а затем все проходит. Но при частых приступах с поражением одних и тех же суставов нарушается их функция.
Посттравматический артрит
Этот вид артрита пальцев рук может развиваться на фоне острой бытовой, производственной или спортивной травмы, протекать остро с последующим полным излечением или (при отсутствии необходимой помощи) осложняться присоединением гнойной инфекции. Иногда такой воспалительный процесс может переходить в хронический с последующей деформацией пораженных суставов.
Изначально хроническое течение посттравматический артрит пальцев рук принимает при постоянном мелком незаметном травмировании пальцев. Чаще всего это происходит у лиц определенных профессий, выполняющих мелкую работу. Артрит развивается медленно, поражаются наиболее травмируемые в процессе работы суставчики. Если не сменить работу, развивается стойкая деформация с нарушением функции пальцев.
Другие виды артритов
При таких видах артритов, как реактивный, инфекционный, идиопатический поражение мелких суставчиков пальцев рук практически не встречается.
Диагностика
Диагноз устанавливается на основании характерных симптомов заболевания и подтверждается данными обследования:
Лечение артрита пальцев рук
Медикаментозная терапия
Первейшей задачей медикаментозной терапии является облегчение состояния больного человека. Для этого назначают лекарства группы НПВП, снимающие боль, воспаление и отек тканей. В зависимости от степени активности воспалительного процесса эти средства назначают в виде инъекций (уколов) или таблеток для приема внутрь. Кроме того, препараты этой группы назначаются наружно в виде гелей, мазей и кремов.
Иногда воспалительный процесс настолько выражен, что снять его лекарствами группы НПВП не получается. В таком случае применяют глюкокортикоидные гормоны – Преднизолон, Дексаметазон и др. в виде инъекций, внутрь в таблетках или наружно в виде мазей. Внутрисуставное введение гормонов в мелкие суставчики практикуется редко.
Для подавления аутоиммунных процессов назначают лекарства базисной группы – Метотрексат, Сульфасалазин, Лефлуномид и биологические агенты (Мабтера, Реддитукс). Эти препараты подбираются врачом-ревматологом и назначаются по специальной схеме длительными курсами.
Для восстановления функции суставов назначают хондропротекторы – лекарства, восстанавливающие хрящевую ткать суставов (Дона, Структум и др.). Их также назначают длительными курсами.
Средства, улучшающие кровообращение и обмен веществ в тканях – Пентоксифиллин, Актовегин и др.помогают восстановить трофику тканей.
Как общеукрепляющие средства назначают витамины и минералы, улучшающие обмен веществ и способствующие восстановлению общего равновесия в организме.
Физиотерапевтические процедуры
В состав комплексного лечения артрита пальцев рук обязательно входят физиотерапевтические процедуры. Они так же, как лекарства, подбираются индивидуально в зависимости от клинической формы и активности патологического процесса. Это может быть электрофорез с Гидрокортизоном, УВЧ, лазеро- или магнитотерапия и т.д.
Внутрисуставные инъекции гиалуроновой кислоты
Массаж и ЛФК
Курсы массажа и лечебной гимнастики назначаются в период стихания воспалительного процесса. Они способствуют улучшению кровообращения и обмена веществ в тканях, восстановлению функции мелких суставчиков. В домашних условиях можно делать следующие физические упражнения, улучшающие подвижность:
Выполнение таких упражнений нужно делать ежедневно, постепенно увеличивая число подходов.
Народные средства
Как лечить артрит пальцев рук народными средствами должен рассказать врач. Он же подбирает наиболее подходящую методику. Использовать можно, как растительные отвары и настои для приема внутрь, так и наружные средства:
Хирургическое лечение
Этот вид лечения при артрите мелких суставчиков применяется редко. При выраженных, не поддающихся консервативному лечению артритах иногда проводят синовэктомию – удаление части синовиальной оболочки, продуцирующей большой объем экссудата.
В некоторых случаях сустав заменяют на искусственный, но это достаточно редкая операция.
Современная стратегия лечения ревматоидного артрита в этой статье.
Подход к лечению артрита пальцев рук в клинике «Парамита»
В нашей клинике пациента тщательно обследуют с применением новейших лабораторных и инструментальных методов, в том числе, МРТ, и только после этого назначают лечение, индивидуально подобранное для каждого пациента.
Особенностью лечения в нашей клинике является то, что в состав комплексной терапии входят:
Сочетание западных и восточных методик дает возможность быстро и безболезненно избавлять наших пациентов от боли, а затем эффективно восстанавливать функцию поврежденных суставов. Специалисты клиники «Парамита» имеют большой опыт в лечении артрита пальцев рук. Подробнее о методах лечения в нашей клинике вы можете узнать на нашем сайте.
Общие клинические рекомендации
Пациентам, страдающим артритом пальцев рук, рекомендуется:
Профилактика артритов пальцев рук
Предупреждение артритов особенно важно для лиц, имеющих генетическую предрасположенность к данному заболеванию (близких родственников с такой патологией). Для того, чтобы сохранить здоровье, им необходимо придерживаться следующих рекомендаций:
Диета
Специальное питание требуется только при подагрическом артрите пальцев рук. В рационе таких больных не должно быть крепких бульонов, субпродуктов, мяса молодых животных, алкоголя, щавеля, салата, крепких чая, кофе, шоколада.
В остальных случаях достаточно придерживаться принципов здорового питания: употреблять нежирное мясо и молочные продукты, рыбу (полезна жирная морская рыба), зерновые, злаки, овощи, фрукты. Избегать следует высококалорийной пищи, сладостей, сдобы, острых приправ, жареных, копченых блюд. Питание должно быть регулярным.