что делать если появилось красное пятно на руке
Красные пятна на теле: когда появляются и как лечить?
Красные пятна на теле могут возникнуть у любого человека – у ребёнка и у взрослого, у женщины или у мужчины. Появляться они могут в любое время года, но чаще в межсезонье, в период обострений различных заболеваний. Они могут иметь разные виды, чем будет обусловлена их принадлежность к той или иной болезни, как кожной, так и относящейся системным заболеваниям. Давайте разберёмся почему на теле появились красные пятна и к какому врачу обратиться в таком случае.
Красные пятна на теле: причины
Если по телу пошли красные пятна, то причины тому могут послужить разные. Одни пятна могут внезапно появиться, ничего кроме визуального дискомфорта не принести и самопроизвольно исчезнуть. А другие, могут быть признаком серьёзных и опасных заболеваний, но обо всём по порядку.
Пятна на теле красного цвета появляются вследствие:
Симптомы: как проявляются красные пятна на теле?
Ввиду того, что причин для кожных высыпаний существует много, симптоматика для каждого случая будет своя. Если причина – аллергия, то это будут красные зудящие и чешущиеся пятна на теле, по внешнему виду, как укусы насекомых. Впоследствии они примут форму волдырей, и кожный покров будет слегка отёчным. Если причиной будет являться инфекция, то появление пятен будет иметь точечный характер.
Возникшая кожная реакция требует срочного обращения к врачу, если вы отмечаете у себя такие симптомы, как мокнутие кожного покрова, увеличение числа и размеров пятен, воспаление поражённых и близлежащих тканей, отёк, а также в случае, если красные шелушащиеся пятна на теле не только болят, но и чешутся.
Красные пятна на теле: диагностика и лечение
Любые кожные заболевания, в том числе и красные пятна на теле, это компетенция дерматолога или дерматовенеролога. Специалист соберёт анамнез заболевания и произведёт осмотр кожных покровов – оценит вид пятен, их цвет, характер расположения и пр. Перед тем, как сделать назначение и сказать, чем лечить красные пятна на теле, врач может назначить ряд обследований:
Только после того, как врач сможет достоверно ответить на вопрос, почему тело пациента покрылось красными пятнами, он скажет, как их можно убрать. Лечение будет назначено адекватное состоянию пациента и особенностям течения заболевания. С большой долей вероятности можно сказать, что красные пятна на теле будут лечиться комплексно. Может быть применена исключительно одна консервативная терапия, а могут быть использованы и методы радикальной терапии.
Методы консервативной терапии предполагают применение лекарственных средств, местную обработку кожных проявлений и назначение физиопроцедур. Часто в дополнение к основной терапии, по согласованию с лечащим врачом, пациенты используют лечение народными средствами.
Радикальные методы лечения подразумевают криохирургию (низкотемпературное воздействие), электрокоагуляцию или прижигание или мягкое лазерное облучение. Используются такие способы лечения в случае если консервативная терапия не принесла облегчения пациенту, либо для устранения косметических дефектов.
Получить консультацию квалифицированного врача-дерматолога в СПб, что позволит в кратчайшие сроки избавиться от красных пятен на теле, можно обратившись в медицинские центры «ЭкспрессМедСервис». Спланировать визит можно воспользовавшись формой онлайн-записи или позвонив по номерам телефонов, указанным в начале страницы.
Кравец Е. Б., Саприна Т. В., Лазаренко Ф. Э., Прохоренко Т. С., Рязанцева Н. В. Роль цитокинов в патогенезе аутоиммунного диабета, вопросы иммуноинтервенции. Бюллетень сибирской медицины. 2010. № 1. С. 76–83.
Макацария А.Д., Бицадзе В.О. Тромбофилии и противотромботическая терапии в акушерской практике. — М.:Триада-Х, 2003.
Davis P. M., Nadler S. G., Stetsko D. K., Suchard S. J. Abatacept modulates human dendritic cell stimulated Tcell proliferation and effector function independent of IDO induction. Clin. Immunol. 2008. Vol. 126. P. 38–47.
Braunstein J.B., Kershner D.W., Bray P., Gerstenblith G. et al. Interaction of Hemostatic Genetics With Hormone Therapy: New Insights To Explain Arterial Thrombosis in Postmenopausal Women. Chest. — 2002. — Vol. 121, № 3. — P. 906-920.
Эритема
Покраснение кожи на определенном участке тела, вызванное расширением сосудистой сетки и усиленным поступлением крови в эти сосуды, называют эритемой. В отличие от проявлений геморрагии, при надавливании на пораженный участок кожи покраснение исчезает. Кожную реакцию вызывают различные факторы – неблагоприятные внешние воздействия, воспалительные процессы, патологические изменения. Красные пятна, проступающие на коже, могут обладать четкими либо размытыми границами, сопровождаться отеком, шелушением, зудом и т. д.
Разновидности патологии
По типу пораженных сосудов различают эритемы:
Каждая из разновидностей вызывается разными причинными факторами и требует отдельного терапевтического подхода.
По этиологическому признаку выделяют следующие виды эритемы:
Неинфекционные проявления обычно не нуждаются в специальном лечении, так как проходят сами собой после прекращения действия провоцирующего фактора. Инфекционные реакции выражаются в воспалительном процессе, протекающем в острой либо хронической форме и сопровождающемся определенной симптоматикой.
Неинфекционные проявления
В соответствии с вызвавшими их причинами эритемы неинфекционной этиологии подразделяются на:
В большинстве случаев, при прекращении действия провоцирующего фактора покраснение исчезает спустя некоторое время. В некоторых случаях требуется симптоматическая помощь.
Инфекционные патологии
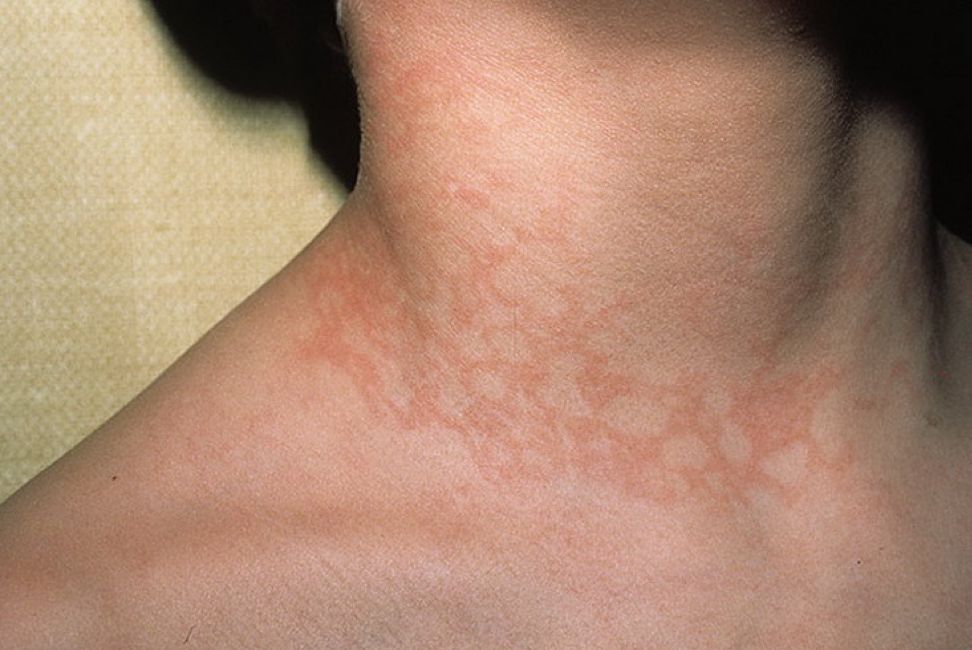
В острой форме наиболее часто встречается инфекционная эритема у детей, которую вызывает парвовирус В19. Она характеризуется внезапным началом болезни, характерными признаками которой служат:
Спустя некоторое время клинические проявления понемногу угасают до полного исчезновения. При отсутствии лечения процесс может перейти в хроническую форму. Способность передавать инфекцию здоровым людям сохраняется у больного в течение нескольких дней после выздоровления.
Узелковые патологи
Возбудителем узелковой кожной эритемы обычно выступает стрептококк, реже – некоторые другие инфекции. Часто она протекает на фоне тонзиллита, скарлатины, туберкулеза. Распознать ее можно по следующим признакам:
Пациенту назначают курс антибиотиков, антигистаминные препараты, а также наружное лечение антисептиками.
Многоформные экссудативные патологии
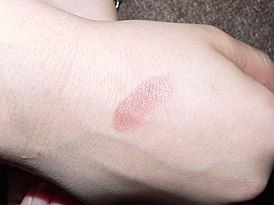
Основную сложность представляет диагностика, так как признаки частично соответствуют ряду других заболеваний. Перед назначением курса терапии проводят дифференциальную диагностику. Лекарственные препараты подбирают с учетом возрастных особенностей пациента.
Патология мигрирующего типа
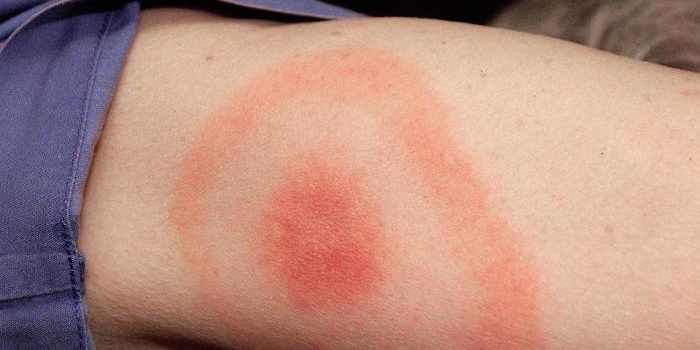
Заболевание вызывает бактерия боррелия, которую переносят клещи. Возбудитель распространяется в организме по лимфатической и кровеносной системе, проникает в различные органы и на другие участки кожи. Наиболее часто поражаются суставы, мышцы, нервные ткани, реже – ткани сердечной мышцы и оболочки мозга.
Как избавиться от патологии
Схема лечения эритемы зависит от причины ее развития. При тяжелом течении заболевания пациенту назначают дезинтоксикацию с внутривенным введением физраствора. При наличии бактериальной инфекции проводят антибиотикотерапию. Аллергические реакции купируют десенсибилизирующими препаратами. Противовоспалительные средства, витамины, ангиопротекторы и другие лекарственные препараты применяют в зависимости от показаний.
Часто возникающие вопросы
Как выглядит эритема?
Внешние признаки эритемы зависят от фактора, который спровоцировал ее появление. Как правило, это одно или несколько пятен на коже, которые отличаются красным или ярко-розовым цветом, могут сопровождаться папулами, припухлостями, шелушением или волдырями.
Как лечить эритему на теле народными средствами?
Для лечения эритемы можно использовать рецепты народной медицины, если это позволяет характер патологии. Предварительно следует проконсультироваться с лечащим врачом, который порекомендует подходящие фитопрепараты. Наиболее часто используют:
При появлении на коже эритемы необходимо обратиться к дерматологу – специалисту по кожным заболеваниям. Возможно, впоследствии понадобится консультация аллерголога или инфекциониста.
Крапивница у детей
Огромное спасибо замечательному доктору гинекологу Виктории Викторовне за отличный, очень грамотный, очень профессиональный и очень душевный прием. Я получила рекомендации по лечению и профилактике.
Рекомендую всем женщинам посетить этого замечательного доктора.
Крапивница — это аллергическое заболевание, которое проявляется пятнами или красными, сильно зудящими бляшками на коже. Распространенность зависит от возраста и экологических условий, а также от сопутствующих заболеваний. Наиболее частым аллергодерматозом является рецидивирующая крапивница.
Отек и зуд, вызванный крапивницей, могут быть очень выраженными. Особенностью, которая отличает данное заболевание от других, являются красные пятна на поверхности кожи. Они имеют неправильные края и небольшие пузырьки. Как правило, крапивница вызвана аллергией. Когда аллерген попадает в организм, происходит выброс гистамина в кровоток и возникает: припухлость, покраснение и зуд.
Виды крапивницы
Существует две формы течения заболевания: острая и хроническая. Острая крапивница часто вызвана пищевой аллергией, укусами насекомых, приемом лекарственных препаратов или контактом с аллергеном. Она длится, как правило, до 1,5 месяцев.
Хроническая крапивница длится более 6 недель. Может начаться, когда иммунная система атакует ткани организма, тем самым вызывая аутоиммунную реакцию. Антитела (белки, которые обычно борются с бактериями и вирусами) вызывают высвобождение гистамина, что приводит к появлению очагов на коже.
Сыпь может возникать локализовано или проявляться в любом месте тела, от шеи до колен. Редко аллергия поражает руки, ноги и лицо, в отличие от ангионевротического отека. Характеризуется появлением сыпи и пятен на коже. Также присутствует отек в области век, губ и гортани.
При ангионевротическом отеке крапивницы возникает необходимость в срочной медицинской помощи, потому что он может вызвать проблемы с дыханием и удушье.
Считается, что от 30 до 50% случаев с хронической крапивницей имеют аутоиммунную причину. Причина, по которой развивается аутоиммунная крапивница, неизвестна, даже если она часто возникает вместе с другими аутоиммунными заболеваниями, такими как:
ревматоидный артрит – иммунная система атакует суставы;
волчанка – иммунная система атакует суставы и кожу.
В редких случаях хроническая крапивница также может быть вызвана другими инфекциями (например, Helicobacter), гипертиреозом (сверхактивная щитовидная железа), гепатитом В или С (инфекции печени), кишечными паразитами.
Таблица – Виды крапивницы у детей
Иммунная (IgE-зависимая – пищевая, лекарственная, к гельминтам; компоненты комплемента – анафилотоксины C3a и C5a; комплемент-индуцированная – наследственный или приобретенный дефицит C-1q-инактиватора)
Характеризуется повреждением кожи и зудом. Возможен отек Квинке, уртикарный тип васкулита и анафилактоидная уртикарная реакция.
Неиммунная (в основе – псевдоаллергическая реакция)
Отсутствует истинная реакция взаимодействия между антителом и антигеном с образованием иммунного комплекса. Ig-E не повышается. Возникает на фоне употребления продуктов, которые содержат вазоактивные амины.
Сопровождается увеличением количества тучных клеток. Часто встречается на верхних и нижних конечностях или туловище. Может повреждать внутренние органы и сопровождаться системным мастоцитозом.
Сосудистая крапивница или васкулит
Характеризуется несколькими очагами, которые имеют необычную форму и исчезают через несколько дней. Другие симптомы васкулита крапивницы включают лихорадку, дискомфорт в суставах и мышцах, боль в животе и
Причины крапивницы
Как только гипоталамус регистрирует в мозге повышение температуры тела, он посылает импульс нейронам, которые активируют потовые железы. Нейроны высвобождают ацетилхолин, стимулирующий высвобождение гистамина и гепарина тучными клетками кожи (дегрануляция тучных клеток). Эта дегрануляция приводит к диффузному высвобождению гистамина вблизи потовых желез. Гистамин активирует воспалительную реакцию в окружающих тканях и провоцирует появление зуда и покраснения. При выделении пота (что затруднено у людей, страдающих холинергической крапивницей) кожная реакция прекращается.
Хронический стресс и нервозность могут вызвать приступ психосоматической крапивницы. При постоянной тревоге организм выделяет более высокое количество кортизола и адреналина (гормонов стресса). Но когда организм постоянно находится в состоянии напряжения и гормоны продолжают выделяться в кровоток, возникает гормональный дисбаланс. Адреналин и кортизол соединяются с тучными клетками кожи для производства гистамина. Повышенные уровни кортизола в организме вызывают аллергическую реакцию кожи, такую как крапивница, и могут даже замедлить заживление.
Крапивница обычно является следствием аллергической реакции у детей при воздействии на организм следующих аллергенов:
пыльца цветущих растений;
домашняя пыль (пылевой клещ);
шерсть домашних животных;
Крапивница также может возникать, когда ребенок носит слишком плотную одежду, изготовленную из раздражающих материалов, таких как полиэстер. Причиной также могут стать инфекции, вызванные бактериями, вирусами или другими микроорганизмами.
Некоторые лекарства, такие как ибупрофен, могут вызывать крапивницу у детей в качестве побочного эффекта. Также такая реакции может возникать в том случае если у ребенка имеется индивидуальная непереносимость того или иного вещества, входящего в состав лекарства. Чаще всего это антибактериальные и нестероидные препараты.
Если дети неожиданно подвергаются сильным колебаниям температуры, это может привести к крапивнице. Точно так же длительное пребывание на солнце или на холоде может вызвать аналогичную реакцию кожи. В редких случаях крапивница может развиться на фоне таких заболеваний, как лейкемия и лимфома. Это происходит потому, что иммунная система ослаблена.
Причиной крапивницы у детей также могут стать укусы насекомых, которые могут привести к значительному отеку. Если это укус комара или паука, чувствительная кожа может ответить высвобождением гистамина, который вызывает крапивницу. Контакт с различными вирусами или бактериями может вызвать диффузную сыпь. По всему телу можно наблюдать покрасневшие бляшки.
Симптомы крапивницы
Крапивница проявляется красными пятнами, припухлостью и волдырями. Основными симптомами являются зуд и ощущение жжения на коже. Симптомы могут прогрессировать и распространяться на другие области тела.
Среди дополнительных симптомов крапивницы у детей следует выделить:
повышение температуры тела;
дискомфорт в области суставов.
Пятна могут быть маленькими, как точка или принимать размер монеты. Обычно пятна появляются и исчезают в течение нескольких часов. Однако хроническая крапивница может длиться более 6 недель.
Диагностика крапивницы у детей
При аллергии назначаются следующие анализы:
общий анализ крови для исключения иммунных и воспалительных процессов;
аллергопробы для выявления аллергена.
В некоторых ситуациях проводится биохимический анализ крови и обследование на глистно-паразитарные заболевания. При необходимости назначается исследование щитовидной железы для выявления гипер- и гипотиреоза.
Лечение крапивницы
Фармацевтические препараты, используемые для лечения крапивницы нужно принимать в соответствии с рекомендациями врача. Лучшее лечение этого состояния – знать и избегать триггерных факторов. Вероятно, крапивница пройдет сама по себе. Но при этом наблюдение врача является обязательным условием для исключения развития осложнений.
Лечение крапивницы у детей включает в себя:
прием антигистаминных препаратов для уменьшения сыпи;
исключение продуктов, которые вызывают крапивницу;
назначение мочегонных препаратов для устранения сильных отеков;
использование противозудящих мазей для облегчения состояния.
в некоторых ситуациях применяют гормоны (местно и в виде инъекций).
Нужно вести дневник о том, что ребенок делает и есть. Такой подход позволяет определить предрасполагающие факторы и исключить их.
Постепенно можно сузить реальные причины и соответствующим образом реагировать на них.
При таком осложнении, как отек Квинке, появляются приступы кашля и затрудняется дыхание. В данном случае крапивница у детей требует неотложной помощи.
Маленькие дети часто сталкиваются с отеком слизистой оболочки желудочно-кишечного тракта, что сопровождается рвотой. В тяжелых случаях происходит поражение нервной системы и головного мозга. Подобные состояния опасны для здоровья и жизни, поэтому затягивать с визитом к врачу недопустимо.
Большинство детей, переведенных на гипоаллергенную диету, быстро восстанавливаются и выздоравливают даже без лекарств.
Прогноз и профилактика крапивницы
Обычно крапивница со временем проходит. Тем не менее, невозможно предугадать, как долго сохранится такая проблема. Во многих случаях можно контролировать заболевание, избегая провоцирующих его веществ и принимая антигистаминные препараты.
Методы профилактики включают контроль рациона и исключение контакта с летучими и пищевыми аллергенами. Носить нужно свободную одежду из натуральных тканей и не провоцировать у ребенка стрессы. Недопустимо запускать хронические заболевания.
Перед тем как лечить крапивницу у ребенка, следует проконсультироваться с врачом. Обращайтесь к педиатру или аллергологу в клинику «РебенОК» в Москве. У нас работают специалисты с большим практическим опытом. Благодаря современному оснащению удается быстро провести диагностику и на основании полученных результатов назначить эффективную терапию.
Острая крапивница – аллергическая реакция на коже
Острая крапивница – аллергическая реакция на коже
Если у вас – без каких-либо видимых причин – на коже появились сыпь или красные выпуклые пятна, сопровождающиеся зудом, вы имеете все основания заподозрить у себя крапивницу. И обратиться к дерматологу или аллергологу: с острой крапивницей шутить не стоит. Хотя в большинстве случаев это состояние и не опасно для жизни, и крапивница не является заразной болезнью, у некоторых людей такие симптомы могут развиться в более серьезную аллергическую реакцию, требующую неотложной помощи.
Геометрия крапивницы: как распознать симптомы?
Крапивница проявляется в виде приподнятых, хорошо очерченных областей эритемы (покраснения) и отечности кожи, которая при этом очень зудит. По интенсивности зуд может варьироваться от слабого до сильного. Красные пятна на коже могут принимать любую форму: быть линейными, круглыми или овальными, дугообразными
Крапивница может появиться на любом участке тела, при этом зудящие пятна могут менять форму, мигрировать, исчезать и появляться вновь в течение коротких периодов времени. Однако распознать это состояние достаточно просто – у крапивницы есть один характерный симптом: центр пятен при надавливании бледнеет. В то же время это не значит, что крапивницу невозможно перепутать с каким-либо другим из множества дерматологических заболеваний, сходных по симптоматике. Так, случается, что поставить диагноз удается только опытному врачу.
Дифференциальная диагностика крапивницы:
аллергический контактный дерматит атопический дерматит (экзема) мультиформная эритема чесотка болезнь Шенлейн-Геноха (форма аллергического васкулита) мастоцитоз розовый лишай.
По времени симптомы крапивницы могут отмечаться от нескольких минут до нескольких месяцев или даже лет (тогда речь идет уже о хронической крапивнице). Обычно пятна с четкими краями появляются на коже неожиданно и исчезают так же внезапно. Если эти симптомы длятся менее шести недель, крапивницу классифицируют как острую.
Острая генерализованная крапивница
Отдельно выделяется острая генерализованная крапивница, которая отличается большей площадью распространения пятен на теле. В некоторых случаях зудящие пятна или сыпь могут покрывать все тело. Еще один специфический момент: причину острой генерализованной крапивницы часто установить не удается. Согласно некоторым источникам, причина этого состояния не определяется более чем в 60% случаев.
Известные \ распространенные триггеры острой генерализованной крапивницы
Как развивается острая крапивница
При контакте с триггером (раздражителем) организм реагирует на это выделением большого количества медиатора воспаления гистамина, а также ряда других провоспалительных молекул (цитокинов). В случае крапивницы они скапливаются под поверхностью кожи, воздействуют на проницаемость сосудов, которые начинают пропускать жидкость. Жидкость накапливается в коже и вызывает сыпь, зуд, покраснение и другие неприятные симптомы.
В некоторых случаях триггер крапивницы очевиден, например, арахис или креветки. Острая крапивница может быть вызвана аллергической реакцией на продукты питания, лекарства, косметику или мыло, а также инфекции, укусы насекомых или факторы окружающей среды (как жара, холод, давление, физические упражнения, солнечный свет) и стресс.
Многие случаи крапивницы требуют длительного исследования, так как это состояние может спровоцировать множество разных причин, поэтому без медицинского наблюдения не обойтись. В поисках триггера врач может назначить различные кожные пробы. Они должны проводиться только под строгим медицинским наблюдением в клинике с надлежащим оборудованием, так как многие случаи аллергических реакций несут риск анафилаксии.
Васкулиты кожи
Васкулиты кожи — группа заболеваний мультифакторной природы, при которых ведущим признаком является воспаление кровеносных сосудов дермы и подкожной клетчатки.
Васкулиты кожи — группа заболеваний мультифакторной природы, при которых ведущим признаком является воспаление кровеносных сосудов дермы и подкожной клетчатки.
Трудность в освещении этой темы заключается в том, что до настоящего времени нет общепринятой классификации и даже согласованной терминологии васкулитов. В настоящее время описано около 50 различных нозологических форм, и разобраться в этом многообразии непросто. Пестрота клинических проявлений и недостаточно изученные патогенетические механизмы привели к тому, что под разными названиями может скрываться лишь вариант основного типа поражения кожи. Также, помимо первичных васкулитов, в основе которых лежит воспалительное поражение сосудов кожи, выделяют и вторичные васкулиты (специфические и неспецифические), развивающиеся на фоне определенного инфекционного (сифилис, туберкулез и др.), токсического, паранеопластического или аутоиммунного (системная красная волчанка, дерматомиозит и др.) процесса. Возможна трансформация васкулита кожи в системный процесс с поражением внутренних органов и развитием тяжелых, иногда опасных для жизни осложнений.
Васкулиты кожи — это неоднородная группа заболеваний, и клинические проявления их чрезвычайно разнообразны. Однако существует целый ряд общих признаков, объединяющих эти дерматозы:
1) воспалительный характер изменений кожи;
2) симметричность высыпаний;
3) склонность к отеку, кровоизлияниям и некрозу;
4) первичная локализация на нижних конечностях;
5) эволюционный полиморфизм;
6) связь с предшествующими инфекционными заболеваниями, приемом лекарств, переохлаждением, аллергическими или аутоиммунными заболеваниями, с нарушением венозного оттока;
7) острое или обостряющееся течение.
Поражения кожи при васкулитах многообразны. Это могут быть пятна, пурпура, узелки, узлы, некрозы, корки, эрозии, язвы и др., но основным клиническим дифференциальным признаком является пальпируемая пурпура (геморрагическая сыпь, возвышающаяся над поверхностью кожи и ощущаемая при пальпации).
Общепринятой классификации васкулитов не существует. Систематизируют васкулиты по разным принципам: этиологии и патогенезу, гистологической картине, остроте процесса, особенностям клинических проявлений. Большинство клиницистов пользуются преимущественно морфологическими классификациями кожных васкулитов, в основу которых обычно положены клинические изменения кожи, а также глубина расположения (и соответственно калибр) пораженных сосудов. Выделяют поверхностные (поражение сосудов дермы) и глубокие (поражение сосудов на границе кожи и подкожной клетчатки) васкулиты. К поверхностным относят: геморрагический васкулит (болезнь Шенлейна–Геноха), аллергический артериолит (полиморфный дермальный ангиит), лейкокластический геморрагический микробид Мишера–Шторка, а также хронические капилляриты (гемосидерозы): кольцевидная телеангиэктатическая пурпура Майокки и болезнь Шамберга. К глубоким: кожную форму узелкового периартериита, острые и хронические узловатые эритемы.
Геморрагический васкулит — системное заболевание, поражающее мелкие сосуды дермы и проявляющееся пальпируемой пурпурой, артралгиями, поражением желудочно-кишечного тракта (ЖКТ) и гломерулонефритом. Встречается в любом возрасте, но наибольшему риску подвергаются мальчики в возрасте от 4 до 8 лет. Развивается после инфекционного заболевания, через 10–20 дней. Острое начало заболевания, с повышением температуры и симптомами интоксикации чаще всего наблюдается в детском возрасте. Выделяют следующие формы геморрагического васкулита: кожная, кожно-суставная, кожно-почечная, абдоминально-кожная и смешанная. Течение может быть молниеносным, острым и затяжным. Длительность заболевания различна — от нескольких недель до нескольких лет.
Процесс начинается симметрично на нижних конечностях и ягодицах. Высыпания имеют папулезно-геморрагический характер, нередко с уртикарными элементами, при надавливании не исчезают. Окраска их меняется в зависимости от времени появления. Высыпания возникают волнообразно (1 раз в 6–8 дней), наиболее бурными бывают первые волны сыпи. Суставной синдром появляется либо одновременно с поражением кожи, либо через несколько часов. Чаще всего поражаются крупные суставы (коленные и голеностопные).
Одним из вариантов заболевания является так называемая некротическая пурпура, наблюдаемая при быстром течении процесса, при котором появляются некротические поражения кожи, изъязвления, геморрагические корки.
Наибольшие трудности вызывает диагностика абдоминальной формы геморрагического васкулита, так как высыпания на коже не всегда предшествуют желудочно-кишечным явлениям (рвоте, схваткообразным болям в животе, напряжению и болезненности его при пальпации, кровью в стуле).
Почечная форма проявляется нарушением деятельности почек различной степени выраженности, от кратковременной нестойкой гематурии и альбуминурии до выраженной картины острого гломерулонефрита. Это поздний симптом, он никогда не встречается до поражения кожи.
Молниеносная форма геморрагического васкулита характеризуется крайне тяжелым течением, высокой лихорадкой, распространенными высыпаниями на коже и слизистых, висцерапатиями, может закончиться смертью больного.
Диагностика заболевания базируется на типичных клинических проявлениях, в атипичных случаях проводится биопсия. При абдоминальной форме необходимо наблюдение хирурга. Рекомендуется наблюдение нефролога в течение трех месяцев после разрешения пурпуры.
Термином «аллергический артериолит» Ruiter (1948) предложил называть несколько родственных форм васкулитов, отличающихся клиническими проявлениями, но имеющих ряд общих этиологических, патогенетических и морфологических признаков.
Патогенетическими факторами болезни считают простуду, фокальные инфекции. Высыпания располагаются обычно симметрично и имеют полиморфный характер (пятна, папулы, пузырьки, пустулы, некрозы, изъязвления, телеангиэктазии, волдыри). В зависимости от преобладающих элементов выделяют три формы заболевания: геморрагический тип, полиморфно-узелковый (соответствует трехсимптомной болезни Гужеро–Дюперра) и узелково?некротический (соответствует узелково?некротическому дерматиту Вертера–Дюмлинга). При регрессе сыпи могут оставаться рубцовые атрофии и рубчики. Заболевание склонно к рецидивам. Нередко перед высыпаниями больные жалуются на недомогание, усталость, головную боль, в разгар заболевания — на боли в суставах (которые иногда припухают) и в животе. Диагностика всех типов заболевания сложна из-за отсутствия типичных, характерных симптомов. При гистологическом исследовании выявляется фибриноидное поражение сосудов мелкого калибра с образованием инфильтративных скоплений из нейтрофилов, эозинофилов, лимфоцитов, плазматических клеток и гистиоцитов.
Геморрагический лейкокластический микробид Мишера–Шторка по клиническому течению сходен с другими формами полиморфных дермальных васкулитов. Признаком, позволяющим выделить это заболевание как самостоятельное, является наличие феномена — лейкоклазии (распад ядер зернистых лейкоцитов, приводящий к образованию ядерной пыли) при гистологическом исследовании. Таким образом, геморрагический лейкокластический микробид может трактоваться как дерматоз, обусловленный хронической фокальной инфекцией (внутрикожные тесты со стрептококковым антигеном положительные), протекающий с выраженной лейкоклазией.
Хронические капилляриты (гемосидерозы), в отличие от остро протекающих пурпур, характеризуются доброкачественным течением и являются исключительно кожными заболеваниями.
Болезнь Шамберга — представляет собой лимфоцитарный капиллярит, который характеризуется наличием петехий и коричневых пурпурных пятен, возникающих чаще всего на нижних конечностях. Пациентов беспокоит исключительно как косметический дефект.
Пурпура Майокки характеризуется появлением на нижних конечностях розовых и ливидно-красных пятен (без предшествующей гиперемии, инфильтрации), медленно растущих с образование кольцевидных фигур. В центральной части пятна развивается небольшая атрофия и ахромия, выпадают пушковые волосы. Субъективные ощущения отсутствуют.
Узелковый периартериит характеризуется некротизирующим воспалением мелких и средних артерий мышечного типа с последующим образованием аневризм сосудов и поражением органов и систем. Наиболее часто встречается у мужчин среднего возраста. Из этиологических факторов важнейшими являются непереносимость лекарств (антибиотиков, сульфаниламидов), вакцинация и персистирование HbsAg в сыворотке крови. Заболевание начинается остро или постепенно с симптомов общего характера — повышения температуры тела, быстро нарастающего похудания, боли в суставах, мышцах, животе, кожных высыпаний, признаков поражения ЖКТ, сердца, периферической нервной системы. Со временем развивается полевисцеральная симптоматика. Особенно характерно для узелкового периартериита поражение почек с развитием гипертонии, которая иногда приобретает злокачественный характер с возникновением почечной недостаточности. Выделяют классическую и кожную форму заболевания. Высыпания на коже представлены узелками — одиночными или группами, плотными, подвижными, болезненными. Характерно образование узлов по ходу артерий, иногда образуют тяжи. Локализация на разгибательных поверхностях голеней и предплечий, на кистях, лице (брови, лоб, углы челюсти) и шеи. Нередко не видны на глаз, могут определяться только пальпаторно. В центре может развиваться некроз с образованием длительно незаживающих язв. Периодически язвы могут кровоточить в течение нескольких часов (симптом «кровоточащего подкожного узла»).
Иногда единственным проявлением заболевания может быть сетчатое или ветвистое ливедо (стойкие фиолетово?красные пятна), локализующиеся на дистальных отделах конечностей, преимущественно на разгибательных поверхностях или пояснице. Характерно обнаружение по ходу ливедо узелков.
Диагностика заболевания основывается на сочетании поражения ряда органов и систем с признаками значительного воспаления, с лихорадкой, изменениями прежде всего в почках, в сердце, наличии полиневрита. Специфических для этой болезни лабораторных показателей не существует. Решающее значение для диагноза имеет динамическое клиническое наблюдение за больным.
Хроническая узловая эритема — это группа различных видов узловатых дермогиподермитов. Чаще болеют женщины 30–40 лет. На голенях возникают узлы различной величины с покрасневшей над ними кожей, без наклонности к некрозу и изъязвлению. Воспалительные явления в области высыпаний и субъективные ощущения (артралгии, миалгии) мало выражены. Клинические варианты хронической узловатой эритемы имеют свои особенности, например наклонность узлов к миграции (мигрирующая эритема Беферштедта) или асимметрия процесса (гиподермит Вилановы–Пиноля).
Тактика ведения больного васкулитом кожи
Лечение геморрагического васкулита
Лечение васкулитов кожи
1) НПВС (напроксен, диклофенак, Реопирин, индометацин и др.);
2) салицилаты;
3) препараты Са;
4) витамины Р, С, антиоксидантный комплекс;
5) сосудорасширяющие средства (ксантинола никотинат, пентоксифиллин);
6) 2% раствор йодида калия по 1 ст. л. 3 раза в день (узловатая эритема);
7) антикоагулянты и антиагреганты;
8) методы детоксикации в/в капельно;
9) глюкокортикостероиды (ГКС) по 30–35 мг/сутки в течение 8–10 дней;
10) цитостатики;
11) ультравысокочастотная терапия, диатермия, индуктотермия, ультразвук с гидрокортизоном, ультрафиолетовое облучение.
Наружное лечение. При эрозивно-язвенных высыпаниях
1) 1–2% растворы анилиновых красителей;
2) эпителизирующие мази (солкосерил);
3) мази, содержащие глюкокортикоиды, и др.;
4) примочки или мази протеолитическими ферментами (Химопсин, Ируксол);
5) апликации Димексида;
При узлах — сухое тепло.
Лечение не должно заканчиваться с исчезновением клинических проявлений заболевания. Оно продолжается до полной нормализации лабораторных показателей, а в последующие полгода-год больным проводится поддерживающее лечение
Литература