Что делать если пневмония не поддается лечению
— Кислород: подача увлажненного кислорода должна продолжаться до тех пор, пока Ра02 при дыхании пациента воздухом не станет > 8 кПа (60 мм рт. ст.), а сатурация > 90 %.
— Водный баланс: скрытые потери жидкости больше, чем в норме, за счет лихорадки (примерно на 500 мл в сутки на 1 °С) и тахипноэ. Пациенты с тяжелой пневмонией должны получать достаточный объем жидкости внутривенно (2—3 л/день); если при поступлении имелись отклонения в содержании креатинина и электролитов, необходимо проводить их ежедневный мониторинг. При олигурии или креатинине плазмы > 200 мкмоль/ л необходим контроль ЦВД.
— Обезболивание при плевральной боли: парацетамол или НПВС, например, ибупрофен.
— Физиотерапия: показана пациентам при трудно отходящей мокроте и наличии бронхоэктазов. При вязкой мокроте и непродуктивном кашле также может оказаться полезным введение 0,9 % раствора хлорида натрия через небулайзер.
— Бронходилатационная терапия: сальбутамол или ипратропиум через небулайзер следует применять у пациентов с хроническими обструктивными заболеваниями легких или бронхиальной астмой.
— Антибиотикотерапия. Если при поступлении было начато внутривенное введение антибиотиков, через 48—72 ч можно перейти на прием антибиотиков внутрь при условии улучшения состояния пациента, отсутствии рвоты и диареи. К этому моменту должны быть получены результаты бактериологического и серологического исследований. На их основании следует скорректировать начальную терапию; в сомнительных случаях проконсультируйтесь с микробиологом.
• При пневмококковой пневмонии антибиотики следует принимать еще в течение 3 дней после нормализации температуры.
• При пневмонии, вызванной микоплазмой, Legionella или Chlamydia pneumoniae, антибиотики используются, по меньшей мере, в течение 2 недель.
Что делать если нет эффекта от лечения пневмонии?
Обратите внимание на следующие пункты:
— Повторно проанализируйте клинические, микробиологические и рентгенологические данные. Уверены ли вы в диагнозе пневмонии и в том, что антибиотикотерапия адекватна возможным возбудителям?
• Проведите повторное обследование пациента и оцените возможность метастатической инфекции (септикопиемия, септический артрит, перикардит или инфекционный эндокардит).
• Повторите рентгенологическое обследование легких. Появились ли какие-либо новые признаки, такие как полости в легких или плевральный выпот? При наличии выпота его необходимо аспирировать и направить на микробиологическое исследование. Если плевральный выпот мутный, имеет гнойный характер, полностью удалите его из плевральной полости и назначьте лечение, как при эмпиеме (проконсультируйтесь с торакальным хирургом). рН плеврального выпота 39 °С) и лейкоцитоз (> 15 х 109/л) в начале заболевания и гнойная мокрота. При неясном диагнозе проводите лечение обоих заболеваний до выполнения вентиляционного/перфузионного сканирования легких.
Лечение пневмонии
Пневмония — опасное заболевание, во время которого развивается воспаление легких. Лечение пневмонии требует немедленного обращения к врачу и зависит от того, какая инфекция послужила ее источником. Подробнее о лечении пневмонии, ее причинах и симптомах читайте в нашей статье.
Что такое пневмония?
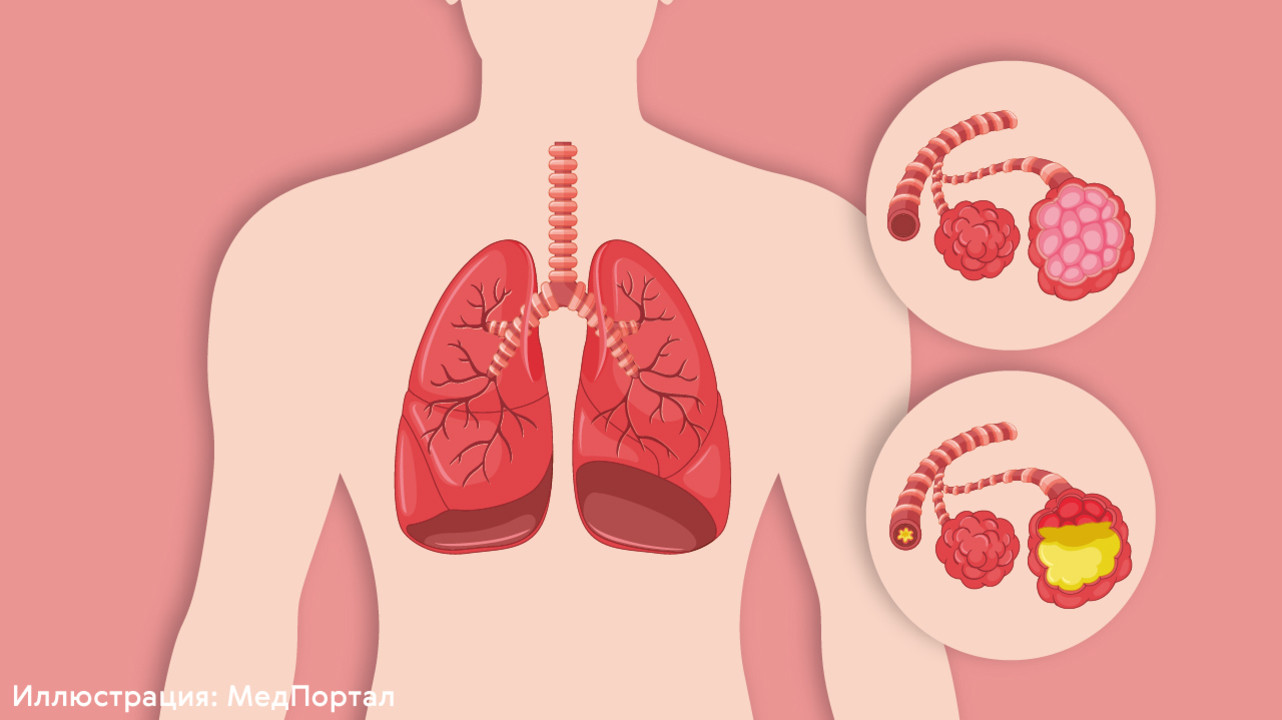
Пневмония — воспаление легких, вызванное бактериальной или вирусной инфекцией. В ходе пневмонии происходит поражение легочных альвеол. Они заполняются гноем или жидкостью, нарушается газообмен. Пневмонию часто сопровождает кашель, одышка, а также жар и озноб.
Пневмония может угрожать жизни. Риск особенно высок для маленьких детей, пожилых людей, для тех, у кого ослаблен иммунитет.
По данным Росстата, в России в 2019 году от пневмонии умерло 23,9 тыс. чел. По данным ВОЗ, пневмония в 15% наблюдений является причиной смертности у детей в возрасте до 5 лет во всем мире.
Причины пневмонии
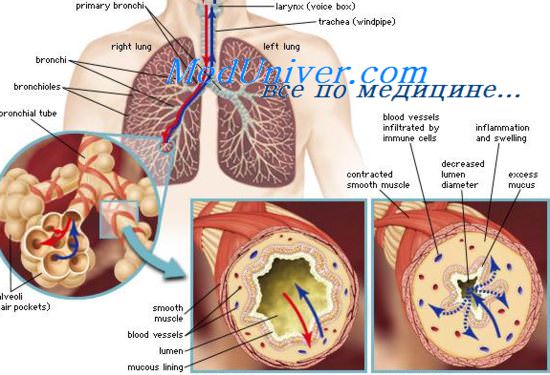
Воспаление легких почти всегда вызывают вирусы или бактерии (рис. 1). Риск заболеть увеличивается при снижении иммунитета, если человек дышит загрязненным воздухом или курит, если у него есть хронические болезни сердца, эндокринные или другие заболевания.
Пневмония чаще всего бывает внебольничной. Это значит, что человек заболевает ею за пределами медицинских учреждений из-за заражения бактериальной или вирусной инфекцией.
Главными возбудителями бактериальных пневмоний являются:
До 2020 года респираторные вирусы вызывали только 17% от общего числа пневмоний, лечение которых проводилось амбулаторно. После начала распространения новой коронавирусной инфекции доля вирусных пневмоний увеличилась.
Внебольничную пневмонию также могут вызывать бактериоподобные организмы, грибки. Внутрибольничная пневмония развивается, если человек заболевает во время госпитализации из-за другой болезни или медицинского вмешательства.
Кто в группе риска?
Риск заболеть воспалением легких или столкнуться с его тяжелыми осложнениями выше для следующих групп:
После переохлаждения, при переутомлении или стрессе, тяжелом течении респираторных заболеваний вероятность развития пневмонии увеличивается.
Когда обратиться к врачу?
При появлении симптомов пневмонии нужно обращаться к терапевту. Среди признаков воспаления легких могут быть (рис. 2):
Если состояние быстро ухудшается, температура долго остается повышенной или пониженной, а одышка, кашель и другие признаки воспаления легких нарастают, нужно вызывать скорую медицинскую помощь.
Диагностика
Врач начнет диагностику с опроса и осмотра. Нужно рассказать ему об имеющихся симптомах, а также об общем состоянии здоровья. При осмотре он измерит температуру тела и артериальное давление, обследует грудную клетку, прослушает легкие, чтобы выявить шумы, хрипы, особенности дыхания. За диагностикой нужно обращаться к терапевту. Он может направить пациента на консультацию к узкому специалисту — пульмонологу.
Для диагностики нужен клинический анализ крови, чтобы получить информацию об общих показателях здоровья. При тяжелой пневмонии дополнительно назначают биохимический анализ крови. Отклонения в его результатах могут указывать на нарушения в работе некоторых органов, на развитие осложнений. Результаты биохимического анализа учитывают при определении возможной причины пневмонии (прежде всего — вирусная или бактериальная), выборе лекарственных средств и определении их дозировок.
При осложнениях может проводиться исследование плевральной жидкости, анализ газов артериальной крови, коагулограмма. Чтобы установить возбудителя болезни, может проводиться микробиологическая диагностика (исследование мокроты или крови, ПЦР-диагностика, экспресс-тесты).
При пневмонии может использоваться несколько методов инструментальной диагностики.
Как и чем лечить пневмонию?
Лечение пневмонии должен назначать терапевт. Оно будет зависеть от причин воспаления легких, от его тяжести, наличия хронических заболеваний, общего состояния здоровья. При пневмонии лечат инфекцию, которая ее вызвала, проводят симптоматическую и поддерживающую терапию, предупреждают появление осложнений. Тем, кто находится в группе риска или тяжело переносит воспаление легких, может требоваться госпитализация. Если развивается дыхательная недостаточность, нужна респираторная поддержка.
Антибактериальная терапия
Назначается только при бактериальной пневмонии и в случаях, когда вирусная пневмония осложняется бактериальной инфекцией. Если воспаление легких вызвано вирусом и протекает без осложнений, антибактериальные препараты не используются, их применение может быть опасным.
Для лечения бактериальной пневмонии могут использоваться антибиотики нескольких видов: макролиды, цефалоспорины, фторхинолоны, аминопенициллины. Чтобы правильно подобрать препарат, должен определить возбудителя инфекции — то, какие именно бактерии вызвали воспаление легких.
Противовирусная терапия
Противовирусная терапия применяется, если пневмония вызвана вирусом гриппа, парагриппа, аденовирусом и другими. При развитии вирусной пневмонии на фоне заражения вирусом гриппа могут назначаться ингибиторы нейраминидазы (осельтамивир и занамивир). Антибиотики применяются только в случае присоединения бактериальной инфекции.
Поддерживающее и симптоматическое лечение
Чтобы снизить повышенную температуру и снять боль, терапевт может назначить парацетамол, ибупрофен или другие нестероидные противовоспалительные средства. Возможно назначение муколитических препаратов, которые разжижают мокроту и стимулируют ее выведение: амброксола, ацетилцистеина и др. В период лечения рекомендуют соблюдать постельный режим и пить больше жидкости.
При развитии острой дыхательной недостаточности нужна респираторная поддержка. Способ такой поддержки выбирают по тяжести состояния:
Можно ли вылечить пневмонию дома?
Лечение пневмонии почти всегда является амбулаторным — то есть проводится в домашних условиях, без госпитализации. При амбулаторном лечении важно, чтобы оно проходило под контролем медика. Нужно прийти на прием к врачу общей практики, терапевту или пульмонологу, чтобы он назначил лечение.
Воспаление легких можно лечить дома, если симптоматическое лечение (прием жаропонижающих, обезболивающих, муколитических препаратов) дает хороший эффект. Еще одно условие — у человека нет дыхательной недостаточности. Можно проверить, достаточно ли кислорода поступает с дыханием, с помощью пульсоксиметра, специального датчика. Также можно оценить частоту дыхания. Если человек делает 20 или больше вдохов в минуту в состоянии покоя, это тревожный признак. При острой дыхательной недостаточности человек делает больше 24 вдохов в минуту.
Важно! Если терапевт разрешает лечиться амбулаторно, нужно строго выполнять его рекомендации и назначения: вовремя принимать лекарства, следить за самочувствием, пить больше жидкости, соблюдать постельный режим.
Лечить пневмонию дома нежелательно людям, находящимся в группе риска. Госпитализация рекомендована:
Осложнения
Риск осложнений при воспалении легких зависит и от эффективности лечения, и от общего состояния здоровья. Он выше, если у человека есть хронические заболевания органов дыхания или сердечно-сосудистой системы, эндокринные болезни, если человек курит. Осложнения могут быть легочными (затрагивают органы дыхания) и внелегочными (затрагивают другие органы). К легочным осложнениям пневмонии относят:
К внелегочным осложнениям относят:
Лечение пневмонии должно предполагать оценку риска осложнений и их профилактику. Для этого может использоваться расширенная антибактериальная терапия, кардиопротекторные, противотромбозные и другие препараты.
Профилактика пневмонии
Есть несколько способов снизить риск воспаления легких:
Заключение
Лечение пневмонии может проводиться амбулаторно, дома, но важно, чтобы его назначал и контролировал терапевт. Если воспаление легких протекает в тяжелой форме, с осложнениями или если риск осложнений повышен, понадобится госпитализация. Пневмония может быть опасной, и поэтому при ее лечении необходимо соблюдать все рекомендации врачей.
Последствия воспаления легких
Пульмонологи назначают стартовую терапию пневмонии антибиотиками сразу же после установки диагноза, поскольку задержка антибактериального лечения на 48 часов может привести к неблагоприятным последствиям. Схемы лечения включают антибиотики, иммуномодуляторы, муколитики, бронходилататоры. Пациентам проводят дезинтоксикационную терапии. После нормализации состояния больного реабилитологи проводят дыхательную гимнастику и лечебную физкультуру. Массаж также позволяет предотвратить последствия воспаления лёгких.
Причины осложнений пневмонии
Микроорганизмы попадают в лёгкие при вдыхании аэрозоли и пыли, обсеменённой возбудителями пневмонии. Они могут проникнуть в легочную ткань гематогенным или лимфогенным путём. В лёгких развивается воспалительный процесс. Нарушается обмен газов, уменьшается насыщение крови кислородом.
Пневмония развивается под воздействием следующих провоцирующих факторов:
Воспаление лёгких чаще возникает у детей и лиц пожилого возраста. Сопутствующие заболевания утяжеляют течение пневмонии, приводят к неприятным последствиям. Когда развивается повторное воспаление лёгких, последствия могут быть тяжёлыми.
При осложнённом течении пневмонии развиваются вторичные воспалительные и реактивные изменения тканей. От степени этих нарушений напрямую зависит результативность терапии, продолжительность курса лечения и прогноз. Неблагоприятные последствия пневмонии могут возникнуть под воздействием следующих факторов:
Чаще осложнения пневмонии возникают у пациентов с сопутствующей патологией.
Признаки неблагоприятных последствий пневмонии
Если не лечить воспаление лёгких, какие последствия могут быть? У пациентов с воспалением лёгких могут развиться абсцесс и гангрена лёгкого. Это тяжёлые последствия пневмонии, которые сопровождаются гнойным расплавлением участков легочной ткани, тяжёлой интоксикацией, поражением всех органов и систем. Острая дыхательная недостаточность развивается вследствие нарушения механизма доставки кислорода из внешней среды и выведения углекислого газа. Уменьшается насыщение крови кислородом, что приводит к тяжёлому поражению многих органов.
Вследствие закупорки просвета бронха и нарушения его проходимости может развиться ателектаз лёгкого. Стенки лёгкого сжимаются, воздух из пораженного сегмента выходит. Спадаются альвеолы во всем лёгком либо на ограниченном участке спадаются. Дыхательный орган перестаёт участвовать в газообмене.
Серьезным последствием пневмонии являются остаточные бронхоэктазы. Обильная вязкая слизь закупоривает заложенные бронхи, они патологически расширяются. Развивается бронхоэктатическая болезнь.
При нарушении проходимости бронхов может развиться бронхообструктивный синдром. У пациентов возникает экспираторная одышка. Свистящее, с хрипами дыхание слышно даже на достаточном удалении. Упорный кашель сопровождается выделением вязкой слизисто-гнойной или слизистой мокроты. В процессе дыхания принимает участие вспомогательная дыхательная мускулатура.
При распространении воспаления на плевру развивается плеврит. При сухой форме заболевания на поверхности плевральных листков откладывается нерастворимый белок –фибрин. При экссудативном плеврите в плевральной полости накапливается выпот.
На фоне дыхательной недостаточности после пневмонии нередко развивается легочное сердце. Повышается артериальное давление в малом круге кровообращения. Правые отделы сердечной мышцы расширяются и увеличиваются. Пациент ощущает резкую одышку, внезапную боль за грудиной.
Токсический шок – грозное осложнение пневмонии, которое возникает при массовом попадании токсинов в кровеносное русло. У пациента повышается температура тела до 39 о С. Его беспокоит головная боль, боль в мышцах. Всё тело покрывается красными высыпаниями. Артериальное давление падает до 90 мм.рт.ст., нарушается работа сердца и печени.
Менингоэнцефалит – воспаление вещества и оболочек головного мозга. Пациенты жалуются на головную боль, тошноту, озноб, рвоту, у них повышается температура тела. В острой стадии развития заболевания отмечается неврологическая симптоматика. К тяжёлым последствиям пневмонии относится гломерулонефрит, эндокардит, миокардит. Наиболее опасным осложнением воспаления лёгких является сепсис.
Лечение осложнений пневмонии
Наряду с антибактериальной терапией пульмонологи Юсуповской больницы проводят коррекцию осложняющих её состояний. Для восстановления бронхиальной проходимости назначают бронхолитические, муколитические и отхаркивающие средства. Улучшается проходимость бронхов после бронхоскопии. При выраженном метеоризме и высоком стоянии диафрагмы ставят пациенту очистительную клизму. Проводят оксигенотерапию кислородной палатки или маски, при наличии показаний выполняют искусственную вентиляцию лёгких с помощью стационарных или переносных аппаратов ИВЛ.
При сердечно-сосудистых нарушениях применяют кардиотропные средства (коргликон, строфантин-К, дигоксин) и препараты, восстанавливающие микроциркуляцию. Внутривенно вводят среднемолекулярные коллоидные растворы, средства, улучшающие реологические свойства крови, сосудорасширяющие препараты. При токсическом синдроме проводят дозированную инфузионную терапию наряду с адекватным форсированным диурезом. В тяжёлых случаях парентерально вводят глюкокортикоиды. При инфекционно-токсическом шоке врачи Юсуповской больницы проводят плазмаферез. При изменениях кислотно-основного состояния выполняют соответствующую коррекцию.
Врачи клиники проводят адекватную терапию воспаления лёгких, принимают меры профилактики осложнений. Если, невзирая на адекватное лечение, развиваются неблагоприятные последствия, принимают коллегиальное решение в отношении дальнейшего ведения пациента с осложнениями пневмонии на заседании экспертного Совета. Запишитесь на приём к пульмонологу, позвонив по телефону Юсуповской больницы.
Ведение больных внебольничной пневмонией, «не отвечающей» на антибактериальную терапию
Следует признать, что ввиду целого ряда объективных причин до настоящего времени антибактериальная терапия у подавляющего большинства пациентов с внебольничной пневмонией (ВП) носит эмпирический характер. В этих условиях важное практическое значение приобретает тактика ведения больных, «не отвечающих» на проводимое лечение.
Актуальность рассматриваемой проблемы обусловливает тот факт, что неэффективность антибиотикотерапии наблюдается у значительного числа больных переносящих ВП. Известно, что более 17% пациентов с нетяжелой ВП, получающих лечение в амбулаторных условиях, и 6-15% госпитализированных больных «не отвечают» должным образом на проводимую антибактериальную терапию [1, 2]. А среди больных с тяжелым течением пневмонии, исходно поступающих в отделения реанимации и интенсивной терапии (ОРИТ), ухудшение состояния на фоне потенциально эффективной терапии в отдельных исследованиях достигает 40% [3].
Очевидно, что неэффективность лечения напрямую сопряжена с риском неблагоприятного исхода пневмонии. Так, летальность среди больных, «не ответивших» на лечение, значительно выше, чем у пациентов с адекватным ответом на антибиотикотерапию. По некоторым данным у госпитализированных больных с ВП, «не ответивших» на лечение, неатрибутивная летальность достигает 49% [4, 5], а в случае ранней неэффективности терапии сообщается о частоте летальных исходов, составляющей 27% [6].
Другой проблемой, наблюдаемой при неэффективности антибактериальной терапии ВП, является увеличение сроков госпитализации пациента, привлечение целого ряда диагностических исследований, необходимость модификации антимикробной терапии и пр., что ведет к значительному росту прямых затрат на лечение [7].
Согласно современным представлениям под термином «пневмония, не отвечающая на лечение» понимают ситуации, при которых, несмотря на проводимую антибактериальную терапию, не наблюдается адекватный клинический ответ [8].
Общепринятыми сроками оценки эффективности антибактериальной терапии ВП являются первые 48–72 ч. На основании этого критического для больных ВП временного интервала (72 часа от начала лечения) определяют раннюю или позднюю неэффективность антибактериальной терапии.
Помимо этого у госпитализированных пациентов выделяют две разновидности неэффективности лечения [3, 8]. К первой из них относят так называемую прогрессирующую пневмонию или истинное клиническое ухудшение, сопровождающееся развитием, как правило, в первые 72 ч от момента поступления больного в стационар острой дыхательной недостаточностью, требующей вентиляционной поддержки, и/или септического шока. Ухудшение состояния пациента чаще всего связано с неэффективной терапией, развитием осложнений ВП, наличием внелегочных очагов инфекции или с альтернативным пневмонии заболеванием. Известно, в частности, что около 50% больных ВП, находящихся в отделении интенсивной терапии (ОИТ), первоначально поступали в отделение общего профиля (терапевтическое, пульмонологическое), откуда в последующем ввиду прогрессирующего течения заболевания переводились в ОИТ [5]. Позднее прогрессирующее ухудшение состояния больных ВП (спустя 72 часа от начала лечения) чаще всего обусловливается присоединением нозокомиальной суперинфекции либо обострением/декомпенсацией сопутствующих заболеваний внутренних органов [3]. В этом контексте особый интерес представляют данные, свидетельствующие о генетической предрасположенности к генерализованному воспалительному ответу при пневмонии и даже летальному исходу заболевания. Так, известно, что степень тяжести ВП ассоциируется с генетическими изменениями локуса IL-10 (1082) [9, 10]. Другое генетическое отклонение, связываемое с модификацией белка теплового шока 70-2, характеризуется возрастанием риска развития септического шока при пневмонии [11].
Ко второй разновидности неэффективности лечения больных ВП в стационаре относят «персистирующую» пневмонию или пневмонию «не отвечающую» должным образом на антибиотикотерапию. В данном случае имеет место замедленное обратное развитие клинических симптомов заболевания, наблюдаемое в 15-25% случаев [11, 12].
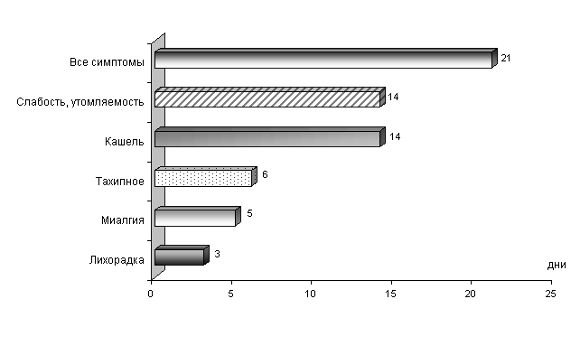
Ожидаемые сроки разрешения клинических симптомов пневмонии у больных, демонстрирующих адекватный «ответ» на антибактериальную терапию, представлены на рисунке 1. Лихорадка на фоне адекватного лечения регрессирует на 2-4 сутки лечения. К числу других критических точек, определяющих эффективность терапии, относят частоту сердечных сокращений и дыхательных движений, показатели систолического артериального давления, сатурация гемоглобина кислородом и пр. (так называемые критерии клинической стабильности ). У больных, ответивших на лечение, среднее время достижения соответствующих значений вышеуказанных критериев составляет 3 суток, напротив, пациентам с персистирующей пневмонией требуется 6 дней и более.
Рисунок 1. Среднее время разрешения клинических симптомов у больных с ВП
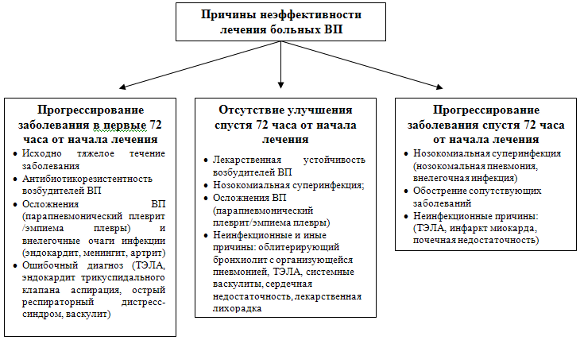
Причинами неэффективности лечения ВП могут быть обострение/декомпенсация сопутствующих заболеваний, присоединение нозокомиальной суперинфекции, а также многочисленные неинфекционные заболеваний, нередко ошибочно принимаемые за пневмонию, а именно, тромбоэмболия ветвей легочной артерии (ТЭЛА), системные васкулиты, сердечная недостаточность, лекарственные пневмопатии, легочные эозинофилии и др. (рис. 2) [14].
Рисунок 2. Причины неэффективности лечения больных с ВП
В значительной части случаев (>40%) неээфективность терапии, как при «прогрессирующей», так и «персистирующей» пневмонии обусловливается инфекционными причинами: это может иметь место как первичная инфекция, вызванная, в частности, лекарственноустойчивыми штаммами возбудителей, так нозокомиальная суперинфекция [3]. При этом в ряду наиболее частых микробиологических находок фигурируют Streptococcus pneumoniae, Legionella pneumophila, Staphylococcus aureus и Pseudomonas aeruginosa 19.
К сожалению, в реальной клинической практике конкретную причину неэффективности антибактериальной терапии ВП не удается установить едва ли не в половине случаев [1].
Выделение представленных вариантов неэффективности лечения ВП имеет важное практическое значение, так как определяет дальнейшую тактику ведения пациента. Очевидно, что модификация антибактериальной терапии оправдана только при прогрессирующей пневмонии, в случаях получения данных микробиологических исследований, указывающих на выделение культуры микроорганизмы с природной или приобретенной устойчивостью к назначавшимся антимикробным препаратам или вновь открывшихся эпидемиологических данных, позволяющих предполагать альтернативную этиологию заболевания.
В определенных клинических ситуациях, когда на фоне улучшения клинической картины к исходу 4-й недели (30 дней) от начала заболевания не удается достичь полного рентгенологического выздоровления, следует говорить о неразрешающейся (медленно разрешающейся) или затяжной ВП [8, 18, 19]. Данный вариант течения заболевания рассматривается отдельно от пневмонии, «не отвечающей» на лечение, и требуют иных подходов к ведению больного.
При этом несколько неожиданным представлялся тот факт, что у пациентов с сопутствующей ХОБЛ частота случаев неэффективность лечения оказалась ниже, что могло быть связано с терапией глюкокортикоидами, обладающими непревзойденным противовоспалительным действием [20]. Впрочем, подтверждение данного предположения требует дополнительных исследований.
В цитируемом исследовании (А. Menеndez и соавт. [1]) не было выявлено взаимосвязи между видом возбудителя ВП и эффективностью антибактериальной терапии. Однако были выявлены существенные различия в эффективности лечения в зависимости от применения того или иного антимикробного препарата (или их комбинации). Примечательно при этом, что в 84% случаев больные получали терапию, соответствовавшую современным рекомендациям по лечению ВП у взрослых (табл.1).
Таблица 1. Анализ неэффективности различных режимов терапии ВП [1]
| Антибиотик | Неэффективность терапии, % | Ранняя неэффективность, % |
| Цефалоспорины III поколения | 16 | 12 |
| Цефалоспорины III поколения + макролиды | 14,8 | 9,8 |
| «Ингибиторозащищенные» аминопенициллины | 14 | 7,2 |
| Фторхинолоны* | 10,4 | 5,6 |
| Другие схемы | 20,2 | 13,9 |
* 89,5% пациентов получали левофлоксацин, 5,7% моксифлоксацин, 4,8% ципрофлоксацин
Авторами было показано, что применение «респираторных» фторхинолонов (прежде всего, левофлоксацина) обусловливает лучший исход заболевания, по-видимому, за счет высокой активности антибиотиков в отношении всех потенциальных возбудителей ВП, включая лекарственноустойчивые штаммы S.pneumoniae [21].
Было показано также, что помимо выбора оптимальной антибактериальной терапии снижение вероятности терапевтической неудачи корреспондировала с предшествующим введением поливалентной пневмококковой вакцины.
В исследовании B.Roson и соавт.[6] была выявлена отчетливая связь между ранней неэффективностью терапии и этиологической структурой заболевания. Отмечено, в частности, что пневмония, вызываемая L.pneumophila и грамотрицательными энтеробактериями, ассоциируется с высокой вероятностью ранней неэффективности антибиотикотерапии. Другим важным фактором риска терапевтической неудачи является назначение антимикробных препаратов, не соответствующих клиническим рекомендациям [6].
С практической точки зрения важно выделить модифицируемые факторы риска, т.е., на которые способен повлиять: а) выбор антибактериальной терапии, конкордантной современным рекомендациям; б) предсказание (с учетом анализа соответствующих клинико-эпидемиологических данных) или установление (на основании результатов экспресс-диагностики) этиологии пневмонии (например, пневмония, вызванная грамотрицательными микроорганизмами, легионеллезная пневмония и пр.) (табл. 2).
Таблица 2. Факторы риска неэффективности лечения больных ВП
| Факторы риска неэффективности | Неэффективность лечения в целом [1] | Ранняя неэффективность лечения [6] | ||
| Снижение риска | Повышение риска | Снижение риска | Повышение риска | |
| Возраст > 65 лет | — | — | 0,35 | — |
| ХОБЛ | 0,60 | — | — | — |
| Заболевания печени | — | 2,0 | — | — |
| Вакцинация | 0,30 | — | — | — |
| Плевральный выпот | — | 2,7 | — | — |
| Мультилобарная инфильтарация | — | 2,1 | — | 1,81 |
| Абсцедирование | — | 4,1 | — | — |
| Лейкопения | — | 3,7 | — | — |
| IV и V классы риска по шкале PORT | — | 1,3 | — | 2,75 |
| Легионеллезная пневмония | — | — | — | 2,71 |
| Пневмония, вызванная грамотрицательными микроорганизмами | — | — | — | 4,34 |
| Терапия «респираторными» фторхинолонами | 0,5 | — | — | — |
| Антибактериальная терапия, соответствующая рекомендациям | — | — | 0,61 | — |
| Антибактериальная терапия, не соответствующая рекомендациям | — | — | — | 2,51 |
Другой важной проблемой, характерной для амбулаторной практики лечения ВП и обусловливающей значительное число случаев неэффективности терапии, является низкая комплаентность (т.е. приверженность врачебным рекомендациям) пациентов. Справедливость этого заключения многократно подтверждалась результатами клинических исследований, демонстрировавших значительное снижение эффективности антибиотикотерапии ВП при несоблюдении пациентами предписанного режима лечения 28. Более широкое применение антибиотиков с оптимальными фармакологическими характеристиками (кратность приема 1-2 раза в сутки, приемлемый профиль безопасности и пр.) в реальной клинической практике позволит снизить количество случаев неэффективности терапии.
Важнейшим моментом ведения пациентов с ВП является оценка тяжести состояния больного, возможно требующего госпитализации и принципиально иных подходов к антибактериальной терапии. В настоящее время известен целый ряд специализированных шкал, на основании которых прогнозируется риск летального исхода и даются рекомендации по выбору места лечения. Однако стоит помнить о том, что в ряде случаев шкалы имеют свои ограничения. Так, например, получившая широкое распространение шкала PORT [22] предполагает исследование целого ряда биохимических параметров, включая мочевину, натрий, глюкозу, гематокрит, рН артериальной крови и др., что недоступно в амбулаторно-поликлинических учреждениях и большинстве стационаров РФ. Определенные перспективы для решения вопроса о месте лечения пациентов с ВП в настоящее время связывают с использованием прогностических шкал. В этом плане более предпочтительны прогностические шкалы CURB-65/CRB-65 [30]. Однако любая из прогностических шкал является только ориентиром в выборе места лечения и в каждом конкретном случае этот вопрос должен решаться лечащим врачом пациента индивидуально. Иными словами, определение места лечения больного ВП остается клиническим решением, которое не способен подменить ни один из существующих алгоритмов оценки прогноза заболевания.
Задержка с началом антибиотикотерапии более чем на 4-8 часов также является важным фактором риска неэффективности лечения [31]. В этой связи целесообразно введение первой дозы антибиотика сразу же после установления предварительного диагноза пневмонии, например, на догоспитальном этапе силами бригады скорой помощи. Необходимо обратить внимание на тот факт, что зачастую в стационарах не поддерживается необходимая преемственность лечения и нередки случаи произвольной модификации антибиотикотерапии или задержки с ее проведением при переводе больного из отделения в отделение.
Другим важным мероприятием, способным повысить эффективность лечения является оценка клинико-эпидемиологических данных, позволяющих актуализировать перечень возбудителей пневмонии (табл. 3) и, соответственно, проводить целенаправленную антибиотикотерапию.
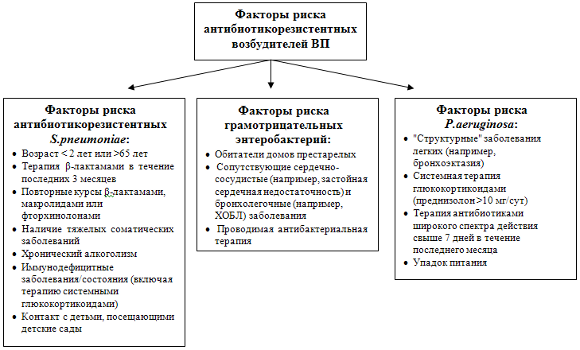
Частой причиной неэффективности лечения ВП является недооценка региональной ситуации по антибиотикорезистентности ключевых возбудителей пневмонии и отсутствие какой-либо настороженности в вопросах выявления факторов риска лекарственной устойчивости микроорганизмов (рис. 3). Важно при этом подчеркнуть, что резистентность к макролидам и фторхинолонам (ципрофлоксацин), может быть причиной терапевтической неудачи, в тоже время случаев неэффективности терапии ВП «новыми» фторхинолонами (левофлоксацин, моксифлоксацин, гемифлоксацин), обусловленной антибиотикорезистентностью, не зарегистрировано или они единичны. В этой связи стоит отметить, что с 1991 по 2005 гг. в РФ был выделен всего лишь один штамм S.pneumoniae, устойчивый к левофлоксацину (МПК > 8 мг/л), и три штамма пневмококка с умеренной резистентностью к моксифлоксацину [33].
Рисунок 3. Факторы риска выявления антибиотикорезистентных микроорганизмов
Ведение пациентов с ВП, «не отвечающей» на лечение, предполагает следующую последовательность действий:
4) перевод больного на более высокий уровень лечения (т.е. госпитализация больного в случае первоначального амбулаторного лечения или перевод пациента из отделения общего профиля в ОРИТ);
5) пересмотр тактики антибактериальной терапии;
6) проведение целенаправленного диагностического поиска.
Очевидно, что, в первую очередь, следует пересмотреть анамнестические, эпидемиологические и клинические данные, что позволит в части случаев утвердиться в альтернативной этиологии пневмонии, проанализировать известные факторы риска инфицирования полирезистентными штаммами микроорганизмов и, как следствие этого, осуществить последующую модификацию антибактериальной терапии с учетом выявленных причин терапевтической неудачи.
Безусловным подспорьем при этом могут быть результаты микробиологической диагностики (выделение культуры возбудителя и определение его чувствительности к антибиотикам), которые чаще всего доступны на 2-3 сутки от начала лечения. Впрочем, стоит заметить, что по некоторым данным целенаправленная модификация антибактериальной терапии (с учетом результатов микробиологической диагностики) характеризуется сравнимой с эмпирически назначенным лечением летальностью [34].
В отсутствии специфического микробиологического диагноза привлечение дополнительных методов инструментального (прежде всего, лучевого) и лабораторного обследования больных ВП, «не отвечающих» на лечение, способно установить причину неэффективности антибактериальной терапии в 73% случаев [3].
Экспресс-метод определения пневмококкового антигена в моче позволяет уточнить этиологию заболевания и прервать или, напротив, актуализировать (при отрицательном результате теста) поиск иных причин неэффективности лечения. Кроме этого, положительный результат теста позволит помочь в интерпретации данных микробиологической диагностики.
Перспективным является и применение иммунохроматографического теста с определения в моче растворимого антигена Legionella pneumophila серогруппы I, что позволяет без промедления изменить тактику лечения с назначением макролидов или «респираторных» фторхинолонов.
При ухудшении состояния больного и прогрессировании симптомов заболевания в обязательном порядке необходимо проводить повторные посевы крови, так как в данном случае возникает риск развития бактериемии. Несмотря на предшествующую антибиотикотерапию данное исследование имеет большую диагностическую ценность [35], так как в случае положительного результата посева крови на фоне адекватной антибактериальной терапии можно сделать вывод о наличии антибиотикорезистентных штаммов возбудителей, либо о появлении других очагов инфекции (например, эндокардит).
В последние годы все большее внимание привлекает исследование сывороточного уровня С-реактивного белка (СРБ) и прокальцитонина 37. Показано, что наиболее высокая концентрация СРБ отмечается у пациентов с тяжелой пневмококковой или легионеллезной пневмонией. Уровень прокальцитонина коррелирует с тяжестью состояния пациентов с ВП и может быть предиктором развития осложнений и неблагоприятного исхода.
Следующим этапом является выявление иммунологических нарушений и последующая их коррекция, наряду с пересмотром тактики антибактериальной терапии. В настоящее время нередки случаи диагностирования пневмоцистной пневмонии (Рneumocystis jiroveci) являющейся основным клиническим проявлением у ВИЧ-инфицированных пациентов. В этой связи всем, поступающим в стационар пациентам, показан иммуноферментный анализ для обнаружения антител к ВИЧ.
И конечно следует помнить о том, что неэффективность лечения может быть обусловлена внелегочными очагами инфекции (инфекции кожи, мочевых путей, брюшной полости, катетер-ассоциированные инфекции), в том числе нозокомиального характера, что обусловливает дальнейший диагностический поиск и микробиологическое исследование актуального материала.
В числе необходимых методов диагностики, применяемых при ведении пациентов с ВП, «не отвечающей» на лечение, стоит упомянуть компьютерную томографию органов грудной клетки и фибробронхоскопию, позволяющие заподозрить, а порой и диагностировать альтернативное пневмонии заболевание [40, 41]. Компьютерная томография помимо исключения неинфекционных заболеваний (например, бронхиолит с организующейся пневмонией) позволяет диагностировать целый ряд других причин неэффективности лечения – ограниченный плевральный выпот, абсцесс легкого и пр.
Бронхоскопия позволяет выявить ряд альтернативных патологических процессов, а микробиологическое исследование материала бронхоальвеолярного лаважа обладает большей ценностью, чем рутинное культуральное исследование мокроты. Так, например, в одном из исследований у 44% больных с ВП, «не ответившей» на лечение, этиология заболевания была установлена при бронхоскопии [42].
Конкретизированный анализ причин неэффективности лечения ВП и способов их коррекции представлен в таблице 4.
Таблица 4. Причины неэффективности лечения ВП и способы их коррекции
| Предполагаемая причина неэффективности терапии | Метод коррекции |
| Неадекватная антибактериальная терапия | Пересмотр лечения в соответствии с требованиями национальных рекомендаций |
| Предполагаемая низкая комплаентность пациента | Госпитализация больного, назначение парентеральной терапии |
| Первоначальная недооценка тяжести состояния больного | Госпитализация, перевод в ОРИТ |
| Предполагаемая лекарственная устойчивость микроорганизмов | Пересмотр терапии в пользу антибиотиков, характеризующихся низкой антибиотикорезистентностью (учет данных микробиологической диагностики) |
| Внелегочные очаги инфекции (эндокардит, менингит и пр.) | Посев крови, диагностический поиск, модификация антибактериальной терапии |
| Осложнения пневмонии (абсцесс легкого, эмпиема плевры) | Диагностика. Торакоцентез. Пересмотр тактики антибактериальной терапии с учетом актуальных возбудителей |
| Альтернативный диагноз (ТЭЛА, эндокардит трикуспидального клапана облитерирующий бронхиолит с организующейся пневмонией, системные васкулиты и пр.) | Диагностический поиск: компьютерная томография, бронхоскопия и пр. |
| Нозокомиальная суперинфекция | Своевременная диагностика, адекватная антибактериальная терапия |
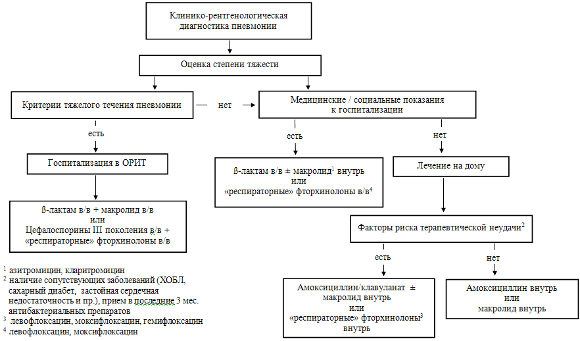
В большинстве случаев при ранней неэффективности адекватной (в соответствии с требованиями рекомендаций – рис. 4) терапии, при отсутствии у больных каких-либо известных факторов риска неэффективности, ухудшение состояния больного обусловлено исходной тяжестью состояния пациента и возможно неадекватным «ответом» организма на лечение. Каких-либо рекомендаций по возможным направлениям антибактериальной терапии в данном случае не существует, за исключением того, что комбинированная антибиотикотерапия (?-лактам+макролид) является более эффективной, чем монотерапия у пациентов с тяжелой бактериемической пневмококковой пневмонией [43, 44]. Исследования, результаты которых свидетельствовали бы о необходимости и целесообразности модификации терапии в пользу тех или иных антибиотиков в данной клинической ситуации, отсутствуют.
Рисунок 4. Алгоритм эмпирической антибактериальной терапии ВП у взрослых
Напротив, тщательный анализ анамнестических, клинических и лабораторных данных, который бы свидетельствовал о наличии факторов риска потенциально «не прикрытых» антибиотиками возбудителей ВП, обосновывает расширение эмпирической антибактериальной терапии до получения результатов диагностических исследований. Так, например, предположение о возможном инфицировании «атипичными» микроорганизмами (C. pneumoniae, M. pneumoniae, Legionella spp.) требует пересмотра тактики лечения в пользу макролидов либо «респираторных» фторхинолонов.
Очевидно, что выявление таких осложнений пневмонии, как абсцесс легкого и эмпиема плевры обусловливает необходимость назначения антимикробных препаратов, активных в отношении предсказуемых возбудителей (Klebsiella spp., Staphylococcus aureus, анаэробы).
Диагностированные иммунологические нарушения, безусловно, требуют специфической коррекции. В ряде случаев, например, при тяжелой пневмонии у лиц с предполагаемой иммуносупрессией, у пациентов с осложненным течением ВП (абсцедирование, эмпиема плевры) возможно применение препаратов IgG и IgМ для внутривенного введения, гранулоцитарного колониестимулирующего фактора (Г-КСФ) [45, 46].
У больных с тяжелой пневмонией и септическим шоком, пациентов с лейкопенией может применяться активированный дротрекогин-альфа, продемонстрировавший в клинических исследованиях снижение летальности на 9,8% [47].
При развитии острой дыхательной недостаточности (особенно у пациентов с ХОБЛ, наличие в анамнезе эпизодов венозного тромбоза, ТЭЛА) целесообразно применение низкомолекулярных гепаринов. В случае недостаточности коры надпочечников или при подозрении на таковую (предшествующий прием системных глюкокортикоидов, например пациенты с тяжелым течением ХОБЛ), а также при «рефрактерном» септическом шоке и необходимости введения высоких доз вазопрессоров применяются гидрокортизон.