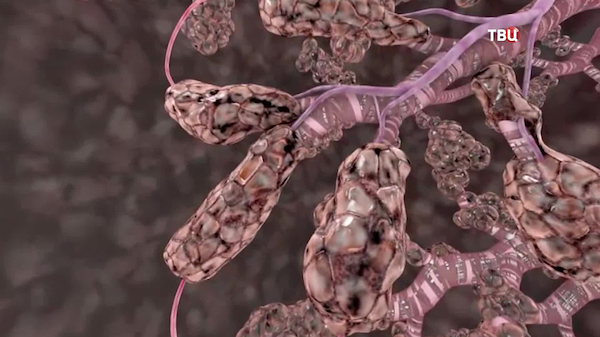
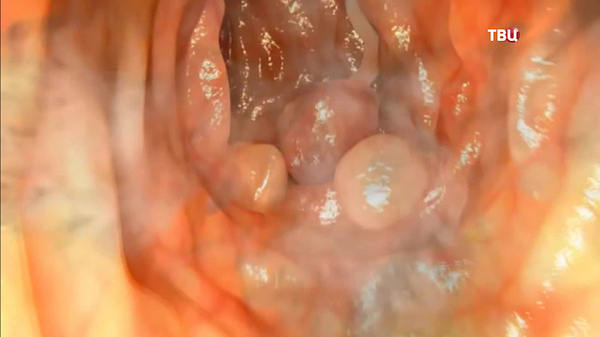
что делать если перепарил вейп и тошнит болит голова
Болит голова от электронных сигарет, почему и что с этим делать
Последствия курения вейпа
Ответить, к чему может привести парение, безопасен ли вейп, – сложно даже врачам и ученым. Сертификата от ВОЗ нет, девайсы глубоко не исследованы. Остается анализировать информацию, которая есть у пользователей.
Приятные
Вредит электронная сигарета (ЭС) меньше, чем бумажная. С этим не поспоришь.
Неприятные
Но и е-сигарета не безобидна, как пытаются заверить ее производители и заядлые парильщики. Из-за отдельных преимуществ e-cigarette вейперы стали пользоваться продуктами в любом месте, в любое время, паря как угодно долго. Это ошибка, ведь в жиже тоже есть опасные вещества.
Мнимая безопасность нарушает ориентацию. Пользователь ЭС не чувствует, сколько он парит, как часто. А это грозит «передозом» компонентами заправки (даже неопасными), в особенности в аэрозолях. Возможны неожиданные проявления организма. И почему болит и жжет в глотке, если эта милая забава безвредна?
От электронной сигареты кружится голова
В условиях современного мира с каждым годом все популярней становятся электронные сигареты. У них есть целый ряд преимуществ над традиционными изделиями: они пожаробезопасны, при их использовании меньше отравляющих элементов попадает в организм, а также ними можно пользоваться в общественных местах.
Однако многие курильщики отмечают возникновение головных болей после использования данного девайса. С чем это связано и как облегчить состояние?
Почему болит голова от электронных сигарет
Во время курения данного девайса организм получает меньше отравляющих веществ, нежели при использовании обычных сигарет. Имея стаж курения 2-3 года и больше, у курильщика появляется зависимость от никотина.
При переходе на электронные сигареты количество поступающего в организм никотина снижается и у человека со временем начинается отвыкание.
В период отвыкания организм выделяет простагландины, которые и способствуют возникновению головных болей. Как правило, спустя несколько дней самочувствие улучшается.
Также существует другая причина, по которой может болеть голова – злоупотребление данными электронными девайсами.
Многие заядлые курильщики часто забывают о том, что хотя в составе жидкостей для заправки отсутствуют смолы и другие отравляющие организм вещества, в них содержится никотин.
Достаточно часто курильщики для получения прежних ощущений начинают часто использовать гаджет, что в большинстве случаев ведет к острому отравлению никотином. Когда никотин чрезмерно воздействует на ЦНС, происходит сокращение сосудов головного мозга курильщика, из-за чего и возникает болевой синдром.
Как понять, что причина головной боли кроется в использовании новомодного гаджета?
Головная боль может развиться вследствие многих причин. К наиболее распространенным относятся мигрень, гипертония, усталость шейных мышц, наличие различных инфекционных и воспалительных реакций в организме.
Головные боли от использования электронного девайса имеет ряд особенностей:
Если от новомодного гаджега у вас возникают головные боли, существует вероятность развития никотиновой абстиненции, симптомами которой также являются:
Если возникают вышеперечисленные симптомы – у курильщика развивается абстинентный синдром – сложный процесс, который развивается в организме человека при снижении привычной дозы никотина.
После использования вместо традиционных табачных изделий электронных девайсов могут возникнуть различные неприятные ощущения. Как правило, такие ощущения проявляются признаками отказа от курения табака: организм находится в зависимости от табака и нуждается в привычной дозе никотина, а не получая ее, начинает бунтовать.
Что может испытывать человек заменивший курение обычных сигарет электронным гаджетом:
Если какие-либо из вышеперечисленных симптомов сохраняются в течение длительного времени, необходима помощь специалиста.
Почему от электронной сигареты может болеть голова
Те, кто употребляет электронные сигареты, часто интересуются: существуют ли какие-то отрицательные эффекты от их использования? Разумеется, о том, что курение вредит здоровью, вы и так знаете.
На самом ли деле электронные сигареты так безвредны, как нам кажется? Или же они тоже способны нанести организму вред, как это делают сигареты обычные? Каких последствий для здоровья следует остерегаться?
Начнём с наиболее распространённой проблемы: у многих от электронных сигарет болит голова.
Причина того, что у вас появляются болезненные ощущения, как правило, заключается в том, что доза никотина слишком велика.
Постарайтесь в дальнейшем не повышать содержание никотина в вашем электронном устройстве.
Если вы стараетесь бросить обычные сигареты при помощи электронных, это станет стрессом не только для вашей психики, но и для физиологии.
Данное обстоятельство является ещё одной причиной, которая способна вызвать головную боль. Когда вы решили перейти на электронные устройства, в вашем мозгу начинают происходить изменения на уровне химических реакций.
Всё в совокупности может вылиться в боль. Однако, как правило, через несколько дней вы сможете отметить улучшение самочувствия.
Первое, что потребуется сделать — отказаться от табака, заменив его более безопасными для здоровья альтернативными веществами, которые присутствуют в электронных устройствах.
Но, как правило, такие эффекты проявляются в качестве симптомов отмены при отказе от привычного курения: организм зависим от табака и нуждается в никотине, а, не получая его, бунтует.
Итак, давайте постараемся узнать, какие именно сюрпризы ждут людей, решивших перейти на использование гаджетов.
Какие проблемы могут поджидать вас при их курении, и каким образом они повлияют на здоровье? И вообще — стоит ли переходить с обычных сигарет на электронные, для того чтобы сберечь своё здоровье?
Прежде всего, следует сказать, что многие люди, когда они переходят на электронные сигареты, такими вопросами не задаются, да и симптомов, перечисленных ниже, они не испытывают.
Но, если вы нашли какие-то из данных признаков у себя и они сохраняются в течение долгого времени, вам следует посетить доктора.
Полный отказ от курения – дело добровольное, подтолкнуть к нему человека, не желающего бросать, практически невозможно. Однако если вы замечаете описанные симптомы слишком часто, стоит задуматься и, возможно, бросить. А если решите отказаться от привычки, то советуем делать это резко. Практика показывает, что это более эффективный метод, чем постепенное сокращение объемов курения.
Но знание, почему, когда куришь, кружится голова, способно улучшить качество вашей жизни даже без отказа от никотина. Главное – не ограничиваться знанием рекомендаций, а активно их применять.
Статья № 44: Симптомы отравления электронными сигаретами
Также современное общество все больше увлекается курением электронных сигарет и различных смесей. При затяжке электронной сигаретой человек ощущает приятный вкус и аромат, в отличие от традиционного удара в глотку обычными сигаретами. Эффект накуренности приходит немного позже — по этой причине, начинающий вейпер (любитель электронного дыма), подолгу затягивается своим девайсом, что в итоге вызывает передозировку.
При том, что этот способ потребления никотина считают намного безопасней, чем традиционное курение, он также оказывает огромное пагубное влияние. Виной этому выступает жидкость для заправки электронных сигарет, которая состоит из разнообразных химических элементов, несовместимых с человеческим организмом. Вред курения на человеческий организм и от электронных сигарет весьма ощутим.
Симптомокомплекс отравления электронной сигаретой, идентичен традиционным сигаретам. А именно:
Что делать
Симптомы могут возникать, как по отдельности, так и все вместе. Никотин выводится с организма приблизительно один – два часа. Легкая передозировка может сама пройти за это время. Если же вы столкнулись с более серьезной, нужно предпринять следующие шаги:
1. Вызвать врача, либо бригаду скорой помощи.
2. До приезда врача пить как можно больше жидкости.
3. Свободный доступ свежего воздуха.
4. Подышать парами нашатырного спирта, или эфирных масел.
Пагубные последствия курения
При попадании табачного дыма в организм, курильщик повреждает не только свои лёгкие. В случае длительной зависимости от сигарет, страдают все органы и системы.
никотин раздражает голосовые связки, в результате чего голос становится грубее.
Вздутие живота. Как с ним бороться?
Частыми признаками проблем с пищеварением становятся вздутие живота и тяжесть в желудке. Вздутие возникает из-за скопления газов в кишечнике, которое может происходить и в норме. Однако при чрезмерном газообразовании (метеоризме) человек начинает чувствовать дискомфорт и ощущение распирания. Игнорировать проблему однозначно не стоит, даже если она слабо выражена.
Почему возникает вздутие?
Вздутие живота и метеоризм могут быть вызваны разными причинами. Но в любом случае это симптомы, указывающие на возможные проблемы с пищеварительной системой. Повышенным газообразованием сопровождается подавляющее большинство заболеваний желудочно-кишечного тракта (ЖКТ). Одной из причин вздутия может являться аэрофагия – заглатывание воздуха во время еды. Происходить такое может из-за разговоров во время застолий, во время быстрых перекусов на ходу и вследствие таких факторов, как курение, некачественные челюстные протезы и др.
Даже у полностью здоровых людей метеоризм может появляться при употреблении следующих продуктов питания:
Что делать, чтобы вздутие не проявлялось?
Простые правила, снижающие риск возникновения метеоризма:
Перед большим застольем или при переедании о предотвращении вздутия * лучше позаботиться заранее. Для этого можно принять капсулу Креон ® 10000 во время еды или сразу после нее. Активные вещества, которые содержатся в препарате, помогают естественному пищеварению, снижая риск появления дискомфорта и тяжести после приема пищи.
Препараты при вздутии живота
Помочь в борьбе со вздутием живота, вызванным недостатком пищеварительных ферментов, могут препараты, содержащие ферменты, сходные с теми, что вырабатывает наш организм.
Что должен «уметь» препарат для улучшения пищеварения? 5
Преимущества Креон ® :
Узнать подробнее, чем отличается Креон ® от других препаратов «>можно здесь.
Главный онколог «СМ-Клиника» рассказал о вреде электронных сигарет и вейпов
Тяжёлые заболевания печени и лёгких, головная боль и тошнота, кариес и пародонтоз. Рубрика «Важно знать» предостерегает от курения электронных сигарет.
Электронные сигареты не теряют популярности, несмотря на то что ещё недавно сеть наводняли видео с взрывающимися в руках вейпами. Производители уверяют, что модели усовершенствованы и больше не опасны. Но даже если сигареты и не искрят, вреда от парения меньше не стало. Новые версии работают по старому принципу: путём нагревания специальной жидкости внутри.
Эдуард Бордаев, эксперт лаборатории судебных экспертиз:
− Самую большую опасность представляет глицерин с пропиленгликолем, которые при горении образуют канцерогены − формальдегид и акролеин.
Накопление этих веществ в организме способствует развитию тяжёлых заболеваний печени и лёгких. Бесконтрольное парение может не только нанести вред здоровью: вызвать головную боль, тошноту, слабость, но и привести к смерти. Так, в 2019 году от загадочной болезни лёгких в США погибли шесть человек, 450 были госпитализированы. Все они курили электронные сигареты.
Юрий Вяльба, нарколог:
− Когда человек вдыхает пропиленгликоль, у него происходит обволакивание поверхности альвеол опасным составом и образуется плёнка, которая не даёт кислороду попадать в лёгкие, вследствие чего возникает кислородное голодание.
Также в состав жидкостей входят различные химические добавки и ароматизаторы. Только в одной заправке их может быть до 16 видов. Об этом производители если и пишут на упаковке, то очень мелким шрифтом, привлекая внимание натуральностью компонентов.
Дмитрий Сендеров, маркетолог:
− В состав включают, например, таёжный морс – напиток на основе спелых сибирских ягод и чистой колодезной воды. У человека, который видит это название, создаётся ощущение некой натуральности.
Табачные компании вводят в заблуждение потребителей и когда говорят о низком содержании никотина. В большинстве случаев его уровень значительно завышен по сравнению с тем, что указано на упаковке. Врачи уверяют: бросить курить с помощью электронной сигареты сложнее, чем кажется. Она приятная на вкус, не имеет резкого запаха и всегда под рукой.
Александр Серяков, врач-онколог:
− Человек, который подсел на этот продукт, использует его чаще, поэтому доза вредных веществ сопоставима с курением обычных сигарет.
И если при курении обычных сигарет дозу потребления никотина контролировать можно, то в случае с электронными − нет. Особенно если в них содержатся ментоловые добавки. Они облегчают процесс курения, а значит будет хотеться ещё. Да и сам мятный холодок не так уж безобиден.
Юрий Вяльба, нарколог:
− Ментол является бактерицидным веществом. Вдыхая его внутрь лёгких, человек убивает естественную микрофлору, лёгкие становятся мало защищёнными от агрессии в виде бактерий и вирусов.
Но это не значит, что жидкости на основе фруктов и ягод безопаснее. В них содержится большое количество подсластителей. При попадании в ротовую полость вместе с дымом сахар способствует развитию бактерий. Так что увлечение парением легко может привести к кариесу, стоматиту и пародонтозу.
Лечение головной боли напряжения и мигрени
Головную боль можно назвать одной из наиболее частых жалоб при обращении к врачу. К самым распространенным первичным цефалгиям относится головная боль напряжения [G44.2]. Выделяют эпизодическую и хроническую формы головной
Головную боль можно назвать одной из наиболее частых жалоб при обращении к врачу.
К самым распространенным первичным цефалгиям относится головная боль напряжения [G44.2]. Выделяют эпизодическую и хроническую формы головной боли напряжения [1, 6].
Диагностические критерии эпизодической головной боли напряжения следующие.
1. Как минимум 10 эпизодов головной боли в анамнезе, отвечающих пунктам 2–4. Число дней, в которые возникала подобная головная боль — менее 15 в месяц (менее 180 в год).
2. Длительность головной боли от 30 мин до 7 дней.
3. Наличие как минимум 2 из нижеперечисленных характеристик:
4. Наличие перечисленных ниже симптомов:
5. Наличие как минимум одного из перечисленных ниже факторов:
Эпизодическая головная боль напряжения встречается у людей всех возрастов независимо от пола.
Чаще всего эпизодическая головная боль провоцируется усталостью, длительным эмоциональным напряжением, стрессом. Механизм ее возникновения связан с длительным напряжением мышц головы.
Боль отличается постоянством и монотонностью, сдавливающим или стягивающим характером. Локализуется в затылочно-шейной области, часто становится диффузной.
Эпизодическая головная боль напряжения проходит после однократного или повторного приема ацетилсалициловой кислоты (АСК) — АСК «Йорк», анопирина, аспирина, упсарина упса, ацифеина (для детей старше 2 лет разовая доза составляет 10–15 мг/кг, кратность приема — до 5 раз в сутки; для взрослых разовая доза варьирует от 150 мг до 2 г, суточная — от 150 мг до 8 г, кратность применения — 2–6 раз в сутки) или ацетаминофена: панадола, парацетамола, проходола, цефекона, далерона, эффералгана (разовые дозы для детей 1–5 лет — 120–240 мг, 6–12 лет — 240–480 мг, взрослым и подросткам с массой тела более 60 кг — 500 г, кратность назначения препарата — 4 раза в сутки), а также после полноценного отдыха и релаксации.
Хроническая головная боль напряжения аналогична эпизодической головной боли, однако средняя частота эпизодов головной боли значительно выше: более 15 дней в месяц (или более 180 дней в год) при длительности заболевания не менее 6 мес.
Хроническая головная боль напряжения возникает на фоне продолжительного стресса и не проходит до тех пор, пока не будет устранена вызвавшая ее причина.
Пациенты с хронической головной болью испытывают тревогу и подавленность. Головная боль всегда двусторонняя и диффузная, но наиболее болезненная зона может мигрировать в течение дня. В основном головная боль тупая, средней степени выраженности, возникает в момент пробуждения и может длиться в течение всего дня, но не усиливается при физической нагрузке. Большинство пациентов описывают головную боль как ежедневную, непрекращающуюся в течение длительного времени с короткими интервалами ремиссий. Очаговая неврологическая симптоматика при этом заболевании не выявляется. Рвота, тошнота, фото- и фонофобия и транзиторные неврологические нарушения не характерны.
Диагноз хронической головной боли напряжения следует рассматривать в качестве диагноза исключения. В первую очередь данное заболевание стоит дифференцировать с мигренью и состоянием, вызванным отменой анальгетиков. Оба заболевания могут сосуществовать с хронической головной болью напряжения. С помощью нейрорадиологических методов исследования следует исключить такую возможную причину повышения внутричерепного давления, как опухоль мозга.
Хроническая головная боль плохо поддается лечению. Большинство пациентов еще до обращения к врачу начинают принимать большое количество обезболивающих препаратов, и поэтому сопутствующим состоянием часто является головная боль вследствие отмены анальгетиков. Использование лекарственных средств, уменьшающих мышечное напряжение, и более сильных анальгетиков не всегда приносит успех, но может привести к осложнениям со стороны желудочно-кишечного тракта. Наиболее эффективным препаратом является амитриптилин в дозе 10–25 мг 1–3 раза в сутки. При его неэффективности целесообразен курс психотерапии.
Мигрень [G43] — это хроническое состояние с непредсказуемыми, остро возникающими приступами головной боли.
Слово «мигрень» имеет французское происхождение («migraine»), а во французский язык оно пришло из греческого. Термин «гемикрания» впервые был предложен Галеном. Первая клиническая характеристика мигрени («гетерокрании») относится ко II в. нашей эры и принадлежит Areteus из Cappadocia. Однако уже в папирусах древних египтян были обнаружены описание типичной мигренозной атаки и рецепты лекарственных средств, применяемых для устранения головной боли.
По данным разных авторов, распространенность мигрени колеблется от 4 до 20% случаев в общей популяции. Мигренью страдают 6–8% мужчин и 15–18% женщин. Она является вторым по частоте видом первичной головной боли после головной боли напряжения. Принято считать, что каждый восьмой взрослый страдает от мигрени. По данным мировой статистики, 75–80% людей хотя бы один раз в жизни испытали приступ мигрени [1, 2, 10, 19].
Мигрень — заболевание лиц молодого возраста, первый приступ отмечается до 40-летнего возраста, а пик заболеваемости приходится на 12–38 лет. До 12 лет мигрень чаще встречается у мальчиков, после пубертата — у лиц женского пола. У женщин приступы мигрени регистрируются в 2–3 раза чаще, чем у мужчин [14].
Немаловажную роль в развитии мигрени играет наследственная предрасположенность. У 50–60% больных родители страдали мигренью. У детей заболевание встречается в 60–90% случаев, если приступы мигрени отмечались у обоих родителей. В 2/3 случаев заболевание передается по линии матери, в 1/3 случаев — по линии отца [17, 23].
Патогенез мигрени чрезвычайно сложен, многие его механизмы до конца не изучены [4, 16, 20, 21, 22, 24]. Для возникновения приступа мигрени необходимо взаимодействие множества факторов: нейрональных, сосудистых, биохимических. Современные исследователи полагают, что церебральные механизмы являются ведущими в возникновении приступа мигрени.
С 1988 г. применяют классификацию и критерии диагностики мигрени, предложенные Международным обществом по изучению головной боли [15, 18]. Таким образом, в настоящий момент выделяют:
80% всех случаев мигрени приходятся на мигрень без ауры. Диагностическими критериями этой формы мигрени являются следующие.
1. Не менее 5 приступов, соответствующих перечисленным в пунктах 2–5 критериям.
2. Длительность головной боли от 4 до 72 ч (без терапии или при неэффективной терапии).
3. Головная боль соответствует не менее чем 2 из нижеперечисленных характеристик:
4. Головная боль сочетается с одним из нижеперечисленных симптомов:
5. Как минимум один фактор из нижеперечисленных:
Мигрень с аурой встречается значительно реже (20% случаев). Диагностические критерии мигрени с аурой идентичны мигрени без ауры, но в первом случае добавляются дополнительные критерии, характеризующие ауру.
В зависимости от характера фокальных неврологических симптомов, возникающих во время ауры, выделяют несколько форм мигрени: наиболее часто встречающуюся — офтальмическую (ранее «классическую») и редкие (2% случаев мигрени с аурой) — гемиплегическую, базилярную, офтальмоплегическую и ретинальную.
Факторы, провоцирующие возникновение приступа мигрени, многообразны: психотравмирующая ситуация, страх, положительные или отрицательные эмоции, шум, яркий мерцающий свет, переутомление, недосыпание или избыточный сон, голод, употребление в пищу шоколада, какао, кофе, орехов, сыра, красного вина, пребывание в душном помещении, резкие запахи, определенные климатические и метеорологические условия, применение препаратов, активно влияющих на состояние сосудов (нитроглицерин, гистамин и др.), менструальный цикл [24].
Клинические проявления мигрени подразделяются на 4 фазы, большинство из которых незаметно переходят одна в другую на протяжении всей атаки. Продромальную фазу испытывают 50% больных. Симптомы ее возникают скрытно и развиваются медленно на протяжении 24 ч. Клиническая картина включает в себя изменения эмоционального состояния (обостренное или сниженное восприятие, раздражительность), снижение работоспособности, тягу к конкретной пище (особенно сладкой), чрезмерную зевоту. Часто эти симптомы удается выявить только при целенаправленном опросе пациента.
Зрительные симптомы являются наиболее часто описываемыми нарушениями мигренозного приступа с аурой.
В типичных случаях пациент видит вспышки света (фотопсии), мерцающие зигзагообразные линии. Сенсорные симптомы могут возникать в виде покалывания и онемения в руках, дисфазии и других речевых расстройств, которые вызывают сильный стресс у больного. Эти симптомы длятся не менее 4 и не более 60 мин и фаза головной боли возникает не позже, чем через 60 мин после ауры. Головная боль пульсирующего характера, чаще локализуется в одной половине головы, но может быть и двусторонней, усиливается при движении и физическом напряжении, сопровождается тошнотой и рвотой, свето- и шумобоязнью. Является наиболее стойким симптомом мигрени и длится от 4 до 72 ч. В постдромальной фазе, длительностью до 24 ч, после стихания головной боли, больные испытывают сонливость, вялость, разбитость, боль в мышцах. У некоторых пациентов возникают эмоциональная активация, эйфория.
К осложнениям мигрени относят мигренозный статус и мигренозный инсульт. Мигренозный статус — это серия тяжелых, следующих друг за другом приступов, сопровождающихся многократной рвотой, со светлыми промежутками, длящимися не более 4 ч, или 1 тяжелый и продолжительный приступ, продолжающийся более 72 ч, несмотря на проводимую терапию. Риск возникновения инсульта у пациентов, страдающих мигренью без ауры, не отличается от такового в популяции. При мигрени с аурой мозговой инсульт возникает в 10 раз чаще, чем в популяции. При мигренозном инсульте один или более симптомов ауры не исчезают полностью через 7 дней, а нейрорадиологические методы исследования выявляют картину ишемического инсульта.
В межприступном периоде в неврологическом статусе больных мигренью, как правило, отклонений не наблюдается. В 14–16% случаев, по данным О. А. Колосовой (2000), имеют место нейроэндокринные проявления гипоталамического генеза (церебральное ожирение, нарушения менструального цикла, гирсутизм и т. п.), у 11–20% больных в соматическом статусе выявляется патология желудочно-кишечного тракта.
Данные дополнительных методов исследований не информативны. С помощью исследования, проведенного нейрорадиологическими методами в межприступный период, патологических изменений обнаружить не удается. Лишь при частых и тяжелых приступах мигрени в веществе головного мозга выявляют участки пониженной плотности, расширение желудочков мозга и субарахноидальных пространств [3, 11].
При анализе характера приступа мигрени и критериев его диагноза необходимо обращать внимание на такие симптомы, как:
Данные симптомы требуют детального неврологического обследования и проведения нейрорадиологических методов исследования (КТ, МРТ) для исключения текущего органического процесса.
Дифференциальный диагноз мигрени проводят: с головной болью при органическом поражении мозга (опухоль, травма, нейроинфекция); головной болью при синуситах; головной болью при артериальной гипертензии; головной болью напряжения и пучковой (кластерной) головной болью; эпилепсией; абузусной головной болью.
Методы лечения мигрени подразделяется на превентивную терапию и терапию острого болевого приступа. Превентивная терапия направлена на снижение частоты, длительности и тяжести приступов и применяется у больных в следующих случаях:
При проведении профилактического курса препараты рекомендуется принимать ежедневно, а лечение считается успешным, если частота, длительность и интенсивность приступов снижаются на 50% или более. Если в течение нескольких месяцев (обыкновенно 6 или более) приступы мигрени хорошо контролируются или не беспокоят пациента, дозы препаратов постепенно сокращаются и решается вопрос о целесообразности их дальнейшего применения.
При выборе лекарственных препаратов опираются на патогенез мигрени, а также учитывают наличие сопутствующих заболеваний у пациента и побочных действий лекарственных средств. Препараты следует назначать в минимальных дозировках, постепенно увеличивая их до максимально рекомендуемых, либо до появления побочных реакций или достижения терапевтического эффекта. Курс профилактической терапии может длиться от 2 до 6 мес.
Наиболее широко используемыми лекарственными средствами являются:
Для профилактической терапии используются как лекарственные, так и немедикаментозные методы лечения. Например, диета с ограничением продуктов, содержащих тирамин (красное вино, шоколад, сыр, орехи, цитрусовые и др.); лечебная гимнастика с акцентом на шейный отдел позвоночника; массаж воротниковой зоны; водные процедуры; иглорефлексотерапия; биологическая обратная связь, психотерапия.
Для купирования приступов мигрени используют 3 группы препаратов [4, 8, 12, 19]. Оценивается эффективность препарата, согласно международным стандартам, по следующим критериям:
Первая группа. При легких и средних по интенсивности приступах могут быть эффективны парацетамол, ацетилсалициловая кислота и ее производные, а также комбинированные препараты: седальгин, пенталгин, спазмовералгин и др. Действие препаратов этой группы направлено на уменьшение нейрогенного воспаления, подавление синтеза модуляторов боли (простагландинов, кининов и др.), активацию антиноцицептивных механизмов мозгового ствола. При их применении необходимо помнить о противопоказаниях к назначению ацетилсалициловой кислоты: наличие заболеваний желудочно-кишечного тракта, склонность к кровотечениям, повышенная чувствительность к салицилатам, аллергия, а также о возможности развития абузусной головной боли при длительном и бесконтрольном применении этих средств.
Вторая группа. Препараты дигидроэрготамина (редергин, дигидроэрготамин, дигидергот) обладают мощным сосудосуживающим действием, благодаря влиянию на серотониновые рецепторы, локализованные в сосудистой стенке, предотвращают нейрогенное воспаление и тем самым купируют мигренозную атаку. Дигидроэрготамин является неселективным агонистом серотонина и обладает также допаминергическим и адренергическим действием. При передозировке или повышенной чувствительности к эрготаминовым препаратам возможны загрудинная боль, боли и парестезии в конечностях, рвота, понос (явления эрготизма). Наименьшими побочными действиями обладает назальный спрей дигидроэрготамина. Достоинством данного препарата является удобство применения, быстрота действия и высокая эффективность (75% приступов купируются в течение 20–45 мин) [7].
Третья группа. Селективные агонисты серотонина (имигран, нарамиг, зомиг). Обладают избирательным воздействием на серотониновые рецепторы мозговых сосудов, блокируют выделение субстанции Р из окончаний тройничного нерва и предотвращают нейрогенное воспаление. Побочными явлениями агонистов серотониновых рецепторов являются: чувство покалывания, давления, тяжести в разных частях тела, гиперемия лица, усталость, сонливость, слабость. Противопоказаны при сопутствующей патологии сердечно-сосудистой системы и диабете [9].
Существенным для проведения эффективной терапии селективными агонистами серотонина является соблюдение следующих правил [4]:
Имигран (суматриптан) применяется в таблетированной (50, 100 мг), инъекционной форме по 6 мг для подкожного введения и в виде назального спрея. Эффективность имиграна при любой форме применения равна 70–80%. Работоспособность пациентов восстанавливается, как правило, через 1–2 ч при подкожном и через 3–4 ч при пероральном применении, причем независимо от дозы [4, 5].
Нарамиг (наратриптан) — таблетки по 2,5 мг. Поскольку у наратриптана период полувыведения равен 5 ч, препарат может быть эффективен при купировании продолжительных мигренозных атак. «Возврат головной боли» в ближайшие 24 ч отмечается в меньшем проценте случаев, чем при приеме имиграна [6, 13].
Зомиг (золмитриптан) — таблетки по 2,5 мг. Эффект наступает через 20–30 мин. Преимуществами золмитриптана по сравнению с другими триптанами являются: более высокая клиническая эффективность при пероральном приеме, более быстрое достижение терапевтического уровня препарата в плазме крови, меньшее вазоконстрикторное влияние на коронарные сосуды [9].
Препараты второй и третьей групп являются в настоящее время базовыми средствами, используемыми для купирования мигренозных приступов.
Превентивная терапия, а также эффективное и безопасное купирование приступов головной боли у пациентов с частыми приступами позволяют в значительной степени улучшить качество жизни больных с мигренью.
По вопросам литературы обращайтесь в редакцию.
М. Ю. Дорофеева
Е. Д. Белоусова, кандидат медицинских наук
МНИИ педиатрии и детской хирургии МЗ РФ, Детский научно-практический противосудорожный центр МЗ РФ, Москва