что делать если овод отложил личинку в человека
Дерматобиаз ( Южноамериканский миаз )
Дерматобиаз – это паразитарное заболевание человека, вызываемое личинкой овода. Типичные проявления болезни включают одиночные либо множественные поражения кожи в виде опухолевидных образований с инфильтратами вокруг них, ощущения инородного тела, симптомы интоксикации. Намного реже вовлекаются слизистые оболочки и внутренние органы. Диагностика паразитоза строится на обнаружении возбудителя при визуальном осмотре либо лабораторном исследовании биоптата. Лечение дерматобиаза преимущественно хирургическое, направлено на удаление личинки. При возникновении осложнений назначается симптоматическая терапия.
МКБ-10
Общие сведения
Дерматобиаз (южноамериканский миаз) является трансмиссивной патологией, связанной с проникновением личиночных стадий овода под кожу. Чаще всего заболевание встречается в странах Центральной, Южной Америки, преимущественно среди жителей и туристов, пребывающих в горных влажных лесах, работающих на кофейных плантациях. Также дерматобиаз распространен в регионах, занимающихся животноводством. На территории России, Европы, США регистрируются только завозные случаи. Значимых различий в половом и возрастном составе больных не отмечается.
Причины
Возбудитель дерматобиаза – личинка человеческого овода Dermatobia hominis. Самка овода откладывает яйца, обладающие липкой наружной оболочкой, прикрепляет их к брюшкам комаров, мух, клещей, других кровососущих насекомых. При попадании на тело теплокровного животного либо человека личинка выходит из яйца, безболезненно проникает в толщу кожи и начинает расти, вызывая клинические проявления паразитоза. Специфических мест локализации на туловище человека у возбудителя нет.
Факторы риска
Основные факторы риска дерматобиаза: работа в условиях высокой влажности, обилия кровососущих насекомых, пренебрежение репеллентами. В зоне риска находятся работники сельского хозяйства, ветеринары, жители и туристы эндемичных районов. Осложненное течение болезни с вероятным летальным исходом ожидаемо у маленьких детей, лиц старческого возраста, людей с декомпенсированными соматическими патологиями, выраженными иммунными дефицитами.
Патогенез
Личинка под действием тепла кожных покровов жертвы выбирается из яйца и проникает под кожу. В толще дермы возбудитель дерматобиаза последовательно проходит три стадии своего естественного развития, увеличиваясь в размерах. Вокруг личинки постепенно формируется очаг локального воспаления, подкожный инфильтрат переходит в абсцесс с образованием фистулезного хода, необходимого возбудителю для дыхания.
Из фистулы выделяется серозно-гнойный экссудат, содержащий лейкоциты, продукты пищеварения паразита. Личинка питается как некротизированными, так и здоровыми тканями, при этом практически не перемещается, находясь в пределах пораженного участка. Период созревания особи составляет 5-12 недель, по истечении этого срока возбудитель достигает размеров до 25 мм, покидает тело человека и окукливается. Описаны симптомы множественных инвазий.
Классификация
Дерматобиаз представляет собой паразитирование личиночной стадии овода в теле человека. Симптомы напрямую зависят от места внедрения личинки. Поскольку переносчиками являются кровососущие насекомые и клещи, паразитоз относят к трансмиссивным болезням. В инфектологии заболевание классифицируют по локализации инвазии возбудителя:
Симптомы дерматобиаза
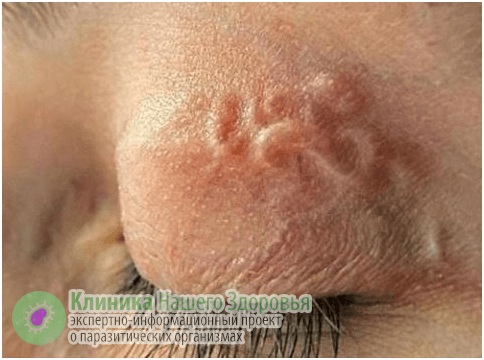
Инкубационный период длится до суток, иногда больше. В начале болезни ранка субъективных ощущений практически не вызывает. Через некоторое время появляется ощущение движения под кожей в месте внедрения возбудителя. Самочувствие ухудшается: возникают головные боли, повышение температуры тела до 38°C с ознобами, слабость. Очаг инвазии может достигать 1 см в высоту и 3-х см в диаметре. Кожа над ним становится горячей, красного оттенка, с центральным отверстием над инфильтратом.
Из центра образования сочится гнойно-серозная жидкость, со временем экссудат подсыхает в плотные корки. Больные дерматобиазом могут замечать как саму личинку и её дыхальца, расположенные снаружи, так и видеть пузырьки воздуха, образующиеся на поверхности. Также нередко увеличиваются регионарные лимфоузлы, появляются бусиновидные плотные дорожки воспаленных лимфатических сосудов.
Осложнения
К наиболее частым осложнениям дерматобиаза относят разнообразные гнойные поражения кожи и подкожно-жировой клетчатки: абсцесс, гнойный лимфаденит, флегмону. Лечение в таких случаях необходимо начать незамедлительно, развитие вторичной инфекции может привести к сепсису. К тому же у пациентов могут длительно сохраняться депрессивные симптомы, связанные с изменениями внешности (косметические дефекты после удаления паразита), панические атаки, психологические проблемы.
Диагностика
Диагностика дерматобиаза осуществляется врачами различных специальностей – чаще дерматологами, инфекционистами. Лечение проводится преимущественно хирургами. Важен тщательный сбор эпидемиологического анамнеза, особенно по поводу посещения районов, эндемичных по паразитозу. Для постановки диагноза проводятся клинические и лабораторно-инструментальные исследования:
Дифференциальная диагностика
Дифференциальная диагностика дерматобиаза проводится с другими миазами, при этом окончательный диагноз возможен после визуализации возбудителя при вскрытии очага. Также необходимо исключить инородное тело, а также абсцесс, фурункулез и целлюлит, вызванный неспецифической флорой. Дерматологические симптомы при онхоцеркозе сочетаются с тяжелыми поражениями глаз вплоть до слепоты, выраженной лимфедемой.
Лечение дерматобиаза
Госпитализация необходима в случае множественного поражения, тяжелого течения сопутствующих соматических нозологий, подозрения на висцеральный дерматобиаз. Лечение проводится чаще амбулаторно. Пациент может не согласиться удалять личинку, поскольку через несколько недель паразит выходит из организма самостоятельно. Ограничений в питании и количестве жидкости нет. Постельный, полупостельный режим назначается по показаниям.
Консервативная терапия
Неинвазивный подход к терапии дерматобиаза реализуется путем прекращения доступа воздуха к личинке. Для нарушения дыхания паразита можно использовать вазелин, жидкий парафин, пчелиный воск, также жирные плотные масла и даже полоски бекона. Через 3-24 часа после нанесения субстанций на фистулезный ход личинка полностью вылезает из раны, этот процесс можно ускорить при помощи захвата паразита пинцетом.
Возбудителя нельзя удалять насильственным выдавливанием из-за угрозы разрыва и аллергических реакций, а также усиления воспаления в месте нахождения. Не рекомендуется применять лак для ногтей, поскольку личинка задохнется, не сумев выползти наружу. Альтернативное лечение дерматобиаза ‒ пероральный таблетированный или топический ивермектин (1% раствор), доказавший свою эффективность при орбитальном миазе.
После удаления личинки необходима тщательная обработка раны антисептическими растворами, наложение стерильной повязки. При выраженном воспалении, симптомах гнойных осложнений назначаются антибиотики, преимущественно широкого спектра действия. Иное лечение – антигистаминные, седативные и др. ‒ назначается по рекомендациям лечащего врача.
Хирургическое лечение
После анестезии лидокаином кожа в месте поражения иссекается с последующим первичным закрытием раны. В качестве альтернативы лидокаин может быть введен в основание патологического очага в попытке создать достаточное давление жидкости для пассивного выдавливания личинок. Другой хирургический подход: выполнение перфорационного иссечения окружающей кожи до 4-5 мм для получения лучшего доступа к паразиту и его визуализации, осторожное удаление личинки пинцетом или зажимом.
Прогноз и профилактика
Сибирская специфика: чем опасны укусы комаров, оводов, гнуса
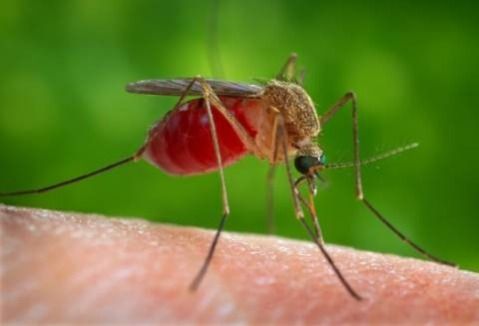
Очень редко уютные летние вечера на природе оканчиваются для человека красноватой сыпью – множественными укусами кровососущих насекомых с неприятными последствиями: припухлость, зуд, инфицирование ранки, в результате чего возможно инфекционное заболевание.
По внешнему виду мошки похожи на мелких мух (размеры тела — от 2 до 6 мм). Самки откладывают яйца на подводные камни и растения, так как личинки развиваются только в проточной воде.
Оводы являются многочисленным семейством двукрылых насекомых, или, проще говоря, мух, которые в основном паразитируют на домашних животных. Отличительной особенностью этого семейства, насчитывающего порядка 150 видов, является их паразитический образ жизни – при этом главную опасность представляют личинки, которые могут развиться в теле человека после укусов. В наших краях опасность для человека представляют самки желудочного и полостного видов оводов.
Симптомы и возможные осложнения
Очень редко, когда укусы кровососущих насекомых в нашей полосе могут вызывать опасные осложнения. Радует то, что эта группа насекомых не имеет ядовитой железы, и при укусе вводит только специальное вещество, препятствующее свертыванию крови. Именно на него обычно и возникают аллергические реакции, как правило, не опасные. Чаще всего у покусанного человека наблюдается следующая реакция на укусы насекомых:
· Зуд от укусов насекомых;
· Покраснения кожи в местах укусов;
· Болевые ощущения в местах укусов;
· Аллергические реакции на коже в виде мелкой красной сыпи.
Когда это может быть опасно?
Укусы кровососущих насекомых в нашей полосе, обычно не причиняющие серьезных неудобств, иногда могут быть весьма и весьма опасными.
Следует принять к сведению, что:
· Множественные укусы слепней, комаров, москитов, оводов, мошки или гнуса могут привести к тяжелым и опасным для жизни аллергическим реакциям;
· Москиты являются переносчиками такого опасного заболевания, как лейшманиоз;
· В африканских странах мухи «Це-Це» разносят не менее опасную сонную болезнь;
· Мухи могут являться распространителями кишечных инфекций;
· Через укусы оленьих мух может распространяться такое заболевание, как туляремия;
· Укусы комаров способны распространять такие заболевания, как малярия, лихорадка Денге, лошадиный энцефалит.
· Мошки и мокрецы являются переносчиками бартонеллеза, лейшманиоза, мансонеллеза и онхоцеркоза.
Что делать?
После того, как вы обнаружили себя зверски искусанными кровожадными насекомыми, появляется закономерный вопрос: как обработать укусы насекомых, чем лечить появившиеся аллергические реакции? Особенно тяжело протекают укусы насекомых у детей, неспособных смириться с появившимся дискомфортом.
Итак, при укусах кровососущих насекомых следует:
· Обработать укусы дезинфицирующим средством (спиртом, йодом, зеленкой, хлоргексидином и др;
· Предотвратить расчесывание ранки, так как это чревато большим зудом и долгим заживлением (залепить пластырем, забинтовать, заклеить специальным медицинским клеем).
· Чтобы устранить зуд от укуса гнуса, кожу надо протереть смесью нашатырного спирта и воды в равных частях или раствором питьевой соды (1/2 чайной ложки на 1 стакан воды). Зуд и краснота уменьшается, если смазать место укуса календулой (свежим соком или настойкой), соком лука, лимона, подорожника, свежих листьев петрушки. Можно воспользоваться и нашатырным спиртом, смешанным с водой (1:1). Хорошо снимают боль свежие листья мяты и черемухи. Их надо слегка размять, приложить к месту укуса и держать 1—2 минуты.
· Нанести средство от укусов насекомых, способное уменьшить зуд и раздражение;
· В случае аллергических реакций или проявлений крапивницы стоит принять антигистаминные препараты.
· Если же наблюдаются нетипичные симптомы в виде поднятия температуры, тошноты, рвоты, затрудненности дыхания стоит немедленно обратиться к врачу за квалифицированной медицинской помощью. Обратиться за медицинской помощью необходимо при следующих ситуациях:
· Если застрявшее насекомое в ухе или под веком вызывает отек и сильное раздражение, а в редких случаях и нагноение;
· При развитии нетипичных аллергических реакций (сыпь, затрудненность дыхания, тошнота, рвота, судороги);
Меры профилактики
Как и во многих других ситуациях, легче всего предотвратить появление укусов, чем лечить их. Защитную накидку из сетки или марли можно пропитать березовым или сосновым дегтем или жидким составом на основе дегтя (к 100 частям воды добавляют 10 частей дегтя и 5 частей едкого натра и тщательно перемешивают). Полученным составом слегка увлажняют накидку и просушивают в тенистом безветренном месте.
После обработки накидка отпугивает гнус в течение 10-12 дней.
Следует иметь в виду, что вспотевшая кожа привлекает кровососущих насекомых 2-3 раза сильнее, чем чистая и сухая.
Простейшие меры защиты, способные вас спасти:
· Москитные сетки на окнах помещения, в котором вы большую часть времени;
· Так же в помещении хорошо себя зарекомендовали фумигаторы и специальные спирали против кровососущих насекомых;
· При выходе на природу будет нелишним использование репеллентов, которые представлены на современном рынке в широком ассортименте;
· Поездку за город лучше всего осуществлять в одежде, прикрывающей все тело, а так же не пренебрегать головным убором.
· Ограничить пребывание вблизи заболоченных водоемов, болот, в лесу и поле в период массивного лета гнуса;
· Избегать купания в водоемах со стоячей водой, использовать водоемы, где проводилась обработка с целью уничтожения личинок комаров;
· Проводить лечение домашних животных от блох;
· Соблюдать гигиену тела и жилища, при необходимости проводить дезинсекцию жилища (борьба с клопами, блохами, вшами и др.);
Дирофиляриоз: симптомы, подкожный и внутренний дирофиляриоз у человека, лечение и профилактика
Дирофиляриоз — один из гельминтозов, ранее считавшихся исключительно зооспецифическим и до недавнего времени бытовало мнение, что этому заболеванию подвержены исключительно животные. В первую очередь — собаки. Но в последние годы все чаще стали регистрироваться случаи заражения людей.
Дирофиляриоз: симптомы, подкожный и внутренний дирофиляриоз у человека, лечение и профилактика
Дирофиляриоз — один из гельминтозов, ранее считавшихся исключительно зооспецифическим и до недавнего времени бытовало мнение, что этому заболеванию подвержены исключительно животные. В первую очередь — собаки. Но в последние годы все чаще стали регистрироваться случаи заражения людей.
Дирофиляриоз (Dirofilariasis) — относится к ларвальным гельминтозам. То есть, при этом заболевании паразитирует не взрослая особь нематоды, а ее личинка, не достигшая половой зрелости. Разносчиками заразы являются комары, поэтому наиболее часто этот гельминт встречается в теплом климате: от Австралии, Южной Америки и Африки до Юга России и Средней Азии. На протяжении последних лет наибольшее количество заболевших дирофиляриозом регистрировалось в Иране и Греции. Но в последние годы все чаще регистрируют эту болезнь и в умеренном климате.
Так, на территории Российской Федерации на протяжении нескольких лет выявляют по 35-40 случаев дирофиляриоза ежегодно. Причем география заражения весьма обширна — от теплого Ростова, умеренных климатических зон Тулы и Рязани, до морозной Сибири. На самом же деле уровень заболеваемости может быть значительно выше. Поскольку этот вид гельминтоза долго считался присущим только животным, то медики его не изучали, и на сегодняшний день о нем мало знают и не сразу могут поставить верный диагноз.
Большинству инфицированных дирофилярией пациентов, при обращении за медицинской помощью первоначально ставят диагноз либо фурункулез, либо киста или опухоль. Первое описание заболевания человека дирофиляриозом относится к середине 19-го века, которое сделал врач из Португалии Лузитано Амато после того, как удалил гельминта из глазного яблока у ребенка. В России первым зарегистрированным случаем дирофиляриоза считается описанный земским доктором Владыченским в 1915 году.
Причины возникновения дирофиляриоза
В буквальном смысле с латыни дирофилярия «diro, filium» переводится как «злая нить». Как уже упоминалось ранее, в человеческом организме может жить личиночная стадия глиста — микрофилярия. Наиболее часто люди инфицируются нематодами Dirofilaria repens и Dirofilaria immitis, которые живут в организме домашних любимцев — собак и кошек. Крайне редко дирофилярия может передаться человеку от дикого животного — эти нематоды паразитируют у всех представителей семейств псовых и кошачьих, у приматов, у медведей, у тигров, у выдр. Именно поэтому большая доля заболевших дирофиляриозом приходится на охотников.
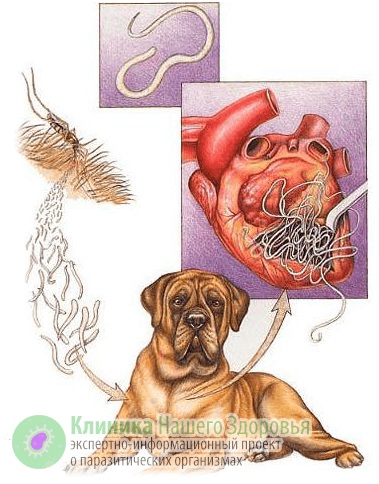
Как происходит заражение дирофиляриозом?
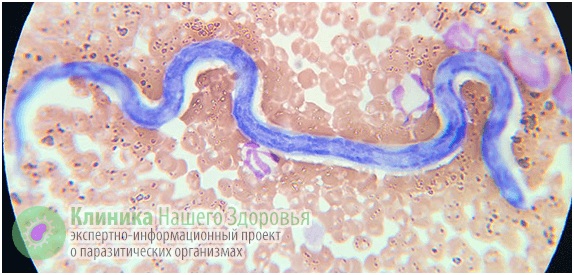
Механизм заражения у людей — трансгемный, то есть инфицирование происходит через кровь. Передается болезнь, зачастую, через укусы комаров. Реже, через укусы блох, слепней и других видов кровососущих насекомых. А источником заразы, как это ни прискорбно, выступают наши домашние животные. В первую очередь собаки, изредка кошки. По данным ветслужбы до 30% собак, живущих в городах, страдают от упомянутой инвазии. В сельской местности этот показатель еще выше. В организме животного взрослые дирофилярии паразитируют в сердце, легких, бронхах и крупных кровеносных сосудах. Самки выделяют в кровь тысячи личинок-микрофилярий, которые имеют микроскопический размер — до 0,3 мм в длину. Именно поэтому они с кровотоком и лимфотоком разносятся по всему организму.
Микрофилярии так микроскопичны, что с кровью и лимфой попадают не только во все органы и ткани человека или животного, но даже преодолевают плацетнарный барьер и внутриутробно инфицируют плод. С кровью животного микрофилярия попадает к промежуточному хозяину — комару. Насекомое, в свою очередь, кусает инвазированное животное, личинки попадают в его брюшную полость, но часть из них остается в хоботке комара. Когда насекомое кусает следующую жертву — часть паразитов из хоботка попадает в кровоток следующего хозяина. Так дифиляриоз передается от животного к животному и к человеку.
У людей тотальная восприимчивость к дирофилриозу – то есть, если человека кусает инфицированный комар, то он заразится со 100% вероятностью. Но в наибольшей зоне риска заражения дирофиляриозом находятся некоторые категории людей, среди которых:
Этапы развития дирофиляриий
Когда комар (реже другое кровососущее насекомое) заглатывает личинку нематоды с кровью, та около суток остается у него в кишечнике. Затем микрофилярии мигрируют в обратном направлении — к хоботку комара, где дозревают до инвазивной стадии. В этот период, комар, кусает жертву и заражает ее дирофиляриозом.
У нового хозяина около трех месяцев личинки остаются в месте комариного укуса: в коже или в подкожной клетчатке. Именно тут микрофилярии линяет и уже более жизнеспособными попадают в кровоток и разносятся по организму. Паразитировать микрофилярия может около трех лет.
До половозрелости дирофилярия развивается только в организме животных. Человеческий организм для нее тупиковый вариант, так как большинство личинок все же гибнут в крови людей. Это значит, что человек не может быть источник заражения.
Воздействие дирофилярий на человека
Обычно, у больного дирофиляриозом обнаруживается только один паразит, а развитие этой особи проходит в течение 8-9 месяцев. Зачастую гельминт не покидает места внедрения — живет под кожей, где его оставил комар после укуса.
Главная опасность дирофиляриоза — первичные реакции на месте внедрения микрофилярии. Может возникнуть сильная аллергическая реакция. Кроме того, кожа воспаляется, образуются уплотнения (шишки) довольно большого диаметра. Внутри этих уплотнений находится серозная жидкость и/или гной, внутри этого содержимого и обитает какое-то время дирофилярия. Часто паразит погибает, тогда уплотнение постепенно может само рассосаться. Но чаще все же требуется хирургическое вмешательство.
Виды дирофиляриоза
Инвазионное заболевание вызывает червь-паразит. Личинки нитевидной нематоды, вызывающие болезнь, бывают нескольких разновидностей, и поэтому заражение ими приводит к разным формам заболевания.
Dirofilaria repens и Dirofilaria immitis — основные виды, поражающие собак и реже кошек. Именно эти разновидности гельминта являются самыми распространенными среди заболевших людей, ведь в подавляющем большинстве случаев дирофиляриоз у человека появляется при укусе комара-переносчика, контактировавшего до этого с данными животными.
В России и странах ближнего зарубежья встречается в основном подкожный дифиляриоз. Висцеральный дирофиляриоз распространен в жарких странах Азии, Японии, Индии, США, Африке, Канаде, Вьетнаме, Австралии, на юге Европы.
Симптомы и места распространения дирофиляриоза
Скрытая форма дирофиляриоза у человека длится от 1 до 12 месяцев. Основным симптомом является появление под кожей или слизистой, болезненного уплотнения, с покраснением и зудом на месте внедрения. При этом гельминт под кожей может перемещаться (со скоростью до 15 мм в сутки), что может быть заметно для человека, как по ощущениям, так и визуально. Часто, заметив на теле уплотнение похожее на опухоль, пациенты обращаются к хирургу, а тот решает, что это липома, опухоль, фиброма, атерома и т.п., а затем уже в ходе операции обнаруживает гельминта.
У дирофилярий есть любимые места на теле человека — это органы зрения, ноги и руки, шея, лицо, грудь, мошонка. Могут появиться такие симптомы, как слабость, пассивность, тошнота, нервозность, бессонница, повышенная температура, боли в голове и в области поражения паразитом. В 50 % случаев обычно поражаются органы зрения. Человек жалуется на ощущение чего-то ползающего в глазу, у него наблюдается покраснение век и глаз, блефароспазм. При перемещении гельминта возникает боль, слезотечение и зуд. Иногда через конъюнктиву виден сам гельминт.
При нахождении дирофилярии в глазу вокруг нее образуется гранулема, что вызывает развитие экзофтальма и диплопии. Поражение глаз приводит к ослаблению зрения. Человек способен увидеть мигрирующего паразита. Наблюдения показали, что его перемещения усиливается под воздействием тепла.
Дифиляриоз обычно носит хронический характер, с рецидивами, характеризующимися периодами вспышек и затихания заболевания. Если вовремя не заняться лечением, вероятны воспаления тканей, и возникновение абсцесса.
Симптомы внутреннего дирофиляриоза
При этой разновидности паразитом поражаются легкие. Личинка живет в левом желудочке сердца и легочных артериях, образуя при этом фиброзную капсулу. Обычно болезнь протекает бессимптомно, реже вызывает боль в груди, кашель и кашель с кровью.
Заболевание часто выявляется случайно, например, при рентгене грудной клетки (видны узелки размером 1-2 см) или при оперировании легких.
Диагностика дирофиляриоза у человека
Диагностика заболевания представляет определенную сложность, так как её симптоматика схожа со многими другими заболеваниями, поэтому врачами часто ставится ложный диагноз и своевременное лечение затягивается. Основными жалобами пациентов являются появление мигрирующих подкожных узлов, ощущения перемещения паразита.
Диагноз дирофиляриоза можно подтвердить, сдав следующие анализы:
Кроме того, перед постановкой диагноза специалист проводит анализ условий проживания больного, времени года, его деятельности. Факторами риска являются наличие домашних и бездомных собак и кошек, комаров, выезд в лес, на рыбалку, на дачу или в сад.
Риск заболевания дирофиляриозом особенно увеличивается в период высокой активности комаров. В связи с чем важны профилактические меры, производимые санитарными службами по ликвидации насекомых на территории водоемов. Известно, что заболевание носит сезонный характер, поэтому основное количество заболевших фиксируется весной и летом. Пики заболеваемости приходятся на периоды июнь-июль и октябрь-ноябрь.
Диагностика дирофиляриоза у животных
Для профилактики заболевания домашним животным необходимо регулярно давать противоглистные препараты. Признаками заболевания паразитами служат различные высыпания, уплотнения, ранки, опухоли на коже.
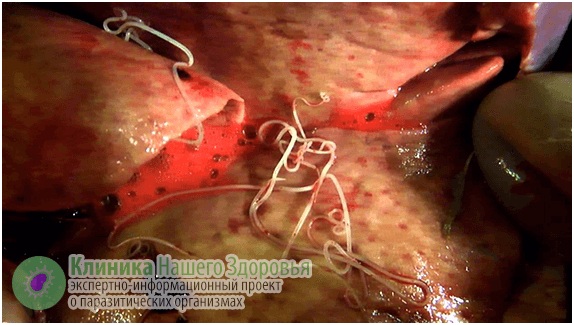
Больше всего при поражении страдает сердечно-сосудистая система животного. Поведение его становится пассивным, теряется аппетит, отмечается температура, кашель. Собака может прихрамывать и страдать от судорог.
Лечение дирофиляриоза
Форма болезни диктует методы лечения. Обычно у человека паразитирует одна неполовозрелая особь. Основной метод избавления от паразита — хирургический. Чтобы исключить перемещение паразита применяют дитразин. Редко применяется терапия медикаментами с использованием ивермектина или диэтилкарбамазина. Дополнительно при лечении используются успокаивающие и антигистаминные лекарства, нестероидные противовоспалительные средства, глюкокортикостероиды.
При глазном дирофиляриозе основным методом лечения будет удаление гельминта с помощью операции и последующие назначение дезинфицирующих и противовоспалительных препаратов для глаз, иногда также прописываются капли дексаметазона для уменьшения воспаления. Обязательно назначаются антигистаминные средства.
Профилактика дирофиляриоза
В России 4-30% (в зависимости от географии их проживания) домашних и уличных собак являются хозяевами-переносчиками микрофилярий. Самый большой процент зараженных животных в Греции и Иране- 25-60%.
Профилактика заболевания включает в себя истребление комаров и ограничение контакта с ними животных и человека, своевременное выявление дирофилярий животных и их лечение, борьба с бродячими животными, противоглистная профилактика у домашних питомцев.
Так как очагами дирофиляриоза являются водоемы около жилых районов, очевидна эффективность мер, применяемых санитарными органами по борьбе с кровососущими насекомыми. К тому же необходима борьба с комарами в подвалах жилых домов, ведь здесь эти паразиты могут с комфортом обитать весь год. Из подвалов жилых домов комары и другие насекомые попадают по вентиляционной системе в квартиры.
В лесу и около водоемов необходимо использовать репелленты и защищать участки тела с помощью одежды. Животным кроме репеллентов могут быть одеты специальные ошейники. По возможности старайтесь отказаться от прогулок в вечернее и ночное время суток.
Человек сам в ответе за собственное здоровье, а также за здоровье своих детей, родных и близких, поэтому отправляясь в отпуск в теплые страны, будьте бдительны! Легче предотвратить болезнь, соблюдая профилактические меры, чем лечить ее последствия!