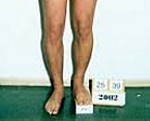
что делать если одна рука длиннее другой
Акромегалия: как выявить симптомы и причины болезни, методика лечения
Акромегалия в переводе с греческого языка означает «большие конечности». Тяжелая нейроэндокринная патология, которую выявляют у 4-х человек из 1000 000, доставляет моральный и физический дискомфорт.
Часто болезнь, вызванную сбоем функции передней доли гипофиза, диагностируют у 40-летних мужчин и 45-летних женщин. У людей молодого возраста акромегалия проявляет себя более агрессивно. В это время признаки проявляются ярче, быстрее.
Одним из первых симптомы болезни описал французский доктор Мари в 1886 году. Но за полтора столетия до этого английский писатель Джонатан Свифт рассказал миру о путешествии Гулливера в страну Великанов. Вымышленные персонажи писателя – аллегория. Однако и теперь, говоря об акромегалии, врачи вспоминают автора из Туманного Альбиона. Не исключено, что облик исполинов взят Свифтом из жизни.
Причины акромегалии
Перечисляя главные причины редкой болезни, врачи называют генетическую предрасположенность семейных форм, передающихся по наследству:
Существует перечень недугов, которые в первую очередь могут стать причиной летального исхода пациентов с акромегалией:
Если своевременно не начать лечить акромегалию, состояние пациента будет стремительно ухудшаться. Человек погибнет через 3-4 года.
Признаки и симптомы болезни
Провокатор акромегалии – избыток продукции гормона роста соматотропина у взрослых, либо опухоль гипофиза, влияющая на зрительные нервы и окружающие отделы головного мозга. В начальной стадии акромегалии перемены во внешности происходят так медленно, что ни близкие, ни сам больной не замечают это. Пока однажды не обнаружат, что стопы не помещаются в любимые туфли, а кольца невозможно надеть на растолстевшие пальцы.
Развитию акромегалии сопутствуют симптомы, вызывающие панику у родственников и больного. Черты лица, о которых еще недавно окружающие отзывались с восторгом, грубеют. С годами масштаб проблемы виден издалека. Увеличиваются надбровные дуги, кости скул, появляются расщелины между зубами, нижняя челюсть тяжелеет. Мягкие ткани разрастаются, становятся толстыми. Уши, нос, губы меняют размеры. В области щек, лба и затылка намечаются складки.
Диагностика акромегалии
Диагностику болезни проводит врач-эндокринолог. Для этого необходимо посетить медицинский центр, сдать лабораторные анализы:
Следующими этапами станут:
Разобравшись в причинах болезни, врач назначит адекватное лечение. Медицине известны случаи, когда больные выздоравливали. Но внешние изменения останутся навсегда.
Лечение акромегалии
Если больному поставлен диагноз «акромегалия», не нужно впадать в панику. Медицина не стоит на месте. Науке доступно многое, но больной должен помнить: работать надо на опережение. Медицина использует 3 способа лечения патологии:
Акромегалия
Что такое акромегалия?
Это заболевание известно ещё с древних времен. При акромегалии изменяется внешний вид, укрупняются черты лица, увеличивается размер стоп и кистей. В настоящее время мы знаем, почему происходят такие изменения.
Где и как вырабатывается гормон роста?
Гормон роста вырабатывается в гипофизе. Гипофиз является эндокринной железой небольшого размера (не более 1 см), которая располагается в основании головного мозга, в костной выемке под названием «турецкое седло», и вырабатывает жизненно важные гормоны. Гормон роста у детей обеспечивает процессы линейного роста и формирования костей и мышц, у взрослых контролирует обмен веществ, в том числе углеводный обмен, жировой обмен, водно-солевой обмен.
Контроль за функцией гипофиза осуществляет другая часть головного мозга, которая называется гипоталамусом. Гипоталамус вырабатывает вещества, стимулирующие или тормозящие выработку гормонов в гипофизе.
У здорового человека содержание гормона роста в течение дня не одинаково в различное время суток, а подвержено определенным колебаниям. В течение дня отмечается чередование эпизодов снижения и повышения концентрации гормона роста, с максимальными значениями в ранние утренние часы. При акромегалии отмечается не только повышение содержания гормона роста, но и нарушается нормальный ритм его выделения в кровь.
Причины, приводящие к акромегали
У большинства больных акромегалией опухоль гипофиза вырабатывает только гормон роста, однако, примерно у трети пациентов может отмечаться и избыточная продукция других гормонов гипофиза.
Чаще всего заболеванию способствуют травмы черепа, неблагоприятное течение беременности, острые и хронические инфекции (грипп, корь и др.), психические травмы, опухоли центральной нервной системы.
Проявления акромегалии
В течении акромегалии выделяют ряд стадий.
Гипертрофическая стадия характеризуется развернутой клиникой заболевания.
Опухолевая стадия – в симптомах заболевания преобладают признаки влияния на рядом расположенные органы и ткани (повышение внутричерепного давления, глазные и нервные нарушения).
Кахектическая стадия – стадия истощения – является исходом заболевания.
Больные жалуются на головокружение, головные боли, повышенную утомляемость, нарушение зрения, боли в суставах и пояснице. Внешний вид больного своеобразен. Наблюдается значительное увеличение верхних и нижних конечностей. Кисти и стопы приобретают лопатообразный вид.
Отмечается увеличение надбровных дуг, скул, носа, губ и ушей. Нижняя челюсть увеличена, выступает вперед. Язык увеличен, с трудом умещается во рту. Голос грубый. Головные боли беспокоят преимущественно при опухолевой природе акромегалии. Их связывают с повышением внутричерепного давления.
Довольно часто при акромегалии отмечаются изменения со стороны кожных покровов чаще, в области кожных складок и мест трения одежды, повышенная жирность и влажность из-за увеличения количества и размеров потовых и сальных желез, складчатость.
В начальных стадиях заболевания отмечается повышение мышечной силы, которая в дальнейшем сменяется уменьшением объема мышц и мышечной слабостью.
Функции увеличенных внутренних органов на начальных этапах заболевания практически не изменяются. Позже присоединяются признаки сердечной, легочной и печеночной недостаточности. Возможно повышение артериального давления.
У 50-60% пациентов наблюдаются нарушения толерантности к глюкозе.
Иногда снижается острота зрения, сужается поле зрения. На глазном дне отмечается последовательная смена отека, стаза и атрофии зрительных нервов, что при отсутствии лечения приводит к необратимой слепоте.
Почти у всех женщин нарушается менструальный цикл, часто наблюдается выделение молока из молочных желез, не связанное с беременностью и родами, — галакторея. У трети мужчин снижается половая потенция.
Рост опухоли преимущественно в сторону гипоталамуса вызывает у больных сонливость, жажду, полиурию (увеличение объема и количества мочеиспусканий), резкие подъемы температуры. Возможно возникновение эпилепсии, птоза – опущения век, диплопии – удвоения зрения. Снижается острота слуха.
При отсутствии адекватного лечения продолжительность жизни больных составляет 3-4 года при неблагоприятном течении и раннем начале (в молодом возрасте) и от 10 до 30 лет при медленном развитии и благоприятном течении. При своевременном лечении прогноз для жизни благоприятный, возможно выздоровление. Трудоспособность ограничена.
Лечение акромегалии
Что может сделать Ваш врач?
Лечение включает в себя комплекс мер, направленных на снижение концентрации соматотропина в сыворотке крови:
Снижение содержания гормона роста важно не только для хорошего самочувствия больного и уменьшения (исчезновения) клинических симптомов заболевания, но и для сохранения продолжительности жизни. В настоящее время известно, что длительное повышенное содержание гормона роста в крови человека приводит к ранней смертности от сердечнососудистых, легочных и онкологических заболеваний.
В любом случае лечение акромегалии является очень важным, так как отсутствие лечения приводит к ранней инвалидизации пациентов активного трудоспособного возраста и повышает риск преждевременной смертности.
Что можете сделать Вы?
При появлении характерных изменений внешности, что дает повод заподозрить у больного акромегалию, он должен быть немедленно направлен на консультацию к врачу. Дальнейшее обследование проводят в специализированном стационаре.
Больные акромегалией должны постоянно находиться под наблюдением эндокринолога, офтальмолога и нейрохирурга.
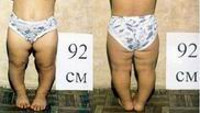
Врожденные пороки развития верхних и нижних конечностей
Аномалии развития – это отклонения, которые не вкладываются в понятие «нормального» строения тела. Врожденные аномалии закладываются внутриутробно в период с 3 по 10 неделю беременности. Некоторые отклонения развиваются уже после рождения при росте органов.
В центре современной косметической ортопедии и травматологии Ладистен корректируются пороки развития конечностей разной природы у пациентов разного возраста.
Основные аномалии развития конечностей
Пороки развития конечностей имеют сложную и широкую классификацию. Их можно разделить на две большие группы:
Пороки формирования верхних конечностей
К аномалиям относятся любые отклонения в скелете плечевого пояса и рук.
Пороки нижних конечностей
Аномалии развития нижних конечностей аналогичны верхним. Врожденная аномалия нижних конечностей в МКБ- 10 занимает коды Q74.1- Q74.9.
Причины врождённых пороков развития конечностей
Аномалии развития конечностей у детей закладываются еще в утробе. К основным причинам относятся:
Точную причину удается выяснить не всегда, но эффективное лечение существует.
Профилактика
Пороки развития конечностей в основном являются врожденными дефектами. В качестве профилактики необходимо вести здоровый образ жизни, планово делать УЗИ для своевременного выявления патологии. Некоторые ситуации можно исправить еще в утробе. Питаться при беременности нужно сбалансированно, чтобы плод получал достаточно витаминов и микроэлементов для развития. Также важна экология и гигиена. Инфекции могут быть причиной дефектов.
Восстановление конечностей
Аномалии нижних конечностей подлежат исправлению с помощью современной хирургии. То же касается и рук: Ладистен предлагает многопрофильные реконструкционные операции для разных патологий. В каждом отдельном случае лечение индивидуально. Клиника использует все современные методики и возможности реконструкции. В том числе, проводятся операции с использованием микроскопа. Во время реконструкции конечность восстанавливается до максимально естественного анатомического вида. Возобновляется кровоток, сухожилия и нервные пучки.
Для пороков развития хирургия направлена на восстановление, балансирование длины, исправление дефектов. Если аномалия врожденная, лучше исправлять ее еще в детстве. Ребенок легче адаптируется к «новому» органу, учится его использовать и привыкает к нормальной жизни вместе со здоровым строением тела.
Источники
Укорочение конечностей
Укорочение конечностей – это уменьшение длины одной конечности относительно другой либо уменьшение длины обеих конечностей, при котором нарушаются пропорции человеческого тела. Небольшое укорочение (1-2 см) широко распространено и не имеет клинического значения. Значительное укорочение нижних конечностей, особенно одностороннее, проявляется нарушениями опоры и ходьбы, может провоцировать ряд заболеваний суставов и позвоночника. Диагноз выставляется после проведения специальных измерений. Возможна коррекция стельками и ортопедической обувью, при тяжелых укорочениях конечность удлиняют при помощи аппарата Илизарова.
МКБ-10
Общие сведения
Укорочение конечностей – широко распространенное явление. Незначительная разница в длине нижних конечностей выявляется у 90% людей. В числе причин называют доминирование одного из полушарий головного мозга, нарушения осанки и неправильные мышечные стереотипы, оказывающие влияние на формирование организма в период роста ребенка. Разница в длине ног до 1-2 см незаметна даже самому пациенту и обнаруживается только при проведении специальных исследований. Укорочение одной конечности более чем на 3-5 см вызывает заметный перекос таза и доставляет человеку неудобства при ходьбе.
Причины
Укорочение конечностей может быть односторонним и двухсторонним. Симметричное двухстороннее укорочение выявляется при ахондроплазии и некоторых других генетически обусловленных заболеваниях и проявляется несоответствием пропорций туловища и конечностей. Несимметричное двухстороннее укорочение наблюдается при аномалиях развития верхних и нижних конечностей. Причиной одностороннего укорочения может стать травматическое повреждение, опухоль, инфекционный процесс или порок развития.
Классификация
В травматологии и ортопедии выделяют следующие виды одностороннего укорочения:
Если у одного больного имеется несколько видов укорочения конечности (например, уменьшение длины бедра вследствие неправильно сросшегося перелома бедренной кости в сочетании со сгибательной контрактурой коленного сустава), говорят о суммарном укорочении. Суммарное укорочение определяют, подкладывая под стопу дощечки различной толщины до тех пор, пока передние верхние ости таза не окажутся на одном уровне.
Симптомы укорочения конечностей
Уменьшение длины конечности более чем на 5 см обычно сопровождается хромотой и хорошо заметно даже без проведения специальных измерений. Менее выраженная разница в длине ног иногда визуально не определяется, поскольку компенсируется наклоном таза и искривлением позвоночника. Хромота может отсутствовать. Настороженность должна вызвать разница в уровне расположения подколенных ямок, верхних полюсов надколенников, больших вертелов, передних и задних верхних подвздошных остей.
Осложнения
Даже небольшое укорочение конечностей нельзя считать безобидным явлением, поскольку оно ведет к нарушению нормальных анатомических соотношений между частями тела при стоянии и ходьбе. Нарушается соосность суставов, туловище и конечности несколько смещаются и скручиваются, чтобы обеспечить нормальное вертикальное положение тела, возникают так называемые компенсаторные деформации. Нагрузка на одну ногу увеличивается, таз перекашивается.
Позвоночник при укорочении одной конечности до 1,3 см. образует С-образный изгиб, при укорочении более 1,3 см. – S-образный изгиб. Со временем нарушение осанки становится фиксированным, может развиться сколиоз. Мышцы постоянно пребывают в состоянии повышенного напряжения. Появляются боли в спине, суставах и мышцах, быстрая утомляемость, тяжесть в стопах и голенях после ходьбы. Ухудшается кровоток, страдает лимфатическая система. При длительном существовании патологии возможно развитие остеохондроза, коксартроза и гонартроза, а также усугубление плоскостопия.
Диагностика
Для уточнения выраженности и характера укорочения измеряют абсолютную и относительную длину конечности и длину каждого сегмента, используя в качестве ориентиров видимые костные выступы (лодыжки, верхний полюс надколенника, суставную щель коленного сустава, большой вертел и верхнюю переднюю ость подвздошной кости). Измерения проводят при полностью разогнутых ногах, при поочередном сгибании тазобедренных и коленных суставов и при одновременном сгибании крупных суставов конечности. Для выявления относительного и кажущегося укорочения применяют специальные тесты.
Перечень дополнительных исследований зависит от локализации и предполагаемой причины укорочения. При старых переломах, опухолевых процессах и инфекциях назначают рентгенографию голени или рентгенографию бедра. При артрозах выполняют рентгенографию коленного сустава, рентгенографию тазобедренного сустава или артроскопию коленного сустава. При подозрении на поражение мягких тканей используют данные МРТ. По показаниям пациентов направляют на консультации к онкологу, фтизиатру, венерологу, инфекционисту, ревматологу и другим специалистам.
Лечение укорочения конечностей
Лечение данной патологии осуществляют ортопеды-травматологи. При небольших укорочениях обычно проводится консервативная коррекция – для устранения разницы в длине ног используют специальные стельки или ортопедическую обувь. При значительных укорочениях тактика определяется индивидуально и зависит от причины изменения длины конечности, возраста больного, состояния его здоровья и других факторов. Самым популярным и эффективным методом оперативного лечения укорочений является удлинение конечности с использованием аппарата Илизарова.
Аппарат Илизарова позволяет удлинять голень на 8-10 см, а бедро – на 5-6 см. Следует учитывать, что увеличение длины сегмента осуществляется постепенно и может продолжаться до полугода и более. Установка аппарата на голень сравнительно легко переносится больными, поскольку позволяет сохранять достаточную подвижность, мало препятствует движениям в суставах конечности и т. д. Установка аппарата на бедро переносится тяжелее, поскольку существенно ограничивает передвижение и самообслуживание. В течение всего периода лечения пациенты выполняют специальные упражнения, направленные на предотвращение атрофии мышц и сохранение подвижности суставов. Функциональные результаты хорошие.
Аутометаморфопсия
Аутометаморфопсия — расстройство схемы тела, т. е. нарушение восприятия величины, формы собственного тела и отдельных его частей, а также положения тела и его частей в пространстве. Включает ряд симптомов, которые могут комбинироваться друг с другом. Проявлениями тотальной аутометаморфопсии являются:
макросомия — ощущение увеличения размеров всего своего тела. Это ощущение может быть едва заметным пациентам, но в некоторых случаях собственное тело кажется им гигантским, невероятно огромным, занимающим собой, например, все пространство большого помещения, но даже оно, кажется им, не вмещает всего тела. Все части тела при этом воспринимаются увеличенными равномерно, форма их будто бы также не изменена. Тело тем не менее воспринимается при этом как свое собственное, переживания его отчуждения обычно не возникает. Пациенты могут говорить, однако, что свое тело они ощущают с какой-то необычной до этого отчетливость ю, непривычной, незамечаемой прежде остротой и так, будто оно стало как бы ближе, чем обычно. Иногда, впрочем, увеличенное тело или ставшая большой часть тела воспринимаются как «чужие», «посторонние» объекты;
микросомия — ощущение уменьшения размеров своего тела. Ощущение это также может быть едва заметным пациентам, но иногда тело кажется им исчезающе маленьким, «микроскопическим» и при этом удаленным от чувства собственного Я, порой превращающимся в подобие точки. Так, больная во время ходьбы ощущает себя такой «коротышкой», что боится, как бы не удариться головой об асфальт или не утонуть в луже воды после дождя. Иногда пациенты ощущают при этом собственное тело как бы не своим, чем-то для них посторонним.
 | При появлении метаморфопсии рекомендуем обратиться к психиатру |
Значительно чаще встречаются симптомы парциальной аутометаморфопсии:
макромелия — ощущение увеличения размеров одной руки или обеих рук. Бывает, что увеличенной представляется часть руки. Так, пациент при засыпании ощущает увеличенной кисть правой руки: «Кулак кажется таким огромным, что я опасаюсь, не раздавил бы он меня своей тяжестью»;
макропедия — ощущение увеличения размеров одной ноги или обеих ног (стопы, стоп);
микромелия — ощущение уменьшения размеров одной руки или обеих рук (кисти, кистей);
микропедия — ощущение уменьшения размеров одной ноги или обеих ног (стопы, стоп);
макроглоссия — ощущение увеличения размеров своего языка;
микроглоссия — ощущение уменьшения размеров своего языка;
макроцефалопсия — ощущение увеличения в размерах своей головы. Некоторые пациенты сравнивают несоразмерное с восприятием тела ощущение увеличения головы с головой богатыря из сказки А.С.Пушкина;
микроцефалопсия — ощущение уменьшения в размерах своей головы, порой довольно значительного.
Е.Блейлер описывает пациента, который долгое время боялся выходить на улицу. Ему казалось, что его голова очень маленькая, размером с просяное зерно. После долгих убеждений он согласился, наконец, что голова у него нормальная. Однако на улицу выходить все же не спешил. Он объяснил это так: «Я-то знаю теперь, что с головой у меня все в порядке, но ведь птицы этого не понимают». В данном случае видно, что нарушение восприятия трансформировалось в стойкое убеждение, в бред физического недостатка.
Аналогичные нарушения могут возникать в отношении восприятия других частей тела: губ, носа, пальцев, ушей, груди, живота, верхней или нижней половины туловища, гениталий и т. п.
Может быть нарушено восприятие формы своего тела, отдельных его частей — аутодисморфопсия. Тело (части тела) кажутся пациентам диспропорциональными, удлиненными, укороченными, утолщенными, утоньшенными, искривленными. Например, голова кажется «квадратной, вытянутой, сплющенной, в форме яйца», нос — «вытянутым, заост- рившимся, запавшим, ставшим похожим на картошку», грудь — «впалой, провалившейся», спина — «горбатой», таз — «в форме овала, сжатого с боков» и т. п. Больная с предполагаемым ревматическим психозом рассказывает, что стоит ей закрыть глаза, как она совершенно теряет нормальное ощущение своего тела. Оно представляется ей чем-то вроде лужицы из чернил, которые растекаются по стулу, каплями стекают на пол, а затем расплываются на полу в бесформенное пятно.
При органическом расстройстве дискриминативной чувствительности описан симптом Клейна (1930): нога на стороне повреждения воспринимается увеличенной в объеме, значительно большей, чем нога, чувствительность в которой сохранена.
Наконец, иногда встречается контрастная аутометаморфопсия, когда ощущения увеличения и уменьшения частей тела сочетаются друг с другом.
Нередко нарушается восприятие положение частей тела в пространстве — телесная аллестезия. Например, голова кажется повернутой затылком вперед, ноги — вывернутыми пальцами назад, язык — свернутым в трубочку, руки — находящимися за спиной, уши — торчащими «как у зайца». Пациент рассказывает, что при закрытых глазах он чувствует туловище спиной вперед, а голову — повернутой в противоположную сторону. Другой боль- ной говорит, что, закрыв глаза, он ощущает, будто его ноги подняты вверх, они охватывают при этом его шею и завязаны вокруг нее «узелком».
Встречается и такое нарушение, как расщепление восприятия тела или, что одно и то же, говоря терминами самосознания, соматопсихическая диссоциация. При этом нарушении отдельные части тела ощущаются в разобщении друг с другом. Например, голова воспринимается на некотором отдалении от туловища, «крышка черепа приподнимается вверх и повисает в воздухе», глаза «выходят из орбит и находятся в 10 см впереди лица». При ходьбе пациенту кажется, что нижняя часть тела отстает от верхней или движется где- то сбоку. Тело вообще может восприниматься как некий механический конгломерат отдельных его частей, оно кажется как бы склеенным, рассыпавшимся, чем-то похожим на детский домик из кубиков, который в любой момент может развалиться. Это переживание напоминает симптом расщепления восприятия Ясперса, как бы указывая на его природу, а именно: симптом диссоциированного Я.
Иногда нарушение касается восприятия скорости, плавности и амплитуды движений своего тела и его частей. Так, шаги кажутся пациенту чрезмерно большими, «великаньи- ми» или, напротив, маленькими, «коротенькими», жесты — размашистыми, широкими либо необычно скупыми, как бы неприметными, «умственными». При легком покачивании головы она «кажется, вот-вот отвалится», руки «разлетаются в стороны», руки не про- сто дрожат, они будто бы «ходят ходуном». Движения кажутся быстрыми, стремительными или замедленными, «черепашьими», хотя в действительности они не меняются или являются, напротив, несколько замедленными или ускоренными. Некоторые пациенты неадекватные ощущения своих движений как бы не осознают, им кажется, что ускорение или замедление движения свойственно каким-то внешним объектам, другим людям. Иначе го- воря, речь идет об отчуждении собственных ощущений, об их проекции, т. е. о деперсонализации. Другие пациенты сообщают, что изменение восприятия скорости собственных движений сопровождается ощущением того, что таким же образом меняется скорость движений окружающих людей. В таких случаях также наблюдается деперсонализация, но не в виде проекции, а в форме транзитивизма. Встречаются пациенты, рассказывающие о том, что они перестали ощущать плавность своих движений, последние кажутся им прерывистым и, толчкообразными.
Может нарушаться восприятие характера движений. Так, описан синдром динамических нарушений схемы тела (Раздольский, 1935), когда клонические судороги конечностей при эпилепсии Браве-Джексона воспринимаются как круговые, винтообразные движения ими. У некоторых пациентов выявляется нарушение восприятия отношений симметрии.
У пациентов в острой фазе органического повреждения головного мозга, а также при очаговом левополушарном поражении иногда выявляется симптом Гартмана, когда пациенты теряют ориентировку в правом-левом. Симптом напоминает нарушение ориентации в пространстве с аналогичными для пациентов проблемами.
Наконец, встречаются расстройства локализации ощущений в собственном теле. Так, при тактильной аллестезии нарушена способность локализовать тактильные стимулы в конечностях — топанестезия (аллокастезия) либо эти стимулы воспринимаются в симметричной точке на другой половине тела — аллохирия (аллоэстезия). Аналогичное нарушение существует и в отношении боли. Например, зубная боль ощущается пациентом на противоположной стороне челюсти — аллоалгия. Интересным является и такое нередкое нарушение, известное как симптом Минора — нарушение локализации соматических ощущений, сопровождающих эмоции. Так, страх во время припадка эпилепсии пациенты локализуют иногда в ноге, руке, языке или глазах. Некоторые пациенты с депрессией помещают тоску в бедро, в бок, где-то между лопатками, а тревогу — в низ живота или в область горла.