что делать если нехватка кислорода в крови
Кислородное голодание
Автор материала
Описание
Гипоксия – состояние кислородного голодания органов и тканей организма.
Гипоксия может быть кратковременной, при которой не наносится вред организму, а может продолжаться довольно долго, став причиной многих нарушений в организме. При длительном кислородном голодании может возникнуть ряд патологических изменений, которые опасны для человеческого организма, поскольку происходит отмирание клеток головного мозга.
Выделяют следующие причины развития гипоксии:
Прогноз зависит от причины, вызвавшей гипоксию, и времени оказания медицинской помощи. Как известно, в последующем кислородное голодание вызывает определенные необратимые процессы в организме, которые тяжелее поддаются коррекции. Чтобы этого не допустить, настоятельно рекомендуется незамедлительно обращаться за помощью в медицинское учреждение при появлении первых симптомов.
Симптомы
Признаки гипоксии разнообразны и во многом зависят от степени ее выраженности. Острая гипоксия развивается через несколько минут или часов от момента воздействия причинного фактора. Данная форма гипоксии имеет более выраженную клиническую картину, при отсутствии своевременного оказания помощи может привести к развитию необратимых последствий для организма. В свою очередь хроническая гипоксия развивается медленно, на протяжении нескольких месяцев или даже лет. Как правило, за это время организм адаптируется к сложившимся условиям, однако в последствие также развиваются необратимые последствия.
Выделяют следующие симптомы:
Хроническая гипоксия приводит к изменению формы ногтей и дистальных фаланг пальцев. Ногти приобретают округлую форму и напоминают «циферблат часов». Дистальные фаланги пальцев утолщается, поэтому напоминают барабанные палочки.
Диагностика
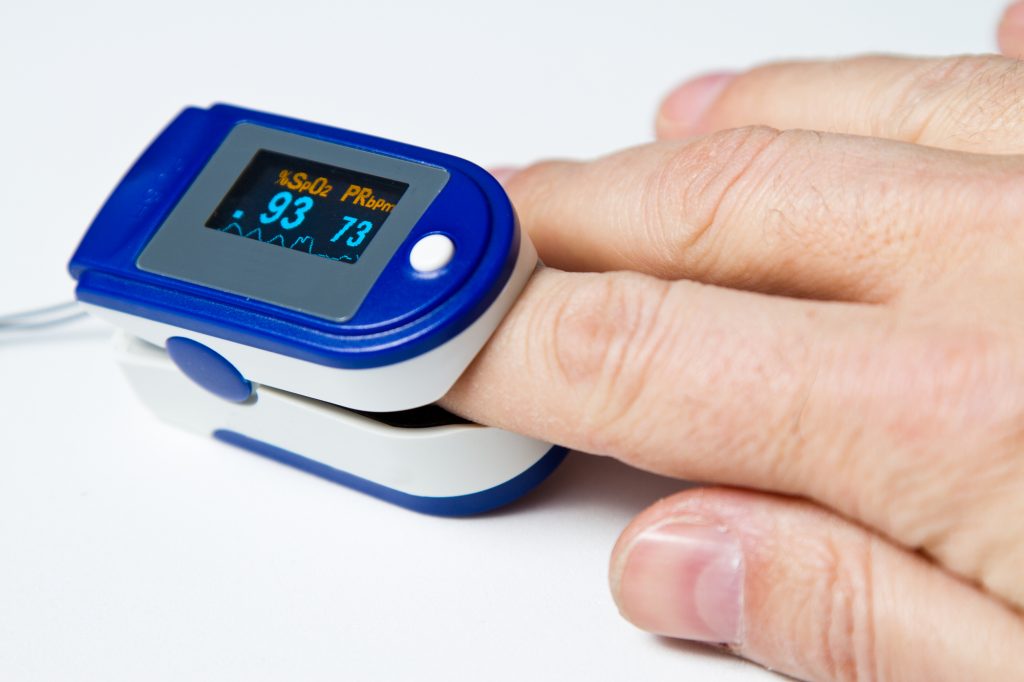
Наиболее простым способом определения гипоксии является пульсоксиметрия – неинвазивный метод определения степени насыщения крови кислородом. Метод исследования основан на использовании различных свойств оксигенированного и дезоксигенированного гемоглобина. Для измерения показателей датчик устанавливается на палец или мочку уха. Через несколько секунд выдается результат определения насыщения крови кислородом. В норме данный показатель не должен быть ниже 95%.
Также исследуется газовый состав и кислотно-щелочное равновесие артериальной и венозной крови. В ходе исследования определяются следующие показатели гомеостаза организма: парциальное давление кислорода, парциальное давление углекислого газа, рН крови, состояние карбонатного и бикарбонатного буфера и тому подобное.
На основании перечисленных показателей удается выявить кислородное голодание организма. Однако для успешного лечения важно установить причину, вызвавшую гипоксию. Для этого дополнительно изучаются лабораторные показатели крови, используются инструментальные методы диагностики (электрокардиография, рентгенография органов грудной клетки, ультразвуковое исследование сердца, органов брюшной полости и т.д.).
Лечение
Лечебные мероприятия назначаются в зависимости от причины гипоксии, направлены на борьбу с недостатком кислорода и коррекцию нарушений, возникающих в системе гемостаза.
В некоторых случаях для борьбы с гипоксией достаточно прогулки на свежем воздухе или проветривания помещения, в котором находится человек, страдающий от нехватки воздуха. Однако, если гипоксия связана с заболеваниями легких или сердечно-сосудистой системы, требуются более серьезные мероприятия.
При необходимости применяются различные кислородные оборудования, например, кислородные маски, кислородные подушки или кислородные баллончики. В некоторых случаях человек нуждается в подключении к аппарату искусственной вентиляции легких (ИВЛ). Аппарат ИВЛ обеспечивает принудительную подачу газовой смеси в легкие, благодаря чему кровь насыщается кислородом, а из легких удаляется углекислый газ.
Из лекарственных средств могут использоваться следующие:
Если причиной гипоксии является отравление организма, вводятся специальные антидоты, действие которых направлено на ослабление или полное прекращение действия яда на организм человека. Выбор антидота зависит от характера действия вещества, вызвавшего отравление. Эффективность применения зависит от точности установления подходящего антидота и времени оказания помощи.
В экстренных ситуациях, чтобы устранить острую гипоксию, проводятся хирургические вмешательства.
Лекарства
При выборе кислородного концентратора, который используется в домашних условиях, безусловно, обращается внимание на его стоимость, надежность и комфортность. В настоящее время лидирующую позицию занимают кислородные концентраторы, произведенные в Германии. Данные аппараты имеют продолжительный срок службы, высокую надежность, низкий уровень шума. Помимо этого, в аппаратах, произведенных в Германии, установлена высококачественная система фильтрации. Единственным минусом является высокая стоимость, поскольку далеко не каждый человек, нуждающийся в кислородном концентраторе, может позволить себе данный аппарат. Практически ни в чем не уступают кислородные концентраторы, изготовленные в США. Кроме того, данные аппараты являются самыми легкими в классе стационарных кислородных концентраторов, так как вес некоторых моделей не превышает 14 кг. К более бюджетным вариантам относятся аппараты, разработанные в Китае, цена которых значительно ниже остальных. Благодаря появлению портативных кислородных аппаратов удается отказаться от стационарных кислородных концентратов, поскольку портативные аппараты могут использоваться как автономный источник подачи кислорода на дому, даже если возникают какие-либо проблемы с электроэнергией.
Бронхорасширяющие препараты действуют на тонус бронхиальных мышц, благодаря чему устраняется бронхоспазм. К данным препаратам относятся различные группы лекарственных средств, имеющие разные механизмы действия, однако основным эффектом является расширение просвета бронхов, благодаря чему улучшается приток воздуха к легким.
Антигипоксанты улучшают утилизацию циркулирующего в организме кислорода и снижают потребность организма в нем, то есть повышают устойчивость органов и тканей к гипоксии.
Дыхательные аналептики возбуждают дыхательный центр, расположенный в продолговатом мозге. Данные препараты могут воздействовать непосредственно на центры продолговатого мозга или рефлекторно, возбуждая Н-холинорецепторы синокаротидной зоны, в результате чего повышается активность дыхательного центра. Также стоит отметить, что существуют представители дыхательных аналептиков, которые возбуждают дыхательный центр непосредственно и рефлекторно.
Сердечные гликозиды используются при ослаблении сократительной способности миокарда, которая в последствие приводит к декомпенсации сердечной деятельности. Данные препараты нормализуют метаболические процессы и энергетический обмен в сердечной мышце, благодаря чему значительно усиливается систолическая функция миокарда. Как следствие, увеличивается ударный объем, повышается артериальное давление, замедляется ритм сердечной деятельности.
Антиагреганты предотвращают агрегацию эритроцитов и тромбоцитов, благодаря чему уменьшается их способность к склеиванию и прилипанию к эндотелию кровеносных сосудов. Кроме того, представители данной группы лекарственных средств способны не только предупреждать агрегацию, но также и вызывать дезагрегацию уже агрегированных кровяных элементов.
Антикоагулянты препятствуют тромбообразованию, уменьшают рост уже возникших тромбов, а также усиливают воздействие на тромбы эндогенных ферментов, способствующих фибринолизу (процессу растворения тромбов).
Народные средства
Не существует средств народной медицины, способных избавить человека от гипоксии. Чтобы начать лечебные мероприятия, необходимо установить причину, вызвавшую кислородное голодание. Лечением гипоксии занимается исключительно квалифицированный врач, который предварительно назначает спектр необходимых исследований. Именно поэтому при появлении первых симптомов следует незамедлительно обратиться за помощью в медицинское учреждение. Заниматься самолечением в домашних условиях категорически запрещается, поскольку данные действия могут привести к утяжелению патологического процесса. Кроме того, важно помнить, что ранее обращение в медицинское учреждение лежит в основе успешного результата лечения.
Как известно, существуют различные кислородные коктейли, которые, по словам производителей, способны обогащать органы и ткани кислородом. Однако клинических подтверждений и медицинских доказательств в пользу данной теории не существует. Многие спросят, почему не доказана польза кислородных товаров. На самом деле все просто: кислород усваивается исключительно в легких, через желудок и кишечник организм не может получить кислород.
Длительная и ситуационная кислородотерапия на дому
Время чтения: 6 мин.
Что такое сатурация, почему при разных заболеваниях нормы сатурации будут различаться, в каких случаях кислородотерапия помогает справиться с одышкой, в каких нет, что такое ситуационная кислородотерапия? Об этом рассказывает врач-анестезиолог-реаниматолог, эксперт Центра паллиативной помощи ДЗМ Варвара Брусницына.
Что такое кислородотерапия и кому она показана
Кислородотерапия — это метод лечения, при котором пациент получает воздушную смесь с повышенным содержанием кислорода.
В составе воздуха, которым мы дышим, помимо прочих газов 21% кислорода. И такого содержания кислорода нам вполне хватает для жизни.
Но существует такое состояние, при котором организм нуждается в большей концентрации кислорода для обеспечения жизнедеятельности. Оно носит название синдром дыхательной недостаточности и возникает в трех случаях:
Первые два варианта еще называют кислородным голоданием, или гипоксией, или гипоксической дыхательной недостаточностью. А третий вариант — гиперкапнической дыхательной недостаточностью (от слов «гипер» — сверх, больше, и «капнос» — дым).
В чем же заключается опасность синдрома дыхательной недостаточности? При кислородном голодании организм всеми возможными способами пытается насытиться недостающим кислородом: мы чаще дышим (одышка), учащается пульс, возникает тревога, повышенная утомляемость. Чем более выражена гипоксия, тем сильнее будут проявляться вышеописанные симптомы. А при гиперкапнической дыхательной недостаточности избыточное количество углекислого газа будет отравлять организм.
Если не лечить дыхательную недостаточность, меняется химический состав крови, что ведет к патологическим и необратимым изменениям в деятельности внутренних органов. Поэтому целью кислородотерапии будет поддержание кислорода крови на должном уровне. Вывод: кислородотерапия применяется при первых двух типах дыхательной недостаточности.
А при третьем типе не показана. Давайте рассмотрим, почему. Что нужно для того, чтобы мы нормально выдыхали избыток СО2? Полноценный выдох. А при некоторых заболеваниях (например, при хронической обструктивной болезни легких) полноценный выдох затруднен тем, что просвет бронхов сужен, например, отеком, мокротой. Эти препятствия затрудняют выдох. И тогда человек начинает выдыхать с усилием. Но во время сна или когда он устает от этих усилий, углекислый газ скапливается в организме. Поэтому главная задача лечения при таком состоянии — выведение углекислого газа, а не подача кислорода (дополнительный кислород не решит проблему избытка углекислого газа). Эту проблему решает неинвазивная вентиляция легких.
Важно помнить, что у пациентов паллиативного профиля при ХОБЛ или нейромышечных заболеваниях дыхательная недостаточность бывает смешанная (одновременно наблюдаются недостаток кислорода и избыток углекислого газа). И тогда может понадобиться и кислородотерапия, и неинвазивная вентиляция легких.
Заболевания, при которых бывает дыхательная недостаточность ( Currow JPSM 2010).
У пациентов паллиативного профиля одышка встречается чаще всего ввиду тяжести состояния.
Определение наличия дыхательной недостаточности
При дыхательной недостаточности пациент будет испытывать трудности с вдохом или выдохом, учащенное дыхание, утомляемость, тревогу, сердцебиение. Может отмечаться синюшность или гиперемия лица, синюшность конечностей.
Существуют специальные анализы крови, которые показывают снижение уровня кислорода или повышение содержания углекислого газа, а также — насколько хорошо организм компенсирует дыхательную недостаточность, что называется, «своими силами». Более доступным и неинвазивным методом диагностики является пульсоксиметрия, то есть определение насыщения крови кислородом (или сатурации). Нормальная сатурация — 95-99%. Следовательно, если она опускается ниже 95%, значит, у пациента дыхательная недостаточность.
Причем измерять сатурацию необходимо и в покое, и при физической нагрузке. Почему?
Представьте себе ситуацию, когда вы утром спешите на работу, увидели на остановке автобус и бежите к нему, чтобы успеть сесть. Зайдя в автобус, вы будете часто дышать, ведь при беге организм интенсивней, чем обычно, потреблял кислород, возник его дефицит — надо его восполнить, насытить организм кислородом. Вскоре ваше дыхание нормализуется, уровень кислорода в крови восстановится. А как будет обстоять дело у человека с дыхательной недостаточностью в аналогичной ситуации? Он также будет тяжело дышать, однако ему потребуется гораздо больше кислорода, чем вам. И даже если он будет дышать чаще и глубже, чем вы, все равно ему не хватит содержащегося в воздухе кислорода. Значит, ему понадобится кислородотерапия.
Даже если у такого человека сатурация в покое нормальная, обязательно нужно измерить ее после посильной для него физической нагрузки. Если выяснится, что после нагрузки сатурация серьезно падает, понадобится так называемая ситуационная кислородотерапия, то есть дополнительный кислород нужен на какую-то ситуацию, например, при нагрузке или во время сна.
Однако бывает и так, что дополнительное количество кислорода человеку нужно постоянно. Тогда ему показана длительная кислородотерапия (более 15 часов в день).
Я уже упоминала о том, что нормальные показатели сатурации — 95-99%. Это называется целевая сатурация. Однако надо учитывать, что при некоторых заболеваниях целевая сатурация будет другой. Когда у пациента есть риск гиперкапнии (то есть избыточного скопления углекислого газа в крови), целевая сатурация — 88-92%. Эти цифры были озвучены Британским торакальным сообществом. Кроме того, если врач поставит диагноз хронического легочного сердца, то целевой сатурацией будет 89-94%.
Когда противопоказан кислород
При нейромышечных заболеваниях кислород противопоказан. Рассмотрим причину этого на примере бокового амиотрофического склероза.
Это заболевание, при котором поражается нервная система (так называемый двигательный нейрон), что ведет к нарушению работы важнейших систем организма, в том числе и к ослаблению дыхания. Оно становится более поверхностным, вследствие чего часто снижается сатурация. Но несмотря на это кислород назначать нельзя.
Что организм делает, когда понимает, что дыхание стало поверхностным, а значит, и кислорода для организма мало? Конечно, мы начинаем чаще дышать. Хоть и поверхностно. Такая одышка позволяет организму жить и при сниженных цифрах сатурации. Если же назначается кислородотерапия, организм отменяет этот защитный механизм — одышку. И тогда нарастает концентрация углекислого газа в крови. Сознание человека угнетается. По этой причине кислородотерапия может серьезно навредить человеку с нейромышечным заболеванием.
В любом случае показания и противопоказания к кислородотерапии определяет врач.
О методах симптоматичнской терапии при БАС, применяемых лекарствах, их преимуществах и недостатках мы уже писали. Читайте статью специалиста по этому заболеванию, врача-невролога Льва Брылева «Жить лучше и дольше при БАС: доказанные методы».
Эффекты от кислородотерапии
Если кислородотерапия назначена по показаниям, человек отмечает улучшение самочувствия, уменьшение одышки, сердцебиения, он меньше утомляется.
Довольно часто родственники спрашивают, будет ли эффект от кислородотерапии, когда близкий — в терминальной стадии заболевания. Здесь ответ один: в терминальной стадии показаний нет: кислородотерапия способна оказать эффект только тогда, когда снижена сатурация, одышку кислород не лечит. Скорее, кислородотерапия способна оказать положительный психологический эффект.
Побочные эффекты
Они могут возникнуть, если кислородотерапия назначена не по показаниям. Однако чаще всего побочные эффекты связаны с неправильной техникой. Во-первых, это ранки слизистой полости носа от кислородной канюли. Чтобы избежать этого осложнения, нужно смазывать слизистую носа облепиховым маслом, чаще менять канюли. Со временем канюли дубеют. Если вы почувствовали, что они стали очень жесткими, их нужно поменять.
Другая проблема — сухость слизистых, чаще — в первое время использования кислорода. Чтобы избежать сухости, можно дополнительно опрыскивать полость носа физраствором, однако это, скорее, психологическая мера. Поскольку кислород из аппарата проходит через колбу с водой, воздух увлажнен, и сухость, скорее, связана с субъективными ощущениями пациента.
Как выбрать кислородный концентратор
Сначала нужно определиться, есть ли у пациента необходимость перемещаться по улице, используя кислородотерапию. Или пациент лежачий и за пределы квартиры не перемещается. В первом случае можно использовать портативные кислородные концентраторы. Они легкие и удобные. Однако необходимо помнить, что, во-первых, в них, как правило, не используется увлажнитель, а сухим воздухом дышать долго нельзя. Во-вторых, при максимальном потоке кислорода 5 л/мин они держат заряд максимум час, если нет дополнительной батареи.
Портативные кислородные концентраторы различаются по потоку кислородной смеси: бывают аппараты с импульсным и постоянным потоком. В портативных концентраторах с постоянным потоком кислород поступает из аппарата постоянно, в импульсных — короткими «пшиками». И если пациент, например, испытывает большую для него нагрузку, коротких «пшиков» может не хватить для нормального функционирования организма.
Стационарные кислородные концентраторы — массивные, тяжелые, все они — с постоянным потоком кислородной смеси. В составе всегда есть увлажнитель. Если пациент не мобилен, это идеальный вариант для него.
Стационарные кислородные концентраторы бывают на 5 и 10 литров.
Организация пространства
Итак, вы выбрали кислородный концентратор. Стационарный необходимо разместить в комнате так, чтобы на него сверху ничего не могло упасть. Накрывать его нельзя. Под аппарат лучше постелить коврик для йоги. Концентратор не должен стоять рядом со шторой, она может закрыть отверстие, в которое поступает воздух, и поток снизится. Домашних питомцев к аппарату тоже лучше не подпускать.
Концентратор не должен стоять вплотную к стене, как минимум — в 10 см от нее, иначе он может перегреться. Нельзя размещать аппарат рядом с отопительными приборами, плитой.
Пыль с поверхности концентратора можно протирать обычной влажной тряпкой.
Что касается расходных материалов, то колба-увлажнитель рассчитана на год, а канюли — на 3 месяца. Но если канюли стали очень жесткими раньше этого срока, лучше их заменить.
Основные страхи, связанные с кислородотерапией
Несмотря на то, что использование кислородных концентраторов на дому широко распространено, у многих людей остается страх, связанный с тем, что кислород взрывоопасен. Это действительно так, однако при соблюдении мер предосторожности этот риск сводится к нулю.
Также многие думают, что человек «подсядет на кислород». На это я всегда отвечаю, что пациенту нужен кислород в силу его заболевания. И если потребность в кислороде растет, это значит, что заболевание прогрессирует. Если же симптомы дыхательной недостаточности полностью проходят, то кислородотерапию врач отменит. Однако отмена — редкое явление у паллиативных пациентов.
Таким образом, кислородотерапия — метод лечения, который помогает тогда, когда есть конкретные показания. Общее правило гласит: кислород не лечит одышку, он помогает справиться со сниженным содержанием кислорода в крови. Но нужна кислородотерапия или нет, должна она быть длительной или ситуационной — это должен определять только врач. У пациентов паллиативного профиля показания к кислородотерапии чаще всего есть. И когда кислородный концентратор появляется у пациента дома, при условии соблюдений правил эксплуатации и правильной организации пространства, это значительно облегчает жизнь больному.
Вам может быть интересно:
Расходные материалы для респираторной поддержки: как ухаживать за ними дома. Что можно обрабатывать, а что нельзя? Как и с помощью чего дезинфицировать многоразовые изделия, как часто менять одноразовые?
Портативные источники кислорода. Как использовать кислородные концентраторы и баллоны.
Все о масках для неинвазивной вентиляции легких (НИВЛ). Виды масок, правила подбора, проблемы и осложнения при использовании маски, уход за маской.
Рекомендации для пациентов, получающих респираторную поддержку дома во время пандемии COVID-19. Что делать, если установлена трахеостома, как часто обрабатывать и менять расходники для устройств искусственной вентиляции легких.
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Использовано стоковое изображение от Depositphotos.
Чем опасен дефицит кислорода и как с ним справиться
Если вы часто испытываете усталость и сонливость — даже после девяти часов сна, у вас учащается пульс и кружится голова, когда вы резко встаете, — эти симптомы могут говорить о гипоксии. Разбираемся, что такое дефицит кислорода, чем опасна гипоксия и как ее избежать.
Дыхание — ключевой процесс в организме. Если без воды и еды человек может обходиться несколько дней, то без дыхания — всего несколько минут. К уровню кислорода чувствительны все клетки нашего организма, кислород для них — главный источник энергии. Красные кровяные тельца (эритроциты) забирают кислород из легких и переносят его к каждой клетке, доставляя обратно углекислый газ. Хроническая гипоксия организма чаще всего развивается у жителей городов с очень грязным воздухом. Особенно внимательно к проблеме нехватки кислорода следует относиться в период пандемии COVID-19, поражающего дыхательные пути.
Причины кислородного дефицита
Хроническое кислородное голодание может развиваться по многим причинам:
Неполноценное питание. Оно приводит к недостатку витаминов и микроэлементов, прежде всего железа и витаминов группы B, необходимых для усвоения кислорода. Железо — основной элемент гемоглобина — сложного белка крови, из которого состоят эритроциты, переносящие кислород.
Болезни дыхательных путей. Если вы тяжело болели бронхитом или пневмонией, есть вероятность, что некоторые альвеолы (пузырьки в легких, через которые кислород попадает в кровь) зарубцевались — медики называют это явление фиброзом. Так наш орган дыхания частично утрачивает способность поглощать кислород. Чтобы предотвратить фиброз, нужно долечивать воспалительные процессы и выполнять рекомендации врачей. Например, ходить на физиопроцедуры.
Плохая экологическая обстановка. Большую опасность представляет высокая концентрация в воздухе оксида углерода. При вдыхании это вещество соединяется с гемоглобином и нарушает газообмен в организме. Некоторые вредные газы (например, двуокись серы и диоксид азота) разрушают структуру легких.
Нехватка кислорода в воздухе. Это особо ощутимо в высокогорных районах или в душных, непроветриваемых помещениях.
Патологические состояния. В частности, к гипоксии могут приводить астма, ожирение, сахарный диабет, анемия, перенесенные сердечно-сосудистые заболевания.
Никотиновая зависимость и злоупотребление алкоголем. Никотиновые смолы закупоривают альвеолы, а пары этанола, выходя через легкие, растворяют сурфактант — жировое вещество, которое не дает альвеолам слипаться. Обе привычки со временем уменьшают «рабочую площадь» легких.
Малоподвижный образ жизни или чрезмерные физические нагрузки. Люди, предпочитающие сидячий образ жизни, дышат поверхностно, не получая нужного объема кислорода. Перегрузочная гипоксия развивается при нарушении его поглощения тканями на фоне повышенной активности, когда потребность в кислороде значительно превышает его реальный приток к органам.
Проблемы с сосудами. Кровь, насыщенная кислородом, должна свободно попадать ко всем клеткам организма. Атеросклеротические бляшки или варикоз мешают свободному току крови. Хронический стресс также приводит к спазму сосудов.
Признаки гипоксии
Напрямую зависят от степени нехватки кислорода. Острая гипоксия развивается в течение нескольких минут либо часов под воздействием одной из названных выше причин и имеет ярко выраженные симптомы (например, при аллергическом отеке легких). Такая форма требует немедленной медицинской помощи, так как несет необратимые последствия для организма. А вот хроническая гипоксия может незаметно развиваться месяцами, иметь невыраженные симптомы. Она не менее опасна для организма! Как понять, что не хватает кислорода? Стоит быть внимательнее к своему организму и обязательно обратиться к врачу, если продолжительное время у вас наблюдается больше двух следующих симптомов:
повышенная сонливость (особенно в дневное время),
слабая концентрация внимания и ухудшение памяти,
бледность или синюшность кожных покровов,
частое, глубокое дыхание,
быстрое сердцебиение — тахикардия,
низкое артериальное давление,
Обратите внимание на свои руки. При хронической гипоксии ногти приобретают округлую форму, а фаланги пальцев утолщаются.
Быстро понять, связано ли плохое самочувствие с дефицитом кислорода, можно с помощью прибора — пульсоксиметра. Внешне он похож на прищепку. Наденьте пульсоксиметр на палец — и через несколько секунд на экране прибора появится показатель насыщения крови кислородом. В норме он не должен быть ниже 95%. Принцип работы прибора основан на способности гемоглобина, связанного с кислородом, поглощать больше инфракрасного излучения, чем гемоглобин без кислорода. Это и позволяет определить кислородное голодание благодаря контакту устройства с кожей.
К чему приводит гипоксия
Если на протяжении долгого времени у вас мало кислорода в организме, то нарушается работа всех его систем. Без устранения причины патологические изменения станут необратимыми. Гипоксия организма значительно ухудшает качество жизни, повышает риски инфарктов, инсультов, развития деменции и других повреждений нервной системы.
Слабость и усталость
При недостаточном поступлении кислорода человек испытывает постоянную усталость, даже после продолжительного сна. Может наблюдаться саркопения — истощение мышечной массы, тело становится дряблым и слабым независимо от количества походов в спортзал. Причина кроется в нарушении работы митохондрий. Эти органеллы, находящиеся внутри клетки, — одни из самых важных ее составляющих: они производят энергию для всех процессов, протекающих в организме. Для полноценной работы этим маленьким энергетическим станциям требуется кислород. Митохондрии потребляют до 80% вдыхаемого кислорода, даже незначительное снижение его уровня нарушает процесс выработки энергии.
Гипоксия чаще вызывает голод
При нехватке кислорода организм начинает вырабатывать энергию из глюкозы. Мозг требует углеводов — появляется неконтролируемая тяга к сладкому и перекусам. Вероятность набрать лишний вес при хронической гипоксии очень высока.
Последствия для центральной нервной системы
Она страдает одной из первых. Головной мозг нуждается в 20% всего поступающего в организм кислорода. Поэтому даже при незначительном снижении его уровня в крови сразу проявляются такие симптомы, как головная боль, сонливость, заторможенность, нарушение внимания. Более тяжелая форма гипоксии ведет к дезориентации, нарушению работы сознания, отеку головного мозга и даже смерти.
Гипоксия зашлаковывает организм токсинами
Кислород — окислитель, сжигающий поступающие в организм вещества, также он нужен и для устранения вредных продуктов их распада и токсинов. Нехватка кислорода нарушает процессы детоксикации. Организм запускает альтернативную программу получения энергии — анаэробный гликолиз (расщепление углеводов без участия кислорода). В результате организм закисляется, накапливаются молочная кислота и другие опасные продукты, которые разрушают наши клетки.
Гипоксия и боль
Для кислородного голодания характерны не только мигрени. При гипоксии распространены и мышечные ноющие боли из-за скопления молочной кислоты в тканях.
Гипоксия ухудшает работу сердца и кровеносной системы
При отсутствии кислорода сердечная мышца (миокард) ослабевает, плохо качает кровь, со временем возникает хроническая сердечная недостаточность. Длительный недостаток кислорода может стать причиной инфаркта.
Как избежать гипоксии
Лучшая профилактика — здоровый образ жизни. Постарайтесь свести к минимуму воздействие негативных внешних и внутренних факторов, мешающих хорошему усвоению кислорода.
Прежде всего — наладьте питание. Чтобы обеспечить кровь качественными эритроцитами, необходимо регулярное поступление витаминов и минералов. Помните о правиле «радуга на тарелке»: съедайте за день пять-семь разных видов фруктов и овощей, старайтесь подбирать овощи разного цвета. Для хорошего усвоения кислорода в легких в рационе должны присутствовать жиры. Их недостаток вызывает нехватку сурфактанта — вещества, которое не дает слипаться альвеолам. Именно жиры являются источником энергии при гипоксии. Разумеется, речь не идет о вредных трансжирах — забудьте о зажаренном до хрустящей корочки стейке. Добавьте в ежедневный рацион продукты, богатые полезными жирами, — рыбу, оливки, орехи и семена, яйца, растительные нерафинированные масла.
Помните о негативном влиянии алкоголя и табака на ваши легкие. Лучше отказаться от них вообще либо свести их употребление к минимуму. Умеренные физические нагрузки помогают восполнить уровень кислорода в крови. 10 тыс. шагов в день — самый простой рецепт здоровья. Включите в ежедневную программу аэробные упражнения: бег, плавание, танцы, велосипед, скандинавская ходьба. Не зря же их называют «кислородной тренировкой»!
Дыхательная гимнастика в хорошо проветренном помещении или на свежем воздухе увеличит поступление кислорода в считанные минуты. Утром такая практика бодрит не хуже чашки кофе. В течение дня можно совершать пятиминутные сессии диафрагмального дыхания. Сядьте на стул, сделайте глубокий вдох, медленно выдохните, втянув живот и задержав дыхание (выдох должен быть дольше, чем вдох!). Так мы искусственно вызываем короткую гипоксию, после которой организм, испугавшись отсутствия воздуха, усваивает в несколько раз больше кислорода, чем обычно.
Подписывайтесь на наш канал в Яндекс.Дзен.