что делать если меня ударили по голове
Посттравматическое головокружение
Головокружение занимает третье место по частоте встречаемости среди жалоб у больных с черепно-мозговой и хлыстовой травмой шейного отдела позвоночника в анамнезе после головной боли и боли в шее. В основе посттравматического головокружения могут лежать психогенные или неврогенные (как правило, органического характера) причины. Условно все формы посттравматического головокружения разделяют на центральные и периферические (вестибулярные).
Центральное посттравматическое головокружение
К основным клиническим формам центрального посттравматического головокружения относятся:
Головокружение при сотрясении/ушибе головного мозга
Экспериментальные и клинические исследования доказали, что при черепно-мозговой травме (ЧМТ) возникают патологические изменения в различных участках головного мозга, которые сохраняются в течение многих месяцев после травмы, что является причиной длительных посттравматических расстройств и приводит к частичной или полной утрате трудоспособности.
Первичное (механическое) повреждение при ЧМТ бывает локальным и диффузным. Локальное повреждение вызывает ушиб (контузию) мозга – очаг травматического размозжения мозговой ткани, который обычно возникает в месте удара (зоне непосредственного приложения внешней механический силы) или противоудара (у противоположной стенки черепа, к которой смещается мозг во время удара). Образование контузионного очага может сопровождаться переломом костей черепа и разрывом поверхностных сосудов с развитием подоболочечного кровоизлияния.
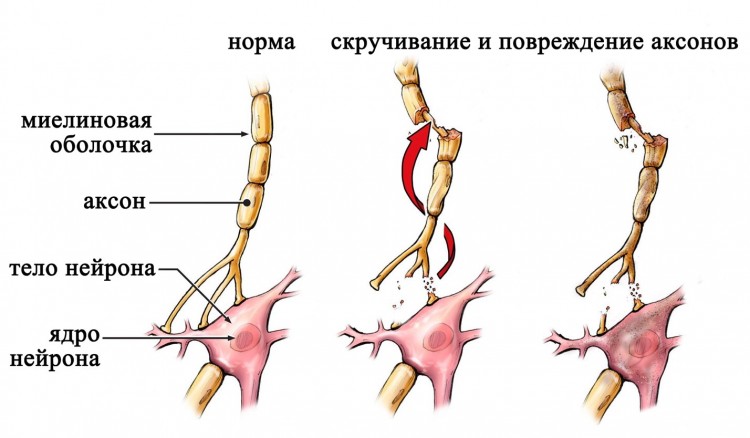
При любой ЧМТ возникает диффузное аксональное повреждение вследствие разрыва аксонов при движении мозга из-за линейного или вращательного ускорения, которое вызывает смещение больших полушарий относительно жестко фиксированного ствола и преходящее повышение внутричерепного давления.
В результате происходит натяжение и скручивание длинных аксонов в глубине белого вещества полушарий, мозолистом теле и стволе, вызывающее диффузное аксональное повреждение.
В настоящее время традиционная терапия ЧМТ включает ноотропные, нейропротекторные, вазоактивные, антихолинэстеразные препараты, антиоксиданты, анксиолитики и витамины группы В. Кроме того, в комплексном лечении используется бетагистин по 24 мг 2 раза в день (минимум 1 месяц), нейромидин по 20 мг 3 раза в день 2 месяца (при отсутствии судорожного синдрома).
Посттравматическое психогенное (стресс-индуцированное) головокружение
Посттравматическое периферическое вестибулярное головокружение
Выделяют следующие формы посттравматического периферического вестибулярного головокружения:
Посттравматическое доброкачественное позиционное головокружение
Патогенез и лечение заболевания те же, что и при идиопатическом доброкачественном пароксизмальном позиционном головокружении.
Посттравматическая вестибулопатия
В отдельных случаях травмы головного мозга возможно развитие одностороннего кровоизлияния в лабиринт или перелома пирамиды височной кости с повреждением преддверно-улиткового нерва или лабиринта. Кроме того, необходимо помнить, что при ЧМТ механическая энергия передается к лабиринту не только непосредственно через костную ткань, но и опосредованно через структуры головного мозга, главным образом за счет гидродинамической волны, образующейся при боковом ударе по черепу. У таких пациентов в посттравматическом периоде наблюдается сильное головокружение, нистагм, нарушение координации движений. Диагноз устанавливают на основании жалоб, анамнеза, характерных объективных симптомов. Особое внимание обращают на состояние наружного слухового прохода и барабанной перепонки (наличие или отсутствие кровотечения из наружного слухового прохода, разрывов барабанной перепонки).
У больных, подвергшихся ЧМТ с переломом височной кости, обычно имеется выраженная общемозговая неврологическая симптоматика, которая маскирует слуховые или вестибулярные расстройства.
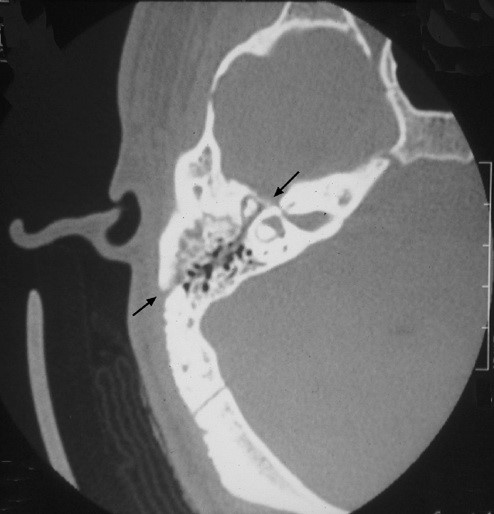
Продольный перелом височной кости у пациента
с посттравматическим вестибулопатическим синдромом (компьютерная томография)
Декомпрессионное головокружение
Декомпрессионная болезнь встречается у рабочих различных профессий, труд которых связан с пребыванием в условиях повышенного атмосферного давления. К ним относятся водолазы, рабочие, занятые в строительстве мостовых опор, туннелей метрополитена, проходке обводненных шахтных стволов и других сооружений в водонасыщенных грунтах или под водой. Кроме того, данная патология часто встречается у дайверов.
Декомпрессионное головокружение часто встречается у начинающих дайверов, которые допускают ошибки в расчёте времени всплытия.
Основной опасностью при глубоководных погружениях или выполнении работ на глубине является нарушение режима декомпрессии (периода выравнивания атмосферного давления) при всплытии. В том случае, если переход от нормального атмосферного давления к повышенному и обратно совершается быстрее уставленного для этого времени, могут развиться различные патологические проявления, в том числе декомпрессионная (кессонная) болезнь.
Заболевание возникает вследствие перехода газов крови и тканей организма из растворенного состояния в свободное. Образующиеся при этом газовые пузырьки нарушают нормальное кровообращение, раздражают нервные окончания, деформируют и повреждают ткани организма. Одной из форм декомпрессионной болезни средней тяжести является декомпрессионное головокружение или меньероподобный синдром. Он возникает в результате образования пузырьков газа в лабиринте внутреннего уха. Клиническая картина чаще всего развивается после выхода водолаза на поверхность (при этом возможен небольшой скрытый период). Внезапно появляется резкая слабость, тяжесть и боль в голове. Эти симптомы усиливаются и сочетаются с резким системным головокружением, рвотой, шумом и звоном в ушах, снижением слуха. У пострадавших появляется сильная бледность, потоотделение, слабость. Головокружение беспокоит даже в положении лежа. Больные жалуются, что все предметы вращаются перед глазами; небольшой поворот головы значительно усиливает болезненные явления. При осмотре определяются спонтанный нистагм, уменьшение частоты сердечных сокращений; возможна потеря сознания.
Единственным надежным методом лечения декомпрессионного головокружения является лечебная рекомпрессия в специальной барокамере, которая предусматривает повторное помещение пострадавшего в условия повышенного давления. Чем раньше будет начата рекомпрессия, тем лучше прогноз восстановления функций. До начала лечебной рекомпрессии показана непрерывная ингаляция кислорода. По требованию назначаются анальгетики, препараты для нормализации артериального давления.
Ушиб головы причины, симптомы, методы лечения и профилактики
Главное отличие ушиба голова от других разновидностей черепно-мозговых травм — кожные покровы остаются целыми. Разделяется на ушибы мягких тканей и ушиб головного мозга. Вероятность возникновения того или иного вида зависит от интенсивности провоцирующего фактора. Чем больше сила, с которой контактирует голова, тем тяжелее травма. Ушиб головного мозга часто характеризуется кровоизлиянием в ткань данного органа, что негативно сказывается на состоянии организма. Вместе с ушибом возможен перелом костных тканей черепа.
Симптомы
Клиническая картина разделяется на 3 вида:
Общемозговая симптоматика возникает при ушибе любой разновидности:
Менингеальная симптоматика свидетельствует об ушибе головного мозга, подразумевает интенсивные боли, напряжённость мышечных тканей в области затылка и спины, рвота, которая не сопровождается облегчением.
Симптомы ушиба головного мозга
Ушиб классифицируется на степени, в зависимости от тяжести поражения. Лёгкое характеризуется следующими симптомами:
Ушиб средней тяжести сопровождается следующими нарушениями:
Тяжелая степень несёт смертельную угрозу, сопровождается следующими симптомами:
Симптомы ушиба мягких тканей головы
Травмирование мягких тканей без повреждения головного мозга не представляет большой опасности. Это распространённая травма. Основной симптом — наличие припухлости на голове после удара. При её прощупывании появляются болезненные ощущения. Ушиб мягких тканей тяжёлой степени сопровождается покраснением кожных покровов, помутнением сознания, кровотечением из носовой полости, рвотой, постоянной усталостью, повышенной местной температурой.
Психические нарушения при черепно-мозговой травме
1. Нарушения сознания
В остром периоде ЧМТ главными нарушениями являются синдромы угнетения сознания: умеренное и глубокое оглушение, сопор и кома.
 | Нередко симптомы различных психических расстройств, таких, как шизофрения, также проявляются и при ЧМТ. Именно поэтому необходима комплексная диагностика для постановки диагноза |
Умеренное оглушение — самое легкое угнетение сознания, выявляются замедление движений и речи, удлинение пауз между вопросами врача и ответами пациента. Снижено активное, а также пассивное внимание. Ответы на вопросы неполные, неточные, возможны ошибки, касающиеся ориентировки в месте и времени. Лицо маловыразительное, жестикуляция угнетена. Такое состояние появляется сразу же после легкой ЧМТ. Возможна частичная конградная амнезия. Характерны колебания ясности сознания. Синоним — обнубиляция.
Глубокое оглушение или сомноленция. Характеризуется нарастающей после ЧМТ сонливостью, вялостью, замедлением речи, движений, утратой экспрессивных актов (и эмоций). Контакт с пациентом еще возможен, но приходится повторять вопросы или тормошить пострадавшего, чтобы привлечь его внимание. Ответы следуют не сразу и часто ограничиваются словами «да» или «нет». Выясняется, что пациент дезориентирован в месте и времени, неточно ориентирован в обстановке, но в собственной личности и в ситуации ориентирован верно. Реакция на боль сохранена, пациент может показать, где ощущает ее. Контроль за функциями тазовых органов ослаблен. Конградная амнезия такова, что пациент вспоминает совсем немногое из того, что происходило и воспринималось им в период оглушения, который длится до 20–30 минут и более. Выход из оглушения постепенный, с колебаниями ясности сознания.
Сопор — угнетение сознания, при котором речевой контакт с пациентом полностью прерывается, он не понимает обращенных к нему вопросов и не отвечает на них. Пациент еще реагирует на громкий звук, болевые раздражения, открывает при этом глаза, отвечает гримасой боли, тянется рукой к месту боли. Сохраняется элементарное узнавание: при звуках голоса близкого человека сердцебиение пациента учащается, лицо краснеет. Мышечный тонус снижен. Кожные рефлексы отсутствуют. Корнеальные, зрачковые и конъюнктивальные рефлексы сохранены, сухожильные и периостальные — достаточно живые. Предоставленный себе пациент лежит молча, закрыв глаза, не двигаясь либо совершая простые автоматизированные движения. Сопор возникает при ЧМТ, приближающейся к среднетяжелой, может длиться десятки минут. Выход в ясное сознание постепенный, минуя состояние оглушения. Конградная амнезия полная.
Кома — состояние полного выключения сознания и психической активности, вывести из которого пациента невозможно. Конградная амнезия тотальная. Различают три степени комы. Умеренная кома (кома I степени) проявляется тем, что сохранена реакция на боль. Это реакция в виде защитных движений сгибания, разгибания конечностей или некоординированной дистонии. Затруднено глотание. Зрачковые и роговичные рефлексы сохранены, брюшных нет, сухожильные и периостальные вариабельны, нарушения дыхания и сердечно-сосудистой деятельности незначительны. Глубокая кома (кома II степени) характеризуется абсолютной утратой реакций на любые внешние раздражители и угнетением большинства рефлексов. Вызываются патологические рефлексы, появляются менингеальные симптомы.
Отсутствует глотание. Пульс слабый, аритмия, снижение артериального давления. Нарушено дыхание, контроль функций тазовых органов утрачен, нарушения мышечного тонуса варьируют от диффузной атонии до горметонии. Мидриаз, может быть односторонним. Терминальная кома (кома III степени) проявляется выраженными нарушениями спинальных, бульбарных и корково-подкорковых функций. Грубо, до апноэ нарушено дыхание. Резчайшая тахикардия. АД на критическом уровне или не определяется. Диффузная мышечная атония, двусторонний фиксированный мидриаз.
Выход из комы происходит в обратном порядке, при этом он может остановиться на неопределенное время на разных этапах. Для контроля выхода из комы рекомендована шкала стадий этого процесса (Доброхотова и др., 1985; Зайцев, 1993). Состояние комы определяется как первая стадия. Вторая стадия — это открывание глаз, или вегетативный статус. Третья стадия — фиксация взора и слежение, т. е. акинетический мутизм. Четвертая стадия — различение близких, т. е. акинетический мутизм с эмоциональными реакциями. Пятая стадия — понимание речи и выполнение инструкций, т. е. мутизм с пониманием речи.
Шестая стадия — восстановление собственной речевой деятельности, т. е. синдром реинтеграции долго отсутствовавшей речи. Седьмая стадия — восстановление словесного общения, т. е. амнестическая спутанность. Восьмая стадия — синдром мнестико-интеллектуальной недостаточности. Девятая стадия — психопатоподобные синдромы. Десятая стадия — неврозоподобные расстройства. Данная шкала с известными оговорками может быть положена в основу описания других психических нарушений при ЧМТ (исключая оглушение сознания).
2. Вегетативный статус
Данная стадия, как и следующая — акинетический мутизм, нередко представляют собой обратимые посткоматозные состояния, даже если они длятся до 10 лет и более. Обратимый вегетативный статус есть состояние относительной стабилизации висцеровегетативных функций, начинающееся после комы с момента первого открывания глаз и завершающееся слежением взора. Впервые описано Е.Кречмером (1940) под названием «апаллический синдром». Обратное развитие вегетативного статуса совершается поэтапно. Этап разрозненных реакций отличают краткие периоды бодрствования, когда пациент лежит с открытыми глазами.
Чаще он это делает днем. Глазные яблоки неподвижны либо «плавают». Руки согнуты, приведены к туловищу, ноги разогнуты. Возможны экстрапирамидные явления, жевательные, сосательные, глотательные движения. Уринация и дефекация непроизвольны. Реакции на разного рода раздражители разрозненны. При позитивной динамике на дотрагивание к нему пациент реагирует учащением и усилением жевания, а в ответ на боль совершает хаотические, а затем и направленные к месту боли движения. Другими словами, он уже демонстрирует простейший сенсомоторный акт. Этап реинтеграции простейших сенсорных и моторных реакций характеризуют более длительные периоды бодрствования, которые можно поддерживать кормлением и другими процедурами. Становится отчетливой тенденция к формированию нормального цикла сон-бодрствование.
Угадываются реакции пациента на близких людей — это, например, гиперемия лица, усиление жевания, вокализация типа мычания и др. Появляется и потом становится постоянным беспокойство перед уринацией, а также дефекацией. Постоянны и движения к месту боли. Все более живыми и устойчивыми делаются реакции на позывы к уринации, на голоса и дотрагивания близких людей, последних пациент как будто отличает от незнакомых. Возвращаются некоторые спонтанные движение, иногда стереотипные.
Этап реинтеграции простейших психомоторных и психосенсорных реакций обнаруживает себя более длительным дневным бодрствованием, стойким оживлением перед уринацией, дефекацией и успокоением после этих отправлений. Становятся отчетливыми мимические выражения страдания, отвращения, появляются первые признаки дифференциации запахов, вкуса, съедобного и несъедобного. При дотрагивании к себе пациент начинает совершать определенные движения, например открывает рот, если ложкой прикасаются к его губам. Его можно научить подносить руку ко рту. Разнообразятся спонтанные движения, постепенно приобретающие свойство произвольности.
Становятся четкими реакции на близких. Именно на них он начинает фиксировать взор, сначала иногда и на очень короткое время, а постепенно — чаще и длительнее. Затем восстанавливается слежение взором. Цикл сон-бодрствование становится близким к нормальному.
В ряде публикаций приводятся результаты наблюдения за пациентами, длительное время находившимися в вегетативном статусе. Установлено, что чаще всего в дальнейшем у них наступает глубокая инвалидизация.
3. Акинетический мутизм
Это состояние с акинезией и мутизмом, в благоприятных случаях завершающееся восстановлением двигательной активности, понимания речи и собственной речевой деятельности (либо выявлением афазии). Вначале восстанавливается понимание речи. Бодрствуя, пациенты лежат с открытыми глазами, поворачивая взор и голову в сторону источника звука или света. Постепенно дифференцируются их мимические реакции на слова с разным смыслом. Выполняются простейшие, а затем и более сложные просьбы, ускоряются движения. Отсутствие понимания речи указывает на факт сенсорной афазии. Далее восстанавливается собственная речь. Это происходит на фоне все большего разнообразия активных движений. Первое слово редко бывает спонтанным и произносится очень нечетко. Эпизоды произнесения фонем и слов постепенно учащаются, затем вербализация становится спонтанной. Появляется фразовая речь, в итоге восстанавливается речевой контакт. По мере восстановления активной речи расширяются и формы произвольной двигательной активности. Отсутствие активной речи свидетельствует о моторной либо динамической афазии.
Помимо акинетического у пациентов может возникать и гиперкинетический мутизм. Это чаще случается при преимущественном поражении правой гемисферы мозга. Двигательное возбуждение имеет итеративный характер: пациенты иногда до изнеможения повторяют одно и то же движение, возвращаясь к нему после передышки и не обращая внимания на адресованную им речь. Характерна инверсия цикла сон-бодрствование. Возбуждение усиливается вечером и ночью. Тем не менее и в этом состоянии речь постепенно восстанавливается. Вначале приходит понимание отдельных слов, фраз, простых просьб, выполнение последних. По мере восстановления понимания значения слов ослабевает двигательное возбуждение, поведение пациентов делается более упорядоченным. Затем пациенты сами предпринимают попытки артикулировать звуки и слова. На первых порах они стараются говорить в ответ на обращенную к ним речь, затем их речь постепенно становится все более спонтанной. При отсутствии афазии в разной степени восстанавливается и фразовая речь.
4. Синдромы спутанности
Это группа весьма разнородных расстройств, место которых в упомянутой шкале посткоматозных нарушений не обозначено. В группу включены и синдромы помрачения сознания, и даже явления деперсонализации-дереализации. Но поскольку речь идет не о законах психопатологии, а об эмпирической стороне дела, коротко опишем эти расстройства, по возможности согласно со шкалой Доброхотовой-Зайцева.
Амнестическая спутанность — фиксационная амнезия с преимущественным поражением эксплицитной памяти и выпадением когнитивных структур, организующих текущие впечатления. Итогом является амнестическая дезориентировка.
Амнестико-конфабуляторный синдром включает помимо фиксационной и конградной также ретроградную амнезию и конфабуляции замещающего типа.
Корсаковский синдром в плане психических нарушений не имеет существенных отличий от предыдущего. Иногда Корсаковский синдром встречается в сочетании с левосторонним гемипарезом, гемигипестезией, гемианопсией и нарушениями взора влево. У таких пациентов выявляется также левосторонняя пространственная агнозия, связанная с очаговой патологией правой теменно-височно-затылочной области.
Пациенты не замечают, игнорируют левую половину пространства, в том числе собственного тела, не осознают, например, левосторонний паралич, выпадение чувствительности слева. Т.А.Доброхотова и др. авторы указывают, что Корсаковский синдром и левосторонняя пространственная агнозия «могут рассматриваться как промежуточные между нарушенным и ясным сознанием» и что ими «может завершаться восстановление сознания после комы».
Речевая спутанность представлена частичной или полной афазией (сенсорной, моторной или амнестической). Расстройство может сочетаться с правосторонним гемипарезом. Речедвигательное возбуждение наблюдается при тяжелой ЧМТ с интракраниальным кровоизлиянием. Периоды общего и речевого возбуждения могут сменяться угнетением сознания (вплоть до комы), что указывает на увеличение объема кровоизлияния.
Синдромы помрачения сознания встречаются относительно редко и большей частью у пациентов зрелого возраста. У стариков и детей первых лет жизни не наблюдаются. Упоминаются онейроид, деперсонализация и дереализация, «вспышки пережитого в прошлом» (имеется в виду жизнь в прошлом, т. е. экмнезия), сумеречное состояние и делирий. Психотические расстройства обычно бывают в первые два месяца после выхода из комы.
Транзиторная глобальная амнезия — это временная (до 24 часов) и тотальная амнезия, при которой может забываться решительно все, включая собственное имя. Бывает иногда сразу же после очень короткой комы (секунды, минуты), отмечается при сотрясении, ушибах мозга легкой и средней степени тяжести. Важно не смешивать это расстройство с эпизодами аментивной спутанности сознания.
5. Синдромы аффективных нарушений
Отсутствие и крайнее обеднение эмоциональности и экспрессивности в посткоматозных состояниях позднее сменяется эйфорией, злобностью, агрессивностью, а затем могут приходить мании, депрессии, биполярные расстройства настроения. Наиболее грубые нарушения эмоциональной сферы наблюдаются при ушибах и гематомах лобных отделов больших полушарий. Биполярные нарушения аффекта при ЧМТ отмечаются при поражении правой гемисферы.
Эмоциональный паралич (в синдроме аспонтанности) наблюдается при тяжелой ЧМТ с кровоизлиянием в левую лобную область мозга. Явления аспонтанности могут длиться месяцами. По мере роста активности пациентов на фоне безразличия появляются редкие поначалу улыбки, раздражение, злость, а постепенно и чаще — другие эмоциональные проявления.
Эйфория с расторможенностью чаще наблюдается при ушибах лобно-базальных отделов мозга, наиболее продолжительна после затянувшейся комы. Данное состояние обычно определяют как псевдопаралитический синдром.
Гневливая мания обычно встречается у пациентов с двусторонним поражением (ушибом) лобно-височных отделов мозга. Сочетается с эйфорией. Более выражена у пациентов зрелого возраста в остром периоде ЧМТ, длится до нескольких недель.
Дисфория встречается в отдаленном периоде ЧМТ, протекает в виде коротких (до нескольких дней) и неоднократно повторяющихся эпизодов. Возможно вечернее ухудшение настроения.
Гипомании при ЧМТ встречаются редко, возникают как в остром периоде сотрясения мозга, так и в отдаленном периоде при ушибах и гематомах задних отделов правой гемисферы. По данным ЭЭГ, указывает на активацию стволовых структур.
Тоскливая депрессия более свойственна отдаленным и промежуточным периодам течения травматической болезни с поражением височных отделов правой гемисферы. Обычно сочетается, как и другие аффективные нарушения, с психоорганическим расстройством.
Тревожная депрессия чаще наблюдается при ушибах височного отдела доминантной гемисферы (т. е. левой — латерализация указана с позиции правши).
Апатическая депрессия отмечается при поражении (ушибе) преимущественно передних отделов полушарий.
6. Синдромы пограничных нарушений
Астенический синдром. Явления астении наблюдаются на разных этапах течения травматической болезни. Нередко это единственное расстройство в резидуальном периоде ЧМТ.
Обсессивно-фобический синдром. Встречается при ЧМТ достаточно редко.
Истероподобные синдромы. Иногда встречаются явления псевдодеменции, а также рентное поведение.
Явления псевдологии. По некоторым сведениям, часто встречались после ЧМТ (особенно при ушибах мозга) во время Великой Отечественной войны.
Паранойяльный синдром. Встречается редко; связь его с ЧМТ является достаточно сложной.
Ипохондрический синдром. Проявляется несколько преувеличенным вниманием к состоянию собственного здоровья. Много чаще, пожалуй, пациенты недооценивают тяжесть своих расстройств.
7. Синдромы снижения психической деятельности
Травматическая деменция. Является следствием тяжелой ЧМТ или серии ЧМТ меньшей тяжести. По А.С.Шмарьяну (1948), не следует спешить с постановкой данного диагноза. Известны факты значительного улучшения когнитивных функций в безнадежных, казалось бы, случаях.
Расстройства памяти. Имеются в виду разные варианты амнезии органического типа.
Абулия. Редко достигает степени полной аспонтанности. Существенное улучшение возможно, однако, и в тяжелых случаях.
8. Эпилептический синдром
Частое последствие ЧМТ. Припадки наблюдаются, например, у 12% детей, перенесших ЧМТ. Припадки могут быть разного типа, но у больного с травматической эпилепсией они обычно однотипны. Если это большие припадки, то, как правило, вторично генерализованные. При левостороннем повреждении мозга могут возникать сумеречные состоянии сознания, абсансы, психомоторные припадки, речевые и идеаторные припадки, припадки с психотическими явлениями. Чаще (в 72%) припадки возникают спустя 6–12 месяцев после ЧМТ. Считается, что при травматической эпилепсии изменения личности выражены в меньшей степени, нежели при генуинной эпилепсии. Исключением являются дети и подростки, получившие травму в раннем возрасте.
Некоторые авторы считают, что ЧМТ в раннем и старческом возрасте имеет более тяжелые последствия. Лечение пациентов с ЧМТ индивидуализировано и определяется текущим состоянием. Первостепенное значение имеет терапия, направленная на устранение ликвородинамических, метаболических, гемодинамических нарушений, воспалительных процессов, рассасывание спаек и рубцов. Прогноз определяется тяжестью ЧМТ и последующих осложнений.