что делать если лошадь наступила на ногу
К вопросу о травматизме в конном спорте
Кафедра судебной медицины (зав. – д.м.н., проф. А.И. Авдеев) ГБОУ ВПО ДВГМУ Минздрава России, г. Хабаровск
К вопросу о травматизме в конном спорте / Власюк И.В. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2013. — №13. — С. 70-74.
библиографическое описание:
К вопросу о травматизме в конном спорте / Власюк И.В. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2013. — №13. — С. 70-74.
код для вставки на форум:
С травмами, причиняемыми лошадьми, можно встретиться в сельской местности, в организациях занимающихся содержанием и разведением лошадей, а также при занятиях конным спортом. По данным зарубежных авторов [1], повреждения, образующиеся в результате контакта с лошадьми, в 15 % возникали на фермах, в 15 % случаев – в местах, оборудованных для занятий конным спортом, и в 3,5 % при передвижении лошади по дорогам. Остальные случаи связаны с травматизмом людей в местах выпаса, на увеселительных мероприятиях и т.д.
Конный спорт по статистике травм не входит в десятку опасных видов спорта. Чаще всего встречается падение с лошади, которое по уровню высоты мало отличается от падения с одноименного спортивного снаряда или забора и грозит, в основном, получением травм лишь под тяжестью собственного веса. Наиболее же опасны падения вместе с лошадью, когда лошадь накрывает собой человека, так как вес животного в среднем около 500 кг. Опасно падение вместе с лошадью на бок. При этом самая травмируемая часть у всадника – ноги. Падение вместе с лошадью вперед чаще можно наблюдать на галопе, когда лошадь оступается и падает на передние ноги или кувырком вперед.
Падение с лошади, особенно на скаку, по травматичности сравнимо с падением с высоты 5-го этажа или выпадением из движущегося автомобиля. Скорость движения лошади может достигать 50 км/час. Тяжелые травмы может получить упавший в начале движения и запутавшийся в стремени седок. В этом случае лошадь неоднократно ударяет его задними копытами, пытаясь сбросить с себя, наступает на него. Известны случаи множественных переломов костей таза, переломы длинных трубчатых костей. Если падение произошло на скаку, при не высвободившейся из стремени ноге, помимо травмы запутанной конечности седок получает тяжелые травмы головы и верхней части тела в результате контакта с землей и волочения по ней. При падении с лошадью могут образовываться сочетанные переломы длинных трубчатых костей, перелом позвоночника.
В целом, травмы можно разделить на легкие, не требующие медицинского вмешательства (ссадины и кровоподтеки), и тяжелые (раны, переломы, сотрясения и ушибы внутренних органов). Тяжелые травмы у людей, находящихся в постоянном контакте с лошадьми, встречаются в 2,5 %, легкие – у 20 % контактирующих. Основной объем травматизма обусловлен укусами животного и ляганием.
Укус лошадью связан с ее поведенческими реакциями. Лошадь отгоняет мух и кусающих ее оводов с тела посредством зубов и легко может укусить попавшуюся на пути руку. Можно получить травму от зубов лошади, если незаметно подойти к ней и прикоснуться к телу, или же при кормлении с руки. Данный вид травмы обеспечивается сочетанием широкого угла обзора глаза лошади (300°) и плохого, неконтрастного зрения.
Очень часто кусаются жеребята, что связано с освоением окружающего мира и пробой всего «на зуб». Укусы жеребят и молодых лошадей (до двух с половиной лет) особенно травмоопасны, так как у них некрупные зубы с округлой, малой по площади резцовой поверхностью с большими промежутками. Покусывание у лошадей является частью брачных игр, и поэтому в качестве особой благодарности и привязанности к человеку она может прикусить руку, шею человека. Серьезную травму можно получить, если пытаться разнять соперничающих или дерущихся взрослых жеребцов. Таким образом, при укусе страдают, как правило, руки, возможны укусы головы.
Укус лошади очень силен. Описаны случаи частичной ампутации пальцев кисти и образования укушено-скальпированных ран. Сила укуса лошади обусловлена не только массивностью жевательных мышц, но и положением относительно друг друга резцов верхней и нижней челюстей. Резцы у молодой лошади располагаются полукругом, а прикус прямой или клещеобразный; у зрелой дуга более плоская, а положение челюстей принимает форму острого угла.
При укусе лошадью остаются ссадины, раны, кровоподтеки. Образование тех или иных повреждений обусловлено силой укуса и состоянием зубов, наличием или отсутствием одежды, областью укуса, а также видом укуса (статический или динамический). При статическом укусе массива мягких тканей, например плеча, образуются дугообразные кровоподтеки шириной до 3,0 см, с нечеткими краями, обширной гематомой в подкожной клетчатке. Массивность кровоподтека обусловлена силой сжатия, широкой поверхностью прикуса, значительным захватом тканей. При захвате достаточно тонкой кожи, расположенной над костными образованиями, образуются поверхностные раны. При отдергивании части тела или движении лошадью головой укус приобретает динамический характер, и от кровоподтека отходят осаднения линейной формы, истончающиеся в конечной части следа. Если при статическом укусе образовалась рана, то при динамическом она может приобрести скальпированный вид.
Рассматривая копыта как травмирующее орудие, можно столкнуться с двумя случаями: повреждения от подкованных и неподкованных копыт. Неподкованные животные, как правило, обитают в табунах. Повреждения могут возникнуть у табунщиков или лиц, случайно забредших в табун. Поскольку копыто не раздвоено, в отличие от копыт крупного рогатого скота, то в результате удара образуются дугообразные или округлые ссадины и кровоподтеки. Кроме того, само копыто непарнокопытного больше по площади. Самые болезненные удары причиняют жеребята, так как имеют маленькие по площади копыта, снабженные острым краем. От удара жеребенка образуются ссадины и кровоподтеки, сопровождаемые глубокими гематомами.
Повреждения подкованными животными встречаются в сельской местности. Источник опасности – рабочие лошади, используемые в хозяйстве. В городе с подкованными лошадьми можно встретиться на ипподромах, в конных клубах, увеселительных местах, где производится катание на лошадях.
Подкова имеет форму неполного круга и изготавливается из металла. Для движения по разной местности она может иметь различные выступающие поверхности – пеньки, шипы, прорези и т.д. Каждая подкова, в зависимости от предназначения, обладает тем или иным набором групповых признаков, которые могут служить для групповой идентификации.
Подковы бывают кустарного изготовления, но чаще используют подковы промышленного производства со стандартными или съемными шипами. Минимальная масса подковы 200 г, максимальная – 720 г. Ширина полотна подковы среднего размера – около 22 мм, толщина – 8 мм. Подошвенная поверхность подковы плоская; нижняя, как правило, полукруглая или имеющая скосы. В передней части подковы обычно имеется направленный вверх отворот – язычок, способствующий более прочной фиксации подковы на копыте. На нижней поверхности подковы есть гвоздевая дорожка, в которой располагаются головки подковных гвоздей. Подковы для передних копыт имеют округлую форму, для задних копыт – несколько более вытянутую, что соответствует форме передних и задних копыт.
Идентификация по узкогрупповым признакам возможна по повреждению костей черепа (вдавленный перелом) при наличии крупных эксплуатационных дефектов на подкове (забоины, дефекты). Необходимым условием является скорейшее изъятие подковы как травмирующего орудия, так как в процессе эксплуатации могут образоваться новые дефекты металла.
Строение и форма подковы и копыта определяют и оставляемые ими повреждения. В зависимости от силы удара могут возникать кровоподтеки, ссадины, ушибленные раны, переломы костей. При ударе плоскостью подковы возникают округлые кровоподтеки с просветлением в центре, сопоставимые по размеру с диаметром подковы. При ударе под углом или контакте не всей плоскостью возникают дугообразные кровоподтеки, соответствующие ширине полосы металла подковы. При ударе ребром подковы возникают, как правило, ссадины, раны и переломы костей. Дырчатые переломы костей свода черепа возможны при ударе ребром копыта в височную область. Ссадины могут быть статическими (штампованными) – отражают строение и рельеф подковы, и динамическими – отражают строение контактного участка в начале повреждения. Образующиеся от удара раны имеют дугообразную форму с выраженным осаднением, размозжением краев, соединительнотканными перемычками в концах и углах раны – в ране можно обнаружить все признаки воздействия тупого твердого предмета со слабо выраженным ребром. При исследовании повреждений обнаруживаются частички грунта, травы, навоза.
При попадании в область головы могут возникать вдавленные и террасовидные переломы костей свода черепа серповидной или полулунной формы. В таких случаях развивается тяжелый ушиб головного мозга. Нередко образуются линейные трещины и переломы костей свода черепа с переходом на основание на стороне удара. При ударе копытом в область грудной клетки возникают локальные разгибательные переломы ребер, сопровождающиеся ушибом легких и сердца. При ударе в область живота – разрывы паренхиматозных и полых органов, возможны повреждения костей таза. При попадании по костям предплечья и мелким трубчатым костям возникают трещины и переломы. При исследовании контактно-диффузионным методом области повреждений кожного покрова можно обнаружить присутствие металла – железа.
Лошадь может не только ударять копытом, но и случайно наступить на ногу. Давление копытом в положении стоя – от 100 до 150 кг, а при опускании ноги сила давления возрастает до 1000 кг. При воздействии на тыльную поверхность стопы, особенно подкованным копытом, как правило, образуются обширные кровоподтеки, зачастую сопровождаемые переломом плюсневых костей и фаланг пальцев.
При исследовании одежды в области удара копытом можно обнаружить спрессованность волокон на месте воздействия подковы, иногда линейные надрывы от действия ребра или крестообразные разрывы от действия шипов и пеньков подковы. При исследовании контактно-диффузионным методом области повреждений одежды обнаруживается присутствие металла – железа.
Опасно находиться рядом с лошадью в маленьком помещении, что случается в случаях транспортировки и погрузки в транспортное средство. Лошадь может придавить человека к стенке или борту, толкнуть его грудью или крупом. Наиболее часто в этих случаях страдает грудная клетка, что выражается в явлениях ушиба и переломах ребер.
Таким образом, занятия конным спортом, ухаживание за лошадьми может привести к различным по механизму образования и характеру травмам, морфологическая картина которых порой не специфична, а отсутствие предварительных сведений может привести к неправильной трактовке повреждений.
Список литературы:
1. Northey, G. Equestrian injuries in New Zealand, 1993–2001: knowledge and experience // NZMJ. – 2003. – Vol. 116, № 1182. – P. З73-381.
похожие статьи
Некоторые статистические данные агрессии животных в отношении детей / Баранова А.В., Власюк И.В. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2020. — №19. — С. 126-130.
К вопросу о повреждении лица в результате укуса животными / Баранова А.В., Власюк И.В. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2019. — №18. — С. 51-54.
Оценка самоповреждений дистальных отделов нижней конечности от воздействия тупыми предметами / Куликов С.Н. // Матер. IV Всеросс. съезда судебных медиков: тезисы докладов. — Владимир, 1996. — №1. — С. 153-154.
Смерть спортсмена: случай из практики судебно-медицинского гистолога / Глазунов А.Г., Сахаров А.И., Евдокимова Е.В., Богомолов Д.В., Шай А.Н. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2018. — №17. — С. 56-58.
Травматизм при занятиях фитнесом (оздоровительным спортом) / Андрейко И.В. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2016. — №15. — С. 14-19.
Защемление седалищного нерва
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.
Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.
Столбняк. Как происходит заражение.
Общепринятая идея заключается в том, что столбняк может быть получен только тогда, когда он ранен ржавым предметом. Но это заблуждение представляет большую опасность.
В любом случае, не забудьте проверить свои вакцины! Приобретение столбняка происходит, если пораниться старым гвоздем или ржавым забором? Это неправильно!
Риск столбняка одинаков со ржавым объектом или нет. Это инфекционное заболевание вызывается бактерией Clostridium tetani.
Эта бактерия повсюду. Однако, поскольку он не поддерживает кислород, он производит споры, окруженные непроницаемой оболочкой, чтобы выжить на открытом воздухе,
на земле, в пыли или любых объектах, ржавых или нет. Другими словами, порезаться старой пластиковой бутылкой, покрытой пылью, забытой в гараже, так же рискованно,
как застрять ржавым гвоздем. Проверьте свои вакцины!
При соприкосновении с раной споры быстро находят благоприятные условия, в том числе с низким содержанием кислорода. Таким образом, они выходят из оцепенения
и превращаются в бактерии, которые распространяются в организме, выделяя грозный токсин, действие которого на нервную систему вызывает паралич.
Никакое лечение не способно вылечить объявленный столбняк. Только прививка DTPolio может предотвратить развитие страшной болезни.
Каждый год во Франции по этой причине происходят десятки смертей. Итак, прямо сейчас проверьте, что вы в курсе своей вакцинации.
Медицинское лечение столбняка
Лечение столбняка является сложным. Требуется госпитализация в реанимации. Наблюдение за пациентом является постоянным.
Лечение в основном включает уход на уровне раны (чтобы очистить ее и ограничить развитие бактерии на этом уровне) и лечение симптомами, особенно мышечными
контрактурами, судорогами и болью. Обычно назначают анти-столбнячные иммуноглобулины (антитела) и антибиотики, включая пенициллин, в попытке уничтожить бактерии.
Вакцинация будет сделана, потому что зараженный человек не становится иммунным.
Исцеленные пациенты обычно выздоравливают полностью, но медленно, при условии, что им оказывается оптимальная помощь.
В случае ранения и риска инфицирования человека, который не вакцинирован или неадекватно вакцинирован, для профилактики можно назначать иммуноглобулины.
Напомним, что единственным способом избежать заражения является вакцинация.
Профилактика. Определение столбнячной профилактики:
— Столбняк: инфекционное заболевание, вызванное токсином, выделяемым бактерией (Clostridium tetani) после заражения субъекта, который не был вакцинирован или чья вакцинация слишком старая.
— проникновение микроорганизма через рану; бактериальному развитию и развитию его токсина способствуют загрязненные раны, которые являются некротическими, и присутствие инородных тел в ране. Фаза инкубации (до появления признаков) составляет от нескольких дней до двух недель).
— Токсин столбняка прикрепляется к нервным окончаниям и переносится по нервам к спинному мозгу, где он блокирует работу двигательных нервов (иннервирование мышц), а иногда также симпатических нервов (иннервирование внутренних органов). Это следует за непрерывными мышечными сокращениями, ригидность, которая может быть обобщена или оставаться локализованной.
Симптомы генерализованного столбняка обычно:
— невозможность открыть рот (тризм), раздражительность при возбуждении, потливость, трудности с глотанием …
— затем сокращения паравертебральных мышц, отклонение тела назад, как лук (opisthotonos), нарушения сердечного ритма, острая задержка мочи, судороги …
— наконец, такие осложнения, как переломы, тромбоэмболия легочной артерии, инфекции, обезвоживание.
— Наиболее распространенная причина смерти — легочная суперинфекция.
Лечение пяточной шпоры
Что же такое пяточные шпоры и откуда они берутся?
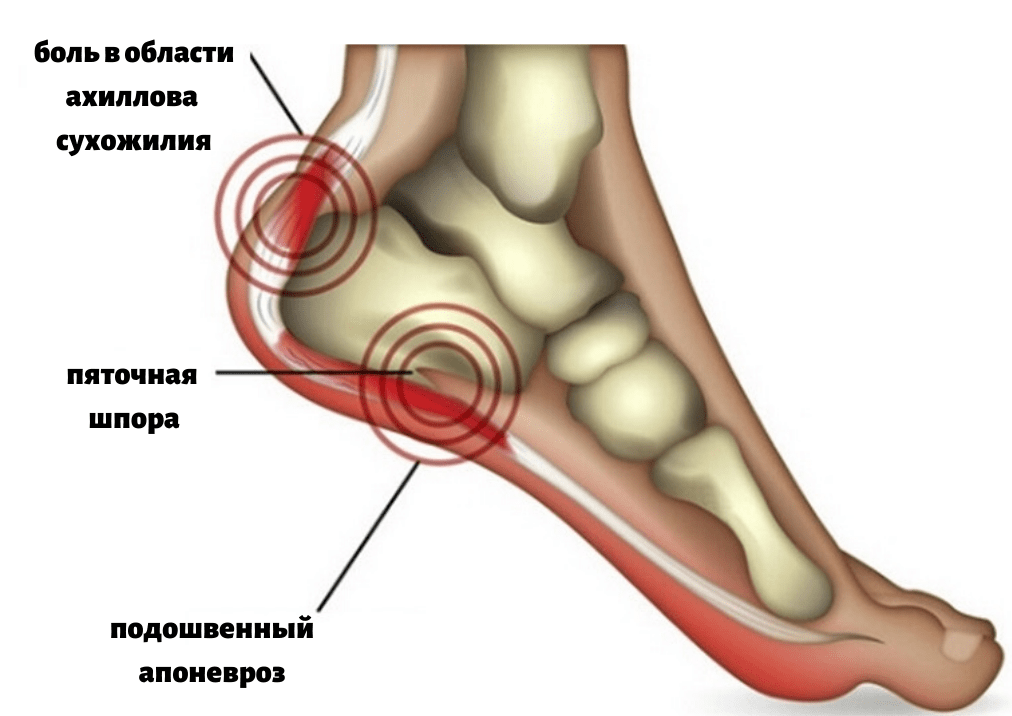
В результате различных процессов (избыточный вес, травма и др.) в данной области возникает хроническая травматизация сухожилия с образованием микронадрывов и постепенное развитие воспалительного процесса. Как компенсаторная реакция на травму и воспалительный процесс начинает образовываться костный вырост, он принимает форму шипа и, передавливая мягкие ткани подошвы стопы, вызывает характерные сильные боли в пяточной области. Самым значимым симптомом пяточной шпоры является сильная боль при ходьбе, особенно в самом начале ходьбы (так называемая, стартовая боль), при вставании со стула, с постели.
Основные причины образования пяточных шпор:
Проявления заболевания
Боли, возникающие при опоре на больную пятку, развиваются постепенно с ростом самой шпоры, характеризуются как жгучие или острые, с ощущением «гвоздя в пятке». Они могут локализоваться на внутренней поверхности больной пятки и переходить на всю стопу. При осмотре пяточной области нет никаких видимых изменений, редко отмечается отечность, болезненность определяется при надавливании на пятку. Интересно, что интенсивность боли не зависит от размера шпоры, что обусловлено, прежде всего, не наличием самой шпоры, а воспалительными изменениями в мягких тканях пятки. Диагноз пяточной шпоры подтверждается рентгенографией.
Основные принципы лечения пяточных шпор
1. Вначале необходимо выяснить причину развития воспалительного процесса в области подошвы и постараться максимально устранить ее. Т.е. выяснить, какой патологический процесс мог привести к избыточной травматизации фасции и возникновению воспаления. С этой же целью следует нормализовать вес, если он избыточный, дозировать физические нагрузки и ношение тяжестей, подобрать удобную, правильную обувь для занятий спортом и для повседневной носки. Снять и отложить в сторону неудобную обувь. На время экспресс-лечения следует ограничить нагрузку на ноги — сократить ходьбу и тем более бег или переноску тяжести насколько это возможно. Лучше носить удобные легкие кроссовки с хорошим супинатором.
2. Необходимо максимально возможное обеспечение физической разгрузки болезненной области, для чего рекомендуется подбор индивидуальных ортопедических стелек с выкладкой внутреннего и наружного продольного сводов, углублением и мягкой прокладкой под пяткой, а также временное ношение подпяточника с углублением или отверстием в центре. Как временную меру при лечении пяточной шпоры можно рекомендовать ношение обуви без задника;
3. Консервативное лечение направленно на ликвидацию воспалительного процесса и включает местное применение нестероидных противовоспалительных препаратов (гели и мази), обладающих противовоспалительным и рассасывающим эффектом. Но эти методы, как правило, приносят лишь только временный эффект, их обязательно нужно сочетать в комплексе с другими методами.
4. Наружное применение мазей при пяточной шпоре лучше сочетать с массажем стоп. Массаж при пяточной шпоре удобно делать самостоятельно.
5. В комплекс лечения пяточной шпоры включают теплые ванны с морской солью, содой. Ванночки необходимо делать перед применением мазей и массажа.
6. Определенные упражнения лечебной гимнастики с проведением массажа мышц стопы и голени — рекомендуются для улучшения кровоснабжения тканей стопы, с этой же целью можно проводить тепловые процедуры парафино- или озокеритотерапии.
7. В некоторых случаях (если развитие пяточной шпоры происходит на фоне артроза) в комплексной терапии рекомендуют прием хондропротекторов с анальгетическим и противовоспалительным эффектом, что останавливает прогрессивный воспалительный процесс, но эффект от внутреннего применения препаратов развивается только через 6 недель от начала лечения и сохраняется в течение 2–3 мес. после его отмены.
8. Методы медикаментозного лечения пяточной шпоры.
Официальная медицина на сегодняшний день разработала большое количество схем фармакологической терапии данного заболевания. Среди препаратов, применяемых для лечения пяточной шпоры: нестероидные противовоспалительные средства, гели, мази, кремы и пластыри для лечения пяточной шпоры местного применения, обладающие рассасывающим и противовоспалительным эффектом.
При малой эффективности консервативного лечения выполняются лекарственная блокада пяточной шпоры — обкалывание болезненного места шприцом с лекарственным веществом. Например, стойким эффектом обладает однократное местное введение дипроспана.
Препараты, применяемые с этой целью, оказывают выраженный местный противовоспалительный эффект, что быстро подавляет воспалительный процесс и снижает болевой синдром.
Данная процедура требует знаний и большого опыта, поэтому проводить ее может только квалифицированный специалист. Однако при частом использовании метода возможно разрушение связки или фасции.
9. К хирургическому лечению прибегают крайне редко, так как встречается много недостатков при данной методике. При проведении операции удаляют пяточную шпору. После чего конечность фиксируют гипсовой повязкой примерно на один месяц.
После снятия гипса назначают ортопедические стельки и проводят курсы восстановительного лечения. Помните, что в большинстве случаев пяточные шпоры вполне поддаются терапии и без операций.
10. Любой метод лечения необходимо сочетать с физиотерапевтическими воздействиями.
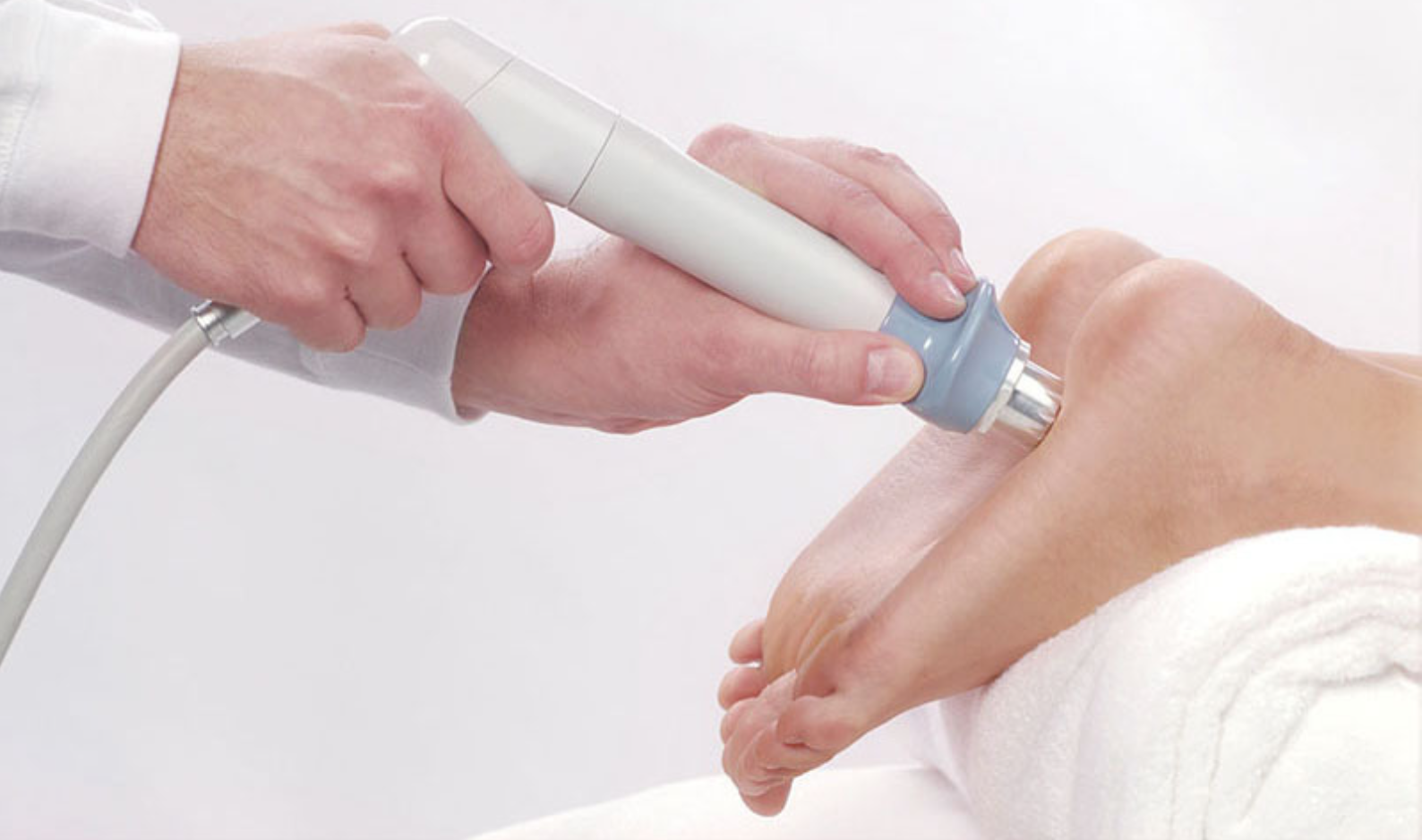
Ударно-волновая терапия пяточной шпоры
Является наиболее эффективным методом: терапия воздействует непосредственно на костные разрастания и способствует их уменьшению или даже рассасыванию. Ударно-волновая терапия — относительно новый метод лечения.
В нашей стране данная процедура начала практиковаться не очень давно, но первые результаты уже обнадеживают.
Имеющийся опыт позволяет утверждать, что при использовании данного метода лечения эффективность лечения пяточной шпоры очень высока. Метод основан на воздействии импульсов ударных волн определенной частоты. Эффект ударной волны разрыхляет отложения кальция в пяточной шпоре.
Это позволяет в дальнейшем вымывать разрыхленные отложения из организма с кровотоком. Пораженная связка избавляется таким образом от накопленных солей кальция.
Кроме того, при этом активизируются процессы регенерации тканей, уменьшаются отечность и воспалительные явления. С каждой проведенной процедурой болевой синдром становится все меньше и, как правило, значительно уменьшается или исчезает к концу лечения.
Пораженный участок во многом восстанавливает свою естественную структуру и возвращает себе способность переносить каждодневные нагрузки, не вызывая болезненных ощущений.
На начальных стадиях заболевания лечение требует небольшого количества процедур от 3 до 5 на курс, а при большой длительности процесса длительность лечения до 5-10 процедур на курс. Между сеансами обязателен перерыв 5-7 дней.
Продолжительность одного сеанса составляет 15-20 минут на одно поле. На кожу пятки наносят специальный гель, воздействие осуществляется с помощью излучателя.
Существуют противопоказаниями к лечению пяточной шпоры: нарушения свертываемости крови и тромбофлебит, злокачественные новообразования, беременность.
Нежелательно проведение процедур ударно-волновой терапии в течение месяца после введения в область пятки гормональных противовоспалительных препаратов.
Лучевая терапия (рентгенотерапия) пяточной шпоры
Использование рентгеновского излучения в лечении пяточной шпоры показывает весьма эффективные результаты. Метод заключается в том, что на область пятки направляются четко сфокусированные рентгеновские лучи, несущие пониженную дозу радиации.
Они вызывают блокирование нервных окончаний, и пациент перестает испытывать болевые ощущения.
Курс лечения чаще всего состоит из десяти сеансов, каждый из которых имеет продолжительность в 10 минут.
Рентгенотерапия в лечении пяточной шпоры обладает следующими преимуществами: полная безболезненность процедуры, высокая эффективность, минимум противопоказаний, воздействие излучения только на пяточную шпору, противоаллергическое и противовоспалительное действие, возможность амбулаторного лечения.
Противопоказанием к использованию данного метода является только беременность.
При применении рентгенотерапии сама шпора не исчезает, блокируются только болевые ощущения, исходящие от нее. Поэтому после проведения курса рентгенотерапии необходимо обязательной позаботиться о разгрузке стопы.
Лазерное лечение пяточной шпоры
В настоящее время низкоинтенсивная лазерная терапия — популярный и достаточно широко используемый метод лечения данного заболевания. Лазерная терапия воздействует на мягкие ткани, находящиеся вокруг шпоры.
Сфокусированное излучение вызывает увеличение кровообращения в области воспаления, что способствует уменьшению болей.
Среди пациентов бытует мнение о том, что лазерная терапия способна устранять саму пяточную шпору. Однако это является заблуждением. Проникая в ткани стопы, низкоинтенсивный лазерный луч на сам костный нарост не оказывает практически никакого действия.
Его эффект проявляется только на мягких тканях. А значит, после проведения курсов лазерной терапии также необходимо применять все методы, направленные на профилактику данного заболевания.
УВЧ-СВЧ-терапия
Этот метод заключается в применении переменного электромагнитного поля ультравысокой и сверхвысокой частоты. Влияние этих токов приводит к расширению капилляров в мягких тканях и к значительному усилению кровообращения. При этом уменьшается болевой синдром и воспаление.
Длительность одного сеанса составляет 10-15 минут. Для лечения пяточной шпоры требуется около 10-12 сеансов терапии.
Чаще врачи назначают пациентам переменное магнитное поле. Образуются слабые токи в крови и лимфе, которые влияют на метаболизм, а также на структуру воды и белков. Повышается сосудистая и кожная проницаемость, рассасываются отеки, уменьшается воспаление.
Данная методика позволяет достичь те же результаты, что и УВЧ-терапия.
Лечить шпоры на пятке можно и с помощью электрофореза или СМТ-ДДТ-фореза
Электрический ток повышает ионную активность в проводящих тканях, при этом увеличивается синтез многих биологически активных веществ. Лечебное действие обусловлено поступлением ионов лекарственных веществ (именно в ионной форме вещества наиболее активны), а также формированием кожного депо, из которого ионы постепенно поступают в ткани в последующие дни.
При электрофорезе используют специальные прокладки, пропитанные лекарством. Прокладки располагают между кожей пятки и пластинами электродов. Для лечения пяточной шпоры используют йодистый калий, гидрокортизон, новокаин и прочие препараты.
Эффективность таких методов физиолечения, как ультразвука и фонофореза (сочетанное применение ультразвука и лекарственного препарата) при пяточных шпорах составляет более 30%.
Основной эффект физиотерапии ультразвуком при лечении пяточной шпоры заключается в устранении воспалительного процесса, учитывая, что лучше всего ультразвук поглощается костной тканью.
При этом не следует бояться, что ультразвуковое лечение будет влиять на здоровую костную ткань пятки. Проведенные исследования низкочастотным ультразвуком показали, что разрушений костных тканей не вызывалось, но локальное применение ультразвуковых волн на область шпоры способствовало снижению содержания в ней кальция с замещением волокнистой соединительной тканью.
Также ультразвук оказывает рассасывающее и спазмолитическое действие, улучшая процессы локальной микроциркуляции.
Эффект от ультразвукового лечения усиливается сочетанным применением противовоспалительных мазевых препаратов. Озвучивание низкочастотным ультразвуком повышает проницаемость клеточных мембран, улучшает проницаемость и введение лекарственных веществ.
Наиболее часто применяют гидрокортизоновую мазь. Фонофорез способствует более глубокому проникновению лекарственного вещества в пораженную область, нежели применять мазь как самостоятельное средство лечения.
Метод фонофореза основан на свойстве ультразвука изменять проницаемость кожных покровов, в связи с чем лекарства, нанесенные на кожу, всасываются более активно.
Продолжительность самой процедуры — до 10 минут. На курс лечения может понадобится 5-10 процедур, с возможными повторными курсами.
Профилактика пяточной шпоры
Профилактические меры должны быть направлены, в первую очередь, на предупреждение преждевременного износа, старения и травм костно-суставного аппарата: