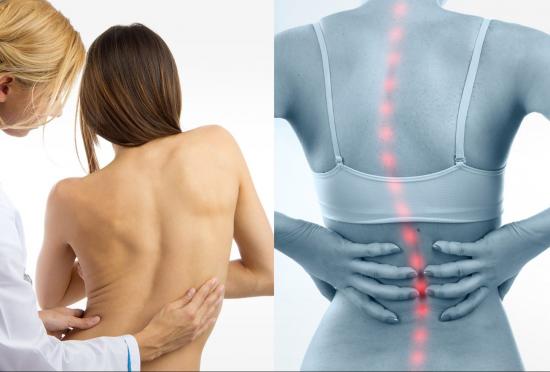
что делать если левое ребро выпирает больше чем правое
Выпирают и болят ребра
Лечение в нашей клинике:
Обратить внимание на то, что выпирают ребра, человека часто заставляется боль, скованность или иные неприятные ощущения. Хотя примерно в половине клинических случаев деформация грудной клетки не дает никаких подобных проявлений. Человек, особенно тучный, с избыточной массой тела или с гиперстеническим типом телосложения может прожить всю жизнь и так и не узнать, что у него где-то выпирают ребра.
Выпирающие ребра в большей степени беспокоят молодых людей а астеническим типом телосложения, тщательно следящих за своим весом. В ряде случаев обратиться за консультацией к врачу их вынуждают родители, которые замечают патологические признаки деформации грудной клетки.
В этом материале рассмотрены разные случи: связанные с типом телосложения, искривлением позвоночного столба, неправильным положением реберных дуг и т.д. даны рекомендации относительно правильного выбора специалиста, к которому следует обращаться за медицинской помощью.
Если выпирают и болят ребра, то это не является вариантом нормы. Это серьезный клинический симптом многочисленных патологий. Каждая из них требует своевременного обращения к врачу и проведения курса коррекции. Раннее начало лечения поможет избежать более серьезных проблем со здоровьем.
Для того, чтобы понять, в чем может быть причина подобного явления, предлагаем совершить небольшой экскурс в анатомию и физиологию грудной клетки. Всего у человека 2 пар реберных дуг. Спереди они частично фиксируются к грудине, частично к расположенным выше реберным дугам с помощью кожных лоскутов. Определённая подвижность необходима для более полного расправления диафрагмы и легочной ткани при совершении глубокого вдоха.
Со стороны позвоночного столба фиксация каждого ребра происходит при помощи сустава. Он обладает достаточной подвижностью для расширения и сжатия грудной клетки при совершении дыхательных движений.
Между реберными дугами располагаются дыхательные мышцы. Они расширяют и сужают грудную клетку в процессе дыхания. Сигнал о необходимости совершить то или иное действие межрёберные мышцы получают по моторным типам аксонов из структур головного мозга. Там расположен дыхательный центр. Он анализирует поступающую кровь. Если в неё накапливается определённое количество углекислого газа, то отдается сигнал совершить вдох. Если кислорода достаточно, то совершается выдох.
Нервные импульсы поступают через спинной мозг по ответвлениям корешковых нервов, отходящих через фораминальные отверстия в боковых поверхностях тел позвонков.
Если межпозвоночные диски подвергаются дегенеративному дистрофическому разрушению, то страдают в первую очередь корешковые нервы и их ответвления. Нарушается процесс передачи нервного импульса. Межреберные дыхательные мышцы могут при этом чрезмерно напрягаться или, наоборот, не успевать обеспечивать полноценное движение грудной клетки. Со стороны эт будет выглядеть как выпирающие с одной стороны рёберные дуги.
Это основные факты из анатомии, которые следует знать для понимания потенциальных причин появления выпирающих ребер. Самостоятельную диагностику проводить не рекомендуем, поскольку без специальных исследований поставить точный диагноз будет очень сложно.
При появлении подозрений на то, что у вас выпирают ребра, рекомендует посетить как можно быстрее врача ортопеда или вертебролога. Эти специалисты смогут поставить точный диагноз и разработают для вас индивидуальный курс коррекции состояния.
В Москве на первичный бесплатный прием к вертебрологу или ортопеду можно записаться в нашей клинике мануальной терапии. Здесь работают опытные доктора. Они окажут вам всю необходимую консультативную помощь.
Причины, почему выпирают рёбра
Ответить заочно на вопрос пациента о том, почему выпирают ребра, практически невозможно. Мы можем только предполагать, что приводит к появлению такого клинического синдрома.
Вот потенциальные причины того, почему появились выпирающие рёбра:
Выявить точные причины выпирающих ребер может только опытный врач в ходе осмотра и проведения обследований. Самостоятельная диагностика подобных заболеваний практически невозможна, поскольку требуется проводить рентгенографическое исследование, МРТ, КТ, УЗИ и флюорографию. Без этих обследований очень сложно говорить о том, что именно спровоцировало деформацию реберных дуг.
Выпирают ребра у взрослого – к какому врачу обратиться
Если выпирают нижние ребра у беременной женщины на поздних сроках беременности, то ей необходимо обратиться с данной проблемой к гинекологу, у которого она находится на учете. Врач решит, насколько эта ситуация вреди т её здоровью и по мере необходимости направит на дополнительную консультацию к ортопеду. Довольно часто этот клинический симптом сам по себе проходит после родов и опускания дна матки на свой физиологический уровень. Но, если есть ощущение дискомфорта, то, безусловно, нужно обращаться за медицинской помощью.
Если сильно выпирают ребра у подростка, то родителям нужно озаботиться проблемой потенциально возможного дефицита веса. У девушек это может быть признаком анорексии – серьезного психического заболевания, приводящего в тяжелых случаях к летальному исходу. У мальчиков дефицит массы тела может быть связан с неправильным развитием организма, отставанием в половом созревании и другими эндокринными патологиями. Важно как можно быстрее обратиться за медицинской помощью.
Если никаких соматических патологий не найдено, то необходима консультация ортопеда для исключения риска развития килевидной или воронкообразной грудной клетки, сколиоза в грудном отделе позвоночника и других серьезных патологии опорно-двигательного аппарата.
В случае, если выпирают ребра у взрослого, у которого до этого не наблюдалось никаких проблем с искривлением позвоночника и деформацией грудной клетки, то ему нужно обратиться на прием к ортопеду. Это специалист проведет первичное рентгенографическое исследование. Оно позволит установить текущее состояние реберных дуг, грудного отдела позвончого столба, реберно-позвоночных суставов. Будут исключены остеофиты и костные мозоли в местах выпирания реберных дуг. По мере необходимости может быть рекомендована денситометрия для определения плотности костной ткани.
Проводится полноценное обследование состояния легочной ткани, сердца. Важно исключить вероятность выпота в плевральной полости. Это часто провоцирует отставание в движении грудной клетки на стороне поражения, что может восприниматься как выпирающие ребра.
На какие симптомы обратить внимание?
Если появились выпирающие ребра с одной стороны, то следует внимательно проанализировать свое текущее состояние. Если есть повышение температуры тела, затруднение дыхания, одышка, кашель, то нужно как можно быстрее посетить участкового терапевта. Этот врач поможет исключить пневмонию, бронхит, плеврит и ряд других серьезных патологий дыхательной системы.
Далее нужно обратить внимание на состояние мышечного каркаса спины. Если мышцы развиты неравномерно, а в положении лежа на животе не удаётся полностью выпрямить позвоночник, то это признаки его деформации. Таким образом может проявляться сколиоз или гиперкифоз. При таких патологиях необходима незамедлительная помощь ортопеда или вертебролога.
Своевременная коррекция любых искривлений позвоночного столба позволяет избежать необходимости хирургического вмешательства в будущем. Если этого не сделать, то возникают костные анастомозы между соседними телами позвонков. Позвоночный столб теряет свою гибкость и подвижность. Это очень плохо сказывается на состоянии здоровья пациента.
Что делать, если ребра выпирают вперед
Первое, что делать, если появились выпирающие ребра – обратиться за медицинской помощью. Это может быть признак серьезного заболевания, которое требует незамедлительного начала лечения.
Если ребра выпирают вперед по причине патологии опорно-двигательного аппарата, то пациенту требуется полноценная коррекция и реабилитация. Часто причиной подобной патологии становится недостаточная физическая подготовка. В группу риска попадают люди, ведущие малоподвижный сидячий образ жизни, не занимающиеся физкультурой.
Им необходимо обратиться к ортопеду. Врач оценит состояние мышечного каркаса спины и грудной клетке. По мере необходимости будет разработан индивидуальный комплекс лечебной гимнастки. С его помощью будут восстановлены те мышцы, которые подвергаются дистрофии. Как только они смогут в полной мере поддерживать рёберные дуги и обеспечивать из равномерное движение, проблема деформации начнет решаться самостоятельно.
В сложных случаях помимо лечебной гимнастики и кинезиотерапии могут быть применены и другие методы лечебного воздействия. Среди них наиболее популярны за счет быстрого положительного эффекта следующие виды манипуляций:
Это и многое другое может входить в курс коррекции и реабилитации. Он разрабатывается индивидуально для каждого пациента. Поэтому, если есть проблема с выпирающими ребрами, то нужно современно обратиться на прием к врачу.
В Москве можете записаться на бесплатный прием ортопеда или вертебролога в нашей клинике мануальной терапии прямо сейчас. Заполните форму записи к доктору, расположенную далее на странице.
Почему одно ребро выпирает больше другого
Изучение собственного тела приводит человека к необычным наблюдениям и выводам. Почти каждый замечает, что лицо и туловище асимметричны, как и другие парные конечности и органы человека, а также кости. Если ребра торчат по-разному с левой и правой стороны, это не всегда указывает на патологию, может быть следствием особенностей строения. Но некоторые виды торчащих ребер напрямую указывают на наличие того или иного отклонения.
Распространенные причины формирования выпирающих ребер
У некоторых людей грудная клетка выходит чуть вперед, отчего кажется, что ребра сильно выпирают. Особенно заметно это при отсутствии большой жировой прослойки. Чем худее человек, тем отчетливее будут видны у него ребра. Вопрос этот больше всего беспокоит девушек, озабоченных своим внешним видом.
Остальные факторы так или иначе связаны с деформацией грудной клетки. В некоторых случаях это не несет никакой опасности. В других же деформация зависит от болезней, которые требуют диагностики и наблюдения.
Детская травма
Очень часто одни ребра выпирают больше других в результате детских травм. Происходит деформация грудной клетки, из-за чего во взрослом возрасте структуры теряют симметричность. Связано это с тем, что у детей грудная зона сформирована недостаточно хорошо – более подвижная и уязвимая к ударам.
Вызывать травмы могут неосторожные нагрузки. Если во взрослом возрасте человек уже умеет рассчитывать силы, в детском сделать это намного сложнее. Также вызывают дефекты: переедание, неправильная осанка и заболевания позвоночника.
Беременность
У некоторых женщин процесс беременности связан с тем, что органы принимают настолько неестественное положение, что начинают давить на ребра изнутри, как бы выталкивая их. Это приводит к тому, что ребра с одной или обеих сторон начинают выпирать сильнее после рождения ребенка.
Длительное пребывание за столом в неправильном положении
Одна из самых распространенных причин появления выпирающих ребер слева или справа. При неправильном положении за столом – перегибом влево или вправо – происходит смещение позвоночника, что напрямую влияет на ребра.
Привести к перекосу может и другой фактор – постоянное ношение тяжелой сумки или других вещей с одной стороны. Именно это вызывает развитие сколиоза.
Кроме того, что страдает позвоночник и грудная клетка меняет свой вид, у человека сдавливаются внутренние органы. Это может приводить к таким изменениям, как полная утрата ими функций или частичное нарушение работы.
Нарост на кости, или костно-хрящевой экзостоз
У некоторых людей на ребрах формируются костно-хрящевые наросты. Они не причиняют боли, развиваются медленно и не действуют на работу внутренних органов. Встречается эта патология нечасто. Ее главной причиной считаются травмы, но спровоцировать могут и другие факторы:
Экзостоз не требует лечения, если не причиняет сильного дискомфорта пациенту.
Описанные выше нарушения больше связаны с факторами, которые воздействовали на человека определенное время в детстве или подростковом возрасте. Они привели к искривлению грудной клетки, но особой опасности для организма больше не представляют.
Рахит
Последствия рахита всегда глобальны и негативны для здоровья: деформируется костная система, мышцы и связки ослабевают, появляется анемия. Лечить рахит необходимо с привлечением медиков.
Сколиоз
К причинам сколиоза можно отнести:
Точную причину медики установить и не пытаются, так как сколиоз в большинстве случаев – это необратимая форма болезни позвоночника. Проявляться патология начинает еще в детском возрасте.
Воронкообразная грудная клетка
Редкое заболевание, считающееся врожденным. Видно его становится с первых недель жизни ребенка. Главный симптом – вдавленная грудная клетка, словно человека в грудь ударили кулаком. Подобный порок наблюдается в среднем у 2-3% населения земли, или у 0,6-2,3% жителей России. Это опасная патология, которая склонна к прогрессированию.
Врачи считают, что точно определить факторы, способствующие развитию воронкообразной грудной клетки, невозможно. Рассматривается не менее 30 возможных гипотез возникновения нарушения. Согласно статистике, наиболее распространенная причина – наследственный фактор.
Подтвердить генетическую предрасположенность в большинстве случаев удается наличием в семье пациента родственников с таким же диагнозом. Также у людей с воронкообразным отклонением нередко наблюдаются другие аномалии развития.
Также воронкообразная грудь может быть связана с патологиями хряща: деформацией и дисплазией соединительных тканей. Эти аномалии проявляются как во внутриутробном развитии, так и по мере взросления человека. Среди особенностей патологии также можно выделить:
С возрастом хрящ грудной клетки начинает активно расщепляться. Так как болезнь относится к прогрессирующим патологиям, существует несколько способов ее классификации.
Описано не менее 40 синдромов, связанных с формированием дефекта. Однако отсутствие единой системы классификации причин не дает возможности создать полноценное ранжирование видов заболевания. Наиболее распространенный способ классификации – по Урмонасу и Кондрашину:
Применяются и другие методы классификации, актуальность которых зависит от страны диагностики.
Распознать воронкообразную грудь в грудном возрасте очень сложно, так как вдавливание незначительно. Но опытный педиатр заметит симптомы, описывающие это нарушение:
Если воронку «пропустили» и ребенок достиг школьного возраста, он будет часто болеть простудами.
У школьников со слабовыраженной патологией наблюдаются нарушения осанки и заметные искривления грудины. Клетка становится плоской, надплечья сильно опускаются, живот выпячивается.
Нередко наблюдается грудной кифоз, сколиоз, ребенок страдает от повышенной утомляемости, потливости. Не исключена раздражительность и болезненная худоба в сочетании с бледностью кожи. Дети с воронкообразной грудью очень плохо переносят физические нагрузки, а также часто жалуются на сердечные боли.
Можно ли избавиться от выпирающих ребер
Если левое ребро выпирает больше правого (или наоборот), от этого можно избавиться в домашних условиях. Если состояние не связано с таким заболеванием, как кифоз или воронкообразная грудь, иногда бывает достаточно упражнений и массажа.
Массаж для распрямления ребер должен выполнять специалист. Обычно назначают курсы по 10-20 сеансов с повтором несколько раз в год. Согласно отзывам, это реальный способ избавиться от асимметричных ребер.
Упражнения для устранения дефекта специфичны:
Сочетая массаж и упражнения, нельзя забывать о других методах борьбы с выпирающими и асимметричными ребрами.
Другие способы устранения дефекта
При желании избавиться от выпирающих ребер человек должен следить за другими аспектами своего здоровья:
Однако не следует уделять дефекту слишком много внимания, если он не связан с заболеваниями позвоночника и костной системы.
Хирургическое вмешательство показано только при тяжелых формах сколиоза и кифоза, а также при лечении воронкообразной грудной клетки, которая постоянно прогрессирует.
Если у человека выпирают ребра – это не значит, что у него есть заболевания позвоночника или внутренних органов. В большинстве случаев такое состояние связано с особенностями организма и строения скелета. Однако это не исключает наличия различных отклонений и патологий, поэтому важно пройти полную диагностику для уточнения. Избавиться от выпирающих ребер, не вызванных болезнью, можно, но это займет много времени и сил. И успех гарантирован далеко не каждому пациенту.
Деформация грудной клетки у детей и подростков — комплексный подход к лечению врожденных и приобретенных деформаций
В НМИЦ детской травматологии и ортопедии им. Г. И. Турнера проводятся серьезные научные исследования по вопросам диагностики и лечения врожденных и приобретенных патологий опорно-двигательного аппарата у детей. В частности, на базе первого отделения НМИЦ успешно внедрены передовые методы лечения врожденных и приобретенных деформаций грудной клетки. Данное направление активно развивается, благодаря научной и клинической деятельности наших специалистов.
Для каждого случая разрабатывается индивидуальный подход к лечению. Осуществляется консервативное или хирургическое вмешательство, в зависимости от особенностей состояния каждого конкретного пациента. Хирургические методы лечения деформаций грудной клетки применяются в рамках специализированной и высокотехнологичной медицинской помощи (ВМП в системе ОМС для всех граждан РФ, на платной основе – для иностранных граждан). Предоперационное обследование и лечение проводятся за счет государственного финансирования для пациента из любого региона России.
Деформация грудной клетки – это врожденное или приобретенное изменение костно-мышечного каркаса и формы грудной клетки.
В чём причина деформации грудной клетки у ребенка- вопрос, который волнует каждого родителя. По своей природе все деформации бывают или врождённые, или приобретённые.
Врождённые деформации грудной клетки у детей
Врождённая деформация грудной клетки у детей может быть связана с генетическими особенностями, и изменением формирования грудинно-реберного комплекса, что может формировать постепенное усиление деформации до завершения роста скелета ребёнка, подростка.
Врождённая патология бывает связана с неправильным развитием скелета (позвоночного столба, рёбер) из-за дисбаланса минерального и эндокринного обмена. Следствием может быть специфическое развитие тела:
Наследственная деформация определяется в 20-65% случаях деформаций грудной клетки. Есть заболевания и специфические синдромы, где данный вид деформации является одним из симптомов. Например, нередко патология развивается на фоне синдрома Марфана.
Синдром Марфана
Для этого заболевания характерна воронкообразная и килевидная деформация грудной клетки.
Синдром Марфана имеет следующие симптомы:
Развитию деформации грудной клетки может способствовать дисплазия соединительной и хрящевой тканей, причиной которой стали ферментативные нарушения.
Спорадические (ненаследственные) формы деформации
Ненаследственная деформация грудной клетки развивается вследствие тератогенных факторов, которые воздействуют на плод во время его развития. Чаще всего неправильное развитие обусловлено несинхронным, негармоничным ростом грудины, реберных хрящей.
Приобретенные деформации грудной клетки
Приобретённая деформация грудной клетки у ребенка развивается на фоне заболеваний легких и рёбер (включая опухолеподобные образования). Такая патология может привести к другим нарушениям организма, например, неправильной работе дыхательной системы или психологическим проблемам.
Для приобретённой деформации характерен ослабленный иммунитет, ребёнок часто болеет острыми респираторными вирусными инфекциями.
Затормаживается физиологическое развитие, появляется переутомляемость после слабых физических нагрузок. Наблюдаются резкие перепады в артериальном давлении.
Приобретённое искривление грудной клетки у ребёнка может развиться после перенесенных костно-мышечных заболеваний:
Патологию могут спровоцировать гнойно-воспалительные процессы в мягких тканях грудных стенок и плевры, травмы и ожоги грудной клетки. В ряде случаев деформация является следствием кардиохирургических операций после срединной стернотомии, которая может изменять рост грудины у ребёнка.
Виды деформации грудной клетки
Рыжиков Дмитрий Владимирович (руководитель отделения общей костной патологии ФГБУ «НМИЦ детской травматологии и ортопедии им. Г.И. Турнера, кандидат медицинских наук, врач высшей квалификационной категории, врач-травматолог-ортопед)
По типам чаще всего мы видим корпо-костальный тип, это деформация грудины в нижней части с вовлечением рёбер.
Манубриальный тип (манубрио-костальный) встречается гораздо реже, этот тип включает в себя деформацию Рукоятки грудины (это верхняя часть данной кости).
Также ортопеды дифференцируют ассиметричные формы деформации и её эластичность.
В каком возрасте и по каким симптомам можно обнаружить деформацию грудной клетки у ребенка?
Среди пациентов нашего Центра встречаются дети любого возраста. Большинство пациентов поступают именно с врождённой формой патологии. Иногда ребёнок рождается с уже заметной деформацией грудной клетки, но чаще всего мы видим ситуации, когда деформация становится заметной впервые в возрасте 6-8 лет и выраженно прогрессирует в 10-13 лет. Деформации грудной клетки могут увеличиваться, пока есть потенциал роста скелета, то есть в среднем до 15-17 летнего возраста. И чем выше рост родителей и активнее рост детей, тем выше риск формирования очень выраженной деформации. В отличие от деформации конечностей деформации грудной клетки нередко включают в свой перечень симптомов и нарушения работы органов грудной клетки.
Уникальные методы лечения в НМИЦ имени Г. И. Турнера
Виссарионов Сергей Валентинович (Директор НМИЦ детской травматологии и ортопедии им. Г.И. Турнера Минздрава России, доктор медицинских наук, профессор, член-корреспондент РАН, лауреат премии Правительства РФ)
Сегодня наш Центр один из немногих, кто проводит уникальные операции по устранению воронкообразной деформации грудной клетки у детей (ВДГК) путём применения малотравматичных методов хирургической коррекции. А килевидные деформации грудной клетки у детей мы можем в некоторых ситуациях лечить консервативно путём использования специальных, разработанных в нашем Центре, брейсов для коррекции этого патологического состояния.
Лечением деформаций грудной клетки у детей и подростков занимается Клиника общей костной патологии нашего центра.
Как попасть на лечение в Центр детской травматологии и ортопедии имени Турнера (ранее Научно-исследовательский детский ортопедический институт им. Г.И. Турнера)
Решение о возможности и необходимости госпитализации в клинику НМИЦ принимается после консультации специалиста профильного отделения и рассмотрения Подкомиссией Врачебной Комиссии Центра по отбору пациентов.
Для тех пациентов, кто не может приехать на очную консультацию, есть 2 варианта:
Остеома
Остеома — это вид доброкачественной опухоли, образующейся на костях. Она имеет благоприятное течение, растёт медленно, не становится злокачественной, не поражает соседние ткани. Появляется обычно в возрасте 5-20 лет.
Акции
Оперативные вмешательства со скидкой 7%.
Онкоконсилиум может потребоваться как при лечении в «СМ-Клиника», так и пациентам других медицинских учреждений с целью получения альтернативного мнения.
«СМ-Клиника» предоставляет своим пациентам предоперационное обследование со скидкой до 72%!
Консультация врача-хирурга по поводу операции бесплатно!
Причины возникновения
Считается, что развитию остеом также способствуют:
Симптомы
Симптоматика опухоли зависит от того, в каком месте она расположена. Но выделяется ряд клинических признаков:
Остеома может долго не давать о себе знать и не мешать, но если она вырастает слишком большой, то начинает давить на соседние ткани и кости, от чего появляется соответствующая симптоматика:
Таблица симптоматики, в зависимости от расположения опухоли
Расположение опухоли
Описание симптомов
Задняя стенка лобной пазухи
Непреходящие головные боли, повышенное внутричерепное давление
Нижняя стенка лобной пазухи
Заметное невооруженным глазом выпячивание глазного яблока
Затрудненное дыхание через нос, отсутствие обоняния, двоение в глазах, опущение века, выпячивание глазного яблока, ухудшение зрения
Ухудшение зрения, боль
Головные боли, ухудшение памяти, повышение внутричерепного давления, судороги
Частые головные боли, эпилептические припадки
Бедренная, таранная, большеберцовая кости
Непривычная походка, опухлость ног, боли в мышцах во время ходьбы
Височная и теменная кости
Только эстетический дефект, неприятных симптомов нет
Опухоль мешает нормально ходить
Разновидности остеом
В зависимости от происхождения остеомы бывают:
Рассмотрим подвиды, которые относятся к двум основным группам.
1) Внутренние и наружные остеофиты.
2) Остеома – не отличается по структуре от костной ткани, обнаруживается обычно на лицевых и черепных костях, включая придаточные пазухи носа. Костная остеома в два раза чаще диагностируется у мужчин, в зоне лицевых костей – в три раза чаще. Почти всегда это одиночные опухоли, однако при болезни Гарднера могут вырастать множественные образования на длинных трубчатых костях. Безболезненны, не дают симптомов, но при сдавливании соседних структур появляется различная симптоматика. Отдельно выделяют множественные врожденные остеомы черепных костей, которые сочетаются с другими пороками развития.
3) Остеоидная остеома – высокодифференцированная костная опухоль. Однако имеет другую структуру – состоит из богатых сосудами элементов остеогенной ткани, зон разрушения костной ткани, костных балочек. Обычно бывает не боли 1 см в диаметре. Это частое заболевание, составляющее примерно 12% от всех доброкачественных костных опухолей.
Диагностика опухоли
Чтобы установить, что опухоль действительно является остеомой, проводятся следующие процедуры:
Врач во время диагностики должен определить:
Основной способ диагностики – рентгенография. На снимке это будет выглядеть как однородная по структуре округлая опухоль с четкими границами. Остеоидная остеома на снимке представляет собой нечеткий дефект – очаг деструкции.
Лечение остеом
Если опухоль не причиняет больному неудобств, то специалисты медицинского центра «СМ-Клиника» рекомендуют наблюдательную тактику. Если небольшая остеома останавливается в росте, то ее не нужно лечить и удалять.
Лечение остеомы проводится только хирургическим путём. Показания к удалению следующие:
Удаление проводится, если остеома сдавливает соседние органы, причиняя боль и дискомфорт, является эстетическим дефектом, меняет форму костей, вызывает сколиоз, ограничивает подвижность человека, провоцирует болевой синдром. Чаще всего специалисты центра «СМ-Клиника» удалению подлежат опухоли на пазухах носа, челюстях, в слуховых проходах, на бедренных и коленных суставах.
Подготовка к операции стандартная. Это анализы крови и мочи, ЭКГ, флюорография, консультации с терапевтом и анестезиологом. Вмешательство проводится под общим наркозом, в стационаре нужно провести от 1 до 3 дней, в зависимости от объема проведенной операции.
В «СМ-Клиника» работают одни из лучших челюстно-лицевых хирургов и нейрохирургов, которые проводят минимально травматичные операции с применением современных техник и инструментов.
В ходе операции рассекаются мягкие ткани, доступ может быть наружным и внутренним – через слизистые оболочки рта и носа. Удаляется опухоль и часть мягких и костных окружающих ее тканей, чтобы избежать рецидива.
Основные способы удаления:
Если удаление было проведено не полностью, то в 10% случаев возникает рецидив. Поэтому важно обращаться в надежную клинику и к опытному хирургу.
Еще один метод удаления остеом – выпаривание лазером. На опухоль направляется лазерный луч, который фактически выжигает ее. Обычно эта методика применяется при небольших новообразованиях.
Возможные риски, связанные с остеомами
Обычно опухоли не мешают больным, и они никогда не становятся злокачественными. Осложнения бывают, когда остеома давит на соседний орган или мягкие ткани. Тогда появляется ярко выраженная симптоматика, и появляется необходимость оперировать пациента. Самое серьезное осложнение остеомы – это абсцесс мозга.
Восстановление
После проведения операции по удалению опухоли, больному необходим период реабилитации в стационаре под наблюдением врачей для предотвращения возможных осложнений в виде инфекций. Также пациенту показана специальная диета с повышенным содержанием кальция для ускорения процесса регенерации тканей.
Профилактика
Специальных профилактических мер по предотвращению появления остеомы не существует. Врачи рекомендуют ежегодно делать рентген, чтобы своевременно выявить опухоль и при необходимости удалить.
Специалисты хирургического отделения медицинского центра «СМ-Клиника» успешно проводят операции по удалению различных видов остеом. Если вы заметили уплотнение на какой-либо кости, обратитесь к специалисту, который поставит диагноз и оперативно назначит лечение.
Специальной профилактики этой болезни нет. Основной причиной возникновения остеом считается генетическая предрасположенность.
Популярные вопросы
Читайте также
Записаться на прием онколога в «СМ‑Клиника» вы можете круглосуточно, позвонив по телефону в Санкт-Петербурге +7 (812) 435 55 55 или заполнив форму обратной связи
Сенько Владимир Владимирович ведущий хирург онколог, зам. главврача по хирургии, руководитель хирургического стационара стаж: 21 год
Гриневич Владимир Станиславович оперирующий онколог, маммолог, онкопроктолог стаж: 25 лет
Для юридических обращений: jur@smclinic‑spb.ru
Санкт-Петербург
Выборгское шоссе, дом 17, корп. 1
Дунайский пр-т, дом 47
ул. Маршала Захарова, дом 20
пр-т Ударников, дом 19, корп. 1
ул. Малая Балканская, дом 23
Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! Компании, работающие под брендом «СМ-Клиника», не несут ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте oncology-spb.ru. Специальные предложения не являются офертой!
This site is protected by reCAPTCHA and the Google Privacy Policy and Terms of Service apply.