что делать если гноится шов после операции на животе
Снятие послеоперационных швов
Самым распространенным способом соединения различных биологических тканей, таких как края раны, стенки органов и многого другого, уменьшения желчеистечения и кровотечения, является наложение хирургом послеоперационных швов. Они бывают разных видов: рассасывающиеся швы – сделанные из ниток и не требующие удаления по мере регенерации тела, а также металлические скобки и синтетические нитки, которые невозможно снять самостоятельно.
В зависимости от масштаба произведенной операции размеры швов могут значительно различаться между собой. При проведении некоторых хирургических вмешательств у пациента остаются небольшие сантиметровые разрезы. Иногда для таких швов не требуется применение специальных ниток, они просто склеиваются лейкопластырем. Но важно узнать у врача, каким образом правильно ухаживать за поврежденной областью и о сроках снятия пластыря.
Однако чаще всего послеоперационные швы имеют крупные размеры. В данном случае ткани сшиваются послойно. Вначале хирург совмещает мышцы, ткани кровеносных сосудов и только после этого выполняет наружный шов, с помощью которого соединяется кожный покров. Такие рубцы срастаются в течение продолжительного времени, требуя тщательного ухода и особого внимания.
Снятие послеоперационных швов – это процедура, проводимая хирургом через определенное время после их наложения. Чаще всего швы удаляются, когда заживает рана и образовывается рубец. Но снятие послеоперационных швов требуется и в том случае, если рана гноится, то есть обеспечивается отток ее содержимого.
Крайне важно, чтобы швы были удалены вовремя, поскольку в противном случае может возникнуть воспалительный процесс, ведь фиксирующий материал является инородным для организма. Кроме того, хирургические нити могут врасти в ткани, делая снятие швов довольно болезненной процедурой.
Сроки снятия послеоперационных швов зависят от множества факторов, среди которых:
Ориентировочные сроки удаления швов после операций составляют, как правило:
Стоит отметить, что если послеоперационные рубцы гиперемированы, то швы достаточно сильно врезаются в рану, что приводит к омертвению тканей, поэтому они должны быть удалены в срочном порядке. Также швы снимаются при возникновении нагноений с целью предотвращения возможности развития опасных осложнений. В некоторых случаях даже при ускоренном заживлении раны швы необходимо снимать в несколько этапов с определенным интервалом.
Записаться на консультацию врача-хирурга в Москве можно в «Поликлиника «ПрофиМед», чтобы узнать точные сроки снятия послеоперационных швов.
Как происходит снятие послеоперационных швов
Швы, наложенные на кожный покров или слизистые оболочки, снимаются без труда, поэтому их удалением чаще всего занимаются опытные медицинские сестры. В других случаях процедуру осуществляет хирург.
Перед тем, как начать снятие послеоперационных швов, поверхность раны обрабатывается раствором антисептика. Дальнейшие действия производятся при помощи анатомического пинцета и хирургических ножниц. В ходе данной процедуры конец узелка захватывается пинцетом, приподнимается и протягивается в сторону, противоположную той, в которую была зашита рана. После того, как над поверхностью кожи появляется два миллиметра белой нити, она аккуратно пересекается и извлекается.
Окончание данной процедуры выполняется проверкой целостности раны. Чтобы предотвратить появление инфекции и одновременно ускорить регенерацию кожного покрова, послеоперационный рубец обрабатывается антисептическим раствором и на него накладывается стерильная фиксирующая повязка.
Что делать если гноится шов после операции на животе
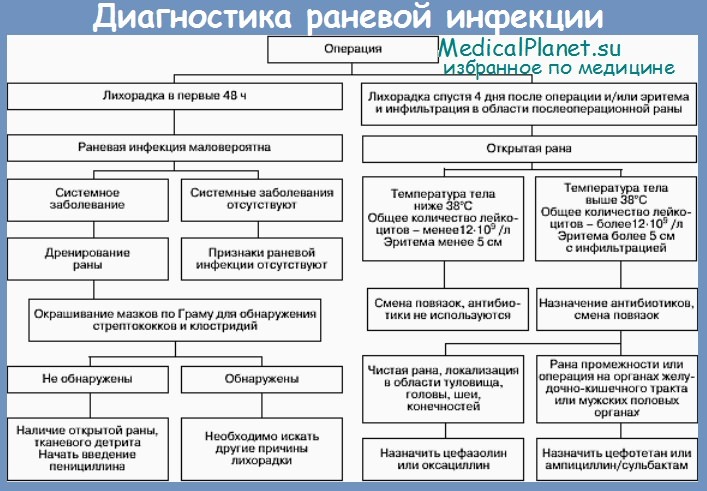
1. Что такое хирургические раневые инфекции и какова их классификация?
Хирургические раневые инфекции (ХРИ) развиваются в течение 30 дней после хирургического вмешательства, за исключением тех случаев, когда в ране остается инородное тело. В случае имплантации инородного материала, опасность раневой инфекции сохраняется в течение года.
В зависимости от глубины поражения тканей раневые инфекции делятся на три клинически значимые категории:
а) Поверхностные ХРИ.
б) Глубокие ХРИ (вовлекающие фасции и мышцы).
в) Полостные ХРИ (распространение инфекции на любые анатомические образования, затронутые хирургическими манипуляциями).
2. Каковы классические признаки поверхностной, глубокой и полостной хирургической раневой инфекции (ХРИ)?
Поверхностные и глубокие хирургические раневые инфекции (ХРИ):
• Calor (жар)
• Tumor (отечность)
• Rubor (покраснение)
• Dolor (боль)
На полостную хирургическую раневую инфекцию (ХРИ) указывают общие симптомы: лихорадка, кишечная непроходимость и/или шок. Для уточнения диагноза могут потребоваться дополнительные исследования.
3. Можно ли предвидеть дальнейшее развитие ХРИ на основании типа раны?
Да. Исходя из степени загрязнения, раны можно отнести к одной из четырех категорий: чистые, чистые-контаминированные, контаминированные и грязные инфицированные. Чистые раны — атравматичные раны без признаков воспаления, с полным соблюдением правил асептики и без вскрытия полых органов. Чистые-контаминированные раны идентичны предыдущим, за исключением того, что вскрывался полый орган.
Контаминированные раны причинены чистым предметом, при минимальном контакте с инфицированным материалом. Грязные инфицированные раны развиваются в результате травмы загрязненным предметом или при значительном попадании инфицированного материала в разрез. По литературным данным, частота нагноения для каждой категории ран составляет 2,1%; 3,3%; 6,4% и 7,1% соответственно.
4. Какие другие факторы, кроме типа раны, позволяют прогнозировать развитие раневой инфекции?
Физическое состояние (но классификации Американского Общества Анестезиологов), результаты интраоперационных бактериальных посевов и продолжительность пребывания в стационаре до операции являются важными прогностическими факторами послеоперационных ХРИ. Важное значение имеет также адекватное регионарное кровоснабжение, что подтверждается низкой частотой нагноения ран в лицевой области.
5. Какие факторы может контролировать хирург для снижения частоты ХРИ?
Снизить частоту послеоперационной инфекции помогает сокращение продолжительности операции, облитерация мертвого пространства, тщательный гемостаз, максимальное уменьшение присутствия чужеродных материалов (включая лишние швы) и бережное обращение с тканями. Применение электрокоагуляции для гемостаза не повышает частоту раневых инфекций.
6. Снижает ли профилактическое назначение системных антибиотиков вероятность инфекции?
Применение антибиотиков при контаминированных и грязных инфицированных ранах абсолютно показано и является скорее лечением, чем профилактикой. При любых чистых контаминированных ранах рекомендуется назначение антибиотиков в качестве профилактики. Первоначально профилактическое лечение антибиотиками при чистых ранах проводилось только в случае имплантации синтетического материала. Общее мнение сводилось к тому, что любая польза от профилактического применения антибиотиков в чистой хирургии превышает потенциальный риск побочных эффектов от неправильного использования.
Однако, строго говоря, после любой операции в ране остается некоторое количество чужеродного материала (например, швы), и даже единственный шов может привести к нагноению за счет занесенных в рапу бактерий, которые сами по себе не вызовут инфекции. Кроме того, крупное проспективное рандомизированное исследование, посвященное профилактическому применению антибиотиков в чистой хирургии, показало очевидное значение профилактики для уменьшения количества ХРИ.
7. Когда нужно проводить антибактериальную профилактику?
Максимально положительный результат достигается при наличии терапевтической концентрации антибиотиков в тканях на момент контаминации. Следовательно, эффективность профилактики повышается, если антибиотики назначаются непосредственно перед хирургическим разрезом; более позднее профилактическое введение антибиотиков бессмысленно. Схемы многократного введения антибиотиков не имеют преимуществ перед однократной дозой. Беспорядочный выбор антибиотиков (не соответствующий больничным рекомендациям) может даже повысить частоту ХРИ.
8. Нужно ли проводить в операционной пульс-гидропрессивную обработку раны?
Да. Было проведено всестороннее исследование результатов пульс-гидропрессивной обработки раны при контаминации мягких тканей. При этом было продемонстрировано, что она в семь раз эффективнее снижает бактериальное загрязнение, чем промывание резиновой грушей. Эластические свойства мягких тканей способствуют удалению микрочастиц в промежутках между подачей жидкости. Оптимальное давление и частота импульсов должны составлять соответственно 4-5 кг на см2 и 800 импульсов в минуту.
9. Позволяют ли антибиотики и гидропрессивная обработка чаще закрывать грязные или контаминированные раны первичным натяжением?
Несмотря на эти эффективные методы терапии, решение о первичном закрытии раны для хирурга остается непростым, требует опыта и врачебной интуиции. Первичное закрытие рапы всегда предпочтительно, поскольку сокращает сроки заболеваемости и улучшает косметический результат. Однако при развитии инфекции последствия достаточно серьезны, и рапу необходимо снова раскрыть. Решение о первичном закрытии рапы принимается с учетом степени контаминации, количества некротической ткани или размеров оставленного мертвого пространства, адекватности кровоснабжения, эффективности дренажей, времени, прошедшего с момента повреждения и имплантации инородного материала.
В целом безопаснее оставить сомнительную рану открытой и предоставить ей возможность заживать вторичным натяжением или выполнить отсроченное закрытие рапы через 3-5 дней. Отсроченные швы являются тем компромиссом, который часто отличает опытного хирурга от восторженного дилетанта.
10. Обычная частота нагноения при типичных операциях.
Холецистэктомия 3%
Паховое грыжесечение 2%
Аппендэктомия 5%
Торакотомия 6%
Колэктомия 12%
11. Какие микроорганизмы чаще всего являются возбудителями раневой инфекции?
Поскольку стафилококк относится к наиболее распространенному на коже микроорганизму, он также чаще всего вызывает ХРИ. Однако ХРИ в ряде зон ассоциируются с другими микроорганизмами. Если была вскрыта кишка, возбудителями инфекции обычно являются представители семейства Enterobacteriaceae и анаэробы; при рассечении желчных путей и пищевода инфекционными возбудителями, помимо названных микробов, становятся энтерококки. Другие зоны, например мочевыводящие пути или влагалище, содержат такие микроорганизмы как стрептококки группы D, Pseudomonas и Proteus.
12. Как раневая инфекция связана с операцией по времени?
В типичных случаях раневая инфекция развивается на 5-7 день после операции; однако может развиться и молниеносная форма. Инфекции, вызванные клостридиями, развиваются при большом количестве нежизнеспособных тканей в закрытом пространстве и являются классическим примером молниеносной формы ХРИ.
13. Каковы первостепенные лечебные мероприятия при развитии ХРИ?
Первостепенное значение имеет дренирование раны. Дренаж ставится путем раскрытия раны или, в случае глубокой инфекции, под контролем компьютерной томографии (КТ) или ультразвукового исследования (УЗИ). Для лечения флегмоны и генерализованного сепсиса также применяется антибактериальная терапия.
14. Что может произойти, если не лечить поверхностную или глубокую ХРИ?
Местно состояние раны ухудшается, инфекция проникает в глубь тканей и продолжает распространяться. Если инфекция быстро прогрессирует, может развиться некротизирующий фасциит. В конечном итоге края рапы расходятся.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
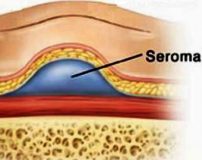
Послеоперационная серома ( Серома шва )
Послеоперационная серома – это скопление серозной жидкости в зоне шва, обусловленное травматизацией мягких тканей. Является осложнением хирургических вмешательств. Рассасывается самостоятельно либо принимает хроническое течение. Проявляется припухл остью в области шва, чувством распирания, неприятными ощущениями и эффектом переливания жидкости при перемене положения тела. При крупных серомах наблюдаются нарушение общего состояния, субфебрилитет. Патология может осложняться инфицированием, формированием некроза. Лечение – пункции или дренирование с активной аспирацией на фоне медикаментозной терапии. В отдельных случаях требуются повторные операции.
МКБ-10
Общие сведения
Послеоперационная серома (серома шва) – распространенное осложнение раннего послеоперационного периода. Чаще всего встречается в общей хирургии, маммологии, онкологии и пластической хирургии. По различным данным, частота образования клинически значимых сером после операций, сопровождающихся значительной отслойкой мягких тканей, колеблется от 0,8% до 80% и более. Осложнение может развиваться у пациентов любого возраста и пола, чаще встречается у женщин средней и старшей возрастной группы.
Причины
Серома является полиэтиологическим состоянием, рассматривается как осложнение обширных хирургических вмешательств. Некоторые специалисты придерживаются мнения, что скопление жидкости в проекции послеоперационной раны нельзя считать осложнением, поскольку оно представляет собой нормальный процесс заживления в фазе экссудации.
В подтверждение своей точки зрения ученые приводят данные ультразвуковых исследований, согласно которым послеоперационные серомы (в том числе – клинически незначимые) обнаруживаются у 100% пациентов. Основными провоцирующими факторами образования крупных сером, требующих проведения активных лечебных мероприятий, являются:
К числу предрасполагающих условий относят индивидуальные особенности организма, нарушения иммунитета, сахарный диабет и хронические соматические заболевания, негативно влияющие на процесс заживления раны. Чаще всего послеоперационные серомы образуются после абдоминопластики, герниопластики, маммопластики, мастэктомии, аппендэктомии, холецистэктомии. При использовании имплантатов имеет значение раздражение окружающих тканей и развитие асептического воспаления вследствие контакта с эндопротезом.
Патогенез
Существуют различные точки зрения на патогенез сером. Согласно наиболее популярной, обширные разрезы, отслойка мягкотканных структур, раздавливание или прижигание тканей и другие факторы вызывают значительные повреждения мелких лимфатических сосудов. Лимфатические сосуды тромбируются медленнее кровеносных, в результате лимфа долгое время изливается в ткани. На этапе экссудации жидкая часть крови выходит за пределы кровеносных сосудов, что увеличивает количество жидкости в тканях.
В полостях, возникших в области послеоперационной раны, скапливается соломенно-желтая жидкость, содержащая макрофаги, тучные клетки, лейкоциты и белковые фракции. В норме эта жидкость асептическая. При попадании микроорганизмов возможно нагноение с формированием абсцесса. Крупные скопления жидкости оказывают давление на окружающие ткани, нарушают кровоснабжение, вследствие чего могут образовываться участки некроза по краю швов.
Классификация
В клинической практике используют классификацию, в основе которой лежит необходимость и тактика лечения патологии. Согласно этой систематизации выделяют три группы послеоперационных сером:
Симптомы послеоперационной серомы
Маленькие образования не вызывают неприятных ощущений и нарушений общего состояния. Единственными признаками серомы являются припухлость и положительный симптом флюктуации в области послеоперационных швов. Иногда пациенты отмечают ощущение переливания жидкости во время изменения положения тела. Гиперемия кожи в зоне швов обычно отсутствует.
Больные с крупными серомами жалуются на неинтенсивную тянущую боль, чувство давления или распирания, которые усиливаются в положении стоя. В проекции швов выявляется валикообразная флюктуирующая припухлость. Длина припухлости обычно совпадает с длиной шва, ширина может варьироваться от 2-3 до 10 и более сантиметров. Возможны локальная гиперемия, слабость, утомляемость, повышение температуры тела до субфебрильных цифр.
Осложнения
Наиболее серьезным осложнением является нагноение серомы. При большом количестве жидкости формируются крупные абсцессы. Возможно расплавление подлежащих тканей с развитием перитонита. У некоторых больных развивается сепсис. Некрозы при серомах, как правило, протекают более благоприятно, захватывают небольшие участки тканей в области швов. Хронические серомы ухудшают качество жизни, существенно увеличивают период нетрудоспособности после операций.
Диагностика
Обычно серомы развиваются в период стационарного послеоперационного лечения, поэтому диагноз выставляется лечащим врачом. Диагностика базируется на данных объективного осмотра, при необходимости назначаются дополнительные исследования. Программа обследования может включать:
Лечение послеоперационной серомы
Лечение осуществляется в стационарных условиях. При крупных образованиях, отсутствии признаков рассасывания показана комплексная терапия, включающая в себя консервативные и оперативные мероприятия.
Консервативная терапия
Целью консервативного лечения является снижение вероятности инфицирования, устранение асептического воспаления, уменьшение количества жидкости. Применяются медикаменты следующих групп.
Хирургическое лечение
Тактика хирургического лечения определяется размерами серомы, эффективностью лечебных мероприятий на предыдущих стадиях. При неосложненных серомах возможны следующие варианты:
При нагноившихся серомах производится вскрытие, дренирование гнойной полости. При образовании участков некроза проводят перевязки до отторжения струпа и полного заживления раны. Все хирургические методы применяют на фоне консервативной терапии.
Прогноз
Прогноз в большинстве случаев благоприятный. Небольшие серомы нередко рассасываются самостоятельно в течение 1-2 недель. Эффективность пункций при серомах на фоне плановых пластических и абдоминальных операций составляет около 90%. Реконструктивные вмешательства требуются редко. Процент нагноений незначительный, осложнение чаще развивается после экстренных операций, при наличии сопутствующей патологии, излишнем весе.
Профилактика
Профилактические мероприятия включают тщательную оценку риска хирургических вмешательств, детальное предоперационное обследование, соблюдение техники проведения операций. Хирургам необходимо воздерживаться от слишком широких разрезов, грубых манипуляций с тканями, чрезмерного использования коагулятора.
Лечение лигатурного свища в Москве стоимость
Лечение лигатурного свища в Москве стоимость
Лигатурный свищ возникает вследствие воспаления и нагноения нерассасывающихся хирургических нитей, которыми с
шиты ткани (фасции и др.) при различных операциях.
При оперативных вмешательствах часть тканей (мышцы, подкожная клетчатка) сшивают рассасывающимися нитями, а часть (апоневроз, сухожилия и др.) – нерассасывающимися, т.к. такие ткани срастаются медленно и подвержены большим нагрузкам. Как правило, нерассасывающиеся нити навсегда остаются в тканях, не вызывая каких-либо проблем, но в редких случаях нагнаиваются, тогда в области нити появляется небольшой абсцесс, который вскрывается через маленькое отверстие на коже и формируется свищ.
Причины лигатурных свищей
Основная причина появления лигатурных свищей – инфицирование нити. Чаще всего оно происходит при операциях на полых органах – кишка, желудок, желчный пузырь и др. При этих вмешательствах просвет полых органов вскрывают и даже при самом корректном проведении операции инфицирования в той или иной степени избежать не удается. Иногда бывает, что инфицирование вызывается несоблюдением правил асептики при операции либо некачественным шовным материалом, но такие случаи довольно редки. Далее все зависит от агрессивности микроба, иммунного статуса организма. Если микробный агент агрессивен, а иммунных сил недостаточно для его подавления, происходит нагноение нити. Если нить нагноилась, то до отторжения нити гнойный процесс не прекращается, то обостряясь, то затихая.
Симптомы, диагностика лигатурного свища
Лигатурный свищ появляется в разные сроки после операции – от нескольких дней до нескольких месяцев и даже лет. В области послеоперационного рубца возникает покраснение, умеренные боли, может повышаться температура тела. Эти явления связаны с нагноением и появлением скопления гноя под кожей – лигатурного абсцесса. Через несколько дней абсцесс самопроизвольно прорывается на коже в области рубца, вытекает гной, и на коже остается небольшое отверстие с подтеканием мутноватой жидкости – это и есть лигатурный свищ. Если нагноилась не одна нитка, свищей может быть несколько. На фоне лечения свищ может закрываться, но если нитка не отторглась (не вышла наружу), свищ неизбежно открывается вновь. Так, периодически то открываясь, то закрываясь, свищ может существовать несколько месяцев и даже лет, пока нить не отторгнется сама, либо будет удалена хирургом.
Лечение лигатурного свища
При начальных проявлениях в виде лигатурного абсцесса производят небольшой надрез кожи для оттока гноя, т.к. ждать пока гной прорвется сам нецелесообразно в связи с риском нагноения окружающих тканей и формирования флегмоны – разлитого воспаления подкожной клетчатки. После вскрытия гнойника обычно пытаются вслепую достать зажимом лигатуру. Если это удается, то после очищения раны свищ закрывается навсегда. Если лигатуру достать не получается, назначают перевязки с мазью левомеколь, на фоне которых воспаление стихает, свищ может временно закрыться. При новом воспалении опять пытаются достать лигатуру, рано или поздно это удается. Можно сделать широкий разрез в области свища, попытаться найти воспаленную нить и удалить ее, но это не всегда получается, к тому же во время обширного вмешательства существует риск инфицирования соседних нитей с последующим формированием новых свищей.
Подводя итог вышесказанному, можно сказать, что лигатурный свищ – редкое осложнение полостных и других хирургических вмешательств, которое не опасно для жизни, но может беспокоить пациента довольно долго, вплоть до отторжения или удаления нагноившейся нити.
Воспалился шов

Причины
К воспалительному процессу может привести:
Риск возникновения воспалительного процесса в шве повышается при нанесении бытовой или производственной травмы, когда рана изначально загрязнена. Процессы заживления шва ухудшаются в пожилом возрасте, при слабом иммунитете, эндокринных заболеваниях, патологиях системы крови, а также при избыточном весе.
Симптомы
Первые клинические проявления воспалительного процесса наблюдаются через несколько суток после перенесенной операции. Они проявляются в виде отека и гиперемии раны, имеются жалобы на усиливающиеся болевые ощущения. В ходе пальпации шва хирург обнаруживает уплотнение без четко очерченных границ. Гнойное воспаление сопровождается выделением характерной жидкости – экссудата.
Спустя 1-2 суток появляются дополнительные симптомы:
Анаэробная инфекция развивается гораздо стремительней и уже через двое суток после операции может привести к сепсису без своевременно оказанного лечения.
Лечение
Чтобы определить возбудителя и назначить правильное лечение, необходимо исследовать раневое отделяемое и выявить чувствительность бактерий к разным группам антибиотиков. Обычный инфильтрат устраняется путем зондирования раны с удалением гнойной жидкости. Чтобы снизить давление на ткани, может производиться снятие швов.
Пациенту назначается постельный режим. Лечение гнойного воспаления предусматривает обязательное удаление шовного материала, очистку раны и установку дренажа. Анаэробная инфекция требует иссечения пораженных тканей, а в некоторых случаях и дополнительного оперативного вмешательства.
При любой форме воспаления рану ежедневно дренируют и очищают от гноя. По мере заживления может производиться повторное наложение швов и нанесение марлевых повязок с ранозаживляющими мазями. В качестве профилактики нагноения швов необходимо строго соблюдать врачебные указания и следовать ряду антисептических мероприятий.