что делать если болят ягодицы когда сидишь и встаешь
Что делать если болят ягодицы когда сидишь и встаешь
Вопрос «Почему болит попа?» является весьма деликатной темой, поэтому многие люди стараются никому не рассказывать о боли, которая регулярно возникает в одной из ягодиц. Между тем, боль в любой части тела может быть симптомом серьезного заболевания и скрывать подобные проблемы слишком опасно для собственного здоровья.
Ягодицы, которые в простонародье называют попой, состоят из кожи, мышечной ткани и подкожно-жировой клетчатки, которая наиболее развита. И чтобы понять, что стало причиной появления боли в ягодице, надо определить ее характер и место возникновения. Ведь боль в ягодицах может быть разной: в левой стороне попы или в правой, с обеих сторон, иррадиировать в ногу, живот или таз.
Зачастую на регулярные тянущие или острые боли в левой стороне ягодицы жалуются женщины старше 50 лет, у которых диагностировали частичное или полное опущение матки. Также болеть левая или правая часть ягодицы может при загибе матки, миоме матки или опухоли яичников. При этих патологиях появляются боли не только внизу живота, но и в тазу и крестце.
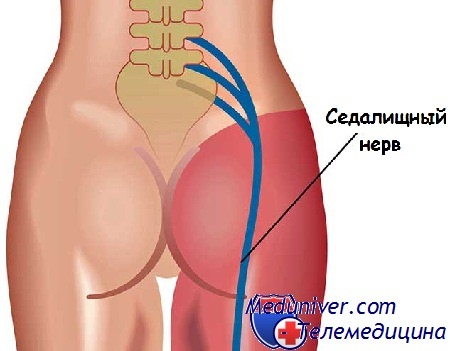
У мужчин боль в ягодицах, как правило, вызывают следующие причины:
1. Межпозвоночная грыжа. Боль, отдающая в ягодицу, является частым спутником межпозвоночной грыжи в поясничном отделе, пояснично-крестцового остеохондроза или сколиоза. Болевые ощущений при этих заболеваниях беспокоят не только в ягодицах, но и распространяются в район поясницы и копчик, часто отдают и в ногу. При ходьбе и физических нагрузках боль резко увеличивается.
Диагностировать подобные состояния должен невролог. Только он может помочь избавиться от боли в ягодицах, установив точный диагноз по результатам компьютерной томографии и рентгенографии, назначив лечение противовоспалительными препаратами, курсами массажа и физиотерапии. В тяжелых случаях грыжи позвоночника, симптомами которой являются онемение, нарушение мочеиспускания и дефекации, может потребоваться хирургическое вмешательство.
Ишиас развивается из-за сжатия нервных корешков при смещении позвонков, воспалении и повреждении окружающих седалищный нерв тканей, а также появлении опухоли. При ишиасе боль охватывает не только ягодицы, но и все тело. Особенно острой она становится при сидении и быстром движении. Лечение ишиаса включает в себя комплекс упражнений, массаж и горячие уколы, которые должен назначить врач.
3. Повреждения мышц и связок тазобедренного сустава. Если болит внутри ягодицы, то мучительные ощущения в деликатном месте возникают во время сидения, вставания или ходьбы.
Причиной появления боли в этом случае является нарушение питания мышц, связок и костей из-за развития атеросклероза и заболеваний тазобедренного сустава. Заболевания эти чаще всего возникают с возрастом в результате развития дегенеративных изменений в костных и мышечных тканях, появления проблем с кровообращением.
Как длительное сидение, так и усиленные нагрузки на позвоночник могут вызвать нарушение кровообращения мышц и суставов, при этом боли в ягодицах носят ноющий характер. Особенно часто страдают от боли в ягодицах люди, которые длительное время сидят за столом в неудобной позе, занимаются усиленной физической нагрузкой и поднимают тяжести.
Дистрофическим нарушениям в суставных хрящах позвоночного столба и тазобедренного сустава подвержены не только мужчины, но и женщины. Лечение боли в ягодице в этих случаях должно предусматривать специальную гимнастику, направленную на восстановление мышц спины, улучшения кровоснабжения и питания суставов. Физкультура при деформациях позвоночника крайне необходима, без восстановления тонуса мышц невозможно наладить кровообращение хрящей, что и приводит к появлению боли в ягодицах.
Лучшей профилактикой боли в ягодице, как и во всех других мышцах тела, являются регулярные пешие прогулки, утренняя гимнастика и плавание. Они способствуют поддержанию тонуса организма и улучшению кровоснабжения. Если работа предусматривает длительное сидение в одном и том же положении, необходимо через каждый час делать небольшие разминки.
В тяжелых случаях фурункулы также вызывают острую боль в ягодице, а удалять их часто приходится тоже оперативным способом.
Для понимания происхождения неврологических болей в ягодице рекомендуем ознакомиться с учебным видео анатомии поясничного сплетения
Автор: Искандер Милевски. Дата обновления публикации: 20.07.2021
Боль в ягодице, синдром грушевидной мышцы – причины, диагностика, лечение
Боль в ягодице нередко появляется в результате защемления седалищного нерва грушевидной мышцей – группой мышечных волокон, начинающихся в области крестца внутри таза и крепящихся нижним сухожильным концом к бедренной кости. Эта мышца отвечает за наружную ротацию бедра и стопы. Синдром грушевидной мышцы часто сопровождает дегенеративные изменения в дисках пояснично-крестцового отдела с формированием картины радикулита.
Врачи «Клиники Остеомед» г. Санкт-Петербург практически ежедневно наблюдают проявления синдрома грушевидной мышцы, поскольку поясничный остеохондроз – самая часто встречающаяся проблема позвоночника у больных, независимо от их пола или возраста. И хотя сама по себе боль в ягодице не опасна, она сигнализирует о других нарушениях, которые нуждаются в незамедлительной коррекции. Опытные специалисты проводят осмотры и консультируют больных по этому поводу после предварительной записи на прием.
Причины возникновения синдрома грушевидной мышцы
Боль в ягодице возникает при ишиасе – раздражении седалищного нерва, что чаще всего наблюдается при пояснично-крестцовом остеохондрозе и его последствиях – протрузии диска, грыже диска или разрастании остеофитов в телах позвонков, а также при спондилезе и спондилолистезе. Внезапно возникающая болезненность вызывает рефлекторный спазм грушевидной мышцы, а именно в ее толще или под ней проходит седалищный нерв, который образован волокнами спинномозговых нервов, исходящих из позвоночного канала.
Таким образом, боль в ягодице может иметь два источника – компрессия корешков спинномозговых нервов у позвоночника и сдавливание ствола седалищного нерва грушевидной мышцей. Среди других причин синдрома грушевидной мышцы можно отметить:
Боль часто имеет односторонний характер, но иногда поражаются обе стороны. При этом она достаточно выражена, иррадиирует на заднюю поверхность бедра, голень и стопу. Нарушений чувствительности кожи на ноге обычно не выявляется, иногда может быть легкое покалывание. Но больной старается беречь ногу, ему неудобно сидеть на больной стороне – как правило, человек держит ногу в приподнятом положении и не способен сесть ровно.
Диагностика при синдроме грушевидной мышцы

Четким подтверждением синдрома грушевидной мышцы является диагностическое введение раствора анестетика в мышцу, что можно сделать под контролем рентгена или компьютерной томографии. Если болевой синдром после инъекции исчезает, то диагноз ставится без сомнений.
Лечение синдрома грушевидной мышцы
Лечение при боли в ягодице консервативное и комплексное. Необходимо применение медикаментозной терапии, в которую входят:
Кроме лекарственной терапии с успехом используются локальные методики воздействия:
Лечение боли в ягодицах в Алматы
Что это такое?
Боль в ягодицах включает в себя любой дискомфорт в области ягодиц. Ягодицы состоят из трёх ягодичных мышц, расположенных за костями таза, которые помогают поддерживать вес тела, когда мы стоим, а также обеспечивают многие движения ног, бёдер и туловища. Кроме того, в ягодицах расположено множество нервов и кровеносных сосудов, а слои жира предохраняют таз от повреждения, когда мы сидим.
Причины боли в ягодице
Повреждение одной или более ягодичных мышц, в особенности, большой ягодичной мышцы, которая является основным стабилизатором таза, может вызвать боль. Боль в ягодицах также может быть связана с заболеваниями и болезненными состояниями ануса, прямой кишки и других смежных областей, например, таза, копчика, паха и поясничного отдела позвоночника.
Боль в ягодицах может появиться у любого человека
Боль в ягодицах проявляется по-разному: одни пациенты жалуются на давящую боль, другие — на онемение, покалывание или жжение. В зависимости от причины боль в ягодицах может начаться внезапно и также быстро исчезнуть. Такое происходит, например, при ушибе в результате лёгкой травматизации. Боль в ягодице также может усиливаться со временем и возникать периодически. Похожая картина наблюдается при ишиасе.
Некоторые причины боли в ягодице могут быть довольно серьёзными или приводить к тяжёлым осложнениям. Обратитесь за срочной медицинской помощью, если вы ощущаете необъяснимую боль в ягодице.
Симптомы
Боль в ягодицах может сопровождаться целым рядом других симптомов, которые широко варьируются в зависимости от первопричины боли. Дополнительные симптомы, которые могут возникнуть параллельно боли в ягодице, включают:
Что вызывает боль в ягодице?
Боль в ягодицах может быть вызвана множеством факторов. Например, пребывание в сидячем положении в течение длительного времени может вызвать онемение в ягодицах. Чрезмерная физическая активность может привести к болезненному растяжению связок и растяжению ягодичных мышц.
Боль в ягодице также может развиться в результате других травм, а также быть связанной с некоторыми патологиями, заболеваниями и состояниями, охватывающими непосредственно ягодицы или другие смежные области, такие как таз, копчик, бедро, верхнюю часть ноги или поясницу. Боль в ягодицах, вызванная патологиями или заболеваниями позвоночника и других структур, называют «отражённой» болью.
Что может стать причиной боли в ягодицах?
Боль в ягодицах также может быть вызвана болезнями, расстройствами или другими состояниями, включая:
Лечение боли в ягодице напрямую связано с причиной возникновения болевой симптоматики. При заболеваниях позвоночника в большинстве случаев проводится консервативное лечение, включающее лечебную физкультуру, массажи, вытяжение позвоночника и т.д. Редко пациентам с большими межпозвонковыми грыжами или угрожающими симптомами (слабость в ноге, «провисание» стопы, онемение в паховой области, потеря контроля над мочеиспусканием и дефекацией) показано оперативное вмешательство.
Возможные осложнения боли в ягодицах
Осложнения боли в ягодицах варьируются в зависимости от первопричины. Боль в ягодицах, вызванная незначительным растяжением, обычно хорошо поддается домашнему лечению (отдых, прикладывание льда).
В некоторых случаях невылеченная боль в ягодицах, вызванная серьезными состояниями, такими как перелом позвоночника или перелом бедра, может привести к возникновению осложнений. Вы можете минимизировать риск серьезных осложнений, следуя лечебному плану, составленному врачом.
Осложнениями невылеченной боли в ягодичной области являются:
Боль в ягодицах
Боль в ягодицах возникает при поражениях мягких тканей, неврологических расстройствах, болезнях поясничного отдела позвоночного столба с неврологической симптоматикой, патологиях близлежащих суставов. Может быть давящей, ноющей, распирающей, дергающей, острой, тупой, постоянной, периодической, кратковременной. Иногда связана с физической нагрузкой, положением тела. Заболевания, вызывающие боль в ягодицах, диагностируются по данным опроса, внешнего осмотра, результатам дополнительных исследований: УЗИ, рентгенографии, МРТ, КТ и пр. До постановки диагноза рекомендован покой, в некоторых случаях возможен прием обезболивающих средств.
Почему болят ягодицы
Травматические повреждения
Наиболее распространенной травматической причиной развития симптома является ушиб. Травма возникает вследствие падения на ягодицы, чаще наблюдается в зимнее время. Характеризуется умеренной болью, постепенно стихающей в течение нескольких дней, отеком, кровоподтеками. Движения не нарушены или нарушены незначительно.
При тяжелых ушибах, ударах твердым предметом по ягодичной области образуются гематомы. Боль вначале давящая и ноющая, в последующем – распирающая, нарастает при продолжающемся кровотечении в полость гематомы. В ходе осмотра обнаруживается локальный плотный отек. В дальнейшем болезненность уменьшается, формируется флюктуирующее образование.
Локальные инфекционные процессы
В области ягодиц нередко выявляются поверхностные и глубокие пиодермии. Данная зона является частой локализацией вульгарной эктимы. При поверхностных пиодермиях боли незначительные или умеренные, сочетаются с зудом, жжением. Ягодица отекает, на ней образуются фликтены, буллезная сыпь либо пустулы. Гнойные очаги вскрываются с формированием эрозий, боль становится саднящей. Возможно присоединение вторичной инфекции с развитием тяжелого гнойного процесса.
Из глубоких пиодермий на ягодицах чаще всего обнаруживаются фурункулы и карбункулы. Сопровождаются быстро нарастающей болью, которая через 1-2 дня становится дергающей, распирающей, пульсирующей, лишает сна. Степень нарушения общего состояния зависит от размера гнойного очага. Определяется ограниченная плотная припухлость багрового оттенка с одним или несколькими стержнями в центре. После созревания гнойника стержень окружен желтоватым ободком. Пальпация резко болезненна, выявляется флюктуация.
Область ягодицы – наиболее распространенная локализация постинъекционного абсцесса. Начало гнойного процесса может пройти незамеченным, поскольку после укола в норме образуется болезненный инфильтрат. Отличительной особенностью абсцесса на начальной стадии является усиление, а не стихание болевых ощущений. В последующем место укола краснеет, отекает, боли приобретают дергающий, пульсирующий характер. На ягодице становится невозможно сидеть. Выявляются симптомы интоксикации, общая гипертермия.
Параректальные дермоидные кисты иногда локализуются в зоне ягодицы. При отсутствии инфицирования заболевание протекает бессимптомно либо проявляется незначительными давящими болями. При нагноении болевые ощущения становятся резкими, распирающими, пульсирующими, нарушают ночной сон, сопровождаются слабостью, разбитостью, гипертермией, симптомами интоксикации. При пальпации выявляется резкая болезненность.
Гнойный бурсит развивается при инфицировании слизистой сумки, расположенной между большой ягодичной мышцей и задней поверхностью большого вертела. Проявляется симптомами глубокого абсцесса: нарастающей болью, повышением температуры, ухудшением общего состояния, ограничением движений. Из-за глубокой локализации сумки возможны затруднения при определении типа гнойника.
У лежачих пациентов на ягодице образуются пролежни. Болевой синдром отмечается уже на начальных стадиях формирования пролежня, но из-за незначительной выраженности нередко остается незамеченным. Возможны жжение, зуд, дискомфорт, повышенная локальная чувствительность.
Болезни суставов
Симптом зачастую наблюдается при артритах тазобедренного сустава. Заболевание развивается постепенно. Вначале пациентов беспокоят тупые ноющие боли в ягодице, паховой области, по наружной стороне сустава. В последующем болезненность становится причиной ограничения движений, нарушений походки, появления хромоты. Боль усиливается после пребывания в неподвижном положении. Причиной болезненных ощущений могут быть следующие патологии:
Тупые преходящие боли могут наблюдаться при различных формах серонегативного спондилоартрита, в том числе на фоне болезни Бехтерева, болезни Рейтера, синдрома Бехчета, хронических заболеваний кишечника. Болезненность в верхне-наружном квадранте ягодицы типична для воспаления крестцово-подвздошного сочленения. Особенности симптома определяются видом сакроилеита:
Патологии мягких тканей
Миалгии в зоне ягодичных мышц развиваются после значительной нагрузки, как правило – во время спортивных тренировок. Имеют тянущий, порой жгучий характер. Резко усиливаются в начале движений, немного утихают после согревания, легкого массажа, небольшой разминки. Сохраняются в течение 2-3 дней, постепенно исчезают.
Тендинит сухожилия двуглавой мышцы чаще определяется у бегунов. Сопровождается глубокой болью в ягодице, иррадиирующей сзади по бедру. Вначале симптом беспокоит только при интенсивных нагрузках, в последующем возникает при любых движениях, иногда наблюдается в ночное время. При энтезопатии седалищного бугра болезненность локализуется в точке прикрепления мышцы к костному выступу, вначале – слабо выраженная, в последующем прогрессирующая.
Бурсит седалищной сумки большой ягодичной мышцы проявляется болью в проекции ягодицы, усиливающейся при сидении на твердой поверхности, наклонах кпереди. Развивается при повторной травматизации (падениях на ягодицы, давлении и ударах по ягодицам), чаще диагностируется у фигуристов, людей, занимающихся конным спортом.
Неврологические заболевания
Боль в ягодице типична для корешкового синдрома, наблюдающегося при целом ряде болезней позвоночника. Имеет ноющий, жгучий, пекущий, стреляющий характер, зависит от положения тела, сочетается с парестезиями, в тяжелых случаях – с парезами, гипорефлексией, нарушениями чувствительности. Выявляется при следующих заболеваниях:
Причиной корешкового синдрома также могут быть инфекционные процессы: туберкулез, сифилис, остеомиелит позвоночника, спинальный менингит. Кроме того, жгучие, стреляющие, тянущие, мозжащие, пекущие боли в ягодице, отдающие по задней поверхности конечности, обнаруживаются при таких неврологических патологиях, как:
Другие патологии
В число других болезней, сопровождающихся болью в ягодичной области, входят:
Диагностика
Первичный осмотр проводит травматолог-ортопед. В зависимости от особенностей патологии пациента могут перенаправить к неврологу, ревматологу, хирургу, другим специалистам. План диагностических мероприятий включает следующие процедуры:
Лечение
Помощь на догоспитальном этапе
Пациентам с болью в ягодице обеспечивают покой. При сильных болях дают обезболивающее средство. При диагностированных болезнях позвоночника и неврологических заболеваниях эффективно использование согревающих и противовоспалительных мазей. Интенсивные боли, нарушение общего состояния, гипертермия являются поводом для немедленного обращения к специалисту.
Консервативная терапия
Консервативное лечение включает медикаментозную и немедикаментозную терапию. Пациентам могут быть назначены:
Хирургическое лечение
С учетом особенностей заболевания выполняются следующие хирургические вмешательства:
В послеоперационном периоде проводят перевязки, назначают антибиотикотерапию, обезболивающие средства. В последующем осуществляют реабилитационные мероприятия.
Болит копчик, когда сидишь и встаешь: причины, симптомы и лечение
Почему болит копчик
Чтобы понять, почему начинает болеть копчик, когда сидишь и встаешь, стоит рассмотреть его функцию в организме. Это рудиментарная часть позвоночного столба, состоящая из 3–6 позвонков, к которым крепятся мышцы и связки от органов малого таза. Поэтому копчиковая часть позвоночника тесно связана с этими органами и реагирует на любые их патологические состояния. Копчик выполняет важную функцию – он частично распределяет нагрузки на тело и при этом является его уязвимой частью. Если болит копчик, когда сидишь и встаешь, распространенная причина – повреждение в результате травмы или заболевания.
Классификация болевых ощущений
Медики делят боль на два вида, которые обуславливаются локализацией ее источника:
При кокцигодинии
Если болит копчик, человеку больно сидеть и вставать, причиной неприятных ощущений может быть сама копчиковая кость. Болевой синдром в данном случае появляется по следующим причинам:
Отраженные боли
К ним относят болевой синдром, причиной которого является не сам копчик. В этом случае копчик болит, когда сидишь и встаешь, из-за реакции позвоночника на проблемы в связанных с ним органах:
Возможные причины болей в копчике
Боли, характерные для копчиковой зоны при смене или принятии определенной позы, имеют очень обширную классификацию по признакам и причинам. Пациенту следует обратить внимание на то, когда именно появляется боль в копчике, и сказать об этом врачу-неврологу.
При вставании
Часто копчик не болит, когда сидишь, но когда встаешь, он может дать о себе знать прострелом, острой или колющей болью, а также постоянной ноющей. Распространенными причинами такой реакции являются следующие состояния:
При сидении
Если копчик болит, когда сидишь или лежишь, причины могут быть как серьезными, так и легко устранимыми:
К какому врачу обращаться
Прежде чем решать, что делать, если копчик болит, когда сидишь или встаешь, стоит посоветоваться с врачом. Это очень сложный симптом, который требует специальных исследований. Терапевт сначала отправляет пациента к проктологу, и если последний не нашел никаких патологий, требуется обследование у хирурга и невролога.
Методы диагностики и лечения
Если болит копчик, когда сидишь и встаешь, необходимо комплексное обследование. В качестве эффективных методов диагностики сегодня применяются следующие:




