что делать если болят ноги после операции
Боли после операции
Автор, редактор и медицинский эксперт – Мураева Юлия Юрьевна.
Количество просмотров: 66 247
Дата последнего обновления: 16.11.2021 г.
Среднее время прочтения: 9 минут
Почему возникают послеоперационные боли
Как уменьшить послеоперациооную боль
К задачам послеоперационного обезболивания специалисты относят 4 :
Группы препаратов, которые используются как обезболивающие после операции:
Они действуют непосредственно на причину развития повышенной чувствительности, а именно – на выработку простагландинов и других биологически активных веществ, участвующих в воспалительном процессе. Есть методики, которые предлагают использовать НПВС еще за 20-30 минут до разреза, что позволяет снизить интенсивность боли в области послеоперационных швов. 4
Для каждого пациента комплексная схема обезболивания подбирается индивидуально. Во внимание принимаются такие факторы, как возраст, пол, объем хирургического вмешательства, сопутствующая патология, психические особенности, чувствительность к боли и ее наличие до операции.
Сколько длится послеоперационная боль
Для формирования хронической послеоперационной боли, в том числе рубцов, предрасполагающими факторами являются 6 :
Профилактика развития хронического болевого синдрома проводится в несколько этапов:
Современная комплексная (мультимодальная) тактика обезболивания включает использование комбинации нестероидных противовоспалительных средств, местных анестетиков, анальгетиков центрального действия и препаратов, действующих на уровне проводимости нервных импульсов. Она должна применяться на протяжении всего периода существования зоны поврежденных тканей до окончательного заживления.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Литература:
боль после операции
Боль в области шва и другие виды боли
Почему не проходит боль после операции? Как снять боль после операции? Каковы причины боли после операции? – в данной статье мы поможем найти ответы на эти и подобные вопросы, а именно – расскажем об эффективном и безопасном методе лечения боли после операции, о причинах и симптомах этого заболевания, а также о наиболее популярных мифах, связанных с ним.
что такое боль после операции
Боль после операции – это мучительные или неприятные ощущения у пациента, перенёсшего операцию. Боли ощущаются не только в области шва или смежных с ней, но и в отдаленных областях.
Характер болей зависит от того, по поводу какого заболевания была проведена операция. Чаще всего такие боли развиваются после операций по удалению грыжи межпозвонкового диска, паховой грыжи, желчного пузыря, протезирования суставов, гинекологических операций, а также после кесарева сечения, травм и ожогов.
причины боли после операции
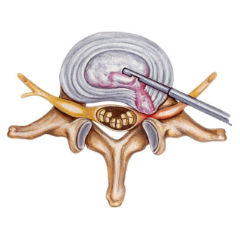
Боли после операции по удалению грыжи межпозвонкового диска имеют особые проявления: боль в пояснице может исчезнуть, но появиться спустя некоторое время; может начать неметь стопа, усиливаться боль в ноге, появиться покалывание всей ноги и ощущение «ползания мурашек», зачастую на ногу больно опираться. Относительное облегчение наступает лишь в постели в определенном положении (на боку, лежа на животе и т.д.).
Боли после других видов операций схожи в своих проявлениях: боль и скованность при движении, мышечные спазмы, ноющая боль в области шва.
Причинами развития боли после операции по удалению грыжи межпозвонкового диска как в ближайшем, так и в отдаленных послеоперационных периодах, являются:
После других операции боли возникают по следующим причинам:
развенчиваем мифы о боли после операции
На сегодняшний день существует ряд заблуждений о лечении боли после операции, порождаемых в основном отсутствием у человека, столкнувшегося с данной проблемой, объективной информации по поводу предлагаемой терапии. Постараемся внести ясность в этом вопросе и развенчать наиболее популярные мифы.
Часто задаваемые вопросы
В течение первых двух недель после операции необходимо исключить контакт оперированной стопы с водой. Для принятия душа рекомендуется использовать специальные пакеты (типа Limbo), обеспечивающие герметизацию оперированного сегмента конечности и предотвращение намокание послеоперационной повязки. Это позволит минимизировать риск расхождения швов и развития инфекции.
Делать это необходимо с тем, чтобы минимизировать болевые ощущения, отек и риск развития послеоперационных осложнений (расхождение швов и инфекция)
Операция на стопе и голеностопном суставе может вызвать развитие выраженного отека мягких тканей. Неконтролируемый отек становится источником боли, замедленного заживления раны и может даже привести к расхождению швов и инфекционным осложнениям. Также он может удлинить сроки вашего восстановления. Путем придания стопе возвышенного (выше уровня сердца) положения мы стараемся минимизировать выраженность отека. Добиться этого можно, подложив под стопу и голеностопный сустав одну или несколько подушек. В течение первых двух недель после операции мы рекомендуем вам оставаться дома, обеспечивая возможность оперированной конечности б?льшую часть времени находиться в возвышенном положении. Если у вас были или есть проблемы с позвоночником или тазобедренными суставами, приподнимайте конечность тотчас выше уровня паха. Вы можете вставать, к примеру, на 5 минут каждый час для отправления своих потребностей, а затем вновь придавать конечности возвышенное положение.
Обезболивание
Встав с постели и опустив ногу вниз, вы поймете, что в этом положении она начинает пульсировать и сильней болеть. Придание стопе возвышенного положения позволяет уменьшить выраженность болевых и дискомфортных ощущений.
Кровотечение
Нет ничего удивительного в том, что повязка начинает немного пропитываться кровью, когда вы встаете, особенно первый раз после операции. При возвращении стопы в возвышенное положение кровотечение должно прекратиться.
Если кровотечение не останавливается, свяжитесь с вашим лечащим врачом. Если связаться с врачом нет возможности, позвоните в клинику или обратитесь в больницу по месту жительства. Придание стопе возвышенного положения позволяет минимизировать риск кровотечения.
Операция заключается в восстановлении поврежденных или измененных анатомических структур вашей стопы или голеностопного сустава. Нагрузка на оперированную стопу может свести на нет всё, чего удалось добиться во время операции. Ваш лечащий врач предоставит вам все необходимые рекомендации, касающиеся характера и режима допустимой на оперированную стопу нагрузки. В ваших же интересах не игнорировать их.
При стоянии или ходьбе стопа и голеностопный сустав принимают на себя весь вес вашего тела. Нагрузка эта достаточно велика. Послеоперационные раны заживают лучше и быстрей тогда, когда они не подвергаются каким-либо нагрузкам. Наиболее благоприятно сказывается исключение нагрузки на заживлении ран, например, после восстановления ахиллова сухожилия или репозиции перелома, однако при любом хирургическом вмешательстве необходим определенный период времени, в течение которого нагрузка на оперированный сегмент должна быть исключена по крайней мере до тех пор, пока заживает операционная рана.
Всем мягким тканям (коже, фасции, капсуле суставов, сухожилиям и мышцам) для заживления требуется время. То же можно сказать и о костях. Нередко для фиксации костей используются металлические конструкции (пластины и винты), для сращения костных фрагментов требуется время. Необходимо оно и для формирования костного блока при артродезах суставов. Слишком раннее начало нагрузки может нарушить эти столь важные процессы заживления.
Исключение нагрузки в течение некоторого периода времени также позволяет уменьшить выраженность болевых ощущений и отека, которые так или иначе бывают после любой операции на стопе и голеностопном суставе. Снижение выраженности отека обеспечивает условия для скорейшего заживления раны, минимизирует риск расхождения швов, развития инфекции и формирования хронического отека.
Послеоперационные противоэмболические чулки необходимо одевать на неоперированную ногу и носить до тех пор, пока вы не восстановите нормальный уровень активности. Это позволить снизить риск послеоперационных тромбозов.
Движения пальцами, массаж мышц голеней и регулярные упражнения для суставов нижних конечностей позволят сохранить нормальный кровоток в нижних конечностях в тот период времени, когда ваша активность будет ограничена.
В этот период необходимо употреблять достаточно жидкости. Если ваши стопа и голеностопный сустав будут обездвижены гипсовой или другой жесткой фиксирующей повязкой, для снижения свертываемости крови вам будут рекомендованы инъекционные противосвертывающие препараты.
Если вы переберете с продолжительностью и интенсивностью физической нагрузки, ваше тело само даст вам об этом знать. Стопа будет болеть и ныть, особенно ночью или на следующий день.
Помните, что достаточно выраженный отек вашей стопы может сохраняться на протяжении нескольких недель после операции, и это нормально. Однако, если отек вдруг увеличится уже по истечении этого периода, значит нагрузка на стопу оказалась избыточной.
Помочь в таких случаях может покой, лед и возвышенное положение стопы — они уменьшат отек, улучшат кровоток, ускорят заживление тканей и восстановление функции стопы. Боль и отек могут служить индикаторами того, что вам можно, а что еще нет.
Существует простой способ понять, когда после операции на стопе и голеностопном суставе можно сесть за руль: для этого достаточно с усилием упереться стопой в пол. Так вы узнаете, сможете ли вы в экстренной ситуации полностью выжать педаль тормоза. Если вы, упираясь стопой в пол, не испытываете страха или болевых ощущений, за руль вам садиться можно. Пациенты, имеющие автомобили с автоматической коробкой передач, обычно садятся за руль раньше, чем владельцы машин с механической трансмиссией. В конечном итоге вся ответственность, связанная с вождением автомобиля, целиком лежит на водителе.
Английское Driver and Vehicle Licensing Agency (DVLA, аналог нашего МРЭО ГИБДД) в 2013 году опубликовало руководство, в котором представлена информация, касающаяся того, когда после операции можно садится за руль. Ниже представлен перевод одного параграфа из этого руководства, адресованного медицинским специалистам и касающегося как раз современных взглядов на эту проблему.
«Водитель не обязан уведомлять DVLA о наличии у него того или иного заболевания, которое так или иначе может отразиться на безопасности вождения автомобиля, за исключением случаев, когда это заболевание или состояние продолжается дольше 3 месяцев. Поэтому решение сесть за руль после операции должны быть согласовано с лечащим врачом. Любые решения, касающиеся вождения автомобиля, должны приниматься с учетом следующих моментов: восстановление после операции, восстановление после анестезии, отвлекающие внимание пациента и связанные с болезнью/операцией факторы (боль), прием анальгетиков (седативный эффект и нарушение восприятия), а также те или иные физические ограничения, связанные с операцией, заболеванием или другими сопутствующими состояниями. Водитель должен быть уверен, что он может полностью контролировать транспортное средство и при необходимости продемонстрировать это по требованию инспектора. Перед тем, как сесть за руль, водителю следует еще раз ознакомиться с условиями страхования, изложенными в полисе страхования автогражданской ответственности.»
Дополнительную информацию вы можете получить у своего лечащего врача.
Курение оказывает выраженное негативное влияние на процессы заживления операционной раны и сращение костей, увеличивая риск таких послеоперационных осложнений, как расхождение швов, инфекция или формирование ложного сустава (отсутствие сращения костных фрагментов).
С тем, чтобы минимизировать риск развития описанных осложнений и оптимизировать исход оперативного лечения, мы рекомендуем вам прекратить курение до операции и хотя бы на период заживления операционной раны и последующей реабилитации.
В соответствующих тематических разделах нашего сайта вы можете ознакомиться с особенностями различных вмешательств на стопе и голеностопном суставе и нюансах послеоперационной реабилитации при тех или иных заболеваниях и состояниях. Представленная информация носит общий характер, поэтому вы должны понимать, что процессы заживления у каждого человека протекают по-своему, у кого-то быстрей, а у кого-то медленней.
Пациенты нередко удивляются тому, насколько долго может продолжаться реабилитация даже после самых, казалось бы, безобидных операций. Перед тем, как решиться на операцию, наверное, стоит задуматься и об этом. Если у вас есть какие-либо неотложные дела, планы на ближайшие праздники или отпуск, вы запланировали путешествие, может быть стоит отложить операцию либо может статься так, что вам в конце концов придется отказаться от своих планов. Опять же, имеет смысл еще до операции обсудить все это с вашим хирургом.
Хирургическое вмешательство на стопе и голеностопном суставе может вывести вас из строя на несколько недель, значительно ограничить вашу активность и способность к самообслуживанию. После некоторых операций вам будет рекомендовано не выходить из дома и держать стопу в возвышенном положении 95% времени в течение первых двух недель и 75% времени в последующие 4 недели. При обширных вмешательствах вы сможете сесть за руль только через несколько недель или даже месяцев после операции, особенно если оперирована правая стопа. Поэтому вы должны принять к сведению следующие моменты:
На процесс заживления оказывают влияние множество факторов: возраст, состояние кровообращения, сопутствующие заболевания, курение, питание, исходное состояние стопы, характер оперативного вмешательства и соблюдение рекомендованного послеоперационного режима.
Если говорить в общем, то в течение ближайших 3 месяцев после операции на стопе или голеностопном суставе вы будете испытывать некоторые дискомфортные ощущения, будет сохраняться в той или иной степени выраженный отек. Реально оценить результат операции вы сможете примерно через 12 месяцев. Только тогда вы, наконец, почувствуете, что ваша стопа стала нормальной.
Большинство пациентов очень удивляются, когда узнают, как долго сохраняется отек стопы после операции, даже самой, казалось бы, безобидной, и когда они смогут, наконец, одеть нормальную обувь. Большинство пациентов сразу после операции и на протяжении примерно 6 недель должны носит специальные послеоперационные ботинки с жесткой подошвой.
По истечении этого периода переход на обычную обувь должен быть постепенным, сначала также желательно использовать обувь с жесткой подошвой, поскольку только она предотвращает избыточные движения в суставах стопы. Ограничение этих движений позволяет снизить выраженность болевых ощущений. Кроме того, мы рекомендуется первое время использовать более просторную обувь, поскольку отек стопы будет сохраняться еще некоторое время.
Это зависит от многих факторов: исходного состояния стопы и голеностопного сустава, характера проведенного лечения, особенностей вашей работы, а также расстояния между домом и работой.
Различные операции значительно отличаются друг от друга, поэтому если ваша работа связана и ручным или физическим трудом, то сроки вашей нетрудоспособности могут оказаться выше, нежели чем у тех, кто трудится, скажем, в офисе за столом. Пациенты, вынужденные долго и сложно добираться до работы, также могут быть нетрудоспособным более длительное время, нежели те, кто не имеет таких проблем. Более подробно эти вопросы вы можете обсудить со своим лечащим врачом.
Это также зависит от особенностей вашего заболевания и характера выполненного вмешательства. Все связанные с этим вопросы вы может обсудить с вашим лечащим врачом или физиотерапевтом.
Мы рекомендуем вам связаться с вашей авиакомпанией и проинформировать их о предстоящей операции. Также вам необходимо уведомить их об особенностях вашего состояния в послеоперационном периоде и о том, будет ли у вас какая-либо иммобилизация конечности. У каждой авиакомпании на этот счет могут быть своя политика и свои правила.
Один из основных рисков перелетов в послеоперационном периоде — это развитие тромбоза глубоких вен нижней конечности. Риск тем выше, чем меньше времени прошло после операции. Другими факторами риска являются беременность, ожирение, венозные тромбозы у близких родственников, ранее перенесенные венозные тромбозы, путешествие на большие расстояния, связанное с длительным ограничением подвижности конечностей, иммобилизация нижних конечностей, курение, возраст старше 60 лет, прием эстроген-содержащих контрацептивов, заместительная гормональная терапия и онкологические заболевания.
Мы не рекомендуем никуда летать в ближайшем послеоперационном периоде, поскольку это обязательно приведет к усилению и без того достаточно выраженного отека стопы и голеностопного сустава. Все это в конечном итоге может замедлить заживление раны и привести к ограничению движений в суставах.
Если лететь все же необходимо, с целью профилактики венозных тромбозов рекомендуется начать прием препаратов, снижающих свертываемость крови, о чем обязательно необходимо поговорить со своим лечащим врачом.
Выполняемые на сегодняшний день операции на стопе и голеностопном суставе являются безопасными и эффективными в абсолютном большинстве случаев вмешательствами. Однако операций без осложнений не бывает, их не бывает только у того, кто не оперирует. К операции стоит прибегать только тогда, когда все возможности консервативного лечения исчерпаны и другой альтернативы просто не существует.
Известный американский ортопед, специализирующийся в области хирургии стопы и голеностопного сустава, профессор Чарльз Зальцман так говорит своим пациентам: «Нет ни одного заболевания, при котором операция не смогла бы сделать еще хуже». Об этом необходимо помнить, и пусть осложнения встречаются редко и с большинством их достаточно легко справиться, всегда существует риск, что что-то пойдет не так, и вы почувствуете себя хуже, у вас появятся новые проблемы.
К счастью, большинство осложнений достаточно хорошо поддаются лечению и единственным их исходом становится более медленное выздоровление пациента. Минимизировать риск этих осложнений можно и нужно путем строгого соблюдения предписанных лечащим врачом рекомендаций.
Отдельные виды осложнений консервативного и хирургического лечения патологии стопы и голеностопного сустава представлены в соответствующих разделах специальной части нашего сайта.
О наиболее распространенных осложнениях, типичных для большинства, если не для всех оперативных вмешательств, рассказывается в разделе Осложнения.
Послеоперационное обезболивание. Часть 4. Современные средства обеспечения послеоперационной анальгезии
Основными задачами применения анальгетических средств в послеоперационном периоде являются: устранение страдания, причиняемого болью, создание психологического комфорта и повышение качества жизни пациентов в послеоперационном периоде; ускорение послеоперационной функциональной реабилитации; снижение частоты послеоперационных осложнений; сокращение сроков госпитализации и стоимости лечения.
Нужно отметить, что в настоящее время в большинстве развитых стран неадекватное послеоперационное обезболивание рассматривается как нарушение прав человека и осуществляется в соответствии с принятыми национальными и международными стандартами. В нашей стране во многих клиниках внедрена формулярная система использования лечебных препаратов тех или иных групп, целесообразность применения которых подтверждена данными доказательной медицины, а также обусловлена потребностями и особенностями конкретного лечебного учреждения. Многие авторы полагают, что все хирургические подразделения, а также отделения анестезиологии, реанимации и интенсивной терапии должны иметь в своем арсенале только те анальгетики и анестетики, эффективность и безопасность назначения которых подтверждена доказательствами I (систематизированные обзоры и метаанализы) и II (рандомизированные контролируемые исследования с определенными результатами) уровня (табл. 1).
Таблица 1. Препараты, применение которых для послеоперационного обезболивания обосновано данными доказательной медицины (Acute Pain Management: Scientific Evidence, 2-nd edition, 2005).
Группа
Препараты
Дозы, путь введения
Неопиоидные анальгетики, НПВП
Диклофенак
Кетопрофен (Кетонал ®)
Кеторолак (Кеторол ®)
75 мг (150 мг суточная), в/м
50 мг (200 мг), в/м
30 мг (90 мг), в/м
Неопиоидные анальгетики, прочие
1 г (4 г), в/в инфузия в течение 15 минут
Опиоидные анальгетики, сильные
5-10 мг (50 мг), в/в, в/м
20 мг (160 мг), в/в, в/м
Опиоидные анальгетики, слабые
100 мг (400 мг), в/в, в/м
Лидокаин 2%
Бупивакаин (Маркаин®) 0, 25%, 0, 5%
Ропивакаин (Наропин®0, 2%, 0, 75%, 1%
(800 мг суточная) *
(400 мг суточная) *
(670 мг суточная) *
*инфильтрация краев раны, интраплевральное введение, продленная блокада периферических нервов и сплетений, продленная эпидуральная анальгезия.
Мировой опыт послеоперационного обезболивания позволяет выделить следующие основные современные тенденции в борьбе с ПБС:
— широкое применение неопиоидных анальгетиков – нестероидных противовоспалительных препаратов (НПВП) и парацетамола; в различных европейских клиниках частота назначения данных препаратов в качестве базиса послеоперационного обезболивания составляет от 45 до 99%;
— ограничение использования опиоидных анальгетиков, особенно внутримышечного варианта их введения, что обусловлено низкой эффективностью и значительным количеством побочных эффектов данной методики;
— мультимодальный характер послеоперационного обезболивания, т. е. одновременное назначение нескольких препаратов или методов обезболивания, способных воздействовать на различные механизмы формирования болевого синдрома.
Длительность проведения послеоперационного обезболивания является достаточно вариабельной величиной и зависит как от интенсивности болевой афферентации и, следовательно, от травматичности хирургического вмешателсьтва, так и от индивидуальной толерантности пациента к боли. Необходимость целенаправленного купирования ПБС возникает, как правило, в течение первых 4 суток послеоперационного периода (табл. 2).
Таблица 2. Потребность в обезболивании после различных по объему операций.
Хирургическое вмешательство
Продолжительность обезболивания, часы
Вмешательства на верхнем этаже брюшной полости и диафрагме
Вмешательства на нижнем этаже брюшной полости
Операции на тазобедренном суставе
Операции на конечностях
Лапароскопические операции среднего объема
Таблица 3. Методы и средства послеоперационного обезболивания.
1. Традиционное введение опиоидов: внутримышечные инъекции по требованию.
2. Опиоидные препараты агонисты/антагонисты:
а) парентеральное введение опиоидов: внутривенно болюсно, длительная внутривенная инфузия, контролируемая пациентом анальгезия.
б) непарентеральное введение опиоидов: щечное/подъязычное, пероральное, трансдермальное, назальное, ингаляционное, внутрисуставное
3. Неопиоидные анальгетики с системным введением:
а) нестероидные противоспалительные препараты
б) ацетаминофен (парацетамол)
4. Методы регионарной анестезии:
а) эпидуральное введение опиоидов;
б) нестероидные противовоспалительные препараты;
5. Нефармакологические методы:
6. Сочетанное использование представленных методов
Ниже приводятся основные используемые в современной хирургической клинике средства и методы обезболивания с позиций баланса их эффективности и безопасности.
Опиоидные анальгетики.
Данная группа лекарственных препаратов десятилетиями считалась средством выбора для купирования ПБС. Однако в настоящее время опиоидные анальгетики отнюдь не являются «золотым стандартом» в лечени пациентов с острой болью. Тем не менее, по оценкам целого ряда отечественных и зарубежных специалистов, эффективность обезболивания при традиционном назначении опиоидов в качестве монотерапии не превышает 25-30%. Однако постепенное отчуждение от чрезмерной приверженности опиоидам в послеоперационном периоде связана не столько с их недостаточной эффективностью, сколько с целым рядом серьезных побочных эффектов, возникающих при их использовании (табл. 4).
С точки зрения фармакодинамики опиоидные анальгетики являются агонистами или антагонистами различных видов опиоидных рецепторов ЦНС (мю-, дельта-, каппа-). Препараты опиоидной группы активируют эндогенную антиноцицептивную систему (центральная анальгезия), однако не влияют на периферические и сегментарные неопиоидные механизмы ноцицепции и не предотвращают центральную сенситизацию и гиперальгезию. Попытки увеличения эффективности обезболивания и снижения частоты побочных эффектов опиоидных анальгетиков основаны на варьировании способов их введения (в том числе и у одного пациента): внутривенный, внутримышечный, эпидуральный, трансдермальный, сублингвальный, ректальный. Наиболее распространенным, но при этом наиболее небезопасным и наименее эффективным способом введения опиоидов является внутримышечная инъекция. Данная методика наиболее часто приводит к неадекватному обезболиванию – более 60% пациентов отмечают неудовлетворительное качество послеоперационной анальгезии. Причины этого кроются в том, что всем пациентам вводятся фиксированные дозы через стандартные временные интервалы, без учета индивидуальной вариабельности фармакокинетики; часто инъекции опиоидов производятся с большими перерывами, то есть тогда, когда болевой синдром уже выражен и его купирование по определению становится малоэффективным. Именно при внутримышечном введении опиоидов наиболее часто развивается депрессия дыхания, связанная, возможно, с кумуляцией препарата.
Таблица 4. Опиоидные анальгетики при купировании послеоперационного болевого синдрома.
Препарат
Дозировка и пути введения
Относительная анальгетическая активность
Побочные эффекты
Возможны выраженные угнетение дыхания, тошнота, рвота, высокая степень привыкания и максимальный наркогенный потенциал
Угнетение дыхания, тошнота, рвота, высокая степень привыкания и наркогенный потенциал
Угнетение дыхания, тошнота, рвота, наличие привыкания и наркогенного потенциала
Необходимо отметить еще один важный аспект, ограничивающий применение опиоидных анальгетиков в отечественной клинической практике. Использование опиоидных анальгетиков для послеоперационного обезболивания в Российской Федерации строго регламентировано существующими приказами руководящих органов здравоозранения. Например, приказом № 257 Департамента здравоохранения г. Москвы от 2004 г. определяется, в частности, норматив потребления опиоидных препаратов в ампулах на 1 койку различных отделений хирургического профиля в год. Назначение опиоидного препарата как в хирургическом отделении, так и в отделении интенсивной терапии в большинстве ЛПУ сопровождается колоссальным количеством формальных сложностей, что нередко приводит к отказу медперсонала от использования ланных препаратов даже при необходимости назначения опиоидов. По тем же причинам самый современный метод применения опиоидов – контролируемая пациентом аналгезия, в наибольшей степени ориентированная на индивидуальные потребности пациента в обезболивании – в России не получила широкого распространения.
Неопиоидные анальгетики.
Термином «неопиоидные анальгетики» обозначается группа различных по химическому строению, фармакодинамике и, соответственно, механизму обезболивания лекарственных препаратов, применяемых для купирования ПБС с парентеральным, реже пероральным путем введения. Препараты данной группы, используемые как в моноварианте, так и в качестве средства адъювантной терапии, обладают различными анальгетическим потенциалом и совокупностью побочных эффектов (табл. 5).
Таблица 5. Неопиоидные анальгетики для купирования послеоперационной боли.
Класс
Препараты
Особенности терапии
Побочные эффекты
Антагонисты NMDA-рецепторов
Применяется как адъювант при введении опиоидов.
Малые дозы кетамина характеризуются опиоидсберегающим эффектом, повышением качества обезболивания
При использовании в малых дозах – не выражены. Сохраняют побочные эффекты опиоидов.
Антиконвульсанты
Используется как адъювантный препарат в комплексной терапии острой послеоперационной боли. Снижает потребность как в опиоидных, так и внеопиоидных анальгетиках.
Головокружение, сонливость, периферические отеки.
Ингибиторы протеаз
Ингибирование синтеза медиаторов боли на этапе трансдукции, используются как средство адъювантной терапии ПБС
Нерушения в системе гемостаза (гипокоагуляция) – послеоперационные кровотечения.
Центральные α-адреномиметики
Воздействие на трансмиссию и модуляцию боли. Адъювант при опиоидной анальгезии.
Гипотензия, брадикардия, психические нарушения.
Бензодиазепины
Комбинированная терапия с применением феназепама и тизанидина снижает выраженность фантомных болей.
Сонливость, головокружение, психические расстройства
Из приведенных данных становится очевидным, что перечисленные в таблице неопиоидные анальгетики используются лишь как возможное дополнение к базисной терапии опиоидами, использование данных препаратов для купирования ПБС в моноварианте не практикуется.
Формально к группе неопиоидных анальгетиков относятся также нестероидные противовоспалительные препараты (НПВП) и ацетаминофен (парацетамол). Однако вследствие значительной востребованности в современной хирургической клинике данные препараты рассматриваются сейчас как отдельные подклассы средств для купирования ПБС.
Парацетамол.
Несмотря на то, что ацетаминофен (парацетамол) имеет более чем полувековую историю применения в качестве анальгетика и антипиретика, точный механизм действия этого препарата до сих пор не известен. Предполагается наличие центрального механизма действия парацетамола, включающего: подавление активности циклооксигеназы 2 типа в ЦНС, с чем связана профилактика развития вторичной гиперальгезии; подавление активности циклооксигеназы 3 типа, существование которой предполагается и которая, видимо, обладает селективной чувствительностью к парацетамолу; усиление активности нисходящих тормозных серотонинергических путей на этапе модуляции боли.
Потенциально опасным побочным свойством парацетамола является гепатотоксическое и нефротоксическое действие, которое может проявляться при превышении дозы 4 г/сут, особенно при наличии у пациента исходного нарушения функции печени и почек. Ограничениями к применению парацетамола являются: печеночно-клеточная недостаточность с лабораторными проявлениями (повышение уровня трансаминаз), почечная недостаточность, алкоголизм, алиментарная недостаточность, дегидратация.
Местные анестетики.
Важнейшей задачей мультимодальной анальгезии является прерывание афферентного потока ноцицептивных стимулов от периферических болевых рецепторов в органах и тканях к сегментарным структурам ЦНС (задним рогам спинного мозга). Эта задача может быть успешно решена при помощи различных методов регионарной и местной анальгезии. Важную роль в расширении применения методов региональной анальгезии сыграло появление современных местных анестетиков (бупивокаин, ропивокаин), а также детальная отработка методики регионарных блокад.
Эпидуральная анальгезия занимает ключевую позицию среди всех регионарных методов послеоперационного обезболивания. В ходе данной процедуры в эпидуральное пространство на уровне грудного или поясничного отделов позвоночника устанавливается катетер, через который болюсно или путем непрерывной инфузии вводятся местные анестетики. Эпидуральная анестезия является как средством обеспечения анальгезии в ходе операции (в том числе и в моноварианте), так и средством купирования ПБС. Многочисленными исследованиями была доказана принципиально более высокая эффективность продленной послеоперационной эпидуральной анальгезии по сравнению с системным введением опиоидных анальгетиков. Как указывалось выше сами опиоидные анальгетики также могут быть использованы для проведения эпидуральной анестезии. Известно, что эпидуральное введение местных анестетиков и опиоидов достоверно превышает анальгетический эффект использования данных препаратов в отдельности. Тем не менее само по себе эпидуральное введение опиоидов чревато возникновением серьезных побочных эффектов от угнетения дыхания до выраженного кожного зуда. На сегодняшний день принято считать, что преимущества эпидурального введения опиоидных анальгетиков в абдоминальной хирургии не перевешивают риска осложнений самой методики эпидуральной анестезии по сравнению с парентеральным назначением аналогичных препаратов.
Помимо собственно анальгетического эффекта позитивное влияние прослеоперационной продленной эпидуральной анальгезии заключается в прерывании нисходящих симпатических эфферентных импульсов, следствием чего являются улучшение висцерального кровотока (активизация репаративных процессов в зоне вмешательства), повышение активности парасимпатической нервной системы (разрешение пареза пищеварительной трубки).
С точки зрения доказательной медицины (Acute Pain Management: Scientific Evidence, 2-nd edition, 2005) преимущества продленной эпидуралной анальгезии включают: более высокое качество обезболивания в сравнении с парентеральным введением опиоидов; улучшение показателей газообмена и снижение частоты послеоперационных легочных осложнений по сравнению с опиоидной анальгезией; ускорение восстановления функции желудочно-кишечного тракта после абдоминальных операций и снижение частоты местных осложнений.
Тем не менее и у эпидуральной анестезии есть ряд существенных ограничений. Сама по себе эпидуральная анестезия является сложной инвазивной процедурой, потенциально опасной в плане развития как местных (инфекционный процесс, повреждение нервных корешков, сосудов паутинной оболочки, твердой мозговой оболочки), так и системных осложнений (депрессия дыхания, кардиотоксические эффекты, артериальная гипотензия). В этой связи проведение эпидуральной анестезии требует наличия специальных навыков у врача-анестезиолога и постоянного мониторинга состояния пациента в отделении интенсивной терапии, реже – в хирургическом отделении.
В последние годы все большую популярность получает методика длительной инфузии местных анестетиков в полость операционной раны. В ходе ряда исследований было показано, что длительная инфузия местных анестетиков в течение 24-48 часов через катетер, установленный в ране, способна повысить качество обезболивания и снизить потребность в опиоидных анальгетиках. Работами отечественных авторов показано, что пролонгированная местная анестезия операционной раны за счет резорбции местного анестетика и присутствия его в плазме в низких концентрациях способна оказывать системный противовоспалительный эффект. Как и в случае эпидуральной анальгезии эффект местных анестетиков при этом обусловлен блокадой не только ноцицептивных путей, но и симпатической иннервации. Говоря о применении пролонгированной местной анестезии операционной раны, следует заметить, что данная методика в настоящее время находится на стадии клинической апробации и ее широкое внедрение изначально ограничивают очевидный риск экзогенного инфицирования раны и реальная опасность системных токсических эффектов местных анестетиков (артериальная гипотензия, аритмии, угнетение дыхания) вследствие их резорбции тканями.
Мультимодальная периоперационная анальгезия.
Из приведенных выше характеристик и, что важнее, недостатков средств и методов купирования ПБС следует очевидное заключение о том, что в настоящее время не существует идеального анальгетика или метода лечения острой послеоперационной боли. Однако приблизиться к решению проблемы адекватности послеоперационного обезболивания вполне возможно, реализуя в клинике концепцию мультимодальной периоперационной анальгезии, предусматривающей одновременное назначение двух и более анальгетиков и/или методов обезболивания, обладающих различными механизмами действия и позволяющих достичь адекватной анальгезии при минимизации побочных эффектов до, во время и после хирургического вмешательства (см. рис. ).
Таблица 6. Варианты схем мультимодальной периоперационной анальгезии, ориентированных на травматичность хирургических вмешательств.