что делать если болит пятка после футбола
Анатомия ахиллова сухожилия
Развитое ахиллово сухожилие присутствует только у человека и является эволюционным приспособлением к прямохождению. Считается, что опорно-двигательный аппарат человека еще не успел окончательно приспособиться к прямохождению, поэтому отдельные его элементы испытывают повышенные нагрузки.
Хотя эволюционный отбор и подарил ахилловому сухожилию высокую выносливость (его тяга на разрыв достигает 400 кг) и сделал его самым толстым сухожилием человеческого тела, оно, тем не менее, считается одним из самых уязвимых.
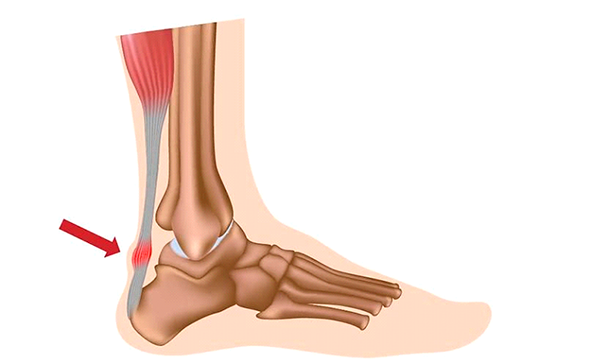
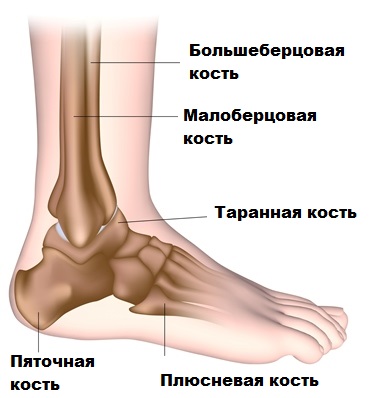
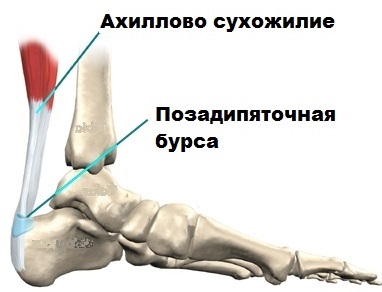
Ахиллово сухожилие сверху, в самой широкой и тонкой своей части, крепится к слиянию головок трехглавой мышцы (образуется икроножной и камбаловидной мышцами), а снизу, сужаясь на уровне 3-4 см выше пяточной кости, прикрепляется к пяточному бугру.
В силу своих анатомических особенностей ахиллово сухожилие отвечает за нормальную супинацию и пронацию стопы (основные биомеханические процессы, которые происходят при движении человека). Также оно обеспечивает анатомически правильное движение и стабильность в коленном, голеностопном и подтараннном суставах.
Механические свойства ахиллова сухожилия вполне соответствуют этим задачам: при беге оно выдерживает нагрузки, которые в 8 раз превышают вес самого человека.
Симптомы воспаления и разрыва ахиллова сухожилия
Основные причины повреждения ахиллова сухожилия
Повреждаться и болеть ахиллового сухожилие может при инфекционных заболеваниях на фоне приема антибиотиков фторхинолонового ряда. Уже в первые 48 часов после начала лечения ими спровоцировать разрыв ахиллова сухожилия может любая высокая нагрузка на него.
Возрастные изменения в организме, которые начинаются после 40 лет, вызываю снижение прочности и эластичности сухожилий. Увеличение физических нагрузок в этом возрасте без предварительной продолжительной адаптации может вызвать воспаление и даже разрыв ахиллового сухожилия. При этом для мужчин и женщин корреляция разная, т.к. микроскопическая структура сухожилия у них отличается. Разнится и уровень эстрогена, женского полового гормона, который отвечает за эластичность связок и сухожилий. Из-за того, что у мужчин его мало, их сухожилия более жесткие и менее устойчивы к рывковым нагрузкам.
Болезни
Травмы
Травмы ахиллова сухожилия сопровождаются его частичным или полным разрывом, либо отрывом сухожилия от пяточного бугра, к которому оно крепится. Чаще всего травма возникает в момент старта при спринтерской беговой нагрузке, при приземлении у прыгунов или танцоров, а также во время игры в теннис, волейбол, баскетбол или футбол. Особенно способствует ее получению:
В момент получения травмы пациент испытывает ощущение резкого удара по задней части лодыжки, которое постепенно проходит, уступая место боли. Может быть слышен характерный треск Травматическое поражение ахиллова сухожилия часто сопровождается выраженным кровоизлиянием и отеком. Часто в области разрыва можно прощупать “ложбинку”. Чаще всего травмам подвергается левая нога.
При травматическом разрыве ахиллова сухожилия больной не может произвольно согнуть подошву или приподняться на мысках, а все попытки сопровождаются сильной болью.
Первая помощь при разрывах ахиллова сухожилия заключается в прикладывании льда и наложении специальной шины.
Лечение ахиллова сухожилия
Если ахиллово сухожилие болит вследствие травмы, используется местное обезболивание (например, новокаин) и наложение гипсовой повязки. При полных разрывах и отрывах всегда проводится операция по сшиванию.
Медикаменты
Ценность хондропротекторов для лечения ахиллова сухожилия заключается в их влиянии на синтез коллагена и здоровье суставных структур. Эта группа препаратов также оказывает превентивное воздействие, поэтому рекомендована для регулярного приема людям, которые входят в группу риска по болезням ахилла (профессиональные спортсмены, пациенты с болезнями опорно-двигательного аппарата). Поскольку ахиллово сухожилие лишено кровеносных сосудов, восстановление его тканей обычно происходит очень медленно. Прием хондропротекторов помогает ускорить этот процесс и препятствует появлению аномальных, нестойких коллагеновых волокон.
Фиксация
Поскольку ахиллово сухожилие чрезвычайно чувствительно к нагрузкам, связанным с перемещением тела, пациентам рекомендовано ношение фиксирующих бандажей и ортезов. Также важно обеспечить больной конечности покой: следует отказаться от бега, прыжков, резкого наступания на стопу и пятку; при повседневных нагрузках, например, подъеме по лестнице, вес тела следует компенсировать за счет икроножных мышц.
Фиксирующие повязки на голеностоп помогают исключить дальнейшую травматизацию ахиллова сухожилия, снимают отек и способствуют нормальному восстановлению тканей без нежелательного рубцевания. При первых признаках воспалительного процесса рекомендовано:
Для фиксации пораженного сухожилия можно туго забинтовать стопу и голень обычным или эластичным бинтом. Желательно перед этим посоветоваться с врачом. Практикующие травматологи говорят, что крайне редко пациентам удается с первого раза наложить повязку правильно и действительно зафиксировать мышцы, связки и сухожилия в стабильном положении.
Упражнения
При безболезненных движениях в голеностопном суставе, в т.ч. при вращении стопой или при поднятии на мыски, можно переходить к основному комплексу ЛФК. Физические нагрузки наращивают постепенно. прибавляя от 5 до 10% в неделю. Если ахиллово сухожилие болит после упражнений, нагрузку снижают. Каждое занятие лечебной гимнастикой следует начинать с разминки (разогрева мышц) и заминки (растягивания). Это помогает избежать повторной травматизации сухожилия и прилежащих структур опорно-двигательного аппарата. Далее используются следующие группы упражнений:
Во время упражнений рекомендовано ношение спортивной обуви, которая стабилизирует лодыжки и обеспечивает хорошую амортизацию стопы (в особенности, пяточной части). В качестве примера можно привести следующие эффективные упражнения для восстановления и укрепления сухожилия.
Для укрепления икроножных мышц больным может быть рекомендовано плавание, аквааэробика, езда на велосипеде.
Физиотерапия
Физиотерапевтические процедуры способствуют не только устранению локальных симптомов и скорейшему восстановлению после травм. Они также запускают процесс формирования здоровых коллагеновых волокон в ахилловом сухожилии (т.е., их распрямлению и укреплению). Если болит ахиллово сухожилие, используются следующие физиотерапевтические методики:
Как правило, длительность курса физиотерапии составляет 10 сеансов, однако он может быть продлен по назначению лечащего врача.
Оперативное вмешательство
Как правило, оно показано при образовании костного нароста на задней поверхности пяточной кости (т.н. деформация Хаглунда), тяжелых разрывах или даже полном отрыве ахиллова сухожилия. Используются 3 основных типа операций:
Также при разрывах может быть рекомендована пластика сухожилия. Восстановление после операций на ахилловом сухожилии заключается в обездвиживании конечности (включая коленный сустав) и ношении специального “сапожка” из гипса или другого материала в течение 45-60 дней. При отсутствии противопоказаний для скорейшего восстановления проводится массажное воздействие, физиотерапия и ЛФК под присмотром квалифицированного врача-реабилитолога.
Врач спортивной медицины: «Что делать, если у юного футболиста болят пятки?»
Друзья! Мы решили расширить рубрику «Вопрос-ответ». Как известно, в ней наш футбольный эксперт отвечает на вопросы родителей связанные с теми или иными аспектами воспитания юных футболистов. С сегодняшнего дня в этой рубрике мы будем затрагивать так же вопросы медицины.
Все вы знаете, насколько травмоопасным видом спорта является футбол. Но не все из вас, включая тренеров, могут вовремя предпринять правильные меры по предотвращению травм. Так же важен процесс восстановления после полученного повреждения. На все эти вопросы мы будем стараться дать ответ. А поможет нам в этом доктор Владимир Пиреев.
Краткая справка. Владимир Пиреев — врач, имеющий непосредственное отношение к спорту. Работает в РНПЦ Спорта в отделении детской спортивной медицины, а так же курирует все возрастные группы в футбольной школе Николая Мурашко.
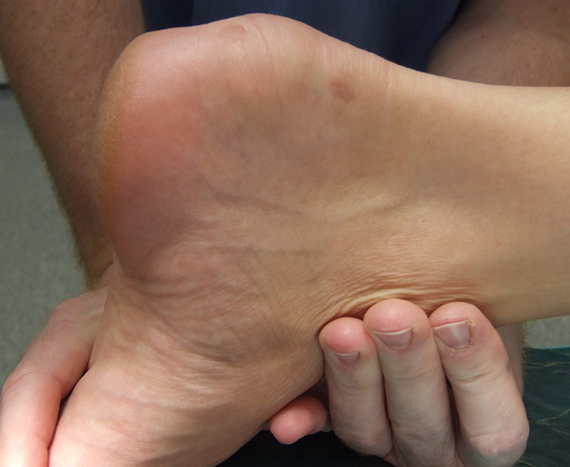
Начнем мы с одной из самых распространенных травм, которая у юных футболистов называется «Болят пятки», ну а на профессиональном медицинском языке «Пяточная шпора» или «Плантарный фасциит».
Что такое «пяточная шпора»? Как ее выявить? Как лечить и какие методы профилактики?
При данной патологии в области прикрепления этой фасции к пяточной кости происходят микроразрывы, фасция воспаляется и поэтому возникает боль.
Причины:
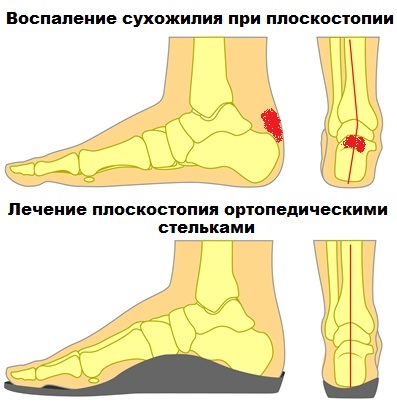
Связки детской стопы еще не настолько крепкие, чтобы длительно сопротивляться повышенным нагрузкам. Поэтому дети, занимающиеся спортом или которые быстро растут, всегда подвержены высокому риску образования пяточных шпор, а так же развитию плоскостопия.
Как выявить?
В первую очередь ребенка будет беспокоить боль в пятке по утрам или после нагрузки. Боль может постепенно утихать после расхаживания. Так же может возникать при нажатии на область воспаления.
Какие методы профилактики существуют?
Есть специальные упражнения, которые необходимы, я считаю, каждому ребенку.
Упражнение №1
Упражнение №2
Упражнение №3
Вот еще некоторые рекомендации для родителей.
Самое важное – это обувь!
Приучайте ребенка носить качественную и удобную обувь без плоской подошвы! Так же используйте ортопедические стельки в первую очередь при плоскостопии! Оберегайте своих детей от избыточных физических нагрузок!
При лечении пяточной шпоры широко применяют различные методы физиотерапии: это магнитотерапия, лазеротерапия, электрофорез.
Подошвенная пяточная боль
Боль в подошвенной части пятки может быть вызвана синдромом пяточной боли, повреждением плантарной фасции, атрофией жировой подушки, стрессовым повреждением (перелом) пяточной кости, проксимальным плантарным фасцитом, дистальным плантарным фасцитом, плантарным фиброматозом, тендинитом сухожилия длинного сгибателя большого пальца, опухолью пяточной кости, сдавлением нерва или повреждением.
Синдром пяточной боли (с пяточной шпорой или без)
Мягкие ткани, окружающие подошвенную верхушку пятки включают в себя гладкую кожу, покрывающую фиброзно-жировую подушку, глубоко под которой лежит плантарная фасция.
Плантарная фасция (плантарный апоневроз) является жесткой многослойной неэластичной фиброзной пластинкой, состоящей из коллагена 1го типа. Он треугольный по форме с вершиной, направленной проксимально. Вершина происходит (исходит) от медиальной части бугристости пяточной кости, где наиболее глубокие волокна сливаются с пяточным периостом.
Более поверхностные волокна плантарной фасции сливаются с дистальной частью ахилла. От этой точки прикрепления апоневроз идет дистально, становясь постепенно шире и тоньше, прикрепляясь к плантарной пластинке на подошвенных вершинах метатарзальных головок.
В области метатарзофалангеальных суставов плантарная фасция разделяется на 5 пучков, каждый пучок далее делится на поверхностную и глубокую части:
Поверхностная часть идет вертикально до соединения с более глубокими слоями дермы плантарной кожи, которая покрывает метатарзофалангеальные области. Самые глубокие слои каждого из 5 пучков расщепляются на медиальную и латеральную порции, которые окружают оболочки сухожилий сгибателей пальцев, и внедряются в дорсальный периост в основании проксимальных фаланг. Благодаря этому механизму плантарная фасция находится под напряжением, всякий раз, когда пальцы разгибаются или сгибаются в плюснефаланговых суставах, сохраняя потенциальную энергию и способствуя механизму лебедки в поздней стадии опоры: центр гравитации тела смещается вперед через перенос тела стопой, стопа начинает ре-супинацию и плюснефаланговые суставы начинают разгибаться. Повышение напряжения в неэластичной плантарной фасции тянет подошвенные вершины метатарзальных головок к нижнему проксимальному углу пяточной кости, увеличивая высоту продольного свода и переводя стопу из мобильного адаптера на ригидный уровень.
Патология
Клиническая картина
Постепенное усиление болей в медиальной части пятки, часто иррадиирует в медиальную часть свода. В анамнезе нет травмы. Боль описывается как сильная или острая, усиливается при переносе веса, особенно с утра. Обычно боль постепенно уменьшается при ходьбе, усиливаясь к вечеру, возвращается после отдыха или периода без нагружения весом. Такой парадокс боли объясняется комбинацией эффекта аккумуляции воспалительного отека и внезапной тракции, приложенной к воспаленной плантарной ткани при переносе веса. Постепенное снижение начальной боли при ходьбе связано с дисперсией отека «массажным» эффектом ходьбы.
Диффдиагноз синдрома пяточной боли.
• Деформация (растяжение) стопы или плантарный фасцит без пяточной боли, когда боль первично поражает медиальный пучок плантарной фасции продольного медиального свода, а затем уже подошвенную вершину пятки
• Плантарный пяточный бурсит, когда наблюдается отек и воспаление в центре подошвенной пяточной области.
• Перелом пятки, в анамнезе тяжелая травма, явный отек, гематома, деформация всей пяточной области
• Нейропатия от сжатия (ущемления, компрессии), вызывает отраженную боль в пятке. Волокна корешка нерва S1 травмируются соседними позвонками.
• Серонегативное воспаление при заболеваниях суставов: синдром Рейтера, псориатическая артропатия, анкилозирующий спондилит; для этих синдромов характерна сильная пяточная боль, формирование больших болезненных шпор.
• Серопозитивные ревматоидные болезни: в 1м из 50 случаев РА отмечается плантарная энтезопатия и пяточная боль.
Другие причины плантарной пяточной боли.
Подпяточный бурсит. Так же известен как «пятка полицейского», описан как причина плантарной пяточной боли. Это врожденная или приобретенная бурса в поверхностных плантарных пяточных тканях, симптомы воспаления схожи.
Нейропатия при сдавлении. Сдавление медиального пяточного нерва или первой ветви латерального плантарного нерва могут вызвать упорную боль в пятке. Боль локализуется медиально, острая, как электрическая, может иррадиировать вверх по нижней конечности. Чрезмерная пронация стопы вызывает повторяющуюся микротравму, хронический фиброз нерва и парестезии. В острых случаях требуется хирургическая декомпрессия и иссечение.
Радикулопатия корешка S1. Проксимальная компрессия S1 может вызвать отраженную боль в месте распространения медиального плантарного нерва.
Лечение подошвенной пяточной боли.
Лечение состоит в устранении причин, снижении боли, разрешения механических и других патологий.
Различные консервативные меры позволяют в 4х из 5 случаев достигнуть полного восстановления через 6-9 мес. Упорные боли в одном случае из 5.
Тендинит ахиллова сухожилия. Ахиллобурсит. Болезнь Хаглунда
Люди ведущие активный образ жизни и, главным образом, спортсмены, очень часто сталкиваются с дискомфортными ощущениями, отечностями и воспалениями в области заднего отдела стопы, а также ахиллова сухожилия (ахилла).
При этом, подавляющее большинство пациентов считают основной причиной возникновения подобного рода недугов использование неудобной (например, зауженной модельной) обуви.
Однако, данное утверждение является верным лишь от части. На самом деле заболевание проявляется в виду патологических изменений анатомических особенностей стопы в связи с воздействием на нее чрезмерных нагрузок.
В данном материале вы узнаете о роли ахиллова сухожилия, наиболее распространенных его заболеваниях, а также вариантах лечения в условиях возможностей современной медицины.
Анатомические особенности ахиллова сухожилия
Стопа, наряду с голеностопным суставом работают, как единая система, обеспечивая надежную опору при совершении движений (беге, ходьбе).
Разумеется, в процессе работы, в стопе и голеностопе задействуется внушительное количество различных мышц и сухожилий. Однако, наиболее важную функцию, в этом случае, выполняет ахиллесово сухожилие, соединяющее икроножную и камбаловидную мышцы с пяточной костью.
Поскольку именно ахиллесово сухожилие отвечает за самые сложные движения (например, вставание на носочки), без его участия человек не сможет полноценно совершать даже обычные движения.
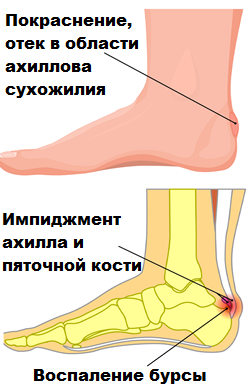
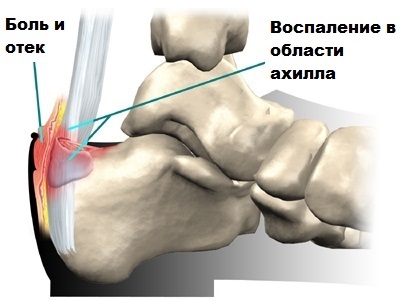
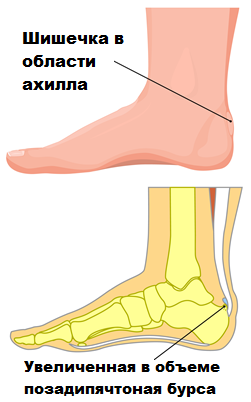
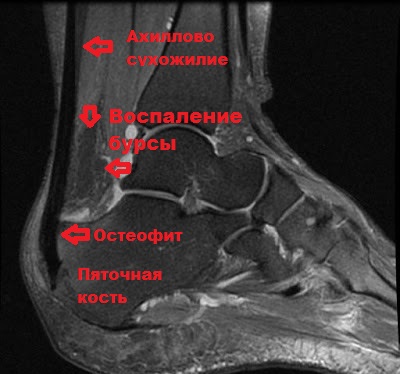
В районе ахилла имеются бурсы (особые слизистые сумки) содержащие жидкость и минимизирующие его трение с расположенными в непосредственной близости с другими тканями. При этом, иногда наблюдаются воспаление, а также увеличение в размерах этих самых сумок, что, в конечном итоге, вызывает заболевание, именуемое бурситом.
Причины заболеваний ахилла
Зачастую воспалительные процессы в районе ахиллесова сухожилия появляются после продолжительной усиленной нагрузки у не подготовленных людей в возрасте от 30 – 50 лет.
Примером тому может стать обычный человек ведущий малоподвижный образ жизни, решивший без предварительной подготовки выполнить физические упражнения или совершить забег на длинную дистанцию.
Однако, при этом важно отметить, что перитендиниты и тендиниты не редко возникают и у профессиональных атлетов ввиду чрезмерных тренировок, либо неправильного выполнения техники физических упражнений.
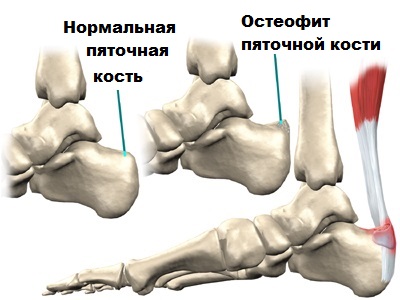
Другой причиной проявления тендинита (болезни Хаглунда) может являться продолжительное использование обуви с жестким задником.
Также, тендинит и последующий бурсит могут возникать и в связи с соударением ахилла и разрастаний в районе 5-й кости при ходьбе, беге и обычном движении.
Впервые, данную патологию описал некий Хаглунд, по фамилии которого и называется заболевание. Согласно его открытию, подтвержденному современными медицинскими исследованиями, причиной деформации пяточной кости в районе соединения с ахиллом является наследственные факторы.
Симптомы заболеваний ахилла
Симптомами заболеваний ахилла, как правило, являются отеки и болевые ощущения в соответствующей области, утолщения сухожилия, ощущения скованности в стопе и голеностопе, хромота и пр.
При болезни Хаглунда существует возможность пальпации специалистом позадипяточной бурсы и костного выступа пяточной кости.
Диагностика заболеваний ахиллова сухожилия
Лечение травм и патологий ахиллова сухожилия входит в компетенцию травматолога-ортопеда, выясняющего историю болезни, проводящего клинические тесты, а также оценивающего общее состояние голеностопа и стопы.
Полученная рентгенография (МРТ) эффективно помогает выявить целый ряд проблем в области ахиллова сухожилия, если таковые имеются. Это могут быть чрезмерная кальцификация участка, различного рода дегенерации и воспалительные процессы, деформационные изменения (шпора) и пр.
Лечение заболеваний ахиллова сухожилия
Консервативное лечение
Консервативные (безоперационные) методики устранения заболеваний ахилла подразумевают прием лекарственных средств противовоспалительного действия, ношение специальной ортопедической обуви с высоким задником в комплекте со стельками (особенно при плоскостопии), а также прохождение курсов физиотерапевтических процедур.
В ряде случаев достижению положительных результатов способствуют инъекции кортикостероидов. Однако, в связи с возможным разрывом сухожилия в дальнейшем, к данной процедуре следует относиться с осторожностью.
К сожалению, в ряде случаев консервативное лечение не помогает достичь желаемого эффекта, вследствие чего врачи назначают пациенту хирургические методики устранения недуга.
Хирургическое лечение
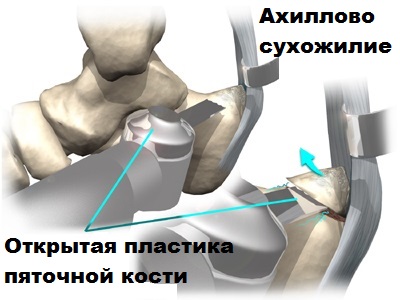
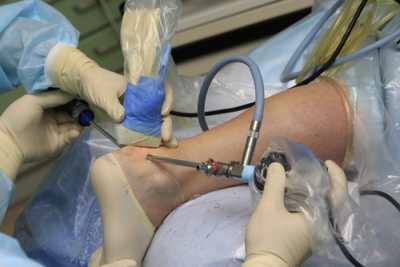
На сегодняшний день при хирургическом способе лечения ахилла в медицине используются 2-е операционные методики: эндоскопическая и открытая.
Эндоскопическая методика является наиболее рациональной, поскольку характеризуется низким болевым синдромом, быстрым восстановлением, а также превосходным косметическим результатом.
Открытое оперативное вмешательство, ввиду сложности его проведения и последствий, применяется значительно реже.
Иногда, с целью деликатного удаления измененных тканей в районе ахиллесова сухожилия, специалисты применяют холодную плазму. При такой методике пациент может сразу полноценно передвигаться, а спустя всего несколько дней начать выполнение упражнений на восстановление мышц и сухожилий стопы и голеностопа.
Физиотерапия для ускорения восстановления
По мнению подавляющего большинства травматологов-ортопедов, процедура артроскопии – это наиболее достойная альтернатива открытому оперативному вмешательству. Крайне маленькие разрезы кожи, в случае с артроскопией, позволяют исключить повреждение нервов, длительного заживления ран, а также образования неэстетичных рубцов.
Стоимость услуг
Первичная консультация специалиста
Повторный осмотр и предоставление консультации
Инъекция раствора глюкокортикоида в область ахиллова сухожилия (без учета стоимости препарата)
Эндоскопическое оперативное вмешательство при тендините и болезни Хаглунда
Что делать если болит пятка после футбола
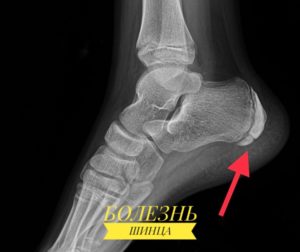
Чаще всего поражает девочек — 7–8 лет, мальчиков реже, в возрасте 9–11 лет. У взрослых встречается очень редко. Заболевание связано с постепенным разрушением пяточной кости, что сопровождается болями.
Отсутствие терапии может привести к хромоте. В патологический процесс могут вовлекаться как обе, так и одна конечность. Пяточная кость — самая крупная кость стопы, она несет значительную часть нагрузки при беге, ходьбе и прыжках. На задней поверхности кости есть выступающий пяточный бугор, который и поражается при болезни Шинца. Причины, данной патологии до сих пор не выявили. Но есть некоторые факторы, которые могут способствовать развитию заболевания:
Болезнь Шинца и спорт
При таком заболевании занятие спортом запрещается. Таких детей освобождают от посещения уроков физ. культуры, тренировок. До снижения симптоматики, или выздоровления, стопу необходимо подвергать минимальным физическим нагрузкам. Болезнь Шинца, в отдельных случаях может стать причиной отказа от спортивной карьеры.
Лечение обычно консервативно
Одним из самых незаменимых методов лечения является физиотерапия
Прогноз при болезни Шинца
Благоприятный – симптомы исчезают в течение 1,5-2 лет. Иногда боли сохраняются более длительное время, вплоть до полного завершения роста стопы, но при правильном лечении исходом в таких случаях тоже становится полное выздоровление.
Профилактика
Предусматривает исключение избыточных нагрузок, продуманный режим тренировок при занятиях спортом.
В ООО «Медицинский Центр Власова» применяется авторский комплекс процедур, который быстро, с устойчивым эффектом избавляет даже сильнейшие боли при данном заболевании.