Мимические мышцы лица и их старение
Мимическая мускулатура состоит из большого числа пучков мышечных волокон, одним концом прикрепленных к наружной костной пластине лицевого черепа, а другим концом вплетенных в кожу, в связи с чем и происходят тонкие мимические движения. Круговые мышцы рта и глаз при этом являются своего рода сфинктерами, а другие группы мышц — дилататорами.
В ходе хирургического вмешательства пластический хирург чаще всего манипулирует на четырех мышцах:
Старение мышц лица
С возрастом нарушается работа механизмов, которые обеспечивают метаболизм и сохранность структуры клеток и тканей мышц лица, вследствие чего уменьшается их эластичность и сократимость. С течением времени происходит гипотрофия мышц с сокращением их объема и уменьшением количества клеточных элементов. Степень выраженности данных изменений зависит от многих факторов.
Одна из значимых особенностей старения мышц лица заключена в том, что основные эстетически значимые возрастные изменения кожи напрямую связаны с изменениями платизмы. Изменения подкожных мышц шеи по причине атрофии покрывающих их тканей зачастую компенсаторно гипертрофируются (медиальные края мышц более видны, образуются вертикальные хорды, мышцы расслабляются из-за понижения их тонуса).
Фото до и 3 месяца после эндоскопической подтяжки лица.
смотреть другие фото
Видео отзывы
02.10.2021
Добрый день. Скажите, пожалуйста, можно ли провести эндоскопическую подтяжку средней зоны, либо SMAS, после установления нитей? Мне 45 лет. Устанавливала 2 раза, с периодичностью 2 года.
01.10.2021
Здравствуйте. А вы делаете просто подтяжку шеи?
24.12.2020, Людмила
Сегодня ровно год, как я доверила свое лицо и тело Александру Викторовичу для проведения сразу двух операций: подтяжки верхней трети лица и уменьшения груди. Это был мой подарок себе на 50-летие. Теперь каждый день, глядя на свое отражение в зеркале, я улыбаюсь и мысленно передаю привет замечательному доктору. Это такое счастье иметь открытый взгляд, уютное тело и чувствовать себя так, как хочешь, а не как велит груз прожитых лет. Александр Викторович! Спасибо Вам большое за профессионализм и внимание! Успехов и много-много благодарных пациентов))
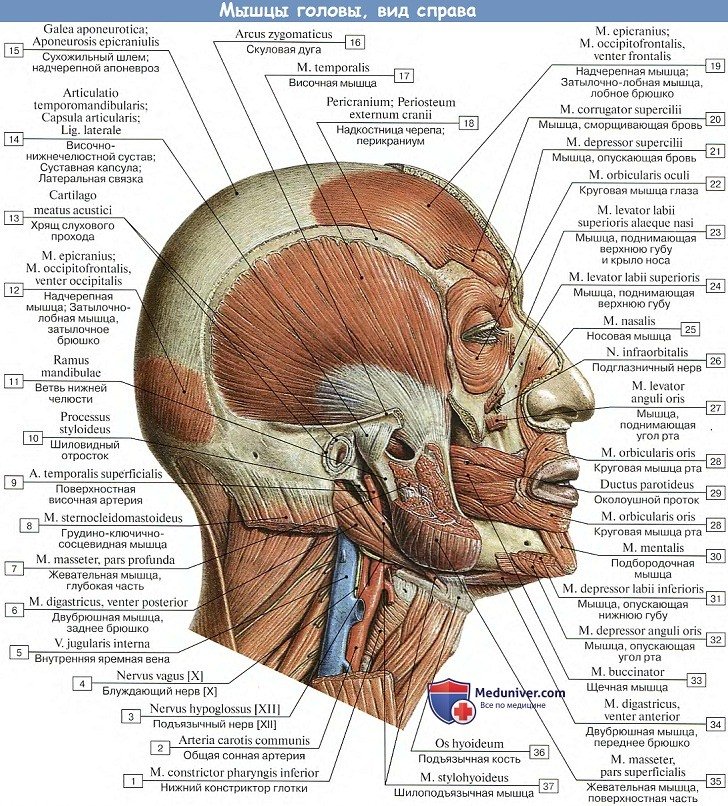
Мышцы головы. Мимические мышцы или мышцы лица
Висцеральная мускулатура головы, имевшая ранее отношение к внутренностям, заложенным в области головы и шеи, частью превратилась постепенно в кожную мускулатуру шеи, а из нее путем дифференциации на отдельные тонкие пучки — в мимическую мускулатуру лица. Этим и объясняется теснейшее отношение мимических мышц к коже, которую они и приводят в движение. Этим же объясняются и другие особенности строения и функции этих мышц.
Так, мимические мышцы в отличие от скелетных не имеют двойного прикрепления на костях, а обязательно двумя или одним концом вплетаются в кожу или слизистую оболочку. Вследствие этого они не имеют фасций и, сокращаясь, приводят в движение кожу. При расслаблении их кожа в силу своей упругости возвращается к прежнему состоянию, поэтому роль антагонистов здесь значительно меньшая, чем у скелетных мышц.
Мимические мышцы представляют тонкие и мелкие мышечные пучки, которые группируются вокруг естественных отверстий: рта, носа, глазной щели и уха, принимая так или иначе участие в замыкании или, наоборот, расширении этих отверстий.
Замыкатели (сфинктеры) обычно располагаются вокруг отверстий кольцеобразно, а расширители (дилататоры) — радиарно. Изменяя форму отверстий и передвигая кожу с образованием разных складок, мимические мышцы придают лицу определенное выражение, соответствующее тому или иному переживанию. Такого рода изменения лица носят название мимики, откуда и происходит название мышц. Кроме основной функции — выражать ощущения, мимические мышцы принимают участие в речи, жевании и т. п.
Укорочение челюстного аппарата и участие губ в членораздельной речи привели к особенному развитию мимических мышц вокруг рта, и, наоборот, хорошо развитая у животных ушная мускулатура у человека редуцировалась и сохранилась лишь в виде рудиментарных мышц.
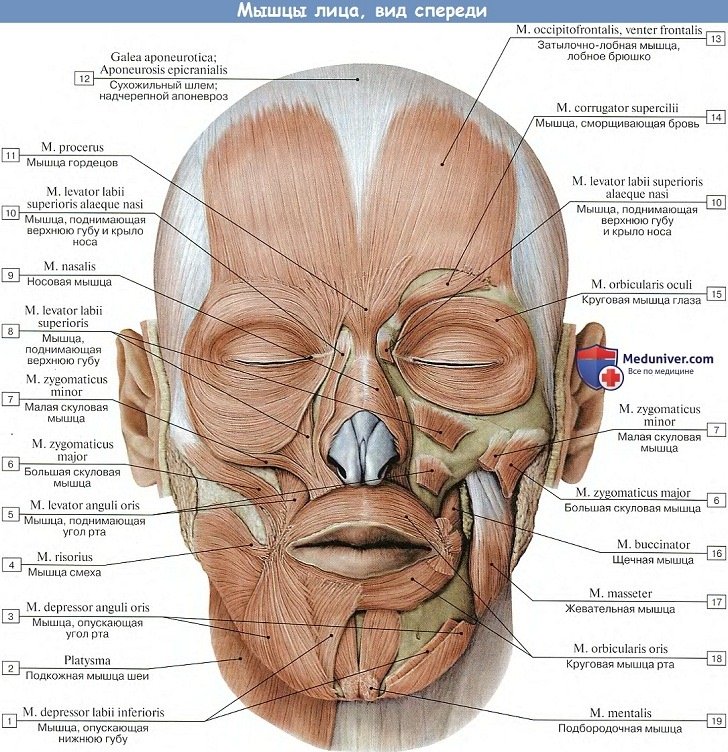
Мимические мышцы или мышцы лица. Мышцы окружности глаз
2. М. procerus, мышца гордецов, начинается от костной спинки носа и апоневроза m. nasalis и оканчивается в коже области glabellae, соединяясь с лобной мышцей. Опуская кожу названной области книзу, вызывает образование поперечных складок над переносьем.
3. М. orbicularis oculi, круговая мышца глаза, окружает глазную щель, располагаясь своей периферической частью, pars orbitalis, на костном краю глазницы, а внутренней, pars palpebralis, на веках. Различают еще и третью небольшую часть, pars lacrimals, которая возникает от стенки слезного мешка и, расширяя его, оказывает влияние на всасывание слез через слезные канальцы.
Pars palpebralis смыкает веки. Глазничная часть, pars orbitalis, при сильном сокращении производит зажмуривание глаза.
В m. orbicularis oculi выделяют еще небольшую часть, залегающую под pars orbitalis и носящую название m. corrugator supercilii, сморщиватель бровей. Эта часть круговой мышцы глаза сближает брови и вызывает образование вертикальных морщин в межбровном промежутке над переносьем. Часто, кроме вертикальных складок, над переносьем образуются еще короткие поперечные морщины в средней трети лба, обусловленные одновременным действием venter frontalis. Такое положение бровей бывает при страдании, боли и характерно для тяжелых душевных переживаний.
Мимические мышцы или мышцы лица. Мышцы окружности рта
4. М. levator labii superioris, мышца, поднимающая верхнюю губу, начинается от подглазничного края верхней челюсти и оканчивается преимущественно в коже носогубной складки. От нее отщепляется пучок, идущий к крылу носа и получивший поэтому самостоятельное название — m. levator labii superioris alaeque nasi. При сокращении поднимает верхнюю губу, углубляя sulcus nasolabialis; тянет крыло носа кверху, расширяя ноздри.
5. М. zygomaticus minor, малая скуловая мышца, начинается от скуловой кости, вплетается в носогубную складку, которую углубляет при сокращении.
6. М. zygomaticus major, большая скуловая мышца, идет от facies lateralis скуловой кости к углу рта и отчасти к верхней губе. Оттягивает угол рта кверху и латерально, причем носогубная складка сильно углубляется. При таком действии мышцы лицо становится смеющимся, поэтому m. zygomaticus является по преимуществу мышцей смеха.
7. М. risorius, мышца смеха, небольшой поперечный пучок, идущий к углу рта, часто отсутствует. Растягивает рот при смехе; у некоторых лиц вследствие прикрепления мышцы к коже щеки образуется при ее сокращении сбоку от угла рта небольшая ямочка.
8. M. depressor anguli oris, мышца, опускающая угол рта, начинается на нижнем краю нижней челюсти латеральнее tuberculum mentale и прикрепляется к коже угла рта и верхней губы. Тянет книзу угол рта и делает носогубную складку прямолинейной. Опускание углов рта придает лицу выражение печали.
9. М. levator anguli oris, мышца, поднимающая угол рта, лежит под m. levator labii superioris и m. zygomaticus major — берет начало от fossa canina (отчего ранее называлась m. caninus) ниже foramen infraorbitale и прикрепляется к углу рта. Тянет кверху угол рта.
10. М. depressor labii inferioris, мышца, опускающая нижнюю губу. Начинается на краю нижней челюсти и прикрепляется к коже всей нижней губы. Оттягивает нижнюю губу вниз и несколько латерально, как это, между прочим, наблюдается при мимике отвращения.
11. М. mentalis, подбородочная мышцаг отходит от juga alveolaria нижних резцов и клыка, прикрепляется к коже подбородка. Поднимает кверху кожу подбородка, причем на ней образуются небольшие ямочки, и подает кверху нижнюю губу, придавливая ее к верхней.
12. М. buccinator, щечная мышца, образует боковую стенку ротовой полости. На уровне второго верхнего большого коренного зуба сквозь мышцу проходит проток околоушной железы, ductus parotideus. Наружная поверхность m. buccinator покрыта fascia buccopharyngea, поверх которой залегает жировой комок щеки. Ее начало — альвеолярный отросток верхней челюсти, щечный гребень и альвеолярная часть нижней челюсти, крыло-нижнечелюстной шов. Прикрепление — к коже и слизистой оболочке угла рта, где она переходит в круговую мышцу рта. Оттягивает углы рта в стороны, прижимает щеки к зубам, сжимает щеки, предохраняет слизистую оболочку ротовой полости от прикусывания при жевании.
13. М. orbicularis oris, круговая мышца рта, залегающая в толще губ вокруг ротовой щели. При сокращении периферической части m. orbicularis oris губы стягиваются и выдвигаются вперед, как при поцелуе; когда же сокращается часть, лежащая под красной губной каймой, то губы, плотно сближаясь между собой, заворачиваются внутрь, вследствие чего красная кайма скрывается.
М. orbicularis oris, располагаясь вокруг рта, выполняет функцию жома (сфинктера), т. е. мышцы, закрывающей отверстие рта. В этом отношении он является антагонистом радиарным мышцам рта, т. е. мышцам, расходящимся от него по радиусам и открывающим рот (mm. levatores lab. sup. et anguli oris, depressores lab. infer, et anguli oris и др.).
Мимические мышцы или мышцы лица. Мышцы окружности носа
14. М. nasalis, собственно носовая мышца, развита слабо, частично прикрыта мышцей, поднимающей верхнюю губу, сжимает хрящевой отдел носа. Ее pars alaris опускает крыло. носа, а т. depressor septi (nasi) опускает хрящевую часть носовой перегородки.
Мышца гордецов
a. angularis, a. supraorbitalis
Функция
Примечания
Мышцы головы
| Ушные мышцы | Передняя ушная мышца · Верхняя ушная мышца · Задняя ушная мышца · Височно-теменная мышца |
| Мышцы, окружающие глазную щель | Мышца, сморщивающая бровь · Мышца гордецов · Мышца, опускающая бровь · Круговая мышца глаза |
| Мышцы, окружающие ротовую щель | Круговая мышца рта · Большая скуловая мышца · Малая скуловая мышца · Мышца, поднимающая верхнюю губу · Мышца, поднимающая верхнюю губу и крыло носа · Мышца, поднимающая угол рта · Щёчная мышца · Мышца смеха · Мышца, опускающая угол рта · Мышца, опускающая нижнюю губу · Подбородочная мышца · Поперечная мышца подбородка |
| Мышцы окружности ноздрей | Носовая мышца · Мышца, опускающая перегородку носа |
 |
Полезное
Смотреть что такое «Мышца гордецов» в других словарях:
мышца гордецов — (m. procerus) мимическая мышца. Начинается от носовой кости и прикрепляется к коже лба в области надпереносья. Функция образует поперечные складки между бровями … Словарь терминов и понятий по анатомии человека
мышца гордецов — (m. procerus, PNA, BNA) см. Перечень анат. терминов … Большой медицинский словарь
Мышца, опускающая бровь — Латинское название Musculus depressor supercilii Начало носовая кость … Википедия
Мышца, опускающая нижнюю губу — Мышца, опускающая нижнюю губу … Википедия
Мышца, опускающая перегородку носа — Мышца, опускающая перегородку носа … Википедия
Мышца, опускающая угол рта — Мышца, опускающая угол рта … Википедия
Мышца, поднимающая верхнюю губу — Мышца, поднимающая верхнюю губу … Википедия
Мышца, поднимающая верхнюю губу и крыло носа — Мышца, поднимающая верхнюю губу и крыло носа … Википедия
Мышца, поднимающая угол рта — Мышца, под … Википедия
Мышца, сморщивающая бровь — Мышца, сморщивающая бровь … Википедия
Комплексная коррекция мимических морщин верхней трети лица
Клинический случай
Пациентка, 50 лет. Жалобы на мимические морщины верхней трети лица. Ранее инъекции ботулотоксина типа А не проводились. Процедура выбрана по рекомендации врача-косметолога.
Пациентка с выраженной мимической активностью, которая проявляется в виде многочисленных морщин, что доставляет ей эстетические неудобства. Абсолютных и эстетических противопоказаний к ботулинотерапии нет, аллергических реакций на компоненты препарата не отмечено.
Для проведения процедуры выбран препарат «Ботулакс» (Hugel Inc, Республика Корея).
Для получения концентрированного раствора флакон препарата «Ботулакс» 100 ЕД был восстановлен 1,0 мл 0,9% раствора натрия хлорида.
ПРОТОКОЛ ПРОЦЕДУРЫ
Лобная мышца
Лобная мышца (m. frontalis) у пациентки достаточно сильная, широкая, со средним уровнем начала апоневроза. Выраженная активность проявляется очень близко к бровям, формируя характерный залом над каждой бровью, что может представлять трудности при коррекции для начинающего специалиста. Инъекция ботулинического токсина непосредственно в область залома (менее 2 см отступа от бровей) приведёт к утяжелению бровей, визуальному эффекту отёка, угрюмого взгляда.
Для инъекций был использован инсулиновый шприц 0,5 мл U-100. При данной концентрации на одно деление шприца приходится 1 ЕД препарата. Так как мышца широкая, а бОльшая диффузия способствует более равномерной коррекции, необходимо получить стандартное восстановление препарата. Добавив к имеющемуся объёму, соответствующему 9-ти делениям шприца на 0,5 мл, такой же объём 0,9% раствора натрия хлорида, то есть, увеличив разведение концентрированного препарата в 2 раза, получаем стандартное восстановление (1 ЕД препарата в двух делениях).
Используя данную методику, при наличии флакона с концентрированным препаратом БТА, можно в любой момент получить стандартное или даже «мезоразведение» препарата в шприце.
Инъекции препарата проводятся внутримышечно. Игла направлена против направления нежелательной диффузии, в данной случае – снизу-вверх, под углом 60 градусов или перпендикулярно. Несмотря на глубину инъекции формируется папула, визуализация которой заканчивается через 15-120 минут после инъекции.

Круговая мышца глаза
Для безопасной инъекции необходимо отступить на менее 1 см от латерального костного края глазницы, располагая точки по ходу пучков мышцы. Чем активнее волокна, тем глубже морщины, что является важным паттерном при выборе оптимального количества единиц препарата для инъекции. Точки отстоят друг от друга на расстоянии 1-1,5 см, располагаясь радиально по ходу круговой мышцы глаза (рис. 2).
Возможны инъекции в дополнительные точки латеральнее основных на 1 см, расположенные в шахматном порядке. Данная схема необходима при чрезмерно активной или широкой мышце. Однако следует проявлять осторожность, так как слишком «агрессивная» коррекция данной мышцы может вызвать отёчность в области век, продолжающуюся от 2-х до 4-х недель. Также не рекомендуется проводить глубокие внутримышечные инъекции ниже верхнего края скуловой дуги во избежание диффузии препарата в малую и большую скуловые мышцы (m. zygomaticus minor и m. zygomaticus major), что проявится в виде асимметрии улыбки или во время артикуляции.
В данном случае были проведены инъекции общим объемом 7 ЕД препарата на сторону. Верхняя и средняя точки – по 2 ЕД, дополнительная латеральная, нижняя и приближенная к пресептальной части – по 1 ЕД. Инъекции подкожные, но не глубокие, так как круговая мышца глаза располагается поверхностно. Необходимо избегать попадания иглы в поверхностно расположенные сосуды для предотвращения экхимозов. Для снижения риска рекомендуется проводить инъекции медленно, с использованием осветительной лампы, предварительно растягивая кожу. При работе с данной мышцей предпочтительно стандартное восстановление препарата (1 ЕД препарата в 2-х делениях, шприц 0,5 мл U-100), аналогично работе с лобной мышцей.
Направлять иглу следует в соответствии с общим правилом «от нежелательной диффузии», то есть, от глазницы, угол инъекции составляет 45-60 градусов. При этом образуются папулы, самостоятельно проходящие через 15-120 минут.

Мышца, сморщивающая бровь
Во избежание незапланированной диффузии, а также для более «точечной» и продолжительной иммобилизации, был использован концентрированный препарат (1 ЕД препарата в одном делении, шприц 0,5 мл U-100).

Мышца, опускающая бровь
Мышца, опускающая бровь (m. depressor supercilii) часто является предметом дискуссии, поскольку не все специалисты выделяют её как самостоятельную мышцу. С другой стороны, являясь частью m. orbicularis oculi или m. corrugator supercilii, она требует коррекции. В противном случае, у пациентки сохранится частичная активность межбровной области или компенсаторная активация данной мышцы создаст эффект широкой переносицы.

Мышца гордецов
Наружная часть носовой мышцы
Инъекции в наружную часть носовой мышцы (pars transversa m. nasalis) (рис. 2) у данной пациентки выполнялись с целью профилактики компенсаторных морщин, которые часто образуются при коррекции комплекса мышц межбровья, а также латеральной части круговой мышцы глаза. Аналогичная коррекция проводится пациентам при наличии «кроличьих морщин» в области носа при активной мимике, особенно, при улыбке.
Дозировка составила 1 ЕД препарата в точку на каждой стороне (при полноценной коррекции рекомендуется вводить 2 ЕД препарата в точку). При этом использовался концентрированный препарат (1 ЕД препарата в одном делении, шприц 0,5 мл U-100). Игла направлена снизу-вверх и медиально. Инъекции подкожные, но поверхностные, так как над данной мышцей подкожно-жировая клетчатка представлена очень слабо. Точки располагаются на уровне «дужек очков» или на 1-1,5 см ниже медиального угла глаза и на 1 см латеральнее срединной линии.
Следует учитывать, что слишком большая дозировка при инъекции может привести к незапланированной диффузии в мышцу, поднимающую верхнюю губу и крыло носа (m. levator labii superioris alaeque nasi), что повлечёт за собой асимметрию или дискомфорт у пациента при улыбке и артикуляции.
По окончании процедуры пациентке даны рекомендации. Назначен осмотр через 14 дней. Результат пациентку полностью удовлетворил, дополнительная коррекция не проводилась.
ВОЗМОЖНЫЕ ДОПОЛНИТЕЛЬНЫЕ ИНЪЕКЦИИ
Рассмотрим возможные варианты инъекций, которые могут дополнить описанную выше процедуру.
Лобная мышца
В результате будет достигнут выраженный результат без нежелательного визуального эффекта «нависания» (утяжеления) бровей. Однако такая инъекция не позволит выполнить пожелание пациента «приподнять бровь», в связи с чем, лучше обговорить целесообразность такой коррекции с пациентом при осмотре через 14 дней после первичной инъекции.
Аналогичная методика используется при коррекции такого нежелательного эффекта, как «бровь Мефистофеля», когда при недостаточной дозировке инъекций в латеральной части m. frontalis, происходит ее компенсаторная активация.

Пресептальная часть круговой мышцы глаза
M. orbicularis oculi также может потребовать дополнительной коррекции. При инъекции в латеральную порцию орбитальной части круговой мышцы глаза может произойти компенсаторная активация пресептальной части данной мышцы. Порой компенсаторной активации не происходит, но при отсутствии у пациента морщин типа «гусиных лапок», мимические морщины нижнего века привлекают к себе внимание, что является поводом для дополнительной коррекции.
Перед проведением инъекции следует уделить особое внимание оценке целесообразности применения данной методики у пациента. Щипковый тест нижнего века позволит определить вероятность образования выраженной отёчности и несостоятельности дренажной функции круговой мышцы глаза. Данные инъекции противопоказаны пациентам с предрасположенностью или уже со сформировавшимися грыжевыми мешками нижнего века.
Показанием к проведению такой коррекции является наличие выраженных мимических морщин пресептальной части m. orbicularis oculi, выявленных на этапе первичной консультации, а также мышечный «валик» нижнего века, образующийся вследствие гипертонуса данной части мышцы, который формируется при хроническом прищуривании глаз пациентом, например, при частой работе на компьютере или с документами (рис. 6).

РЕЗУЛЬТАТЫ
Спустя две недели после комплексной коррекции верхней трети лица препаратом «Ботулакс» получен яркий эстетический результат: коррекция гипертонуса мимических мышц выполнена в достаточном объёме, морщины разглажены, отмечается общая гармонизация черт лица. Пациентка полностью удовлетворена результатами процедуры.
Первичная диагностика и лечение миофасциального болевого синдрома лица в условиях амбулаторного стоматологического приема
Болевые синдромы в области лица, обусловленные различными по характеру причинами, являются наиболее сложными в диагностике и лечении на амбулаторном стоматологическом приеме. Данная ситуация связана с ограниченными диагностическими возможностями стоматоло
Болевые синдромы в области лица, обусловленные различными по характеру причинами, являются наиболее сложными в диагностике и лечении на амбулаторном стоматологическом приеме. Данная ситуация связана с ограниченными диагностическими возможностями стоматологических клиник.
Стоматология в последние годы ознаменовалась успехами, связанными с использованием новейших достижений материаловедения и новыми технологиями. Вместе с тем в различные стоматологические клиники все чаще обращаются больные с головными и лицевыми болями, щелканьем в височно-нижнечелюстном суставе (ВНЧС), заложенностью ушей, затрудненными движениями нижней челюсти. Это контингент больных, которые ставят сложные диагностические задачи не только перед стоматологами, но и в первую очередь перед невропатологами, отоларингологами, вертебрологами, а иногда и психиатрами [1, 14]. Врач-стоматолог, оказав, с его точки зрения, необходимую помощь пациенту, не всегда имеет возможность выполнить необходимое обследование пациента для выявления причины подобных жалоб. Причины этих болей могут быть связаны с нарушением функции ВНЧС, но чаще всего обусловлены миофасциальным болевым синдромом лица (МФБСЛ), который проявляется изменениями в жевательной мускулатуре и ограничением движений нижней челюсти.
В объяснении этиологического начала дисфункции ВНЧС существует две основные точки зрения. Одни авторы защищают теорию окклюзионного дисбаланса, другие — психофизиологическую. По утверждению первых окклюзионные нарушения являются первопричиной функциональных расстройств в ВНЧС и устранение окклюзионного дисбаланса приводит к излечению или улучшению. Существование групп больных с нормальной окклюзией, имеющих функциональные расстройства, свидетельствуют, что не только нарушение окклюзии может явиться причиной заболевания.
Шварц, введя термин «височно-нижнечелюстной болевой синдром», предположил, что психофизиологическое состояние больного имеет большее значение, чем нарушения окклюзии. По утверждению Laskin данное заявление было первым значительным сдвигом на пути узкой механистической концепции окклюзионной этиологии к психофизиологической теории. Наблюдение Schwartz положило начало первым исследованиям, в результате которых стало возможно в 1969 г. введение психофизиологической теории для объяснения дисфункционального синдрома ВНЧС. Первенство в этом плане принадлежало центру изучения ВНЧС и лицевой боли при университете в Иллинойсе. И хотя их теория довольно значительно отличалась от концепции Schwartz, обе теории не являлись взаимоисключающими. По утверждению Schwartz, спазм жевательной мускулатуры является первичным фактором, ответственным за признаки и симптомы болевого синдрома дисфункции ВНЧС. Мышечный спазм может быть результатом их травмы, мышечного утомления, сверхнапряжения, сверхсокращения. Дальнейший процесс протекает по схеме, приведенной на рис. 1.
Независимо от того, чем вызывается спазм, пациент начинает ощущать боль и ограничение открывания рта, то есть возникает болевая мышечная дисфункция. Развившиеся нарушения являются на данной стадии функциональными. Однако если состояние является постоянным, это может привести к органическим изменениям в зубочелюстной системе, мышцах и ВНЧС. Односторонний спазм одной или нескольких жевательных мышц, особенно латеральной крыловидной, может вызвать легкие изменения в положении челюсти. Это состояние относится к острому нарушению окклюзии. Если ненормальное положение нижней челюсти сохраняется в течение нескольких дней и более, зубочелюстная система может значительно изменяться и аккомодировать к новой позиции. В таких случаях данное несоответствие не видно в положении центральной окклюзии. Однако когда спазм прекращается либо ослабевает и мышцы возвращают нижнюю челюсть к ее первоначальной позиции, пациент ощущает окклюзионную дисгармонию. Изменения в позиции нижней челюсти, сопровождаемые постоянным миоспазмом, могут вызывать анатомические нарушения суставных структур, приводя, в конечном итоге, к дегенеративным изменениям.
Патофизиологическая теория дисфункционального болевого синдрома ВНЧС имеет преимущества, так как объясняет начальные признаки и симптомы, а также показывает, как окклюзионная дисгармония может возникать раньше появления признаков заболевания. Стресс, эмоциональные факторы, тревога и напряжение приводят к мышечной гиперактивности, мышечному спазму, парафункциям и боли [2].
Согласно психофизиологической теории заболевание протекает по схеме, приведенной на рис. 2.
Copland, Kydd, Franks, Berry показывали увеличение активности мышц, связанное со стрессом. Schwartz, Cobin, Ricketts, Berry отмечали, что боль, связанная с мышечным спазмом, появляется гораздо раньше боли, возникшей в самом суставе. Как следствие, микротравмы суставных элементов в результате изменения окклюзии, воспаления, дегенеративных изменений, заднего смещения мыщелка. По существу, обе теории признают, что боль при дисфункции ВНЧС носит миогенный характер. Основным патогенетическим фактором является дискоординация жевательных мышц, спазм.
Публикации в профессиональных стоматологических изданиях за последние несколько лет отражают возрастающий интерес к проблеме болевых синдромов лица, что объясняется значительным количеством таких больных, недостаточной изученностью этого вопроса, необычайным полиморфизмом, трудностями диагностики и лечения и ставят эти заболевания в ряд важных проблем здоровья населения [10].
Предложенные термины: синдром Костена (1934), «болевой дисфункциональный синдром височно-нижнечелюстного сустава» (Schwartz, 1955), «миофасциальный болевой дисфункциональный синдром лица» (Laskin, 1969), «синдром болевой дисфункции височно-нижнечелюстного сустава» (П. М. Егоров и И. С. Карапетян, 1986) отражают основные клинические симптомы: боль в лице, болезненность при исследовании жевательных мышц, ограничение открывания рта, щелкание в височно-челюстном суставе. Костен объяснял развитие болевого синдрома следствием потери зубов и снижения окклюзионной высоты, приводящим к возникновению тупой постоянной боль в околоушной области, в особенности вблизи наружного слухового прохода, распространяющейся на затылочную область и шею, боли во фронтальной группе зубов, ксеростомии, головокружению, головной боли, шуме в ушах, щелканью в ВНЧС. Simons и Travell в 1980 году опубликовали данные о ведущих факторах в механизмах возникновения такого вида нарушения функций жевательной мускулатуры, в которой обнаруживаются болезненные уплотнения с участками гиперчувствительности — мышечные триггерные точки (ТТ) [17]. Авторы выделяют два периода — период дисфункции и период болезненного спазма жевательной мускулатуры. Основными причинами возникновения болевого синдрома являются психоэмоциональные нарушения, которые приводят к рефлекторному спазму жевательных мышц. В спазмированных мышцах возникают болезненные участки — «курковые» или «триггерные» мышечные зоны, из которых боль иррадиирует в соседние области лица и шеи. Начало того или иного периода зависит от различных факторов, действующих на жевательную мускулатуру.
Дисфункциональные состояния ВНЧС возникают на фоне нарушений нейромышечного комплекса в результате стрессов, факторов механической перегрузки мышц, парафункций жевательных мышц, аномалии прикуса, ошибок в изготовлении ортодонтических аппаратов, мышечного спазма. Симптомы заболевания появляются внезапно и связаны с нарушением прикуса, болезненностью при жевании, чувством неудобства при смыкании зубов, щелканьем в суставе [12, 13, 16].
Нейромускулярный дисфункциональный синдром характеризуется сильными невралгическими болями артрогенного происхождения, а также болью в мышцах, щелканием в суставе, смещением (девиацией) челюсти в сторону, толчкообразными, зигзагообразными движениями, головными болями, головокружением, шумом в ушах, чувством «пересыпания песка» или прилива крови в ушах, бруксизмом, при этом рентгенологические изменения в суставе отсутствуют.
Мышечный спазм — это основа развития дисфункционального синдрома. Он возникает от чрезмерного растяжения; от сокращения; от утомления мышц. На первом этапе в мышце возникает остаточное напряжение, а затем стабильный локальный гипертонус. Локальные мышечные гипертонусы могут быть причинами кратковременных болезненных спазмов мышц, например, в челюстной области при зевании или форсированном открывании рта. В других случаях гипертонус приводит к стабильному мышечному напряжению. При длительном фиксированном локальном гипертонусе в мышце возникают вторичные расстройства: сосудистые, обменные, воспалительные и т. д. Локальные гипертонусы становятся источником локальных и отраженных болей и превращаются в ТТ. На лице ТТ обнаруживаются чаще в жевательных мышцах, височной, латеральной и медиальной крыловидных мышцах. Окклюзионная дисгармония, патологии периодонта и пародонта способствуют нарушению нервно-мышечной функции и вызывают спазм жевательных мышц. Окклюзионные нарушения не только могут способствовать возникновению синдрома, но и значительно осложняют его течение. Следует отметить возможность развития болевого синдрома после зубного протезирования, когда функция жевательных мышц не успевает адаптироваться к непривычной окклюзии. Изменения окклюзии могут вызвать минимальные нарушения в ВНЧС, но в результате длительных необычных движений нижней челюсти в дальнейшем приводят к дегенеративным изменениям в одном или в обоих сочленениях. Спастические сокращения латеральной крыловидной мышцы вызывают резкие боли в ВНЧС, в периартикулярных тканях и у мест прикрепления жевательных мышц, асинхронное сокращение которых приводит к атипичным движениям обеих мыщелков в суставных ямках, к травмированию, сдавливанию отдельных участков внутрисуставного мениска, ущемлению задних и заднебоковых отделов суставной сумки, богатой первичными рецепторами. Перераспределение мышечно-связочного аппарата, ведущего к дисфункции, может возникнуть в результате чрезмерного открывания рта при зевоте; при крике; при смехе; при гримасах; при пении; при откусывании пищи; при интенсивном кашле, чихании; при бронхоскопии или эндотрахеальном наркозе; при лечении и удалении зубов; при производстве внутриротовых снимков. Во время стоматологических манипуляций массивное воздействие избыточного афферентного потока от слизистой ротовой полости, тканей пародонта и перерастяжение жевательной мускулатуры могут явиться пусковым, провоцирующим моментом в развитии МФБСЛ. С этих позиций вопросы диагностики МФБСЛ, выявления причин его возникновения на амбулаторном стоматологическом приеме в настоящее время приобретают все большее значение, что послужило основанием для проведения данного исследования.
Цель исследования: обоснование алгоритма диагностики и лечения пациентов с МФБСЛ с позиций патогенеза.
Материал и методы исследования. Для оценки эффективности различных схем терапии МФБСЛ проведено обследование и лечение 114 пациентов с болевыми синдромами лица, сопровождающимися нарушением движений нижней челюсти. Всем пациентам был проведен комплекс клинических и лучевых методов диагностики, включающей рентгенографию, компьютерную томографию, магнитно-резонансную томографию. Все результаты зафиксированы в унифицированной диагностическо-лечебной карте, которая позволила выделить пациентов с МФБСЛ и болевым синдромом, развившимся вследствие дисфункции ВНЧС. Пациентам с дисфункцией ВНЧС, сопровождающейся болевым синдромом, проведен комплекс лечебных мероприятий в зависимости от анатомо-функциональных нарушений [11, 15]. Выбор оптимального метода лечения пациентов с МФБСЛ определялся с учетом характера болевого синдрома, определения возможных причин, его вызвавших, и наличия местных и общих отягощающих факторов. На клинических базах кафедры факультетской хирургической стоматологии и стоматологической имплантации НГМУ за период с сентября 2007 г. по март 2011 г. было проведено лечение 41 пациента с МФБСЛ, что составило 35,9% от общего числа пациентов. Распределение пациентов по половому составу и возрастным группам представлено следующим образом: 8 (19,5%) пациентов составили мужчины и 33 (80,5%) пациента — женщины. По возрасту пациенты были распределены следующим образом: от 19 до 35 лет — 2 (4,8%) пациента, от 35 до 44 — 12 (29,4%), от 44 до 60 лет — 18 (43,9%), старше 60 лет — 9 (21,9%).
Статистическая обработка материала включила определение относительных величин распределения пациентов с МФБСЛ по длительности течения заболевания, причин развития болевого синдрома, наличия патологии ВНЧС, аномалий прикуса, локализации ТТ в жевательных мышцах.
Схема клинического обследования включила выяснение анамнеза заболевания, определение этиологических факторов, выявление жалоб и определение симптомов. При осмотре и пальпации ВНЧС и жевательных мышц определяли объем открывания рта и характер движения нижней челюсти, проводился анализ статической и динамической окклюзии.
Результаты и их обсуждение. В клиническом обследовании ведущими диагностическими критериями явились: болевой синдром в жевательных мышцах, усиливающийся при движениях нижней челюсти, ограничение подвижности нижней челюсти, отклонение нижней челюсти в сторону или вперед при открывании рта, боль при пальпации мышц, поднимающих нижнюю челюсть. Болевые ощущения были характерными, носили ноющий сжимающий, тянущий, ломящий характер, локализовались в щечной, околоушной, височной, лобной областях, усиливались при жевании и эмоциональном стрессе, иррадиировали в верхнюю и нижнюю челюсти и зубы, небо. Утром ограничение подвижности нижней челюсти было более выражено. У 8 (19,5%) пациентов болевой синдром носил двухсторонний характер.
По длительности течения заболевания сроки варьировали от 2 месяцев у одной пациентки до 8 лет у трех пациентов, в среднем 3–4 года. Возникновение боли после посещения стоматолога отметили 22 (53,6%) пациента: у 8 пациентов боли появились после протезирования, у 7 — после удаления зубов, у 7 пациентов — после лечения зубов. 10 (24,3%) пациентов связывают развитие болевого синдрома с имеющейся патологией ВНЧС, трое (7,3%) — с невралгией тройничного нерва, четверо (9,7%) — с эмоциональным стрессом и двое (4,8%) — с травмой челюстно-лицевой области.
Общесоматический анамнез был отягощен у всех пациентов: у 8 (19,5%) выявлен бруксизм, у 7 (17,0%) — патология щитовидной железы, гипертоническая болезнь у 11 (26,8%), остеохондроз с вовлечением шейного отдела позвоночника зарегистрирован у 25 (60,9%) пациентов. Нарушение функции нижней челюсти в виде ограничения открывания рта присутствовало у всех пациентов и варьировало от 1 см между режущими краями верхних и нижних резцов до незначительного. Суставные шумы в виде хруста от легкого до умеренного при движениях нижней челюсти определялись у 15 пациентов (36,5%), щелчки выявлены у 12 (29,2%) пациентов, которые на основании данных лучевой диагностики составили клиническую группу без внутренних нарушений ВНЧС.
Все пациенты имели нарушения окклюзии, связанные с аномалиями прикуса (глубокий прикус, нижняя ретрогнатия), дефектами зубных рядов, стираемостью зубов. Остеоартроз ВНЧС диагностирован у 16 (39,0%) пациентов, у 10 (24,3%) — хронический вывих головок нижней челюсти, у двух (4,8%) — хронический вывих суставного диска ВНЧС.
Проведение пальпации выявило изменения в жевательных мышцах в виде болезненных уплотнений, в толще которых определялись участки гиперчувствительности — мышечные ТТ, при давлении на которые возникала боль, распространяющаяся на ушную раковину, височную область, зубы верхней и нижней челюсти. Очень важно на этапе пальпации жевательных мышц и верификации ТТ определить глубину залегания последних. Чаще всего поражается поверхностная часть жевательной мышцы. Миофасциальные ТТ, локализованные в поверхностной части жевательной мышцы, вызывают боль главным образом в нижней челюсти, в нижних молярах, слизистой оболочке в проекции моляров нижней челюсти, а также в верхней челюсти. При локализации миофасциальных ТТ в области переднего края и верхнего конца поверхностной части мышцы отраженная боль наблюдается в верхних молярах, слизистой оболочке альвеолярного отростка верхней челюсти в области жевательной группы зубов и в самой верхней челюсти. Боль в верхней челюсти часто оценивается больными как «синусит». ТТ, локализованные несколько ниже середины брюшка поверхностной части мышцы, вызывают боль в нижних больших коренных зубах и в нижней челюсти. От ТТ, локализованных вдоль прикрепления мышцы к нижней челюсти, боль распространяется в виде дуги через височную область в надбровную часть лба, а также в нижнюю челюсть. ТТ, локализованная в жевательной мышце на уровне угла нижней челюсти, иногда вызывает боль в области ВНЧС. При локализации ТТ в глубокой части жевательной мышцы, покрывающей ветвь нижней челюсти, боль распространяется диффузно в область щеки, куда проецируется и латеральная крыловидная мышца, а иногда в ВНЧС. От ТТ, локализованной в непосредственной близости от прикрепления глубокой части мышцы к заднему участку скуловой дуги, боль отражается в глубокие структуры уха. Кроме того, эта ТТ может вызывать звон в ухе. Широкое раскрывание рта может либо вызывать, либо прекращать звон в ухе. Звон в ухе обычно описывается больными как низкочастотный шум и не связан с глухотой и головокружением центрального происхождения. При локализации ТТ в поверхностной части жевательной мышцы ограничение открывания рта (тризм) выражено сильнее, чем при локализации ТТ в ее глубокой части. Удивительно, что больные часто не знают об этом ограничении, если рот открывается достаточно широко, чтобы есть бутерброд. Одностороннее поражение жевательной мышцы при мышечном болевом синдроме приводит к отклонению челюсти в сторону поражения.
Локализованные в латеральной крыловидной мышце ТТ отражают боль глубоко в ВНЧС и в область верхнечелюстного синуса. Боль всегда связана с функциональными расстройствами этого сустава. Наши наблюдения подтверждают, что ТТ, локализованные в этой мышце, являются основным миофасциальным источником отраженной боли, ощущаемой в области ВНЧС. Интенсивность миофасциальной боли имеет тенденцию усиливаться пропорционально интенсивности жевания. Щелчки и области ВНЧС, которые характерны для внутренних нарушений в суставе, связанных с дислокацией суставного диска, могут возникать в результате дисфункции латеральных крыловидных мышц, хотя ограничение открывания рта больные могут не замечать. Боль, сопровождаемая нарушением окклюзионных взаимоотношений, часто возникает при дисфункции жевательных мышц и особенно латеральной крыловидной мышцы, но аномальная окклюзия сама по себе может быть также результатом нарушений внутри ВНЧС.
При поражении только нижней головки латеральной крыловидной мышцы наблюдается небольшое ограничение открывания рта до 3,5 см между верхними и нижними резцами и уменьшение амплитуды смещения нижней челюсти в противоположную пораженной мышце сторону. Когда больной медленно открывает и закрывает рот, наблюдается отклонение траектории резцов от средней мышцы, она колеблется вперед и назад. Наиболее выражено при таких движениях отклонение нижней челюсти в противоположную от пораженной мышцы сторону. Поражение других жевательных мышц, особенно медиальной крыловидной мышцы, также может вносить свой вклад в эти смещения нижней челюсти. Если во время открывания рта больной скользит кончиком языка по твердому небу назад до его задней границы, функция латеральной крыловидной мышцы практически элиминируется, тем самым это предотвращает смещение суставной головки по суставному бугорку. Если при медленном открывании рта траектория движения резцов приближается к прямой линии, то мышечный дисбаланс вызван главным образом поражением латеральной крыловидной мышцы. Если же эта траектория имеет зигзагообразную форму, то поражены другие мышцы и/или имеются внутренние нарушения в ВНЧС, а латеральная крыловидная мышца в этом случае может быть и не поражена. При проведении диагностического теста в виде вставления языка между коренными зубами на больной стороне часто устраняется боль при сильном стискивании зубов, что указывает на поражение нижней боковой головки латеральной крыловидной мышцы с больной стороны. Латеральная крыловидная мышца (нижняя головка), как правило, всегда вовлекается в миофасциальный или ВНЧС-болевой дисфункциональный синдром [5].
Локализованные в медиальной крыловидной мышце ТТ вызывают отраженную боль в недостаточно четко ограниченных зонах ротовой полости (язык, глотка и твердое небо), в зоне, расположенной ниже и кзади ВНЧС, глубоко в ухе, но которая не отмечается в зубах. Некоторые авторы сообщают о локализации болей, вызванных этими ТТ, в ретромандибулярной и подушной областях, а также в области латеральной крыловидной мышцы, в основании носа и в гортани. По описаниям пациентов боль, вызванная ТТ, локализованными в медиальной крыловидной мышце, носит более диффузный характер, чем боль, вызванная ТТ, расположенной в латеральной крыловидной мышце [3, 4]. Иногда при ТТ, локализованной в медиальной крыловидной мышце, появляется ощущение заполненности в ухе. Для того чтобы мышца, напрягающая небную занавеску, расширила слуховую (евстахиеву) трубу, она должна оттеснить прилегающие к ней медиальную крыловидную мышцу и фасцию в сторону. В состоянии покоя медиальная крыловидная мышца способствует поддерживанию слуховой трубы в закрытом состоянии. Тугие тяжи с миофасциальными ТТ в этой мышце могут блокировать функцию мышцы, напрягающей небную занавеску, и, следовательно, блокировать открывание слуховой трубы, вызывая барогипоакузис (ощущение заполненности в ухе). При обследовании четырех (9,7%) больных с этим симптомом у всех была обнаружена болезненность в медиальной крыловидной мышце. Наиболее характерная локализация ТТ: передние отделы височной мышцы; нижненаружные отделы собственно жевательной мышцы, медиальная крыловидная мышца у места прикрепления к внутренней поверхности угла нижней челюсти.
На уровне амбулаторного стоматологического приема доступным методом диагностики на сегодняшний день при МФБСЛ является рентгенологическое исследование. Лечебные учреждения стоматологического профиля в основном располагают аппаратами для проведения панорамной томографии зубов, позволяющей оценить характер межчелюстных контактов, равномерность смыкания зубов справа и слева; на наличие адентии (вторичного или первичного происхождения); наличие протезов и качества их исполнения; общее состояние тканей пародонта; наличие структурных изменений в альвеолярной кости верхней и нижней челюсти (остеопороз, атрофия, наличие системных заболеваний, опухолевых процессов и т. д.); состояние зубов и наличие периапикальных костных изменений. Проведение рентгенографии ВНЧС в стандартных укладках ограничено вследствие их редкого выполнения в общесоматических поликлиниках и отсутствия необходимой аппаратуры в стоматологических учреждениях.
Выполнение компьютерной томографии и магнитно-резонансной томографии проводилось в целях диагностики патологии ВНЧС, а также по направлению невролога. Анализ данных компьютерной томографии позволил диагностировать остеоартроз ВНЧС у 16 (39,0%) пациентов, проявляющийся в виде субхондрального остеосклероза головок нижней челюсти, формирования остеофитов. Магнитно-резонансная томография позволила уточнить анатомо-функциональные взаимоотношения элементов ВНЧС: у двух (7,1%) пациентов суставной диск при открывании рта деформировался в виде сжатия. Кроме того, по рекомендации невролога проводилась рентгенография шейного отдела позвоночника.
Анализ причин, вызвавших развитие МФБСЛ и способствующих его развитию и прогрессированию, позволил установить, что у пяти пациентов причиной явилась травма и бруксизм, не связанный с патологией зубочелюстной системы. Причины увеличения количества пациентов с МФБСЛ обусловлены как возрастающими психоэмоциональными нагрузками, ответом на эмоциональный стресс стискиванием зубов, так и нарушениям окклюзионных взаимоотношений при аномалиях прикуса и потере зубов. Окклюзионная дисгармония, патологии периодонта и пародонта нарушает нервно-мышечную функцию и вызывает спазм жевательных мышц. Окклюзионные нарушения не только способствуют возникновению синдрома, но и значительно осложняют его течение. Следует отметить возможность развития болевого синдрома после зубного протезирования, когда функция жевательных мышц не успевает адаптироваться к непривычной окклюзии. Изменения окклюзии могут вызвать минимальные нарушения в ВНЧС, но в результате длительных необычных движений нижней челюсти в дальнейшем могут привести к дегенеративным изменениям в одном или в обоих сочленениях. Дистрофические процессы в шейном отделе позвоночника, в частности клинически значимый шейный остеохондроз, также могут являться причиной лицевых болей — МФБСЛ [7, 15]. Во время стоматологических манипуляций массивное воздействие избыточного афферентного потока от слизистой ротовой полости, ткани пародонта, перерастяжение жевательной мускулатуры могут явиться пусковым, провоцирующим фактором в развитии МФБСЛ. С этих позиций вопросы диагностики МФБСЛ, выявления причин его возникновения на амбулаторном стоматологическом приеме в настоящее время приобретают все большее значение [5, 6].
На основании клинического опыта нами была предпринята попытка создания плана ведения больных в соответствии с требованием страховой медицины о необходимости формулирования и обозначения диагноза по МКБ-10, относящим мышечную болевую дисфункцию к синдрому болевой дисфункции ВНЧС (синдром Костена) (К07.60) (табл. 1–3) [11].
Проведенное комплексное лечение пациентов основывалось на устранении возможных причинных факторов и воздействии на патогенетические механизмы формирования болевого синдрома: санация полости рта, избирательное пришлифовывание зубов, шиновая терапия. Особое значение придавали нормализации окклюзионных взаимоотношений. При снижении интенсивности болевого синдрома проводили рациональное протезирование.
Учитывая, что вследствие длительного напряжения жевательных мышц, без их последующей релаксации, в мышце возникает остаточное напряжение, приводящее к формированию локальных мышечных уплотнений, при этом межклеточная жидкость трансформируется в миогеллоидные уплотнения, развивается асептическое воспаление. Миогеллоидные узелки являются источником патологической импульсации в вышележащие отделы центральной нервной системы.
С целью купирования болевого синдрома и развивающегося в мышцах асептического воспаления, возникающего вследствие каскада метаболизма арахидоновой кислоты, сопровождающегося образованием медиаторов отека и воспаления, целесообразно использовать нестероидные противовоспалительные средства. При выборе препарата следует учесть возможность его применения не только системно, но и локально на область уплотненного участка мышц. Применение препаратов данной группы следует проводить с учетом их фармакологических свойств, токсичности, выраженности противовоспалительной активности. При наличии факторов риска, таких как пожилой возраст, сопутствующая патология, препаратами выбора, несомненно, являются ингибиторы циклооксигеназы-2. Данной категории пациентов лечение проводили с использованием Найза в среднетерапевтической дозировке — 200 мг в сутки, учитывая его анальгетическую и противовоспалительную активность. Найз в форме геля наносят на спазмированные мышцы 4 раза в сутки в сочетании с компрессами 25% раствора димексида и 2% раствора лидокаина для уменьшения тонуса мышц.
Для уменьшения тонуса жевательных мышц проводилось назначение миорелаксантов (Мидокалм, Сирдалуд), блокад двигательных ветвей тройничного нерва 2% раствором лидокаина по Егорову. Для улучшения метаболизма мышцы и профилактики дегенеративно-дистрофических процессов применяли Актовегин в течение месяца также в сочетании с местным применением мази или крема в области мышц для улучшения их метаболизма. Витамины группы В использовали с целью уменьшения выраженной боли в острый период в виде инъекций, сочетая с никотиновой кислотой, для улучшения метаболизма периферических нервов в период стихания болевого синдрома переходили на пероральные формы (Нейромультивит, Мильгамма). Положительный эффект с целью коррекции эмоциональной составляющей болевого синдрома дало использование препаратов Афобазол, Грандаксин, Гелариум, Феварин [8].
Локальная терапия включала физиолечение: ультрафонофорез геля ибупрофена или 1% гидрокортизоновой мази, диадинамотерапия, флюктуоризация, КВЧ-терапия на область спазмированной мышцы.
Выводы. Методы функционального анализа состояния жевательных мышц при МФСБЛ, такие как электромиография, электрофизиологическое исследование периферической и центральной нервной системы, являются регистрирующими и подтверждающими клиническую симптоматику, но требуют наличия соответствующего оборудования и специалистов. Стоматологи в настоящее время могут провести коррекцию имеющейся патологии зубочелюстной системы, исключить ее как причинный фактор влияния на болевой синдром. Комплексная диагностика и планирование лечения требуют участия не только стоматологов, но и неврологов, специалистов по лучевой и функциональной диагностике, психологов и терапевтов-интернистов.
Литература
*НГМУ, **Новосибирский городской неврологический центр «Сибнейромед», Новосибирск




.gif)
.gif)
.gif)
.gif)



