чем повысить кислород в крови при пневмонии
Кислород в домашних условиях при пневмонии
Н асыщение крови кислородом — это один из способов поддержки организма при дыхательной недостаточности. Для достижения быстрого эффекта используются смеси с содержанием кислорода в 4-5 раз выше, чем в атмосфере. Кислородотерапия при пневмонии в домашних условиях способна облегчить дыхание, нормализовать работу сердечно-сосудистой системы, стимулировать обменные процессы, укрепить иммунитет, улучшить умственную деятельность. О том, как проводится оксигенотерапия при пневмонии у взрослых и детей, мы расскажем в этой статье.
Почему при пневмонии требуется оксигенотерапия
Обструктивные заболевания легких, такие как бронхиальная астма, бронхоэктатическая болезнь, муковисцидоз и другие, сопровождаются дыхательной недостаточностью (ДН). Это синдром, вызванный нарушением газообмена в легких. Дыхание необходимо для непрерывного поступления в организм кислорода и удаления углекислого газа. При нарушении газообмена в крови увеличивается содержание углекислоты и уменьшается количество кислорода, что приводит к кислородному голоданию всех органов, в первую очередь — сердца и мозга.
Понять, что при пневмонии нужна кислородотерапия, можно по следующим признакам:
Дыхательная недостаточность — это угрожающее жизни человека состояние. Если у человека диагностирована острая ДН, ему требуется срочная реанимационная помощь, которая оказывается при помощи кислородных концентраторов или аппаратов искусственной вентиляции легких (ИВЛ) в стационарных условиях. Наряду с оксигенотерапией при пневмонии у взрослых назначаются препараты, улучшающие дренажную функцию бронхов: бронхолитики, муколитики, ультразвуковые ингаляции и др.
При какой сатурации показана кислородотерапия
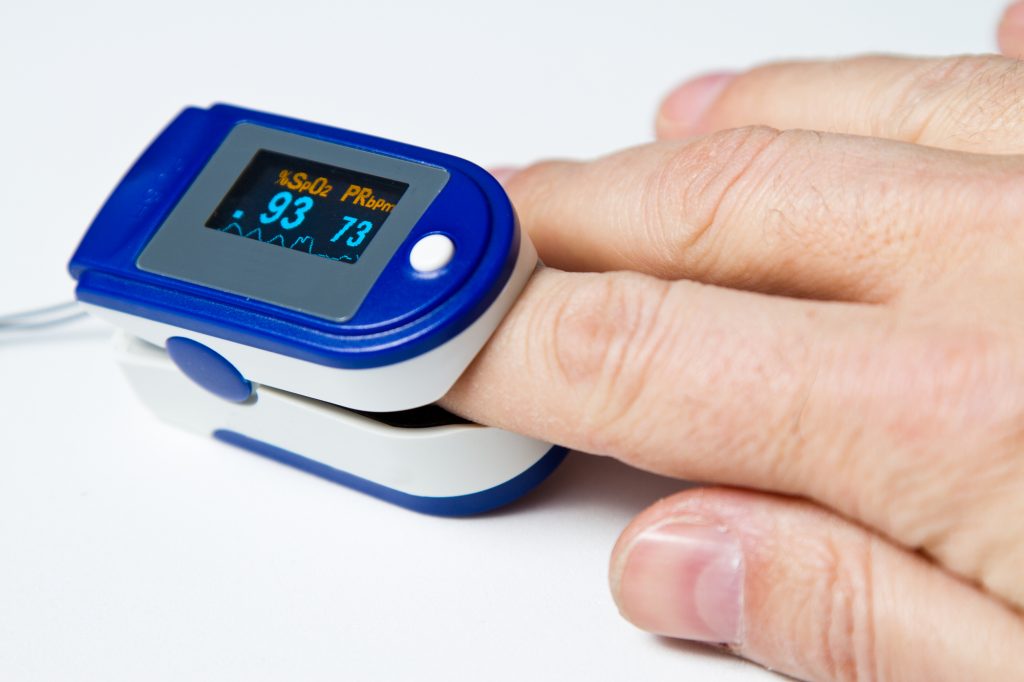
Определить уровень кислорода в крови можно при помощи специального прибора — пульсоксиметра. Он надевается на указательный палец и в течение нескольких минут измеряет сатурацию (SpO2). Вот как интерпретируются значения:
Лучшие способы восстановить легкие после пневмонии
Но возвращение домой не означает, что вы полностью исцелены. В ближайшее время вы, к сожалению, не будете участвовать ни в каких марафонах. Ваша функция легких может отличаться от той, что была до пневмонии. Но вы можете полностью восстановиться до того уровня активности, который был до постановки диагноза.
К сожалению, у многих людей, чьи легкие были повреждены пневмонией (особенно – коронавирусной), уровень активности может никогда не быть прежним.
После пневмонии часто возникает мышечная слабость. Это может произойти и из-за отсутствия активности и возможного похудения.
Кроме того, люди, у которых есть дополнительные проблемы, такие как болезни легких или сердца, часто испытывают усиление симптомов этих состояний. В этих случаях вам также могут назначить домашний кислород.
Ваш врач даст инструкции, которым нужно следовать, чтобы постепенно приходить в себя уже дома. Это может быть прием лекарств, постепенное увеличение уровня физической активности и выполнение дыхательных упражнений.
Восстановление после коронавирусной пневмонии
После COVID-19 часто возникает респираторный дистресс. Даже молодые и здоровые пациенты сообщают об ухудшении функции легких после восстановления, некоторым также требуются аппараты для кислородной поддержки и искусственной вентиляции, которые также могут нарушить качество жизни. Острые респираторные заболевания и снижение иммунитета могут сделать человека склонным к другим проблемам. Экологические факторы, такие как высокие уровни загрязнения воздуха, также усугубляют ситуацию.
Мы предлагаем вам список мер, которые необходимо соблюдать для защиты здоровья легких после COVID-19.
Регулярно выполняйте дыхательные упражнения
Одышка и затрудненный поток кислорода являются частыми симптомами инфекции, поскольку COVID-19 начинает атаковать легкие. Пациентов с COVID часто просят практиковать простые упражнения на глубокое дыхание и медитативные позы, которые могут помочь им лучше дышать и улучшить приток крови к легким и бронхам.
Диафрагмальное дыхание, глубокие дыхательные движения способствуют более глубокому вдоху и движению мышц в легких и груди. Глубокие вдохи в положении лежа на животе также могут помочь увеличить приток кислорода.
Пранаяма считается прекрасным упражнением для улучшения работы легких. Пациенты, страдающие проблемами дыхания и колебаниями уровня кислорода могут тренироваться с использованием респирометра, что также способствует улучшению здоровья легких.
Ешьте продукты, которые увеличивают объем легких
Хорошая диета, богатая витаминами и минералами, повышает иммунитет. Есть определенные продукты, которые выводят токсины и помогают легче дышать. Это простой способ улучшить здоровье легких в домашних условиях.
Обязательно употребляйте много продуктов, богатых омега-3, которые особенно полезны для контроля воспаления в легких и снижения риска других респираторных заболеваний.
Эксперты также рекомендуют людям следить за питательными веществами. Необходим отказ от диет, способствующих снижению веса, которые могут лишить вас необходимых питательных веществ на некоторое время после выздоровления.
Избегайте курения
Курение не только повышает риск заражения и передачи COVID, но и наносит непоправимый вред легким, которые и без того уязвимы. Курение и табак вызывают дополнительную нагрузку на ваши жизненно важные органы, увеличивают вероятность развития других легочных проблем и инфекций в долгосрочной перспективе.
Кардиотренировки могут улучшить дыхательную функцию
Регулярно гуляйте (если это безопасно), выбирайте домашние тренировки и кардио упражнения, которые полезны для вашего респираторного здоровья. Асаны йоги также могут помочь восстановить функциональность и повысить иммунитет. Также могут помочь аэробные упражнения.
Не забывайте регулярно тренироваться, но сначала делайте это медленно. Спортсменам также рекомендуется начать восстановление с реабилитационных упражнений, которые приносят пользу здоровью легких, прежде чем переходить к другим быстрым и интенсивным движениям.
Избегайте воздействия загрязнений и дыма
Людям, которые только что вылечились от COVID-19 или у которых нарушена функция легких, следует избегать ненужного воздействия дыма, загрязненной окружающей среды и любой деятельности, которая может помешать функционированию дыхательной системы. Загрязнение может не только увеличить риск повторного заражения, но и подвергнуть вас воздействию канцерогенов и других потенциально опасных раздражителей, которые могут оседать в полостях легких и затруднять дыхание.
Если вам необходимо выйти, соблюдайте все необходимые меры предосторожности, примите лекарства и позаботьтесь о себе. Паровые ингаляции и методы детоксикации также могут оказаться полезными.
Пневмония
Воспаление лёгких или пневмония – вирусное заболевание, которое поражает лёгочную ткань и препятствует нормальному кислородному обмену между воздухом и кровью. Воспалительные выделения, которые попадают в альвеолы, не позволяют организму получать достаточный объем кислорода. А если заболевание захватывает большую часть легких, развивается острая дыхательная недостаточность.
Пневмонии подвержены люди со слабой иммунной системой, дети и пожилые люди. Ежегодно только в России от заболевания страдают 1,5 млн человек и 30% из них составляют дети младшего возраста и люди старше 70 лет.
Но пневмонию можно и нужно лечить! И делать это рекомендуется с помощью комплексного подхода. Лечение любого заболевания начинается с правильной постановки диагноза. Поэтому при первых признаках развития патологии обращайтесь за консультацией специалиста.
Какие первые симптомы пневмонии, как правильно и комплексно подходить к лечению и что требуется для диагностики заболевания, мы расскажем в этой статье.
Причины развития пневмонии
Пневмония развивается, когда в легкие попадают бактерии и вирусы, а также инородные агенты, которые поражают часть или всю легочную ткань. Возбудители патологии попадают в организм человека респираторным путем, редко – через кровь.
Почему заболевание быстро развивается в теле человека с пониженным иммунитетом? В нашем организме постоянно присутствуют бактерии, но защитные механизмы не дают им размножаться, вызывая патологию. Но если иммунная система ослаблена, вредная микрофлора увеличивает популяцию, что приводит к появлению воспалительного процесса.
Также часто развивается вирусная пневмония на фоне распространения простудных заболеваний верхних дыхательных путей (бронхита, трахеита). Также причиной воспаления легких может стать переохлаждение организма, стресс, переутомление, злоупотребление курением. Риск развития заболевания повышается у людей с хроническими заболеваниями и ожирением.
Признаки пневмонии у взрослого
При появлении заболевания у человека повышается температура тела, которая может достигать 38°, присутствует общая слабость во всем организме, болит голова, пациенту хочется лечь и расслабиться. Через несколько дней появляется сильный приступообразный кашель, появляется мокрота.
Боль в грудной клетке, особенно в очаге воспаления, а также появление одышки говорят о серьезности ситуации и явно указывают на воспаление лёгких.
Здесь указаны общие признаки, однако характер и время их проявления может отличаться в зависимости от вида пневмонии. При вирусной пневмонии первые симптомы появляются стремительно и больной чувствует резкое ухудшение самочувствия. С самого начала болезни наблюдается боль в мышцах, высокая температура тела, сильная головная боль, мучительный сухой кашель.
Бактериальная пневмония напротив развивается постепенно. Болезнь начинается только через 2 недели после появления первых признаков. После этого наступает резкое облегчение, улучшение общего состояния больного, потом снова резко поднимается температура, возникает головная боль, усиливается кашель, появляется гнойная мокрота.
Одним из серьезных видов заболевания является атипичная двусторонняя пневмония, которая обширно поражает лёгочную ткань и развивает дыхательную недостаточность. По своим симптомам двусторонняя пневмония напоминает простудную вирусную инфекцию, а в лёгких еще не слышны характерные хрипы. Многие начинают лечиться самостоятельно, что усугубляет состояние.
Поначалу заболевший думает, что его состояние улучшилось, симптомы патологии начинают уходить. Но потом кашель усугубляется и начинается вторая волна заболевания.
Симптоматика у пожилых людей может немного отличаться. В первую очередь появляется сухой кашель, одышка во время небольших физических нагрузок на тело или даже в состоянии покоя. Часто заболевание протекает без повышения температуры у людей зрелого возраста.
Признаки пневмонии у ребенка
Часто пневмония у детей появляется как осложнение какой-либо вирусной инфекции (ОРВИ, грипп и т. д.).
Заразна ли пневмония?
Воспалительный процесс в легочной системе чаще всего появляется по причине размножения вируса и как осложнение перенесенного гриппа или ОРВИ. Самой пневмонией в таких случаях заболеть невозможно, но легко подхватить заболевание, которое стало первопричиной. То есть пневмония сама по себе не заразна, а развитие воспаления в лёгких – самостоятельное осложнение, которое возникло на фоне ослабленного иммунитета и неправильного самолечения.
Может ли пневмония пройти сама по себе без лечения?
Воспаление легких или пневмония — одно из самых опасных и частых заболеваний дыхательной системы. Опасность заключается в том, что не всегда специалисты успевают вовремя поставить диагноз. Люди не идут с кашлем и температурой к доктору, а предпочитают пару дней отлежаться дома, пока заболевание не распространится. Состояние может ухудшиться до двусторонней пневмонии, которая несет за собой тяжелые последствия, длительное лечение или хронические заболевания.
Сто лет назад, до открытия пенициллина, пневмония забирала жизни заболевших. Наука и медицина не стоят на месте — за сто лет наша жизнь кардинально изменилась. У людей в каждой аптечке лежат антибиотики, а в больницах проводят операции на современном оборудовании. Однако по данным РАН, пневмония все еще входит в список самых смертоносных инфекционных болезней, и ее не стоит недооценивать.
Пневмония сама не пройдет. Эта болезнь может привести к смерти человека, поэтому обращение к врачу жизненно важно. Лечение пневмонии должен назначать врач. Именно он определяет: нужны ли антибиотики и какие, а также решает вопрос о степени тяжести заболевания.
При пневмонии всегда высокая температура и сильный кашель, так ли это?
Это очень большое и опасное для здоровья заблуждение. Ошибки при диагностировании заболевания — одна из основных причин смертности от пневмонии. По данным врачей, до 30% случаев пневмонии не диагностируются или выявляются слишком поздно, так как люди не видят надобности приходить к врачу до появления высокой температуры. В итоге это приводит к ухудшению состояния человека и развитию тяжелых осложнений. Бессимптомная, скрытая, но самая настоящая пневмония нередко развивается у детей и у пожилых людей. Главная и самая опасная проблема диагностики пневмонии у пожилых пациентов заключается в том, что болезнь успешно маскируется под различные хронические заболевания. В таком случае она проходит без самого главного для нас маркера заболевания — без температуры. Как тогда понять, что пневмония проходит у взрослого человека? — Наблюдать за своим организмом, и своевременно при ухудшении самочувствия обращаться к врачу.
При наличии каких признаков следует обратиться к доктору?
К слову, миф о том, что пневмония обязательно сопровождается сильным кашлем — всего лишь миф. Эта проблема в большинстве своем свойственна не старшему поколению, а детям. Нередки случаи, когда пневмония прогрессирует, а кашля нет. Если вовремя не обратиться к врачу и не поставить диагноз, то у ребенка могут появиться хронические последствия.
Воспаление легких у детей можно выявить по следующим симптомам:
Как передается пневмония?
Заболевание может передаваться разными способами, среди которых:
Однако обрабатывать предметы личной гигиены нужно очень тщательно. Доказано, что вирусный микроорганизм способен выживать до 4 часов на любой поверхности. Болезнетворным бактериям нестрашен мороз, даже хлоркой его можно уничтожить лишь спустя пять минут после непосредственной обработки.
Пневмония и бронхит: в чем различие?
Оба заболевания оказывают влияние на дыхательную систему человека, а значит имеют схожие симптомы. Зачастую две патологии бывает сложно отличить друг от друга.
| Пневмония | Бронхит |
| В большинстве случаев сопровождается резким повышением температуры до 38-39° и лихорадочным состоянием. Наблюдается незначительное повышение температуры. | Сопровождается сильным сухим кашлем. В некоторых случаях может появиться мокрота зеленоватого цвета или с прожилками крови. Влажный кашель, мокрота имеет светлый оттенок. |
| При прослушивании грудной клетки слышны «влажные» хрипы. | При прослушивании грудной клетки слышны «сухие» хрипы. |
Как происходит диагностика пневмонии?
Если заболеванием страдает ребенок, нужно обратиться за осмотром педиатра. Если взрослый – запишитесь на прием к терапевту, который направит вас при необходимости к узкопрофильному специалисту. Врач проведет внешний осмотр, соберет анамнез, изучит историю болезни и узнает о проявляющихся симптомах заболевания.
Вас направят на сдачу лабораторных анализов:
Из диагностических методов исследования вам назначат:
Способы лечение пневмонии
Если пневмония имеет бактериальную природу, назначают прием антибиотиков. Их эффективность можно оценить через 48-72 часа. Если температура спадает, кашель становится реже, а пациент начинает чувствовать себя лучше, прием продолжается. Прерывать курс лекарств нельзя, и важно принимать их правильно по предписанию врача. Если антибиотики не помогают, назначают другое лечение или меняют на препарат из другой группы.
При вирусной пневмонии антибиотики не эффективны, поэтому назначают противовирусные препараты. В качестве вспомогательных веществ могут быть назначены витамины и иммуномодуляторы.
Как только температура тела больного вернулась к норме, можно назначать физиотерапию. Она позволяет вывести мокроту из лёгких. Для этого нередко принимают и фитопрепараты, например, корень солодки или комплексные грудные сборы.
Вместе с медикаментозным лечением больным необходим постельный режим, питание с содержанием белка и витаминов, обильное теплое питье. Для лучшего эффекта рекомендуются терапевтические методы – электрофорез, ингаляции, массаж, магнитотерапия и т.д.
Прививка от пневмонии как профилактика
Прививаться от пневмококковой инфекции стоит в тех случаях, когда:
Существует несколько препаратов, которые вводятся внутривенно от защиты от заболевания. Все они отличаются по своему составу, стоимости и широтой спектра действия.
Во взрослом возрасте прививка ставится единоразово, стойкая иммунная реакция на возбудителя вырабатывается через 2-3 недели. Но при этом специалисты рекомендуют прививаться раз в 5 лет.
Диагностикой и лечением пневмонии занимаются специалисты клиники «Медюнион». Записаться на прием к специалисту вы можете одним из удобных для вас способов:
Длительная и ситуационная кислородотерапия на дому
Время чтения: 6 мин.
Что такое сатурация, почему при разных заболеваниях нормы сатурации будут различаться, в каких случаях кислородотерапия помогает справиться с одышкой, в каких нет, что такое ситуационная кислородотерапия? Об этом рассказывает врач-анестезиолог-реаниматолог, эксперт Центра паллиативной помощи ДЗМ Варвара Брусницына.
Что такое кислородотерапия и кому она показана
Кислородотерапия — это метод лечения, при котором пациент получает воздушную смесь с повышенным содержанием кислорода.
В составе воздуха, которым мы дышим, помимо прочих газов 21% кислорода. И такого содержания кислорода нам вполне хватает для жизни.
Но существует такое состояние, при котором организм нуждается в большей концентрации кислорода для обеспечения жизнедеятельности. Оно носит название синдром дыхательной недостаточности и возникает в трех случаях:
Первые два варианта еще называют кислородным голоданием, или гипоксией, или гипоксической дыхательной недостаточностью. А третий вариант — гиперкапнической дыхательной недостаточностью (от слов «гипер» — сверх, больше, и «капнос» — дым).
В чем же заключается опасность синдрома дыхательной недостаточности? При кислородном голодании организм всеми возможными способами пытается насытиться недостающим кислородом: мы чаще дышим (одышка), учащается пульс, возникает тревога, повышенная утомляемость. Чем более выражена гипоксия, тем сильнее будут проявляться вышеописанные симптомы. А при гиперкапнической дыхательной недостаточности избыточное количество углекислого газа будет отравлять организм.
Если не лечить дыхательную недостаточность, меняется химический состав крови, что ведет к патологическим и необратимым изменениям в деятельности внутренних органов. Поэтому целью кислородотерапии будет поддержание кислорода крови на должном уровне. Вывод: кислородотерапия применяется при первых двух типах дыхательной недостаточности.
А при третьем типе не показана. Давайте рассмотрим, почему. Что нужно для того, чтобы мы нормально выдыхали избыток СО2? Полноценный выдох. А при некоторых заболеваниях (например, при хронической обструктивной болезни легких) полноценный выдох затруднен тем, что просвет бронхов сужен, например, отеком, мокротой. Эти препятствия затрудняют выдох. И тогда человек начинает выдыхать с усилием. Но во время сна или когда он устает от этих усилий, углекислый газ скапливается в организме. Поэтому главная задача лечения при таком состоянии — выведение углекислого газа, а не подача кислорода (дополнительный кислород не решит проблему избытка углекислого газа). Эту проблему решает неинвазивная вентиляция легких.
Важно помнить, что у пациентов паллиативного профиля при ХОБЛ или нейромышечных заболеваниях дыхательная недостаточность бывает смешанная (одновременно наблюдаются недостаток кислорода и избыток углекислого газа). И тогда может понадобиться и кислородотерапия, и неинвазивная вентиляция легких.
Заболевания, при которых бывает дыхательная недостаточность ( Currow JPSM 2010).
У пациентов паллиативного профиля одышка встречается чаще всего ввиду тяжести состояния.
Определение наличия дыхательной недостаточности
При дыхательной недостаточности пациент будет испытывать трудности с вдохом или выдохом, учащенное дыхание, утомляемость, тревогу, сердцебиение. Может отмечаться синюшность или гиперемия лица, синюшность конечностей.
Существуют специальные анализы крови, которые показывают снижение уровня кислорода или повышение содержания углекислого газа, а также — насколько хорошо организм компенсирует дыхательную недостаточность, что называется, «своими силами». Более доступным и неинвазивным методом диагностики является пульсоксиметрия, то есть определение насыщения крови кислородом (или сатурации). Нормальная сатурация — 95-99%. Следовательно, если она опускается ниже 95%, значит, у пациента дыхательная недостаточность.
Причем измерять сатурацию необходимо и в покое, и при физической нагрузке. Почему?
Представьте себе ситуацию, когда вы утром спешите на работу, увидели на остановке автобус и бежите к нему, чтобы успеть сесть. Зайдя в автобус, вы будете часто дышать, ведь при беге организм интенсивней, чем обычно, потреблял кислород, возник его дефицит — надо его восполнить, насытить организм кислородом. Вскоре ваше дыхание нормализуется, уровень кислорода в крови восстановится. А как будет обстоять дело у человека с дыхательной недостаточностью в аналогичной ситуации? Он также будет тяжело дышать, однако ему потребуется гораздо больше кислорода, чем вам. И даже если он будет дышать чаще и глубже, чем вы, все равно ему не хватит содержащегося в воздухе кислорода. Значит, ему понадобится кислородотерапия.
Даже если у такого человека сатурация в покое нормальная, обязательно нужно измерить ее после посильной для него физической нагрузки. Если выяснится, что после нагрузки сатурация серьезно падает, понадобится так называемая ситуационная кислородотерапия, то есть дополнительный кислород нужен на какую-то ситуацию, например, при нагрузке или во время сна.
Однако бывает и так, что дополнительное количество кислорода человеку нужно постоянно. Тогда ему показана длительная кислородотерапия (более 15 часов в день).
Я уже упоминала о том, что нормальные показатели сатурации — 95-99%. Это называется целевая сатурация. Однако надо учитывать, что при некоторых заболеваниях целевая сатурация будет другой. Когда у пациента есть риск гиперкапнии (то есть избыточного скопления углекислого газа в крови), целевая сатурация — 88-92%. Эти цифры были озвучены Британским торакальным сообществом. Кроме того, если врач поставит диагноз хронического легочного сердца, то целевой сатурацией будет 89-94%.
Когда противопоказан кислород
При нейромышечных заболеваниях кислород противопоказан. Рассмотрим причину этого на примере бокового амиотрофического склероза.
Это заболевание, при котором поражается нервная система (так называемый двигательный нейрон), что ведет к нарушению работы важнейших систем организма, в том числе и к ослаблению дыхания. Оно становится более поверхностным, вследствие чего часто снижается сатурация. Но несмотря на это кислород назначать нельзя.
Что организм делает, когда понимает, что дыхание стало поверхностным, а значит, и кислорода для организма мало? Конечно, мы начинаем чаще дышать. Хоть и поверхностно. Такая одышка позволяет организму жить и при сниженных цифрах сатурации. Если же назначается кислородотерапия, организм отменяет этот защитный механизм — одышку. И тогда нарастает концентрация углекислого газа в крови. Сознание человека угнетается. По этой причине кислородотерапия может серьезно навредить человеку с нейромышечным заболеванием.
В любом случае показания и противопоказания к кислородотерапии определяет врач.
О методах симптоматичнской терапии при БАС, применяемых лекарствах, их преимуществах и недостатках мы уже писали. Читайте статью специалиста по этому заболеванию, врача-невролога Льва Брылева «Жить лучше и дольше при БАС: доказанные методы».
Эффекты от кислородотерапии
Если кислородотерапия назначена по показаниям, человек отмечает улучшение самочувствия, уменьшение одышки, сердцебиения, он меньше утомляется.
Довольно часто родственники спрашивают, будет ли эффект от кислородотерапии, когда близкий — в терминальной стадии заболевания. Здесь ответ один: в терминальной стадии показаний нет: кислородотерапия способна оказать эффект только тогда, когда снижена сатурация, одышку кислород не лечит. Скорее, кислородотерапия способна оказать положительный психологический эффект.
Побочные эффекты
Они могут возникнуть, если кислородотерапия назначена не по показаниям. Однако чаще всего побочные эффекты связаны с неправильной техникой. Во-первых, это ранки слизистой полости носа от кислородной канюли. Чтобы избежать этого осложнения, нужно смазывать слизистую носа облепиховым маслом, чаще менять канюли. Со временем канюли дубеют. Если вы почувствовали, что они стали очень жесткими, их нужно поменять.
Другая проблема — сухость слизистых, чаще — в первое время использования кислорода. Чтобы избежать сухости, можно дополнительно опрыскивать полость носа физраствором, однако это, скорее, психологическая мера. Поскольку кислород из аппарата проходит через колбу с водой, воздух увлажнен, и сухость, скорее, связана с субъективными ощущениями пациента.
Как выбрать кислородный концентратор
Сначала нужно определиться, есть ли у пациента необходимость перемещаться по улице, используя кислородотерапию. Или пациент лежачий и за пределы квартиры не перемещается. В первом случае можно использовать портативные кислородные концентраторы. Они легкие и удобные. Однако необходимо помнить, что, во-первых, в них, как правило, не используется увлажнитель, а сухим воздухом дышать долго нельзя. Во-вторых, при максимальном потоке кислорода 5 л/мин они держат заряд максимум час, если нет дополнительной батареи.
Портативные кислородные концентраторы различаются по потоку кислородной смеси: бывают аппараты с импульсным и постоянным потоком. В портативных концентраторах с постоянным потоком кислород поступает из аппарата постоянно, в импульсных — короткими «пшиками». И если пациент, например, испытывает большую для него нагрузку, коротких «пшиков» может не хватить для нормального функционирования организма.
Стационарные кислородные концентраторы — массивные, тяжелые, все они — с постоянным потоком кислородной смеси. В составе всегда есть увлажнитель. Если пациент не мобилен, это идеальный вариант для него.
Стационарные кислородные концентраторы бывают на 5 и 10 литров.
Организация пространства
Итак, вы выбрали кислородный концентратор. Стационарный необходимо разместить в комнате так, чтобы на него сверху ничего не могло упасть. Накрывать его нельзя. Под аппарат лучше постелить коврик для йоги. Концентратор не должен стоять рядом со шторой, она может закрыть отверстие, в которое поступает воздух, и поток снизится. Домашних питомцев к аппарату тоже лучше не подпускать.
Концентратор не должен стоять вплотную к стене, как минимум — в 10 см от нее, иначе он может перегреться. Нельзя размещать аппарат рядом с отопительными приборами, плитой.
Пыль с поверхности концентратора можно протирать обычной влажной тряпкой.
Что касается расходных материалов, то колба-увлажнитель рассчитана на год, а канюли — на 3 месяца. Но если канюли стали очень жесткими раньше этого срока, лучше их заменить.
Основные страхи, связанные с кислородотерапией
Несмотря на то, что использование кислородных концентраторов на дому широко распространено, у многих людей остается страх, связанный с тем, что кислород взрывоопасен. Это действительно так, однако при соблюдении мер предосторожности этот риск сводится к нулю.
Также многие думают, что человек «подсядет на кислород». На это я всегда отвечаю, что пациенту нужен кислород в силу его заболевания. И если потребность в кислороде растет, это значит, что заболевание прогрессирует. Если же симптомы дыхательной недостаточности полностью проходят, то кислородотерапию врач отменит. Однако отмена — редкое явление у паллиативных пациентов.
Таким образом, кислородотерапия — метод лечения, который помогает тогда, когда есть конкретные показания. Общее правило гласит: кислород не лечит одышку, он помогает справиться со сниженным содержанием кислорода в крови. Но нужна кислородотерапия или нет, должна она быть длительной или ситуационной — это должен определять только врач. У пациентов паллиативного профиля показания к кислородотерапии чаще всего есть. И когда кислородный концентратор появляется у пациента дома, при условии соблюдений правил эксплуатации и правильной организации пространства, это значительно облегчает жизнь больному.
Вам может быть интересно:
Расходные материалы для респираторной поддержки: как ухаживать за ними дома. Что можно обрабатывать, а что нельзя? Как и с помощью чего дезинфицировать многоразовые изделия, как часто менять одноразовые?
Портативные источники кислорода. Как использовать кислородные концентраторы и баллоны.
Все о масках для неинвазивной вентиляции легких (НИВЛ). Виды масок, правила подбора, проблемы и осложнения при использовании маски, уход за маской.
Рекомендации для пациентов, получающих респираторную поддержку дома во время пандемии COVID-19. Что делать, если установлена трахеостома, как часто обрабатывать и менять расходники для устройств искусственной вентиляции легких.
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Использовано стоковое изображение от Depositphotos.