Что такое потница? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дудник К. Д., педиатра со стажем в 2 года.
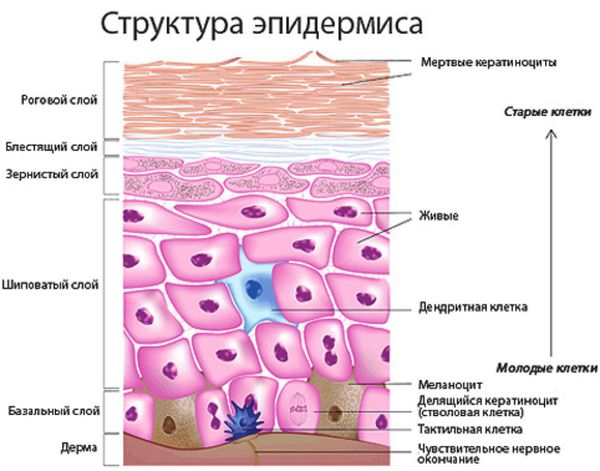
Определение болезни. Причины заболевания
Краткое содержание статьи — в видео:
Причины и факторы риска развития потницы
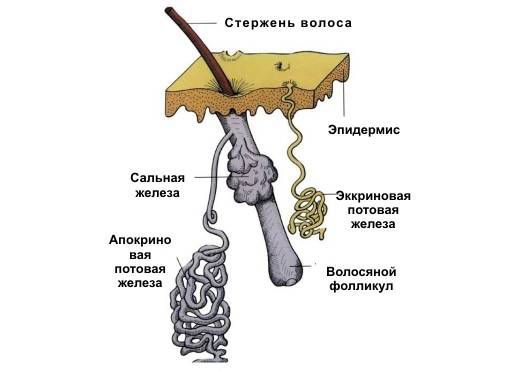
Причиной потницы является закупорка протоков эккринных желёз. Не всегда понятно, почему это происходит, но есть некоторые предрасполагающие внутренние и внешние факторы :
1. Потоотделение, которое может быть вызвано:
2. Незрелость эккринных протоков. Формирование эккринных желёз завершается только к 5-ти годам. С этим связано несовершенство потоотделения у детей до этого возраста. Незрелые эккринные протоки легко разрываются при потоотделении, и этот разрыв приводит к потнице.
3. Бактерии. Стафилококки могут вызвать потни цу. Эта бактерия безвредно живёт на коже, однако она выделяет липкое вещество, которое в сочетании с избыточным потом и омертвевшими клетками кожи может перекрыть потовые железы.
Распространённость
Диагноз «потница» внесён в МКБ-10:
Глубокая потница встречается редко и в большинстве случаев у взрослых. Это осложнение повторяющихся эпизодов красной потницы.
Симптомы потницы
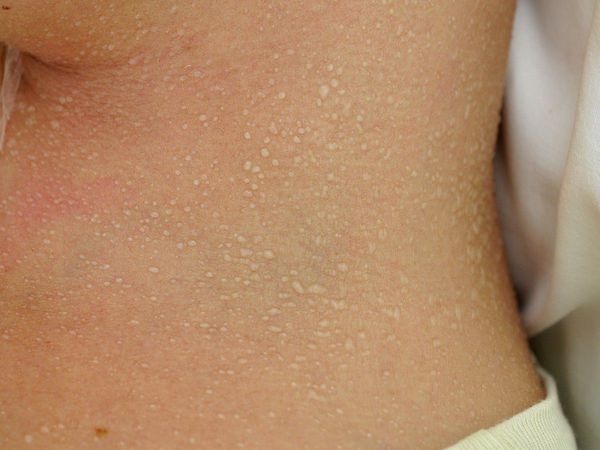
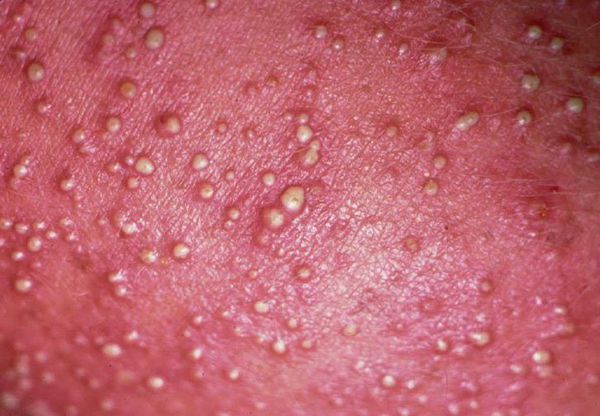
Кристаллическая потница характеризуется появлением прозрачных пузырей размером 1-2 мм, которые легко разрываются. Волдыри могут выглядеть как капли пота. Воспалений при этом типе не бывает, так как пузырьки возникают в поверхностном слое кожи. Волдыри обычно находятся на голове, шее и верхней части туловища. Сыпь проходит бесследно, когда прекращается действие провоцирующего фактора.
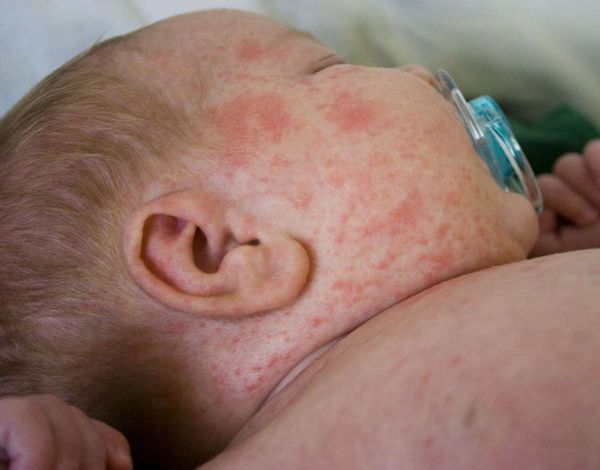
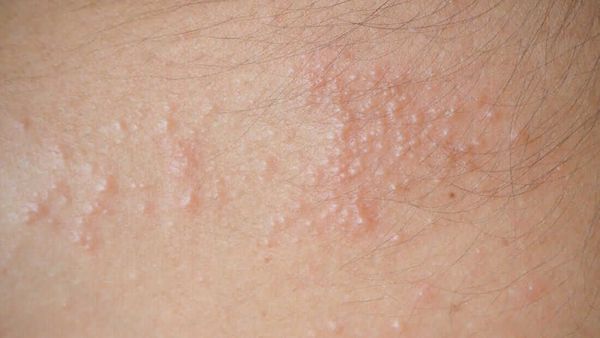
Красная потница затрагивает более глубокие слои кожи, поэтому сопровождается воспалением, что проявляется красной сыпью, болью и зудом. Часто присутствует фоновая эритема — ограниченное покраснение кожи. У детей потница поражает кожные складки шеи, подмышек или паха. У взрослых потница часто затрагивает верхнюю часть туловища, волосистую часть головы, шею и изгибы, особенно области трения кожи с одеждой.
Патогенез потницы
Перегревание кожи, в том числе при лихорадочном состоянии, и повышенная влажность окружающей среды увеличивают образование пота.
Гистологическая картина кожных проявлений характеризуется перекрытием отверстий протоков эккринных желёз кератиновыми пробками, растяжением этих протоков в эпидермисе и иногда в дерме. Кератиновые пробки формируются, когда из-за повышенного потоотделения нарушается ороговение наружного слоя кожи.
Классификация и стадии развития потницы
В зависимости от того, на каком уровне происходит закупорка протоков эккринных желёз, выделяют три типа потницы: кристаллическая, красная и глубокая.
Осложнения потницы
1. Везикулопустулёз (перипорит, остеопорит) — гнойное воспаление устьев эккринных потовых желёз. Возбудителем является золотистый стафилококк. Везикулопустулёз развивается как вторичная бактериальная инфекция на фоне потницы. Часто встречается у новорождённых.
Заболевание развивается с 3-5 суток жизни либо позднее, чаще к концу периода новорождённости (к концу 4-й недели). Вначале появляется красная потница в виде красных точечных пятен. Затем образуется множество гнойничков величиной до просяного зерна, хотя бывают и единичные высыпания. В следующие несколько дней на неизменённой коже могут возникать свежие высыпания. Затем они постепенно подсыхают в корочки, под которыми образуется новый слой кожи. Сыпь располагается преимущественно на туловище, в складках кожи и на волосистой части головы.
3. Гипергидроз (повышенное потоотделение) на участках, где нет закупорки протоков. Чтобы избежать перегревания, организм выделяет больше пота. Однако из-за непроходимости протоков, пот выходит на поверхность не по всему телу, а только на непоражённых участках кожи.
Диагностика потницы
Если на коже ребёнка появились любые высыпания, необходимо обратиться к педиатру или дерматологу.
Чтобы поставить правильный диагноз, нужно расспросить пациента. Если болен ребёнок, то задать вопросы родителям. Затем внимательно осмотреть поражённую кожу и оценить характер и расположение сыпи.
Сбор анамнеза
При сборе анамнеза нужно узнать:
Осмотр
При кристаллической потнице появляются прозрачные пузырьки размером 1-2 мм, которые заполнены жидкостью и похожи на каплю воды. Так как поражается самый поверхностный слой эпидермиса (роговой слой), у пузырьков очень тонкая стенка, поэтому они легко разрываются. Обычно сыпь расположена на верхней части туловища, шее и голове.
При глубокой потнице видит твёрдые высыпания телесного цвета. У взрослых сыпь чаще появляется на туловище, но также могут поражаться руки и ноги.
Потница диагностируется на основании типичных клинических проявлений. Лабораторные и инструментальные методы применяются редко.
Лабораторная диагностика
Лабораторные тесты, как правило, не проводятся, так как часто они неэффективны. При везикулопустулёзе может выполняться цитологическое исследование пустулёзного содержимого — лабораторная оценка морфологии клеток. При этом выявляются воспалительные клетки.
Инструментальная диагностика
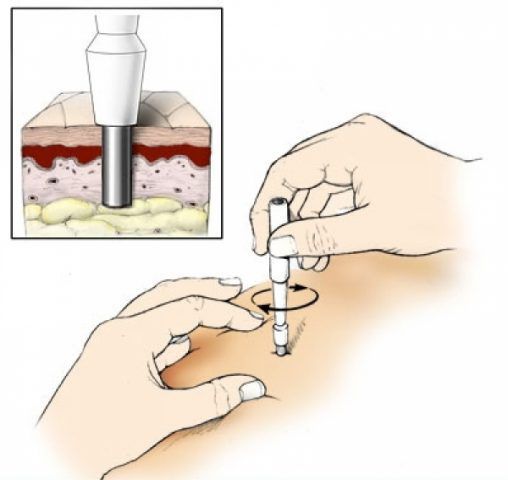
Людям с тёмной кожей могут назначить дерматоскопию — исследование кожи с помощью специального прибора. В этом случае сыпь выглядит как большие белые шарики с окружающими их более тёмными ореолами.
Если есть сомнения в диагнозе, может применяться кожная пункционная биопсия. При кристаллической потнице под роговым слоем полученного участка кожи обнаруживаются пузырьки. Гистология красной потницы показывает скопление жидкости (пота) между клетками шиповатого слоя. Также видно пузырьки, заполненные потом, и воспаление вокруг протоков потовых желёз. Глубокая потница отличается от красной дальнейшим разрывом эккринных протоков и более значительным воспалением.
Дифференциальная диагностика
Потницу следует отличать от других заболеваний, протекающих с кожной сыпью: ветряной оспы, скарлатины, кори, сыпи при герпесе 6 типа (внезапная экзантема), опоясывающего лишая, крапивницы, грибковых инфекций кожи, акне или токсической эритемы новорождённых, атопического дерматита, укусов насекомых и т. д.
Лечение потницы
Обычно у потницы доброкачественное течение — она проходит самостоятельно за несколько дней.
Лечение нужно начинать с устранения главного фактора потницы — усиленного потоотделения. Для снижения потоотделения необходимо:
Медикаментозные методы лечения потницы подбирают в зависимости от её типа:
Прогноз. Профилактика
Чтобы не допустить развития потницы у ребёнка:
Опрелости на шее у новорожденных
Содержание:
Вопросы об обеспечении здоровья кожных покровов новорожденного ребенка не теряют своей актуальности как среди молодых родителей, так и среди врачей. Это обусловлено нарастанием частоты агрессивных факторов внешней среды: экологическое неблагополучие, изменение климатических условий, распространение новых инфекций, вредные привычки населения и др.
В течение первых недель жизни младенца происходит активное постнатальное созревание кожи, но при всем этом она сохраняет относительную структурную и функциональную несостоятельность, более выраженную у недоношенных детей.
Например, функции потовых желез и терморегуляция у новорожденных не зрелая- выводные протоки желез широкие, короткие и прямые, легко закупориваются и воспаляются. Нормализация потоотделения происходит только к 6-8 месяцам. Теплоотдача у младенцев выше, чем у взрослых — новорожденные быстро мерзнут и быстро перегреваются — все это, + ряд дополнительных факторов могут привести к развитию различных дерматозов у малыша. Одним из таких диагнозов является опрелость кожи новорожденного в области шеи.
Почему же появляются опрелости на шее у грудничка?
Это явление провоцирует ряд факторов, таких как:
Отсутствие соблюдения норм температурного режима;
Одежда ребенка слишком жаркая/ тесная, не пропускающая воздух, а также натирающая малышу;
Избыточное применение уходовых косметических средств, которые ведут к нарушению кислотного баланса и вызывают повышенную чувствительность кожи (мыла, детских кремов, масел и др.);
Нерегулярные воздушные ванны;
Несвоевременные купания новорожденного, особенно в летний (жаркий) период;
Повышенная температура в связи с ОРВИ.
Все вышеперечисленные пункты приводят к повышению влажности на коже, а так как в период младенчества в области шеи имеются естественные складочки, раздражение и покраснения влажной кожи развиваются там активнее.
Что касается опрелостей в области шеи, то высыпания чаще всего вызваны тесной одеждой в области ворота, которая уменьшает доступ кислорода к данным участкам кожи.
Как выглядит опрелость на шее?
Изначально мама отмечает незначительные покраснения в области естественных складочек шеи у малыша, совершенно никак не беспокоящих ребенка.
Затем кожа подвергается видимым изменениям — мама уже отмечает появление микротрещин, мелких эрозий, иногда прыщичков и даже гнойничков. Обычно это состояние беспокоит малыша легким зудом и жжением, что может проявляться плаксивостью и плохим сном.
В тяжелых случаях в местах опрелостей возникают трещины, эрозии и язвы, а также можно увидеть участки с отслоением эпидермиса. В этой ситуации часто происходит присоединение бактериальной или грибковой инфекции, и тогда банальная опрелость выглядит очень пугающе. К тому же, присоединение вторичной инфекции сопровождается повышением температуры тела, снижением аппетита и другими симптомами общего характера.
Но спешу вас успокоить — в области шеи тяжелая форма опрелостей бывает крайне редко, т.к родители чаще всего вовремя замечают изменения кожного покрова и предпринимают определенные меры.
Стоит отметить, что кожа новорожденного является одним из самых уязвимых органов. Эпидермис у детей рыхлый и тонкий, верхний слой защитную и барьерную функции не может выполнять полноценно, поэтому пенетрация аллергенов и микроорганизмов происходит достаточно легко. Также, кожа подвержена легкому травмированию, даже при минимальных механических воздействиях (таких как: пеленание, купание, трение одежды и подгузников) и склонна к мокнутию. Именно поэтом причинам кожа младенцев нуждается в особом уходе и защите с первых дней жизни, а иначе появление опрелостей у ребенка неизбежно.
Что же нужно делать, чтобы все-таки избежать опрелостей на шее новорожденного?
Следить за режимом температуры и влажности воздуха в помещении, где живет ребенок;
Чаще устраивать воздушные ванны ребенку, чтобы кожа малыша могла дышать;
Выбирать качественные ткани при выборе одежды, а также обращать внимание на воротнички на одежде. Мало того, что ворот не должен давить, еще важно, чтобы вырезы были глубокие и не создавали окклюзию;
Чаще протирать естественные складочки кожи малыша, особенно при высокой температуре и влажности воздуха;
Выбирать качественные средства для стирки одежды, пеленок и постельного белья ребенка;
Отдавать предпочтение гипоаллергенным косметическим средствам для ухода за кожей новорожденного. Обращать внимание на наличие клинических испытаний и одобрение дерматологов.
Как же лечить опрелости на шее у малыша?
При возникновении опрелостей у ребенка важно как можно скорее начать их лечение. Соблюдение правил гигиены и ухода за кожей ребенка помогут быстро справиться с опрелостями и предотвратить развитие осложнений.
Для купирования первых симптомов опрелостей кожи, вместо привычного детского крема необходимо использовать средства с такими активными веществами как: пантенол, бензалконий, цетримид.
Если у малыша, помимо покраснений уже появились прыщички, гнойнички и микротрещины, то кроме вышеперечисленных мероприятий, рекомендуется обрабатывать кожу подсушивающими средствами-болтушками на основе цинка и талька, а также можно использовать метилурациловую, таниновую и другие мази.
Сложнее всего поддаются лечению опрелости с трещинами и эрозиями. При таких проявлениях опрелостей кожи применяют примочки с различными растворами (например: танина, нитрата серебра).
После устранения мокнутия рекомендовано наносить цинкосодержащие препараты, а также антибактериальные мази.
При явном присоединении вторичной инфекции назначают топические средства на основе антибиотика (в случае, если речь идет о присоединении бак. инфекции), и противогрибковые наружные препараты (в случае грибковой инфекции).
В любом случае, постановкой диагноза и назначением лечения занимается либо педиатр, либо дерматолог, поэтому при появлении любых высыпаний на коже малыша следует обратиться к специалисту!
Самолечение, может привести к неприятным последствиям, а вовремя правильно поставленный диагноз сбережет нервные клетки мамы и здоровье малыша!
Список литературы:
Дерматовенерология. Национальное руководство / под ред. Ю. К. Скрипкина, Ю. С. Бутова, О. Л. Иванова. — М.: ГЭОТАР-Медиа, 2013.
Горланов И.А., Милявская И.Р., Леина Л.М., Заславский Д.В., Оловянишников О.В., Куликова С.Ю. Детская дерматовенерология. М.: ИГ ГЭОТАР-Медиа, 2017.
Европейское руководство по лечению дерматологических заболеваний:пер. с англ. / Под ред. А.Д. Касамбаса, Т.М. Лотти. — М.: МедПресс-информ, 2008.
Абек Дитрих, Бургдорф Вальтер, Кремер Хансйорг Болезни кожи у детей. Диагностика и лечение; Медицинская литература — Москва, 2017.
Блаво Рушель 256 проверенных способов победить болезни кожи; Веды, Азбука-Аттикус — Москва, 2019.
Гальперина Г. А. Болезни кожи. Диагностика, профилактика, методы лечения; АСТ — Москва, 2006.
Потница — как выглядит, причины, лечение у детей и взрослых
Потница — это кожное заболевание, которое провоцируется активным потоотделением. Чаще всего подобный недуг встречается у младенцев и маленьких детей: малыши не могут самостоятельно переворачиваться и менять условия своего нахождения, а дети постарше часто потеряют из-за активности. Если у маленького пациента чувствительная кожа, склонная к раздражению, или присутствуют факторы, активно влияющие на потоотделение — потница не заставит себя ждать.
Особенности потницы
Потница не опасна, но крайне неприятна. Она не представляет угрозы жизни или здоровью человека, но существовать с этим недугом некомфортно. Она представляет собой ответную реакцию на перегрев и сильное потоотделение, особенно если своевременно не менять одежду и не устранять источник перегрева.
Потнице подвержены люди любого возраста, но в народе она считается детской болезнью — чаще всего от нее страдают малыши и дети до 7 лет. Без надлежащего лечения раздражение и зуд сохраняются на длительный период времени, поэтому рекомендуется своевременно обращаться к специалисту за постановкой диагноза и получения рекомендаций по терапии.
Как распознать потницу
Обнаружить потничку легко — эта сыпь сразу бросается в глаза на здоровом теле. Врачи разделили эту болезнь на три различных типа:
При появлении сыпи рекомендуется посетить специалиста. Несмотря на то, что сама потница не представляет опасности для взрослых и детей, есть ряд других заболеваний, сопровождающихся сыпью и схожими симптомами. Только способен определить диагноз и назначить верное лечение, в противном случае можно запустить течение болезни.
Также стоит заняться своим здоровьем при наличии постоянного повышенного потоотделения, подобная симптоматика указывает на проблемы с эндокринной системой и на нарушения в работе центральной нервной системы. Подобное состояние можно купировать лекарствами.
Лечение потницы у взрослых
Потница возникает независимо от времени года, но чаще всего встречается летом: в теплый период времени у многих повышается потоотделение. Также с подобным недугом можно встретиться, отдыхая в жарких странах.
При легком течении недуга избавиться от раздражения на коже можно за 1-2 недели. Для этого потребуется пройти курс лечения и соблюдать меры профилактики.
Тяжелая форма потницы в большинстве случаев приводит к истощению потовых желез, кожа начинает активно сохнуть, это ухудшает общее состояние и провоцирует еще большее появление сыпи. В результате может развиться микробная экзема или вовсе проникнет инфекция.
Бороться с подобными последствиями придется долго и дорого, люди с экземой и инфекционными заражениями кожи тратят много денег на приобретение требующихся лекарств и мазей. Срок излечение растягивается, в среднем от 6 месяцев до нескольких лет.
В некоторых случаях полноценного выздоровления не наступает, недуг переходит в стадию ремиссии и может проявиться вновь.
Потница у новорожденных: лечение
Дети до года страдают от потницы чаще других. Их организм работает иначе, многие системы и нейронные связи еще только формируются, поэтому родители пытаются сделать все возможное, адаптируя свое чадо. Многие наслышаны о том, что терморегуляция у младенцев работает с перебоями, поэтому новоиспеченные родители часто кутают малышей, стараясь защитить их от любого сквозняка. Также причиной может стать тугое пеленание или чрезмерное использование кремов и мазей.
Подобные меры приводят к образованию потницы в подмышках, в складках паховой зоны, в складочках на руках и ногах, в области шеи и щек. Под угрозу попадают все зоны, в которых затруднена естественная вентиляция.
В период лечения стоит заменить все крема на присыпки, отказаться от пеленания и дать ребенку возможность как можно чаще принимать воздушные ванны. Во время купания рекомендуется добавлять в воду экстракт ромашки или череды, они успокоят воспаление и благотворно повлияют на красноту и отек.
Если потница перешла в тяжелую форму, для лечения используют цинковую мазь, однако использовать ее можно только с назначения педиатра. Заниматься самолечением опасно, если раздражение усугубилось.
Потница у детей постарше
Малыши активно двигаются, могут самостоятельно избавиться от источника раздражения, поэтому у детей от 2 лет и старше потница возникает реже. Однако если подобная напасть повстречалась на пути, рекомендуется в первую очередь пересмотреть гардероб. Малыши много двигаются, стесняющая одежда из синтетики способна натирать, усугублять потение.
Лучше заменить подобные красивые наряды удобными хлопковыми или льняными вещами. Они впитывают лишнюю влагу и не препятствуют регуляции воздуха. Также необходимо следить за гигиеной, ежедневно ополаскивать или купать ребенка. В детской комнате температура воздуха не должна превышать 20 градусов тепла. Одеяло также должно соответствовать общей атмосфере в комнате, слишком тяжелые и плотные покрывала способствуют потению во время сна.
Профилактика потницы
В целях профилактики стоит соблюдать следующие меры:
При соблюдении простых мер профилактики потница никогда не побеспокоит, независимо от возраста человека и его деятельности.
Потница у малыша: средства для ухода и лечения
Кожа малыша всегда требует внимания и ежедневной заботы. Но особенно тщательно за детской кожей приходится ухаживать летом, когда жаркая погода и обилие солнечных лучей могут привести к появлению неприятных проблем. И одной из самых частых сезонных неприятностей у малышей первых лет жизни считается потница.
Что это и почему возникает
Из-за несовершенства системы терморегуляции малыши в жару быстро перегреваются и начинают обильно потеть. Это приводит к тому, что потовые железы страдают от повышенной нагрузки, а на коже возникает раздражение и сыпь из-за длительного контакта с медленно испаряющимся потом. Сама по себе потница не опасна и в большинстве случаев не беспокоит малыша, но оставлять ее появление без внимания нежелательно, т.к. постоянное раздражение и повышенная влажность кожи создают оптимальные условия для развития бактериальных условий, которые у детей первых лет жизни возникают очень легко и способны быстро распространяться.
Главное, что требуется при уходе за ребенком в случае возникновения потницы, – это обеспечить более благоприятный температурный режим (не перегревать, не одевать слишком тепло) и тщательное соблюдение гигиены, с купанием или обтиранием кожи не менее 3 раз в день. Для того чтобы ускорить исчезновение сыпи при потнице, можно использовать наружные лекарственные средства, обладающие подсушивающим, антисептическим или вяжущим эффектами. Но без назначения врача это можно рекомендовать лишь в том случае, если у ребенка нет каких-либо противопоказаний, в первую очередь – склонности к аллергическим реакциям и атопического дерматита!
Пудры и присыпки
Самое известное средство для предупреждения появления опрелостей и потницы у малышей, это, конечно же, обычные детские присыпки – на основе талька, кукурузного или рисового крахмала. Они позволяют удалить лишнюю влагу с детской кожи и уменьшают механическое раздражение в местах контакта с подгузником или складками одежды. Сегодня детские присыпки выпускаются не только в виде традиционного порошка, но и в «жидкой» форме, которая более равномерно наносится на кожу, моментально высыхает и образует тончайший защитный слой.
Для профилактики потницы и ухода за кожей в случае появления сыпи предпочтение лучше отдавать средствам на основе минерального талька – без добавления масел и других жирных компонентов, или выбрать присыпку, в которую дополнительно включен цинк (оказывает подсушивающее и небольшое противовоспалительное действия). Также неплохо себя зарекомендовали присыпки с сухими экстрактами лекарственных растений – ромашки, календулы, лаванды.
Средства для ванн и обтираний
Хороший обеззараживающий и успокаивающий эффект дает регулярное использование ванн и обтираний с экстрактами лекарственных растений и слабым раствором перманганата калия (марганцовки).
Экстракты лекарственных растений – череды, ромашки, календулы, тысячелистника – обладают противовоспалительным и успокаивающим действиями, но т.к. их эффект развивается не сразу, начинать использование желательно при первых же признаках потницы. И конечно, все лекарственные растения, которые берутся для приготовления добавляемых в ванну отваров, следует приобретать только в аптеке.
Противовоспалительные и ранозаживляющие
В большинстве случаев описанных выше методов гигиены и ухода вполне достаточно для того, чтобы симптомы потницы исчезли. Если сыпь выражена очень сильно, можно порекомендовать один из наружных препаратов декспантенола (Пантенол, Бепантен, Д-Пантенол, Пантодерм и т.д.) в виде аэрозоля, крема или эмульсии. Такие средства обладают хорошо зарекомендовавшим себя противовоспалительным действием и ускоряют процессы регенерации кожи при микроповреждениях и раздражении.
В качестве антисептика – для профилактики воспаления и присоединения бактериальных инфекций, можно использовать раствор Мирамистина.
В качестве подсушивающего, вяжущего и антисептического средства традиционно рекомендуются наружные препараты, содержащие оксид цинка – Диадерм, Деситин, Циндол, Цинковая мазь и т.д. Оксид цинка устраняет воспаление и раздражение, обладает адсорбирующим действием и защищает кожу от влияния агрессивных факторов.
Но самое главное, что нужно не забывать родителям маленького ребенка, – если при соблюдении всех рекомендаций проявления потницы не уменьшаются в течение 4–5 дней, или появляются какие-то новые симптомы, следует немедленно проконсультироваться с врачом, т.к. у детей многие кожные проблемы очень похожи.
Наш эксперт
Елена Игоревна Коверная, канд. мед. наук, детский врач, дерматолог высшей квалификационной категории Детской клиники МЕДСИ в Благовещенском переулке.
Причина появления потницы кроется в незрелости потовых желез малыша. Поэтому основными рекомендациями являются правила ухода: одевать малыша по погоде, принимать воздушные ванны, купания с добавлением дезинфицирующих трав, таких как шалфей или ромашка, тщательное просушивание крупных складочек малыша: шейных, подмышечных и паховых. А также использование присыпок с включением минеральных компонентов. Очень важно исключить крахмал, так как в складках он скатывается и вызывает воспаление. Потница бывает двух видов: кристаллическая и красная. Кристаллическая –
это наиболее легкий вариант, и мамы могут самостоятельно справиться с ней с помощью элементарного описанного ранее ухода, а красная потница – это когда присоединяется вторичная инфекция, при которой уже необходима помощь врача и специфическое лечение.