чем питается грибок кандида в организме человека
Микозы. Молочница
Молочница
Слово «молочница» давно утратило свой первоначальный смысл. Сегодня оно устойчиво ассоциируется с грибковым заболеванием – одним из микозов, столь же распространенным, сколь и неприятным в своих проявлениях. Говоря медицинским языком, микозы характеризуются как рецидивирующие, персистирующие и терапевтически резистентные заболевания; в более простых выражениях это означает, что они склонны возвращаться, упорствовать и сопротивляться лечению.
Такова уж природа этого патогена.
По отношению к человеку большинство грибов сохраняет нейтралитет. Некоторые виды, — съедобные, дрожжевые или плесневые пеницилловые, — человек научился использовать себе во благо, некоторыми, — например, токсично-галлюциногенными, — пристрастился сокращать себе жизнь. Существуют и такие виды, с которыми человек попросту ничего не мог поделать: в древности случалось, что люди сжигали пораженные черной плесенью дома и уходили на новое место.
И если грибковая культура начинает атаковать человеческий организм, справиться с ней действительно бывает очень и очень непросто. Впрочем, это нельзя даже назвать целенаправленной атакой: грибок «всего лишь» начинают бурно размножаться, попадая в благоприятные для данного вида условия, — будь то ногтевые пластины, волосы, кожа, слизистые оболочки органов дыхания, пищеварения, репродукции и т.д., — однако результатом этой жизнедеятельности может оказаться серьезный воспалительный процесс, обширные глубокие изъязвления и системная интоксикация.
Возвращаясь к теме статьи, следует более точно определить просторечный термин «молочница». Так называют микоз, вызываемый дрожжевым грибком рода Candida; из нескольких условно-болезнетворных его видов наиболее распространен Сandida albicans. Именно условная, необязательная патогенность этого микроорганизма затрудняет эпидемиологический анализ: приводятся самые разные оценки, однако фактически носителем является все человечество, и при определенных условиях (см. ниже) пациентом может стать человек любого пола, возраста, места проживания, расы, национальности и профессии. Кандидозы, как и другие микотические заболевания, могут локализоваться в различных зонах организма (напр., той же «молочницей» называют специфический налет на языке и в полости рта некоторых новорожденных). Однако самым известным является кандидоз «сугубо женский». В разных клинических вариантах (кандидозный кольпит, кандидозный вульвовагинит, вагинальный кандидоз и т.д.) эта патология обрела поистине всеобщий характер, причем ее активная форма регистрируется все чаще, и порой даже складывается впечатление, что она уже не воспринимается как болезнь: во всяком случае, в российских женских консультациях и роддомах о молочнице спрашивают как о чем-то само собой разумеющемся. Между тем, это состояние – не просто однозначно патологическое, но и небезопасное, поэтому очень не рекомендуется его философски игнорировать или лечить самодеятельным образом (мол, у всех бывает, надо будет завтра купить в аптеке мазь или свечи, поспринцеваться и потерпеть несколько дней — и все пройдет).
Причины
Возбудитель молочницы находится повсюду — кандидой заражаются бытовым, половым, контактным, трансплацентарным путями; грибок также может инфицировать новорожденного при прохождении через родовые пути. Однако многие специалисты рассматривают проблему в ином аспекте. Условно-патогенная культура Candida, по сути, присутствует в организме всегда (тем более, в исключительно благоприятных для нее условиях влагалищной среды и паховой зоны, которые отличаются высокой секреторной активностью, влажностью и наличием питательной органической базы, но, в то же время, практически не контактируют с солнечным светом и открытым воздухом), и дело не в присутствии как таковом, а в той пропорциональной нише, которую грибок занимает в общей микрофлоре. Соответственно, прямыми причинами вспышки или обострения влагалищного кандидоза следует считать такие факторы, как:
Кроме того, у ряда пациенток отмечается отчетливая связь обострений молочницы с купанием в открытых водоемах или бассейнах, посещением бани или сауны.
Симптоматика
Классическая симптоматика вагинального кандидоза включает белые творожистые скопления на стенках влагалища (слизистая под ними в наиболее выраженных случаях эродируется или изъязвляется); почти незаметные, скудные или очень обильные выделения, зачастую с резким неприятным запахом (который может многократно усилить психологический дискомфорт женщины в течение рабочего дня и даже привести к формированию тревожно-фобического невротического расстройства); ощущения зуда, жжения, раздражения в генитальной зоне; болезненность мочеиспускания и половых контактов.
Вагинальный кандидоз при неадекватной терапии или самолечении легко хронифицируется (хроническим считается процесс с четырьмя, как минимум, обострениями в год) и может персистировать десятилетями.
Диагностика
В абсолютном большинстве случаев первым профильным специалистом, который диагностирует очередной вагинальный кандидоз, оказывается не дерматовенеролог или инфекционист, а гинеколог — при сборе жалоб и анамнеза, а также в ходе стандартного осмотра. Здесь следует отметить, что при всей распространенности и узнаваемости клинической картины, она не является патогномоничной (т.е. такой, что присуща исключительно данному заболеванию и не встречается при других). Всегда есть определенный риск «пропустить» имитирующую или комбинированную инфекцию (хламидиоз, трихомониаз и мн.др.). Поэтому целесообразно и показано полное обследование, вкл. микробиологические, цитологические, иммунологические анализы.
Лечение
К настоящему времени спектр пероральных и местных препаратов антигрибкового действия достаточно обширен (нистатин, флуконазол, клотримазол и т.д.). Однако, во-первых, этот спектр не безграничен; во-вторых, серьезную проблему составляет быстрое распространение мутировавших резистентных штаммов Candida (что в равной степени относится и к бактериальным, и к протозойным, и к вирусным патогенам); в-третьих, следует учитывать описанную выше жизнестойкость грибковых культур и риск хронификации кандидоза. Все это требует назначения грамотной комплексной терапии, нередко длительной, включающей медикаментозное и местное лечение с применением не только антимикотиков, но и иммуностимуляторов, иммуномодуляторов, общеукрепляющих мер и диеты, нормализаторов микрофлоры и т.д. В последние десятилетия врачи, фармакологи, организаторы здравоохранения с нарастающей тревогой пытаются «достучаться» до общественного сознания: самолечение в подобных случаях не только бесполезно для самого пациента, но и опасно для популяции в целом, поскольку снижает эффективность целой медикаментозной группы и требует разработки новых препаратов, все более мощных, токсичных и дорогостоящих (пусть хотя бы это прозвучит убедительно). «Обычный» вагинальный кандидоз относится именно к тем заболеваниям, которые залечивать нельзя, – они должны быть вылечены. Для этого существует медицина, тогда как интернет придуман совсем в других целях. Даже безрецептурные лекарства могут быть назначены исключительно врачом и никем больше, по определенной схеме и в строго определенной комбинации, с учетом результатов обследования и всех индивидуальных факторов.
Вопрос о том, лечить ли одновременно партнера(ов), — также рассматривается в контексте конкретной клинической ситуации, но поставлен этот вопрос должен быть обязательно.
Что такое кандидоз полости рта? Причины возникновения, диагностику и методы лечения разберем в статье доктора Попова О. А., детского стоматолога со стажем в 4 года.
Определение болезни. Причины заболевания
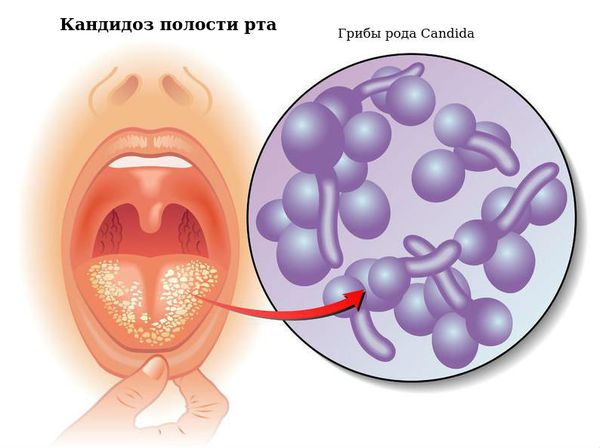
Кандидоз полости рта — это инфекционное заболевание, вызванное условно-патогенными дрожжеподобными грибами рода Candida.
Кандидоз полости рта часто встречается у детей (в новорождённом и грудном периодах, в младшем возрасте) до 10 лет, а также у пожилых людей (старше 60 лет), что связано со снижением иммунитета.
Причиной заболевания являются дрожжеподобные микроорганизмы рода Candida, чаще всего Candida albicans и Candida tropicalis. В норме они присутствуют в организме человека постоянно и никак не вредят. Однако при воздействии определённых факторов грибки активизируются, их концентрация растёт, что приводит к воспалению слизистой и образованию белого творожистого налёта.
Провоцирующие факторы делятся на эндогенные (внутренние) и экзогенные (внешние). Эндогенные факторы включают в себя:
Экзогенные причины считаются пусковым механизмом, который «работает» при нарушении местных защитных факторов. Экзогенные причины включают в себя местные химические и механические условия, которые травмируют целостность кожных покровов и слизистой полости рта:
Симптомы кандидоза полости рта
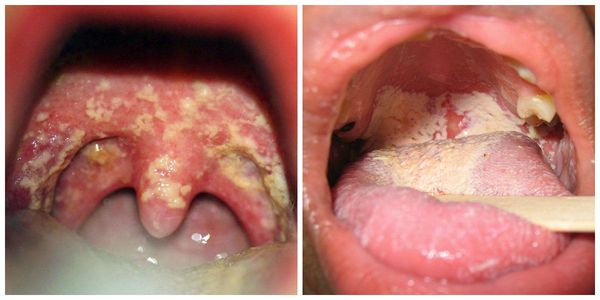
Особенности локализации процесса соответствуют клиническому варианту. Кандидоз ротовой полости проявляется в виде белого «творожного» налёта и легкоудаляемой плёнки. В отдельных случаях после их удаления обнаруживается участок гиперемии (покраснения слизистой оболочки в виде пятна) и эрозии. Травматизация слизистой оболочки полости рта может совмещаться с травмами миндалин, языка, красной каймы губ, уголков рта.
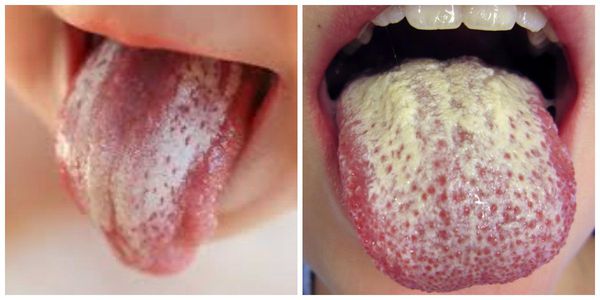
Кандидоз языка (кандидозный глоссит) проявляется в виде налёта желтоватого и сероватого оттенка. В некоторых случаях бляшка языка пропитывается фибрином (нерастворимым белком, возникающим в ответ на травму, воспаление), формируются грубые плёнки желтовато-серого цвета.
Другая форма кандидоза языка — атрофическая, при этом задняя часть слизистой оболочки языка превращается в отмершую (атрофированную), пурпурную, сухую, блестящую, нитевидную (от нитевидных сосочков) ткань. Присутствуют трудноудаляемые беловато-серые покрытия в центре и на боковых поверхностях языка или в складках.
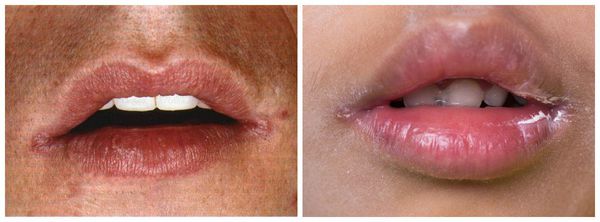
Кандидоз в углах рта и кандидозный хейлит (воспаление красной каймы губ) обычно возникают совместно с кандидозным глосситом, а также с травматизацией слизистой оболочки полости рта. Однако иногда образуются самостоятельно. Кожа в уголках рта становится мацерированной (набухшей от влаги), воспалённой, влажной, покрытой легкоудаляемым белым налётом. После удаления этого налёта наблюдается гиперемированная, размытая, гладкая поверхность. Кадидоз красной каймы губ встречается в редких случаях.
Патогенез кандидоза полости рта
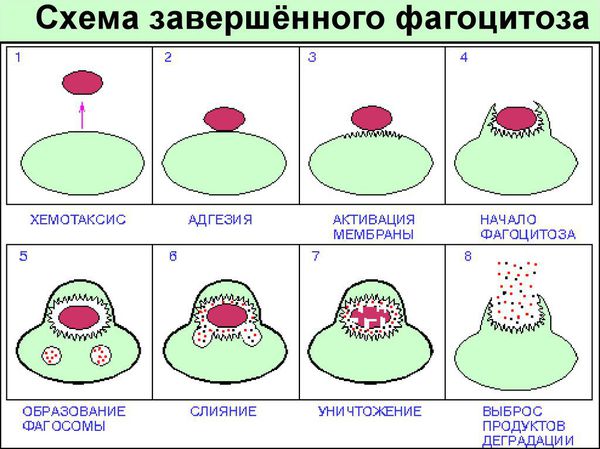
При снижении иммунитета отмечается уменьшение подвижности фагоцитов и их хемотаксиса (двигательной реакции на чужеродные клетки). Также снижается уровень фермента миелопероксидазы, который имеет бактерицидное действие. Важную роль в механизмах защиты при грибковой инфекции выполняют железосодержащие метаболиты в сыворотке и внешних секретах — сидероферритин, трансферрин и др. Они ингибируют (подавляют) рост грибов как in vivo (в организме), так и in vitro (в пробирке).
Классификация и стадии развития кандидоза полости рта
Клиническая классификация микозов Н.Д. Шеклакова (1976 г.):
Классификация кандидоза по течению процесса:
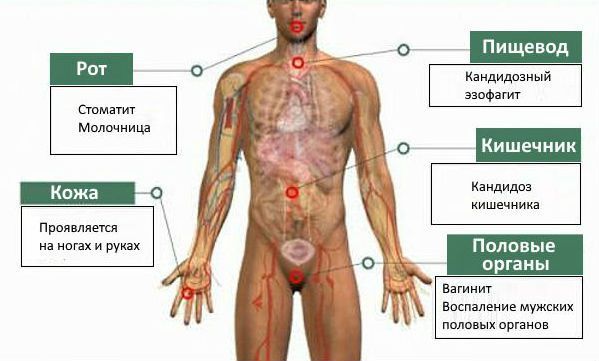
По локализации кандидоз полости рта бывает нескольких видов:
С учётом возраста выделяют:
Клиническая классификация кандидоза слизистой оболочки полости рта отечественных стоматологов Г. Соснина и Г. Бойко (1985 г.)
По локализации поражений выделяют: хейлит (ангулярный), глоссит, гингивит, палатинит (воспаление мягких тканей нёба), стоматит (множественные поражения).
По степени тяжести:
Международная классификация стоматологических болезней на основе МКБ-10 (ВОЗ, Женева,1997):
Стадии развития заболевания:
Осложнения кандидоза полости рта
Если лечение будет проведено несвоевременно или неправильно, то острый кандидоз может осложниться и перейти в хроническую или инвазивную форму, которая трудно поддаётся лечению. Кроме того, могут возникать такие осложнения, как грибковый эзофагит, трахеит, кандидоз желудочно-кишечного тракта, кандидозный сепсис. Высока вероятность воспаления половых органов у женщин и мужчин.
Кандидозный эзофагит (воспаление пищевода). Симптомы: признаки интоксикации организма, вздутие, изжога, боль в горле, дисфагия (трудности с глотанием твёрдой пищи), горечь во рту или кислый привкус. Может привести к язве пищевода, разрыву пищеводной трубки, внутренним кровотечениям, стриктуре (сужению просвета) пищевода.
Кандидозный трахеит (воспаление трахеи). Симптомы: повышение температуры тела до 37 °C, сильная боль в трахее, грудной клетке, одышка и ощущение удушья при кашле, зуд, жжение, болезненность за грудиной или между лопатками, появление гнойников на коже. Че рез гнойники на стенках трахеи грибок может проникнуть в кровь, что в дальнейшем приведёт к сепсису.
Кандидоз желудочно-кишечного тракта. Candida проникает в кишечник и травмирует слизистую оболочку, вызывая тяжёлую форму дисбактериоза. Симптомы: тошнота, рвота с кровью и беловатыми плёнками, повышение температуры тела до 37-38 °C, вздутие и боли в верхней части живота, диарея с примесью белых хлопьев. В случае перфорации стенки желудка могут возникнуть серьёзные последствия, такие как перитонит (воспаление брюшины) или внутреннее кровотечение.
Также к тяжёлому осложнению кандидоза ротовой полости относится кандидозный менингит, который способен привести к летальному исходу. Чаще всего осложнение возникает у больных с тяжёлыми сопутствующими заболеваниями (иммунодефицит, декомпенсированный сахарный диабет) и у людей со сниженным иммунитетом. Кандидозный менингит проявляется следующими симптомами: повышение температуры тела до 37,2-37,9 °C, цефалгия (постоянные головные боли), сонливость, геморрагическая сыпь по всему телу, рвота, которая не приносит пациенту облегчения, часто без предшествующей тошноты. Возможно появление неврологической симптоматики: нарушения сознания, высшей нервной деятельности, двигательных расстройств, чувствительности, зрения.
Опасность заболевания заключается в резком снижении иммунитета организма и быстром распространении инфекции в спинной и головной мозг. Также имеются сложности при диагностировании заболевания ввиду стёртой симптоматики и отсутствия ярко выраженного менингеального синдрома (признаков раздражения мозговых оболочек).
Присоединение вторичной инфекции. Воспалённые органы и ткани очень чувствительны к другим инфекциям. Быстрее всего они внедряются через язвы и трещины с кровотечением. При присоединении вторичной инфекции могут возникнуть язвенно-некротический стоматит или ангина Венсана, сифилитическая заеда, сифилитическая дисфония (нарушение голосовой функции) и т. д.
Диагностика кандидоза полости рта
В диагностику входят данные опроса, стоматологический статус и результаты микологического исследования.
Слизистая оболочка полости рта оценивается по общепринятым диагностическим критериям:
Одним из самых важных критериев является цвет поражений:
Лабораторная диагностика
Первый этап — микроскопическое исследование патологического материала. Проводится, чтобы выявить возбудителя. Соскобы берутся со слизистых ротовой полости и съёмных протезов при помощи бактериологической петли или желобоватого металлического зонда. Забор материала осуществляется натощак утром до чистки зубов или не менее чем через 5 часов после приёма пищи.
Исследовать жидкий материал необходимо сразу после забора, так как быстрое размножения грибов не даёт возможности адекватно оценить их количество. Окраска проводится по методу Грама, Боголепова, Романовского — Гимзе. При окрашивании в тканях можно увидеть хорошо контурированные бластопоры (бесполые репродуктивные клетки грибов) и псевдомицелий фиолетово-красного или синего цвета.
Посев грибов осуществляют на среду Сабуро для получения культуры Candida. Исследование проводят с целью определить вид гриба, оценить его количество и определить чувствительность к антимикотикам (т. е. выяснить, какие препараты будут наиболее эффективными в лечении). Распознавание чистой культуры осуществляют двумя самыми простыми методами: определение ферментативной активности по сбраживанию сахаров; тест на зародышевые трубочки (он положительный у Candida). Однократное выделение Candida со слизистой 300 колоний в 1 мл рассматривается как кандидоносительство. Диагноз подтверждается, если при повторном исследовании в посеве выявлено увеличение количества грибов, даже если при первичном посеве их количество было небольшим.
Лечение кандидоза полости рта
Лечение орального кандидоза основано на четырёх основных принципах [22] :
Перед тем, как начинать фармакологическое лечение рекомендуется попробовать немедикаментозные методы [23] :
Таблица 1. Классификация противогрибковых препаратов
При небольшом поражении слизистой оболочки рта применяют местное лечение. Если инфекция распространяется на другие органы и системы, назначается системное лечение. При этом всегда необходимо оценивать соотношение эффективности лечения и его токсичности для пациента.
Местное лечение кандидоза обычно включает применение таблеток (пастилок) и полосканий полости рта:
Системное лечение. Несмотря на эффективность лекарств, перечисленных выше, когда речь идёт о распространении инфекции по организму или о пациентах с ослабленным иммунитетом, их будет недостаточно. В таких случаях применяют антимикотики системного действия.
Таблица 2. Антимикотические препараты при грибковой инфекции
Примечание: Ч — чувствительные, Р — резистентные.
Необходимо помнить, что применение больших доз противогрибковых препаратов оказывает на организм высокое токсическое влияние.
При правильно подобранном лечении полное устранение симптомов кандидоза полости рта происходит примерно через 12-15 дней. В случае хронического течения заболевания курсы лечения необходимо повторять дл я исключения рецидива. В некоторых случаях терапия может длиться 1-3 месяца (2-6 курса). Дозировка препаратов и длительность лечения подбирается в индивидуальном порядке. При висцеральном кандидозе лечение необходимо проводить совместно с врачами-инфекционистами или микологами.
Прогноз. Профилактика
Своевременная диагностика и правильное лечение дают положительный прогноз для больного. Частота развития осложнений кандидоза зависит от формы заболевания:
Рецидивы могут возникнуть, если не устранён провоцирующий фактор. Это возможно в нескольких случаях:
В профилактике молочницы полости рта огромное значение имеет своевременное лечение различных хронических болезней, так как они довольно часто приводят к снижению иммунитета организма.
Для предотвращения появления грибковой инфекции в ротовой полости необходимо: