чем опасен разрыв селезенки
Чем опасен разрыв селезенки
Строение селезенки, хрупкость ее паренхимы обусловливают значительное кровотечение даже при небольших повреждениях капсулы и делают невозможным достижение надежного гемостаза, вследствие чего хирургическое лечение поврежденного органа в большинстве случаев заканчивается удалением ее [3]. До недавнего времени основной признанной тактикой при травме селезенке была только оперативная. Считалось, что оперативное лечение гарантирует хороший прогноз, так как кровотечение при повреждениях селезенки самостоятельно останавливается крайне редко [11]. Однако в последние годы появилось значительное число сообщений, посвященных консервативному ведению пациентов с повреждениями селезенки [26, 28, 34, 36, 45].
T. Stawn [40], были разработаны критерии, позволяющие избегать хирургического лечения при травме селезенки:
В то же время у детей, по данным P.A. Mahon [35], критериями выбора консервативного лечения при травме селезенки служат:
По мнению G. Tesluk [41], C. Robinette [38], S.G. Agnew [26], R.I. Touloukian [42], консервативная тактика чаще используется в педиатрической практике. Некоторые авторы при травме селезенки применяют этот метод лечения и у взрослых [27, 30, 43].
Однако для неоперативного лечения повреждений селезенки особое внимание должно уделяться точной диагностике. С этой целью Г.К. Бугулов [6], предлагает широкое использование лапароцентеза и лапароскопии. По мнению ряда авторов, применение лапароскопии имеет ряд преимуществ перед неинвазивными методами. К преимуществам можно отнести следующие факторы: лапароскопия позволяет оценить характер повреждения органа, наличие продолжающегося кровотечения и объем внутрибрюшного кровотечения [19]. При этом в случае при прикрытии места разрыва сальником, который не рекомендуется отодвигать и проводить другие манипуляции при отсутствии кровотечения во время лапароскопии [24]. Необходимо отметить, что остановившиеся кровотечение и тампонада сальником места разрыва при разрыве селезенки во время лапароскопии отмечается в 94,2 % наблюдений [9]. В этих случаях оперативное вмешательство необходимо заканчивать санацией брюшной полости и подведением дренажей в малый таз и к месту разрыва [9].
Необходимо подчеркнуть, что применение УЗИ в ургентной хирургии значительно расширяет возможности индивидуального подхода к оказанию помощи больным с травмами селезенки. Ультразвуковое исследование в большинстве случаев позволяет обнаружить повреждение селезенки, выбрать правильную тактику лечения, а также обеспечить динамическое наблюдение за состоянием поврежденного органа [13]. К противопоказаниям для оперативного лечения селезенки, выявленные при УЗ-ис- следовании, ряд авторов относят подкапсульные гематомы без признаков наличия свободной жидкости в брюшной полости.
Консервативное лечение повреждений селезенки должно включать госпитализацию в палату интенсивной терапии, клинико-лабораторный скрининг, УЗИ брюшной полости в динамике, инфузионную терапию глюкозо-солевыми растворами, свежезамороженной плазмы, ингибиторов протеаз, гемостатиков, по показаниям эритроцитарной массы, применение локальной гипотермии [18, 20, 25]. Основным критерием для выбора консервативного лечения больных с травмами селезенки является наличие стабильной гемодинамики [24]. При этом отмечается очень низкая вероятность продолженного или отсроченного кровотечения при травматических повреждениях селезенки, особенно у детей [17]. Проведенные динамические исследования показывают, что скопившаяся кровь в брюшной полости спонтанно исчезает, а уменьшение гематомы и полное рассасывание ее на 21 сутки [17, 25].
При изучении отдаленного послеоперационного периода послеоперационных осложнений в виде посттравматических кист не наблюдается [17].
Несомненным остается и тот факт, что консервативное лечение повреждений селезенки относится к рискованным мероприятием и требует хорошего оснащения аппаратурой лечебного учреждения, подготовки врачей. Шаблона здесь нет, и не может быть. По данным зарубежных авторов [39], консервативный метод лечения можно применять только при наличии аппаратуры для диагностики (сонограф, сканер, компьютерный томограф), а также при возможности постоянного мониторинга за больным и достаточном запасе кровезаменителей. Такие больные нуждаются в тщательном мониторинге и в случае наличия продолжающегося кровотечения, проявляющегося нестабильной гемодинамикой, требуют немедленного оперативного вмешательства. К сожалению, консервативная тактика не гарантирует отсутствия отдаленных опасных для жизни геморрагических осложнений [31]. Так, по данным P.A. Mahon [35], 43 % больных после попытки консервативного лечения через некоторое время были все-таки оперированы в связи с продолжающимся кровотечением, проявляющимся нестабильной гемодинамикой. Применение консервативной тактики лечения травмы селезенки противопоказано при не исключенном внутрибрюшном кровотечении, проявляющемся нестабильной гемодинамикой, анемизацией больного [19].
Таким образом, представленный обзор литературы показывает, что консервативное лечение травм селезенки требует более широкого внедрения в практику. Однако эта тактика не всегда применима из-за опасности повторных кровотечений.
Диетолог «СМ-Клиника» о причинах проблем с селезенкой
Селезенка — непарный орган в теле человека, который выполняет важные функции. Но, к сожалению, мало кто знает о патологиях, связанных с ней, а также о том, какими симптомами сопровождаются болезни селезенки и какие последствия могут быть. Хотя последствия у заболеваний такого органа могут быть довольно тяжелыми.
По сути своей селезенка представляет красную пульпу из эритроцитов и белую пульпу — лимфоидную ткань, здесь происходит формирование лимфоцитов. Клетки органа определяют чужеродные антигены и образуют собственные антитела. Основное время работы селезенки, отмечают специалисты, — утро. Поэтому если в период 9-11 утра есть ощущение слабости и дневной сонливости, а также отсутствие аппетита, но при этом активное желание закусить сладеньким, стоит подумать в направлении заболеваний селезенки. В ней отсутствуют болевые рецепторы, а неприятные ощущения могут появляться лишь при растяжении защитной капсулы.
О том, почему может болеть селезенка и какие симптомы должны настораживать, а также как справляться с подобными патологиями, АиФ.ru рассказала врач-гастроэнтеролог, диетолог Нурия Дианова.
Важный орган
Это один из органов иммунной системы, в нем происходит первичное распознавание любых инфекционных агентов, бактерий, вирусов, образований к ним антител. Здесь обучаются клетки иммунной системы для распознавания опасности.
Селезенка является кладбищем кровяных клеток, таких как эритроциты и тромбоциты, они там гибнут, перерабатываются. Также селезенка — это депо железа. Там после разрушения старых эритроцитов железо сохраняется и используется молодыми эритроцитами.
Специфических диет для селезенки нет. Все зависит от причины патологии селезенки, от первичного заболевания.
Разрушающие болезни
Классификаций болезни селезенки много, но условно их можно разделить на три группы.
1. Опухолевые заболевания.
2. Спленомегалия и гиперспленизм при циррозах различной этиологии. Спленомегалия — это увеличение селезенки. Гиперспленизм — это синдром, при котором нарушается кроветворение, появляется дефицит клеток крови. Часто сопутствует увеличению селезенки.
3. Неопухолевые заболевания — спектр здесь широк. Врожденные кисты, травмы, паразитарные образования, нарушение кровообращения, инфаркт селезенки.
Болезни селезенки могут быть довольно опасны. Глобальное осложнение таких патологий — летальный исход. Например, при травмах, авариях, падениях, когда возможен разрыв органа с массивной кровопотерей, когда происходит массивное внутрибрюшное кровотечение, которое может привести к смерти. Поэтому при авариях, травмах обязательно проводится тщательный осмотр и диагностика органов брюшной полости, чтобы исключить надрывы. Селезенка — очень нежный орган.
Второе осложнение — это снижение иммунитета. Человек подвержен большому количеству заболеваний, либо постоянно рецидивируется одна и та же болезнь. Это ситуации, когда пациента лечат, лечат, а болезнь снова возникает.
Жизнь без органа
Если у человека есть надрыв селезенки, то, вероятнее всего, орган будут удалять. Или если речь идет об опухолевых заболеваниях, выраженном тромбозе селезеночной и печеночной вен на фоне цирроза.
Селезенку не замещают. Несмотря на определенную важность органа, без нее можно жить, можно рожать детей. У меня была пациентка, которая пережила в 5 лет аварию и удаление селезенки, а потом жила обычной жизнью, родила двоих детей.
Печень частично компенсирует отсутствие селезенки, поэтому печень не нужно перегружать. Очень важно отказаться от алкоголя, питаться здоровой пищей. И осознавать, что, если иммунитет снижен, нужно серьезно подходить к лечению заболеванию, к вакцинации.
Группа риска
Методы терапии
Основных методов лечения разнообразных патологий селезенки два: хирургический и консервативный.
Если это онкология, то чаще всего это комплексное лечение: химиотерапия, лучевая терапия, возможно, удаление органа. И особая высокобелковая диета.
Если это абсцесс, то нужно принимать антибактериальные препараты. Подобрать необходимый препарат можно только после анализа на бактериальный посев, который позволяет определить чувствительность к антибиотикам. Так врач сможет понять, какой препарат даст наибольший эффект. А диета будет направлена на повышение иммунных сил организма, на борьбу с инфекцией.
Если паразитарная киста — боремся с паразитами. Для этого врач предлагает специальные препараты и манипуляции. Затем проверяет состояние пациента.
Если гиперспленизм и спленомегалия, обусловленные циррозами, то лечат основное заболевание — цирроз. Для этого есть специальные стандартные схемы терапии, позволяющие стабилизировать состояние человека и помочь ему справиться с болезнью.
С врачебной помощью в случае с заболеваниями селезенки не надо затягивать — стоит поскорее начать терапию. Она, как и в случае с другими заболеваниями, позволит получить более ощутимый и долгосрочный эффект.
Закрытая травма живота
Ушиб брюшной стенки сопровождается болью и локальным отеком области повреждения. Возможны кровоизлияния и ссадины. Боль усиливается при акте дефекации, чихании, кашле и изменении положения тела.
Разрыв мышц и фасций брюшной стенки проявляется теми же симптомами, однако, боль в этом случае более сильная, поэтому возможно развитие динамической кишечной непроходимости вследствие рефлекторного пареза кишечника. Необходимо дополнительное обследование для исключения разрывов паренхиматозных и полых органов.
Разрыв тонкой кишки обычно возникает при прямом ударе в область живота. Сопровождается усиливающейся и распространяющейся болью в животе, напряжением мышц брюшной стенки, учащением пульса и рвотой. Возможно развитие травматического шока. Разрыв толстой кишки по симптоматике напоминает разрывы тонкой кишки, однако при этом нередко выявляется напряжение брюшной стенки и признаки внутрибрюшного кровотечения. Шок развивается чаще, чем при разрывах тонкой кишки.
Повреждение печени возникает при травме живота достаточно часто. Возможны как подкапсульные трещины или разрывы, так и полный отрыв отдельных частей печени. Такая травма печени в подавляющем большинстве случаев сопровождается обильным внутренним кровотечением. Состояние больного тяжелое, возможна потеря сознания. При сохраненном сознании пациент жалуется на боли в правом подреберье, которые могут иррадиировать в правую надключичную область. Кожа бледная, пульс и дыхание учащенное, артериальное давление снижено. Признаки травматического шока.
Повреждение селезенки – наиболее распространенное повреждение при тупой травме живота, составляет 30% от общего числа травм с нарушением целостности органов брюшной полости. Может быть первичным (симптомы появляются сразу после травмы) или вторичным ( симптомы возникают через несколько дней или даже недель). Вторичные разрывы селезенки обычно наблюдаются у детей. При небольших разрывах кровотечение останавливается из-за образования кровяного сгустка. При крупных повреждениях возникает обильное внутреннее кровотечение со скоплением крови в брюшной полости (гемоперитонеум). Состояние тяжелое, шок, падение давления, учащение пульса и дыхания. Пациента беспокоят боли в левом подреберье, возможна иррадиация в левое плечо. Боль уменьшается в положении на левом боку с согнутыми и подтянутыми к животу ногами.
Повреждения поджелудочной железы. Обычно возникают при тяжелых травмах живота и нередко сочетаются с повреждением других органов (кишечника, печени, почек и селезенки). Возможно сотрясение поджелудочной железы, ее ушиб или разрыв. Пациент жалуется на резкие боли в подложечной области. Состояние тяжелое, живот вздут, мышцы передней брюшной стенки напряжены, пульс учащен, артериальное давление снижено.
Повреждение почки при тупой травме живота встречается достаточно редко. Это связано с месторасположением органа, лежащего в забрюшинном пространстве и со всех сторон окруженного другими органами и тканями. При ушибе или сотрясении появляется боль в поясничной области, макрогематурия (выделение мочи с кровью) и повышение температуры. Более тяжелые повреждения почек (размозжения или разрывы) обычно возникают при тяжелой травме живота и сочетаются с повреждением других органов. Характерно шоковое состояние, боль, напряжение мышц в поясничной области и подреберье на стороне поврежденной почки, падение артериального давления, тахикардия.
Разрыв мочевого пузыря может быть внебрюшинным или внутрибрюшинным. Причиной становится тупая травма живота при наполненном мочевом пузыре. Для внебрюшинного разрыва характерны ложные позывы на мочеиспускание, боль и отек промежности. Возможно выделение малого количества мочи с кровью. Внутрибрюшинный разрыв мочевого пузыря сопровождается болью внизу живота и частыми ложными позывами на мочеиспускание. Из-за мочи, излившейся в брюшную полость, развивается перитонит. Живот мягкий, умеренно болезненный при пальпации, отмечается вздутие и ослабление кишечной перистальтики.
Подозрение на травму живота является показанием к немедленной доставке пациента в стационар для диагностики и дальнейшего лечения. В такой ситуации крайне важно как можно быстрее оценить характер повреждений и в первую очередь – выявить кровотечение, которое может угрожать жизни пациента. При поступлении во всех случаях обязательно выполняются анализы крови и мочи, проводится определение группы крови и резус-фактора. Остальные методы исследования выбираются индивидуально с учетом клинических проявлений и тяжести состояния пациента.
С появлением современных, более точных методов исследования рентгенография брюшной полости при травме живота частично утратила свое диагностическое значение. Тем не менее, ее можно применять для выявления разрывов полых органов. Проведение рентгенологического исследования также показано при огнестрельных ранениях (для определения места расположения инородных тел – пуль или дроби) и при подозрении на сопутствующий перелом таза или повреждение грудной клетки. Доступным и информативным методом исследования является УЗИ, позволяющее диагностировать внутрибрюшное кровотечение и обнаруживать подкапсульные повреждения органов, которые могут стать источником кровотечения в будущем. При наличии соответствующего оборудования для обследования пациента с травмой живота используют компьютерную томографию, которая позволяет детально изучить структуру и состояние внутренних органов, выявив даже небольшие повреждения и незначительное кровотечение. При подозрении на разрыв мочевого пузыря показана катетеризация – подтверждением диагноза является малое количество кровянистой мочи, выделяющейся через катетер. В сомнительных случаях необходимо проведение восходящей цистографии, при которой обнаруживается наличие рентгенконтрастного раствора в околопузырной клетчатке.
Одним из самых эффективных методов диагностики при травме живота является лапароскопия. В брюшную полость через небольшой разрез вводится эндоскоп, через который можно непосредственно увидеть внутренние органы, оценить степень их подтверждения и четко определить показания к операции. В ряде случаев лапароскопия является не только диагностической, но и лечебной методикой, при помощи которой можно остановить кровотечение и удалить кровь из брюшной полости.
Ушибы брюшной стенки, а также разрывы мышц и фасций лечатся консервативно. Назначается постельный режим, холод и физиотерапия. При крупных гематомах может понадобиться пункция или вскрытие и дренирование гематомы. Разрывы паренхиматозных и полых органов, а также внутрибрюшные кровотечения являются показанием к экстренной операции. Под общим наркозом выполняется срединная лапаротомия. Через широкий разрез хирург тщательно осматривает органы брюшной полости, выявляет и устраняет повреждения. В послеоперационном периоде при травме живота назначаются анальгетики, проводится антибиотикотерапия. При необходимости в ходе операции и в послеоперационном периоде выполняется переливание крови и кровезаменителей.
Травмы селезенки
, MD, US Army Reserve
Этиология
Классификация
Патофизиология
Клинические проявления
Проявления сильного кровотечения, включая геморрагический шок, абдоминальные боли и вздутие, обычно клинически очевидны. Незначительные кровотечение вызывают боли в левом верхнем квадранте брюшной полости, иногда иррадиирующие в плечо. У больных с необъяснимыми болями в левом верхнем квадранте брюшной полости, особенно при очевидности гиповолемии и шока, следует выяснить, не было ли у них недавно травмы. Повреждение селезенки следует заподозрить у пациентов с левосторонним перелом ребер.
Здравый смысл и предостережения
Уточните у пациентов с не имеющей явной причины болью в левом верхнем квадранте живота о недавних травмах (в том числе при занятиями контактными видами спорта) живота, особенно если имеются гиповолемия или шок.
Диагностика
Методы визуализации (ультрасонография, КТ)
Пациентам в стабильномсостоянии диагноз подтверждается при помощи КТ, если состояние пациентанестабильное, используются методы диагностики у постели больного (диагностикана месте): ультрасонография или диагностическая лапаротомия.
Лечение
Иногда хирургическое вмешательство или спленэктомия
В прошлом традиционным методом лечения травм селезенки была спленэктомия. По возможности спленэктомию следует избегать, особенно у детей, больных пожилого возраста и пациентов со злокачественными гематологическими заболеваниями, что поможет избежать постоянной чувствительности к бактериальной инфекции, повышающей риск развития генерализованного постспленэктомического сепсиса. Наиболее распространенным возбудителем является Streptococcus pneumoniae, но другие инкапсулированные бактерии, такие как виды Neisseria и Haemophilus, также могут быть причиной.
В настоящее время большинство повреждений селезенки с низкой степенью тяжести и многие повреждения с высокой степенью тяжести можно лечить без операции, даже у пожилых больных (т.е. > 55 лет). Гемодинамически стабильные больные, у которых нет других показаний к проведению лапаротомии (например, перфорации полого органа), могут находиться под наблюдением с контролем жизненно важных признаков и гематокрита. Потребность в переливании совместима с консервативным ведением, в частности при наличии сопутствующих повреждений (например, переломов длинных костей Переломы тела бедренной кости Переломы тела бедренной кости, как правило, происходят при воздействии большой силы и клинически очевидны. Лечение состоит в немедленном шинировании с вытяжкой, и в последующей открытой репозиции. Прочитайте дополнительные сведения ). Однако, должен быть предопределен порог трансфузии (обычно 2 единицы при изолированном повреждении селезенки), при превышении которого хирургическое вмешательство станет необходимым, что позволит избежать ухудшения состояния больного и летального исхода. В одном крупном травматологическом центре неудачные результаты при консервативном лечении составляли: 75% в течение двух дней, 88% в течение пяти дней и 93% в течение семи дней после травмы (1 Справочные материалы по лечению Повреждение селезенки обычно происходит в результате тупой абдоминальной травмы. У больных часто развиваются абдоминальные боли, иногда иррадиирующие в плечо, и болезненность при пальпации. Прочитайте дополнительные сведения ).
Больным со значительным непрекращающимся кровотечением (высокими потребностями и/или снижающимся гематокритом) показана лапаротомия. Иногда гемодинамически стабильным больным выполняется ангиография с избирательной эмболизацией кровоточащих сосудов.
Когда необходимо хирургическое вмешательство, кровотечение можно контролировать посредством наложения швов, применением местных гемостатиков (например, оксидированная целлюлоза, соединения тромбина, фибриновый клей) или выполнения частичной спленэктомии, что иногда нежелательно. Перенесшим спленэктомию больным необходимо введение пневмококковой вакцины; многие врачи также вакцинируют больных от Neisseria и Haemophilus spр.
Справочные материалы по лечению
Stassen NA, Bhullar I, Cheng JD: Nonoperative management of blunt hepatic injury: An Eastern Association for the Surgery of Trauma practice management guideline. J Trauma Acute Care Surg 73: S288-S293, 2012.
Ключевые моменты
Повреждение селезенки встречается часто и может произойти даже при минимальной травме, если селезенка исходно увеличена.
При стабильном состоянии диагноз подтверждают данными КТ. При нестабильном состоянии проводят диагностическую лапаротомию.
Чтобы избежать постоянно возрастающей чувствительности организма пациентов к бактериальным инфекциям (вследствие спленэктомии), следует по возможности лечить травмы селезенки без операции.
Лапаротомию или ангиографию с эмболизацией проводят при необходимости массивных постоянных переливаний крови и/или снижении гематокрита.
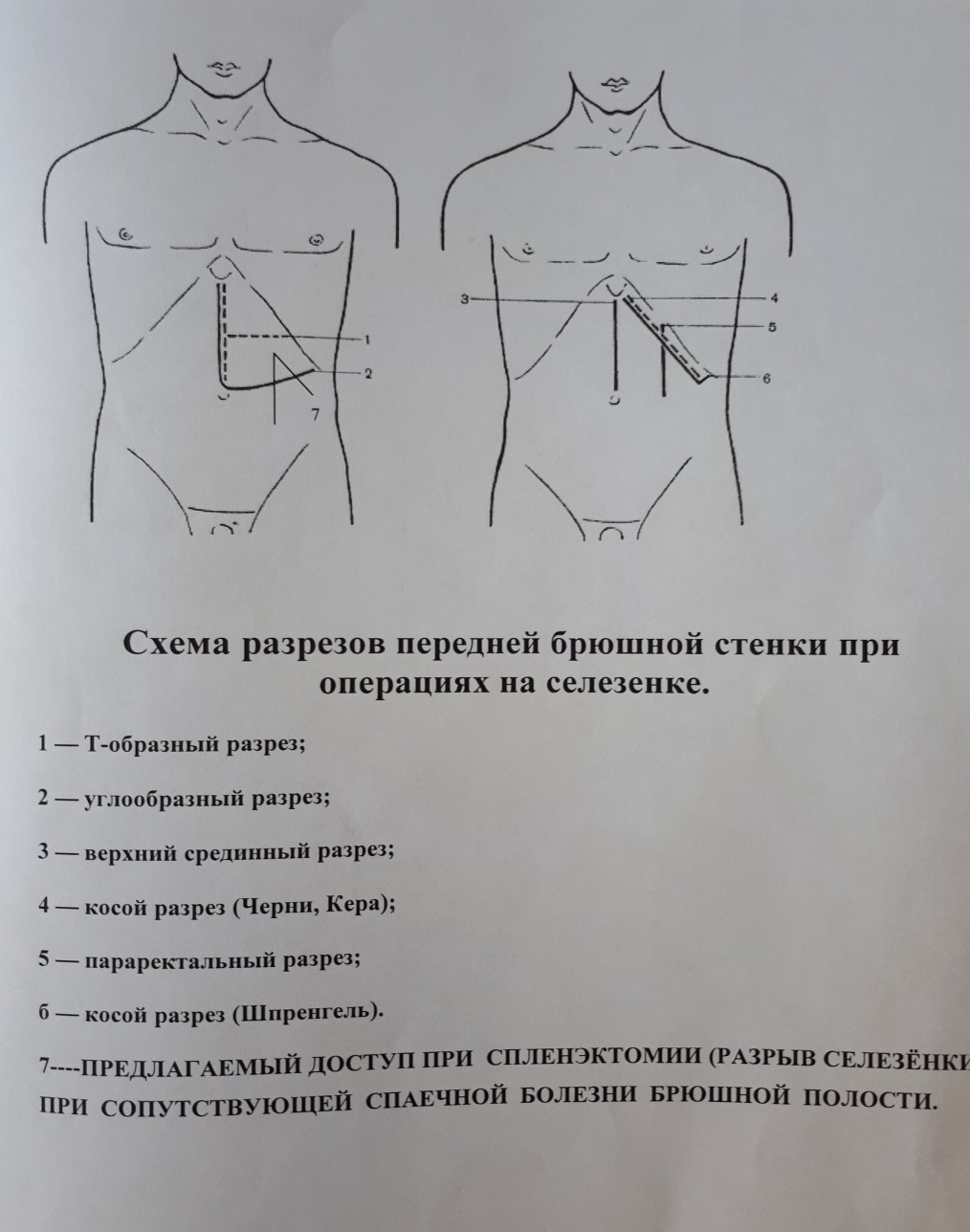
Метод выполнения спленэктомии при разрыве селезенки и наличии спаечной болезни брюшной полости
В БСМП внедрен новый метод оперативного лечения при разрыве селезенки.
Разрыв селезенки сопровождается опасным кровотечением, летальность при котором составляет от 5-45% особенно при массивных- разрывах и не своевременной диагностике. Частота разрывов селезенки колеблется от 0,5 до 12, 5%. Сквозь селезенку проходят крупные магистральные кровеносные сосуды. При разрыве селезенки объем кровопотери исчисляется литрами в минуту. Поэтому основная причина летального исхода для пострадавшего – это большая кровопотеря и геморрагический шок, при котором прекращается сердечная деятельность. После лечения разрыва селезенки (спленэктомии), возможны и другие осложнения – это посттравматические псевдокисты, абсцессы, панкреатит, тромбоцитоз. Хотя селезенка не относится к числу жизненно важных органов, однако она является основным источником лимфоцитов, продуцирует антитела, участвует в разрушении старых тромбоцитов и эритроцитов, выполняет функцию депо крови. К числу предрасполагающих факторов, повышающих вероятность повреждения селезенки, относятся недостаточно прочная тонкая капсула, полнокровие органа и его малая подвижность. С другой стороны, эти факторы несколько нивелируются тем, что селезенка защищена от внешних воздействий ребрами. Вероятность разрыва селезенки в результате травмы увеличивается при патологических процессах, сопровождающихся её увеличением и повышением рыхлости паренхимы. Кроме того, прочность селезенки в некоторой степени зависит от степени ее кровенаполнения, положение органа в момент травмы, фазы дыхания, наполнения кишечника и желудка. Чаще всего наблюдаются одномоментные разрывы селезенки с немедленным возникновением кровотечения в брюшную полость. Двухмоментные разрывы составляют около 13% от общего количества закрытых повреждений селезенки, временный период между моментом травмы и началом кровотечения в брюшную полость колеблется от нескольких часов до 1-2,5 недель. Причиной разрыва капсулы при уже имеющейся центральной или подкапсульной гематоме может быть физическое напряжение, чихание, кашель, ходьба, акт дефекации, поворот в постели и другие обстоятельства, вызывающие повышение давления в селезенке. Большинство разрывов селезенки небольшие, сопровождаются стертой симптоматикой и диагностируются лишь через несколько часов, когда состояние больного ухудшается из-за продолжающейся кровопотери и скопления достаточного количества крови в брюшной полости при двухмоментных повреждениях селезенки профузное кровотечение наблюдается чаще и клинические симптомы четче выражены.
Нами применен модифицирован параректальный доступ слева, который от традиционного параректального и Т-образного разреза отличается тем, что в проксимальном направлении он идет на 5-7 см параллельно левой реберной дуге. Данный доступ менее травматичный чем Т-образный и он позволяет наиболее оптимально выйти на ворота селезенки, произвести спленэктомию и адекватно санировать брюшную полость при имеющейся спаечной болезни брюшной полости. Исход заболевания – выздоровление.
Предложенный авторами оперативный доступ при разрыве селезенки у пациентов с сопутствующим диагнозом спаечная болезнь брюшной полости является оптимальным, так как он позволяет провести наиболее адекватную ревизию и санацию брюшной полости, что является основным во избежание часто возникающих различных тяжелых осложнений после спленэктомии. Поэтому при подобных клинических ситуациях он может быть применен в любом хирургическом отделении, так как не требуется для этого каких либо дополнительных средств.
Разрыв селезенки является опасным осложнением в абдоминальной хирургии, причиной которых могут быть как травма, так и различные заболевания. Летальность при этом осложнении, если не своевременно поставлен диагноз или возникли осложнения, после спленэктомии, особенно гнойные, остается высоким. Поэтому своевременное и адекватное лечение разрыва селезенки позволяет избежать этих осложнений и добиться выздоровления пациента. Учитывая это предлагаемый авторами оперативный доступ при разрыве селезенки у пациентов с сопутствующим диагнозом – спаечная болезнь брюшной полости является оптимальным и может быть применен в любом хирургическом отделении при подобных клинических ситуациях.
Кветко Владимир Владимирович ординатор хирургического отделения УЗ «ГКБСМП г. Гродно»,
Климович Иосиф Иосифович – профессор 2-й кафедры хирургических болезней ГрГМУ.