чем обрабатывать фимоз у ребенка после операции
Что такое фимоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Левченко И.И., детского хирурга со стажем в 5 лет.
Определение болезни. Причины заболевания
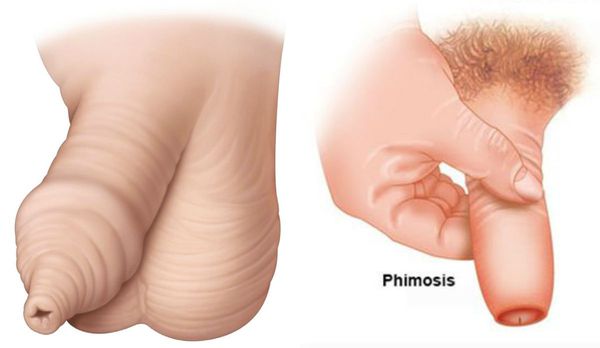
Фимоз (в пер. с греч. как «намордник») — это врождённое или приобретённое состояние, при котором сужение просвета крайней плоти препятствует полному раскрытию головки полового члена или делает этот процесс весьма болезненным. Иными словами, нарушается соотношение двух диаметров — головки члена и наружного кольца крайней плоти. [1]
Физиологический фимоз у детей
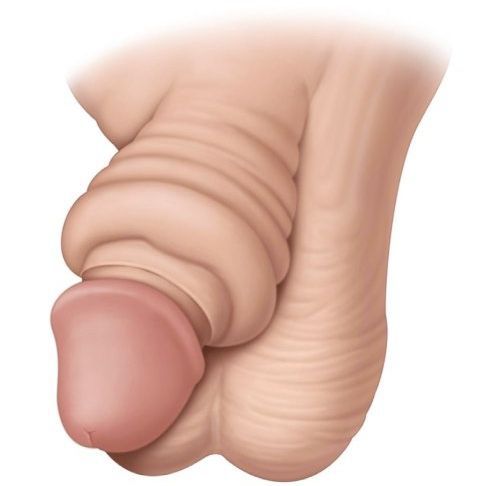
Изначально младенцы рождаются со срощенной головкой и крайней плотью — это вполне нормально. Такая особенность строения выполняет защитную функцию: не даёт инфекционным агентам из внешней среды проникнуть в мочеполовые пути через наружное отверстие уретры, а также защищает от травм.
Фимоз можно считать физиологическим явлением у мальчиков до пяти лет. К этому возрасту он, как правило, проходит самостоятельно. [10] Но иногда физиологический фимоз вызывает такие проблемы, как парафимоз и другие осложнения.
Механизм развития фимоза, как патологии, до конца неясен, но врачи выделяют основную группу факторов, которые чаще всего приводят к сужению крайней плоти. К ним относятся: [8]
Также фимоз может возникнуть при отсутствии половой жизни во взрослом возрасте. Так, если головка полового члена всегда прикрыта в связи с отсутствием сексуальной активности (особенно при тяжёлой форме эректильной дисфункции с отсутствием спонтанных эрекций), то в смегме размножаются бактерии, что в дальнейшем приводит к формированию рубцового фимоза, при котором внутренний листок крайней плоти прирастает к головке.
Симптомы фимоза
К признакам фимоза относятся:
При выраженном фимозе возникают жалобы на нарушение мочеиспускания: беспокойство, болезненное напряжение и затруднение во время испускания мочи, раздувание крайней плоти. Иногда отмечается наличие страха перед мочеиспусканием.
При присоединении воспалительного процесса появляются:
В чём опасность фимоза у взрослых
У взрослых мужчин сужение просвета крайней плоти становится причиной возникновения болей во время полового акта, преждевременного семяизвержения и снижения интенсивности сексуальных ощущений. Иногда пациенты с фимозом жалуются на снижение потенции, которое связанно с психологической реакцией мужчины на боль при половом контакте.
Если фимоз развился на фоне дерматологических заболеваний, то в области головки полового члена появля ются бледные участки рубцевания с атрофированной кожей. Это сопровождается чувством стянутости, зуда, наличием микротрещин и воспалением наружного листка крайней плоти.
Патогенез фимоза
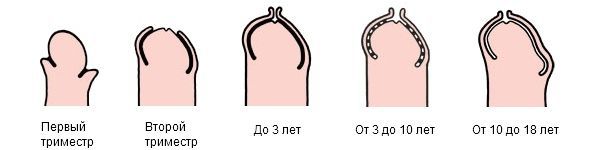
На седьмой неделе эмбриогенеза уретральные складки срастаются вдоль задней поверхности полового члена, образуя уретральную борозду, которая затем трансформируется в уретру — мочеиспускательный канал. После этого происходит формирование крайней плоти, которая возникает в связи разрастанием эпителия. Он наползает на головку полового члена с двух сторон, после чего обе части плоти срастаются в области уздечки, образуя внутренний и наружный лист крайней плоти.
При этом внутренний листок эпителиально склеен с головкой. В срощенном состоянии эти две части полового члена находятся на протяжении первых лет жизни малыша. [2]
После рождения эпителий внутреннего листка постепенно ороговевает и отслаивается. Сальные железы, расположенные во внутреннем листе крайней плоти, с 3-4 месяца жизни малыша или ранее начинают выделять смегму — специальное вещество, которое позволяет крайней плоти с лёгкостью скользить по головке. С её помощью сращение головки и крайней плоти разделяется.
К периоду полового созревания, т. е. к 11-15 годам, головка члена в 62,9-73,7 % случаев выводится полностью.
При нормальном взаимоотношении между головкой полового члена и полостью крайней плоти последняя сохраняет свою эластичность и растяжимость. При этом признаки рубцевания и лихенизации отсутствуют.
Врождённый фимоз развивается ещё на этапе формирования крайней плоти. Он связан с недоразвитием плоти, при котором эпидермис изменён незначительно, а также со склеротическим процессом — атрофией эпидермиса.
В основе приобретённого фимоза важную роль играет воспалительный фактор, который приводит к пролиферации (разрастанию) эпидермиса.
Классификация и стадии развития фимоза
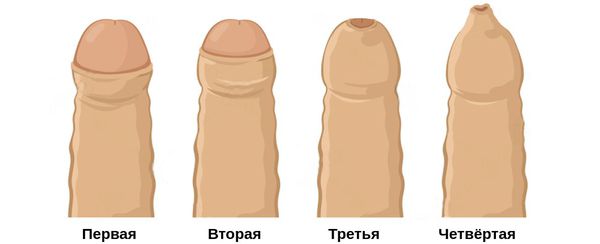
Различают четыре степени фимоза:
Если фимоз развился со временем в результате бурного роста половых органов (когда диаметр головки становится больше, чем крайняя плоть), то обычно речь идёт о 1-2 степени заболевания. Если же фимоз сохраняется у взрослого мужчины с детства, то обычно он соответствует признакам 3-4 степени.
В зависимости от механизма возникновения фимоза выделяют четыре вида заболевания:
С возрастом первые три вида фимоза при условии должного ухода, аккуратной разработки крайней плоти (её оттягивания, «гимнастики») и соблюдения правил гигиены могут разрешиться безоперационнно:
Рубцовый фимоз также можно рассматривать, как физиологическую норму, так как большинство случаев его проявлений исчезают к двум годам. Однако, если ситуация усугубляется резким сужением кольца крайней плоти, появлением болей и воспаления, если ребёнок начинает жаловаться на проблемы при мочеиспускании, то необходимо вмешательство врача-уролога. Без своевременного устранения фимоза ситуация может быстро обостриться, в результате чего будет необходима операция.
Осложнения фимоза
Может ли физиологический фимоз вызвать проблемы у мальчиков
Осложнения фимоза у детей, требующие медицинской помощи:
Застоявшаяся смегма в полости крайней плоти может сгущаться, а в случае присоединения инфекции — разлагаться, вызывая воспаление головки полового члена (баланопостит). В единичных случаях это может привести к развитию рака. [3]
За счёт этого давление мочи во время мочеиспускания повышается, что приводит к развитию воспалительных процессов почек, мочевого пузыря и простато-везикулярного комплекса, обратному току мочи по мочеточникам и уретерогидронефрозу. Постоянное напряжение брюшного пресса из-за затруднённого мочеиспускания может стать причиной развития грыж (паховых и пупочных), водянки яичка и выпадения прямой кишки. [2]
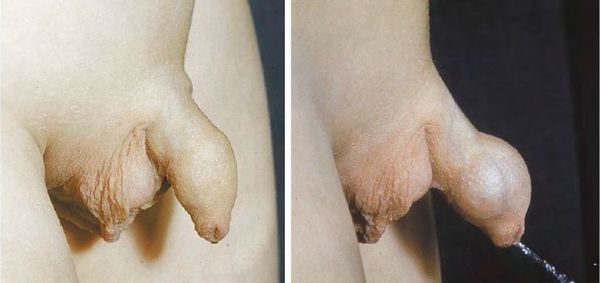
Парафимоз проявляется острой болью в ущемлённой головке, её увеличением, отёком и посинением. Такое состояние требует неотложной помощи, в противном случае оно может привести к некрозу головки полового члена. Для этого необходимо выполнить продольное рассечение крайней плоти или иссечение её листков. Такие операции проводятся под местной анестезией, у подростков 14-17 лет и детей более младшего возраста — под общим наркозом.
Баланит и баланопостит являются следствием воспаления головки и крайней плоти полового члена. Для них характерны боль, жжение, покраснение и зуд в области головки. Данный заболевания, как и инфекционные осложнения, могут статьи причиной уретрита — воспаления мочеиспускательного канала. Уретрит сопровождается болезненными испусканиями мочи с чувством рези, причём позывы к мочеиспусканию возникают довольно часто из-за раздражения нервных окончаний уретры. Лечится уретрит медикаментозно, но при наличии фимоза он может возникать снова и снова.
Синехия крайней плоти — это сращение головки полового члена с его крайней плотью. Такое осложнение развивается из-за их длительного тесного контакта и зачастую появляется при 3-4 степени фимоза. Прочность и площадь участка сращения зависят от продолжительности такого близкого «соседства». Лечится синехия преимущественно оперативно. [9]
Диагностика фимоза
Для подтверждения диагноза «Фимоз» в первую очередь требуется обратиться к урологу, который проведёт визуальный осмотр и пальпацию. В качестве дополнения можно обратиться за консультацией к другим врачам:
При имеющейся клинической картине фимоза лабораторное обследование, как правило, не проводится.
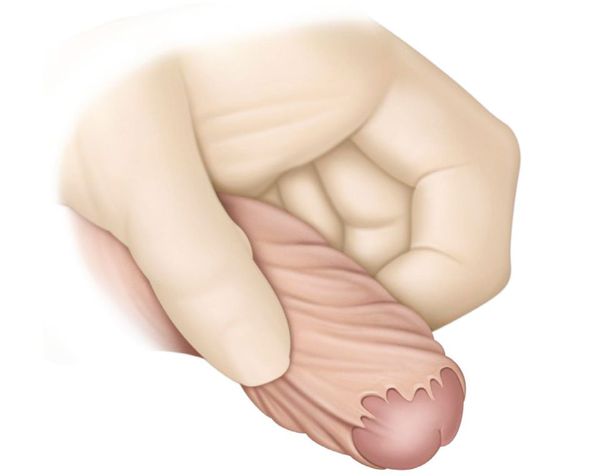
Для оценки степени сужения крайней плоти и состояния её полости не стоит полностью обнажать головку полового члена. Такая манипуляция не имеет смысла с точки зрения диагностики, резко болезненна и очень вредна. При её грубом и небрежном проведении возможен полный или частичный отрыв и надрыв крайней плоти, а в дальнейшем образуется большой кожный дефект, с которым в основном связаны все проблемы лечения. [5] К тому же насильственное надрывание и растягивание крайней плоти приводит к психотравматизации в 100% случаев, даже несмотря на ранний возраст пациента (3-5 лет). Поэтому родителям не стоит выводить головку полового члена ребёнка самостоятельно, в домашних условиях.
В качестве дополнительных мер, но уже в тех случаях, когда требуется плановое оперативное вмешательство, перед госпитализацией рекомендуется сдать общий и биохимический анализ крови, общий анализ мочи, кровь на реакцию Вассермана, а также отделяемое из уретры на бактериальное исследование. Последнее исследование проводится в крайне редких случаях, оно показано взрослым и подросткам 15-17 лет в случае, если ранее у пациентов было обнаружено заболевание, передающееся половым путём.
При сужении просвета уретры дополнительно по показаниям назначают уретроскопию и ультразвуковое исследование мочевыводящих путей.
Дифференциальная диагностика фимоза проводится в основном по визуальным клиническим проявлениям с такими состояниями, как синехии крайней плоти, короткой уздечкой полового члена, меатостеноз (сужение наружного отверстия уретры), парафимоз, баланопостит, остроконечными кондиломами полового члена и фибропластической индурацией полового члена (болезнью Пейрони).
Лечение фимоза
Немедикаментозное лечение
Физиологический фимоз можно устранить без оперативного лечения. [4] Наиболее приемлемым методом является постепенное щадящее растяжение крайней плоти. Лечение фимоза у детей можно проводить, начиная с шести месяцев.
В основе устранения фимоза бескровным методом лежат два принципа. [7]
Первый принцип — медленное воздействие на зауженную полость крайней плоти. Лечение проводится поэтапно, может длиться от 3-5 месяцев до нескольких лет. В ходе таких мероприятий головка полового члена в идеале открывается к началу полового созревания, т. е. к 12-15 годам. Данные сроки обусловлены гормональными перестройками в организме мальчика.
Второй принцип — максимально щадящее растяжение крайней плоти, при котором недопустимы даже минимальные травмы (разрывы, трещины) суженного участка. Каждая процедура рассчитана на динамическое раскрытие полости крайней плоти на 1-2 мм от исходного состояния. Для того чтобы улучшить растяжение плоти, перед процедурой пациенту стоит в течение 10-15 минут полежать в ванночке с отварами ромашки, череды, чистотела или календулы. Благодаря этому кожа распаривается, легче тянется и меньше травмируется. После ванночки манипуляции по растяжению следует выполнять не меньше 15 минут. Затем крайнюю плоть следует обработать детским кремом, левомеколью, мазью ELMA 5% или солкосерилом — они помогают зарастать возникающим микронадрывам. В конце процедуры ребёнок должен несколько минут полежать на спинке без памперсов и нижнего белья.
Первоначально данные процедуры выполняются врачом, который обязан показать технику подобных манипуляций родителям. В дальнейшем лечение сводится к ежедневному выполнению родителями рекомендаций доктора и врачебному контролю за динамикой процесса смещения крайней плоти раз в 3-6 месяцев.
Указанные принципы являются весьма эффективным способом лечения физиологического фимоза. Благодаря им головка полового члена спустя 2-3 месяца открывается наполовину в 91 % случаев. В целом успешность лечения по такой методике зависит от того, как регулярно проводятся процедуры.
Также при лечении фимоза используют кольца и бандажи, которые воздействуют на растяжение крайней плоти и фиксируют её форму. [10]
Медикаментозная терапия
Данный метод лечения предполагает регулярное и продолжительное применение кортикостероидных мазей. Они наносятся на крайнюю плоть и головку полового члена для увеличения эластичности ткани и улучшения её растяжимости.
Также при фимозе показан приём глюкокортикоидов. Они предназначены для снижения отёка и воспаления, ускорения заживления микротрещин, подавления активности образования соединительной ткани.
Самые эффективные мази для борьбы с фимозом — клобетазол 0,05 %, бетаметазон 0,05 %, преднитоп 0,25 %, гель дигидротестостерона 2,5 %.
Физиотерапия
К методам физиотерапевтического лечения относятся: [11]
Оперативное лечение
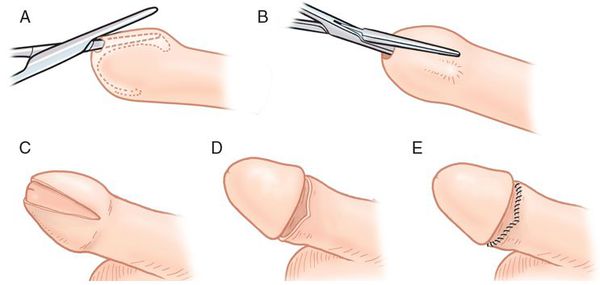
Круговое иссечение крайней плоти показано в случае рубцового фимоза. При этом крайняя плоть может быть удалена частично (иссечение по границе фиброзных изменений) или полностью — частичное или полное обрезание. У детей оно проводится под общим наркозом, а у взрослых под местной анестезией. [6] Осложнения после обрезания встречаются редко. Иногда на половом члене образуются кровоподтёки, но со временем они проходят. [12]
Другие методы пластики крайней плоти:
Лечение фимоза лазером
Такой способ лечения фимоза называется фотодеструктивным методом. С помощью лазера врач иссекает и удалят патологическую ткань. Луч, направляемый на плоть, имеет температуру до 300 ℃. Попадая на ткань, происходит её испарение, или вапоризация.
Операция длится примерно 20 минут, включая саму процедуру, подготовку документов и выписку. Лазерный луч быстро запаивает сосуды, ткани при этом не травмируются, и не происходит потеря крови.
Лечение фимоза народными методами
Эффективность и безопасность народных методов научно не доказана. Фимоз с возрастом часто проходит самостоятельно, что подкрепляет заблуждения об эффективности альтернативной медицины.
Реабилитация
После операции требуется:
Прогноз. Профилактика
С возрастом при должном уходе, аккуратной разработке крайней плоти и соблюдении правил гигиены физиологический, а также гипертрофированный и атрофический фимоз может разрешиться безоперационно, естественным способом.
При своевременном обнаружении и лечении заболевания прогноз также весьма благоприятный. Само лечение обычно проходит достаточно быстро и легко, после чего пациенты, как правило, даже не вспоминают о том, что у них была данная проблема.
Как показывает собственная практика лечения детей с фимозом, после консервативной терапии заболевание чаще всего разрешается благополучно:
Интересно, что причинами фимоза у детей, которым требовалось оперативное лечение, стали:
В связи с этим важно понимать, что нельзя пытаться резко, самостоятельно растянуть крайнюю плоть, так как это может привести к образованию рубцовой деформации.
Для профилактики фимоза необходимо:
Для предупреждения развития фимоза у детей врачи советуют:
Однако из-за того, что в ряде случаев развитие фимоза связано с генетической предрасположенностью, абсолютных мер по профилактике фимоза не существует.
Как делают обрезание у детей
Выполнение циркумцизио у новорожденных и детей старшего возраста технически легче, чем у подростков и взрослых, потому что половой член еще относительно недоразвит и крайняя плоть менее васкуляризирована, в результате чего отпадает необходимость наложения швов и снижается риск развития осложнений, а заживление происходит значительно быстрее. Главный недостаток рутинного обрезания в детском возрасте – это невозможность ребенка сознательно принять решение о необходимости выполнения операции. Процедура обрезания может быть отложена на более поздний срок, когда мальчик может сам оценить все преимущества и недостатки циркумцизио и решить, необходима ли ему процедура. Обрезание по медицинским показаниям не имеет возрастных ограничений.
Условия выполнения обрезания
Перед выполнением циркумцизио врач оценивает состояние здоровья ребенка: проводит полный осмотр, собирает анамнез жизни и заболеваний. Для исключения наличия у ребенка инфекции, назначаются рутинные анализы (анализы крови и мочи). Лабораторные исследования могут выполняться при поступлении в клинику или амбулаторно за 2-3 дня до операции. Врач интересуется тем, как протекала беременность и нормально ли развивается ребенок. Новорожденному может выполняться обрезание только в том случае, если ребенок родился доношенным и нет каких-либо медицинских противопоказаний. Например, желтуха или гематологические нарушения являются противопоказаниями к обрезанию. Гипоспадия, эписпадия и другие врожденные пороки половых органов также являются противопоказаниями, так как в будущем крайняя плоть может быть использована для выполнения реконструктивной операции.
Информированное согласие
Процедура циркумцизио выполняется только в случае подписания родителями или опекунами информированного согласия. Перед тем как подписать документ с родителями беседуют врач-хирург и врач-анестезиолог, они предоставляют родителям полную информацию о том, как делают обрезание у детей, как подготовиться к обрезанию, как будет протекать операция и анестезия, какие существуют риски и осложнения процедуры и др. Врач может ответить на любые интересующие родителей вопросы. Получив полную информацию о предстоящей операции, родители должны подписать информированное согласие.
Подготовка к обрезанию
Как правило, обрезание – это операция одного дня, выполняемая в амбулаторных условиях, т.е. утром происходит госпитализация, выполняется циркумцизио, а через несколько часов ребенок с родителями может отправляться домой.
Утром перед процедурой родители должны провести гигиеническую обработку полового члена и промежности ребенка. С собой необходимо иметь чистые подгузники для маленьких детей или чистые плотно сидящие трусы для детей старшего возраста. От прибытия в клинику до выполнения операции может пройти один-два часа, необходимые для оформления документов. Это время родители с детьми проводят в комнате ожидания.
Если планируется выполнение процедуры под общей анестезией, родители должны помнить, что в день операции запрещается кормить ребенка. Последний прием пищи допускается вечером накануне операции, а в день операции маленьким детям разрешается сделать несколько глотков воды. Если обрезание выполняется под местной анестезией кормить и поить ребенка разрешается и в день операции, но не менее чем за час до процедуры.
Анестезия при обрезании
Несмотря на широко распространенное мнение о том, что новорожденные не так сильно ощущают боль, обрезание требует обезболивания. У новорожденных детей для обезболивания может использоваться анестезирующий крем или выполняться местная блокада нервов полового члена. Однако, чаще используется общая анестезия. Циркумцизио у детей старшего возраста должно выполняться под общей анестезией, потому что она позволяет не только нивелировать болевые ощущения, но и предотвратить развитие выраженного психо-эмоционального стресса у ребенка. Более подробную информацию о методах обезболивания вы сможете найти в статье «Обрезание – больно ли?».
Как делают обрезание у детей – что происходит во время операции?

Пенис, низ живота и бедра трижды обрабатывается повидон йодом. В случае наличия у ребенка аллергии на йодсодержащие препараты, кожу обрабатывают спиртом или другими антисептическими средствами, имеющимися в клинике.
Далее хирург и ассистент укрывают операционное поле стерильным бельем, оставляя открытым лишь рабочую область.
Растягивание и ретракция крайней плоти, разделение синехий
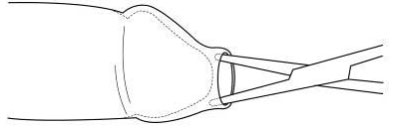
У новорожденных и детей младшего возраста крайняя плоть припаяна к головке полового члена синехиями – это так называемый физиологический фимоз. Перед выполнением обрезания хирург должен разделить синехии. В случае патологического фимоза перед ретракцией препуция и разделением синехий хирург растягивает препуциальное кольцо с помощью щипцов, как показано на рисунке.
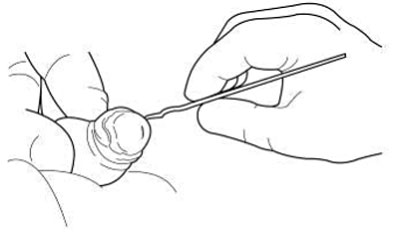
После дилатации препуциального кольца хирург аккуратно оттягивает крайнюю плоть по направлению к основанию полового члена и разделяет синехии специальным тупым зондом.
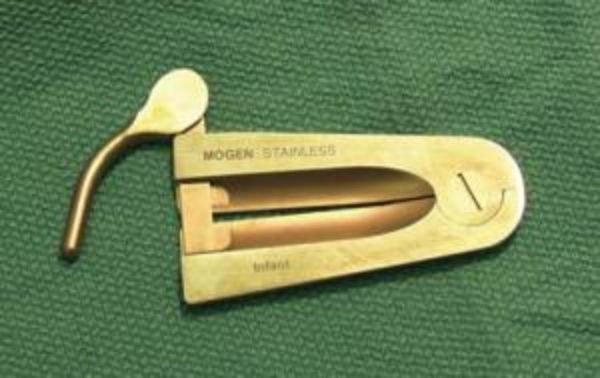
Метод обрезания
После разделения спаек и освобождения головки хирург приступает непосредственно к обрезанию. У новорожденных и детей чаще всего применяются следующие методики:
Подробную информацию о том, как делают обрезание у детей, методах обрезания, их преимуществах и недостатках вы найдете в статье «Операция обрезания».
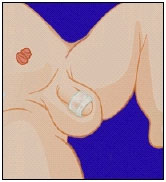
Наложение послеоперационной повязки
В конце операции на половой член накладывается стерильная повязка. Вне зависимости от метода обрезания, способ наложения повязки является стандартным. Сначала пенис оборачивается стерильной марлевой повязкой, пропитанной вазелином, а поверх сухим стерильным битом, который фиксируется пластырем. Важно не накладывать слишком тугую повязку, для предотвращения нарушения кровоснабжения головки полового члена.
Повязка накладывается не более чем на 48 часов и удаляется в клинике или в поликлинике по месту жительства. Если через 48 часов повязка отошла самостоятельно, повторного накладывания не требуется, в клинику можно не обращаться. Нередко у новорожденных повязка может отойти самостоятельно уже при первой смене подгузника, в этом случае необходимо наложить повязку повторно, родители могут сделать это самостоятельно.
Через 48 часов после обрезания послеоперационная ранка частично заживает и повязка уже не нужна. Если повязка сухая, ни в коем случае не стоит пытаться снять ее принудительно, так как это может вызвать боль и кровоточивость. Предварительно перед снятием повязки ее можно смочить жидким стерильным вазелином, что облегчит ее отхождение.
Послеоперационный период
Сразу после обрезания ребенок будет находиться в палате для послеоперационного наблюдения, где врачи будут следить за его общим состоянием, функциями организма (дыханием, сердцебиением и др.). Особенно важно добиться полного восстановления сознания и стабилизации состояния ребенка в случае выполнения операции под общей анестезией или с использованием седативных препаратов.
Первые несколько дней после операции может сохраняться припухлость и покраснение головки полового члена. Покраснение основания пениса и области живота должно вызывать у родителей беспокойство, в этом случае необходимо обратиться к врачу.
Первое купание допускается через 24-48 часов после операции, при этом можно, не опасаясь, полностью погружать половой член в воду. В первый день после циркумцизио можно обтирать ребенка мокрой губкой или полотенцем.
Первые несколько дней ребенок может испытывать дискомфорт или умеренную боль. В этом случае нестероидные противовоспалительные средства, такие как парацетамол, помогут легко справиться с болевым синдромом.
Рассасывающиеся швы отпадают самостоятельно к 7-10 дню после операции. Если процесс рассасывания швов затянулся более чем на 10 дней, необходимо обратиться к врачу.