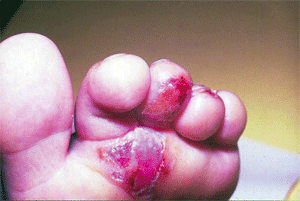
чем мыть ноги при грибке ногтей и стопы
Средства и методы дезинфекции при микозах стоп
Микозы стоп в настоящее время являются актуальной дерматологической проблемой. Помимо лечения, важную роль играют методы их профилактики. Личная профилактика зависит от гигиенических навыков больного и умения предотвратить заражение грибковой инфекцией или реинфекцию после проведенной терапии. Больному следует тщательно вытирать ноги после водных процедур, особенно между пальцами. Обязательным условием является наличие специального полотенца для ног. При наличии микоза стоп полотенце для вытирания кожи после мытья применяется однократно. В этом случае лучше использовать одно¬разовые бумажные салфетки или полотенца. В домашних условиях следует регулярно обрабатывать мочалки, губки, ножницы моющими средствами (Гигиена, Пемолюкс, Комет, Белизна, АС и др.). Посещать бассейны, бани, душевые, пляжи следует в индивидуальной синтетической обуви. В гостях лучше использовать собственную обувь или тапочки. Следует избегать использования тесной обуви и обуви, вызывающей постоянную потливость стоп. При любых микротравмах стоп их следует тщательно обрабатывать антисептиком.
Для профилактики потливости используют дезодорирующие препараты и антиперспиранты. Повышенная потливость при микозах стоп зачастую сопровождается неприятным запахом, исходящим от больного. Это нередко связано с вегетососудистыми расстройствами. Уменьшают потливость ванночки с перманганатом калия и корой дуба. Можно использовать присыпки, содержащие квасцы алюминия, тальк, оксид цинка, дерма-тол (5—10%), борную кислоту (2—3%). Снижают потливость паста Теймурова и уротропин.
Хорошо устраняет потливость кожи стоп формагель. Перед использованием препарата ноги следует тщательно вымыть и высушить полотенцем. Формагель наносят тонким слоем в область подошв и межпальцевых складок. Экспозиция не более 20 мин. Затем препарат смывают теплой водой. Одной процедуры достаточно для снижения потливости кожи на 7—12 дней. При резко выраженной потливости процедуру проводят 2—3 дня подряд.
Существуют официальные присыпки, обладающие антимикотическим и дезодорирующим эффектом. Это борозин, батрафен, кандид, амиказол, толмицен. Присыпки наносят на чистую и сухую кожу 2—3 раза в день. Хорошим дезодорирующим эффектом обладает спрей-пудра дактарин. После завершения лечения микоза стоп желательно использовать дезодоранты для ног, выпускаемые парфюмерной промышленностью — деоконтроль, Fluides, FootSpray, DryDry, Gehwol, Scholl и многие др.
кипячение хлопчато-бумажных носков, гольф, колгот;
раствор формалина 20—40%;
раствор уксусной кислоты 40%;
раствор хлогексидина биглюконата 1%;
влажные дезинфицирующие салфетки;
специальные спреи (горостен, микостоп и др.);
противогрибковые носки, стельки, тапочки;
дезинфицирующее устройство «Тимсон». Хлопчатобумажные носки, гольфы, колготы кипятят в течение 15—20 минут в стиральном порошке или мыле.
При использовании жидких средств для дезинфекции обуви берут ватный или марлевый тампон. Смачивают его растворами формалина/уксусной кислоты/хлоргексидина биглюконата. Обувь со стельками тщательно протирают изнутри. Использованный тампон кладут в носок обуви и герметически упаковывают ее в полиэтиленовый пакет. Экспозиция 3 суток в теплом месте (дезинфектант действует активнее). Потом обувь проветривают до исчезновения запаха, обычно в течение 6—12 часов.
Влажные дезинфицирующие салфетки являются безопасным и гипоаллергенным кожным антисептиком. Ими можно обрабатывать ступни и обувь. Эти салфетки удобно использовать тем, кому приходится надевать тапочки, выданные в солярии, сауне или бане. Противогрибковые салфетки обеспечивают такую же защиту от заражения, как и другие дезинфицирующие средства. Их можно применять также детям.
Разработаны и внедрены в практику противогрибковые носки, стельки, тапочки. Так, носки противогрибковые с антимикробной пропиткой препаратом «Санитайзед» рекомендуют мужчинам, ведущим активный образ жизни, при повышенной потливости ног и неприятном запахе от них, при длительном ношении плохо вентилируемой обуви (спортсмены, водители, военнослужащие, строители, работники производства и сельского хозяйства).
Противогрибковые носки «Гигиена-Грибок» и стельки «Гигиена-Термос» рекомендуется использовать одновременно. Их ткань имеет антимикробную и противогрибковую пропитку.
Устройство для противогрибковой обработки обуви «Тимсон» оказывает выраженное фунгицидное действие. Прибор вставляется в каждый носок обуви и включается на 6—12 часов. Обувь высушивается при температуре 60—70 °С и дополнительно обрабатывает изнутри ультрафиолетом.
Для успешной диагностики и лечения микоза стоп необходимо обратиться на приём к врачу специалисту – дерматологу СПб ГБУЗ КВД №4.
Микоз стоп, онихомикоз: оптимальная программа лечения
Под термином «микоз стоп» понимают микотическое поражение кожи и ногтей стоп любой природы. Как правило, микоз стоп вызывается дерматофитами: трихофитоном красным (Tr. rubrum), трихофитоном интердигитальным (Tr. interdigitale), эпидермофитоном паховым (E. floccosum). Частота поражения стоп, обусловленная различными дерматофитами, широко варьирует: 70—95% случаев приходится на Tr. rubrum, от 7 до 34% — на Tr. interdigitale и лишь 0,5—1,5% — на E. floccosum [1].
Клинически поражения протекают однотипно. Местом первичной локализации патогенного гриба служат, за редким исключением, межпальцевые складки; при прогрессировании микотического процесса поражение выходит за их пределы. Различают несколько клинических форм микоза стоп.
Стертая форма (выделена Л.Н.Машкиллейсоном) почти всегда служит началом микоза стоп. Клиническая картина скудная: отмечаются небольшое шелушение в межпальцевых складках (нередко — в одной), иногда мелкие поверхностные трещины. Ни шелушение, ни трещины не доставляют больному никаких беспокойств, поэтому стертая форма чаще выявляется при осмотре пациента врачом.
Сквамозная форма проявляется шелушением, преимущественно в межпальцевых складках и на боковых поверхностях подошв. Признаки воспаления обычно отсутствуют. Изредка присоединяется гиперемия кожи, сопровождающаяся зудом. Кожа подошв застойно гиперемирована и лихенифицирована; диффузно утолщенный роговой слой придает ей лаковый блеск; кожный рисунок усилен; поверхность сухая, покрыта (особенно в области кожных борозд) мелкими пластинчатыми чешуйками (рис. 1). Поражение может захватывать межпальцевые складки, пальцы, боковые и тыльные поверхности стопы; закономерно вовлечение в микотический процесс ногтей. Субъективно больной каких-либо беспокойств не испытывает. Данную форму предложено [2] обозначать как классическую форму руброфитии стоп.
Гиперкератотическая форма проявляется сухими плоскими папулами и слегка лихенифицированными нуммулярными бляшками синюшно-красноватого цвета, расположенными обычно на сводах стоп. Поверхность высыпаний (особенно в центре), покрыта различной толщины наслоениями чешуек серовато-белого цвета; границы их резкие; по периферии — бордюр отслаивающегося эпидермиса; при внимательном осмотре можно заметить единичные пузырьки. Высыпания, сливаясь, образуют диффузные очаги крупных размеров, которые могут распространиться на всю подошву, боковые и тыльные поверхности стоп (рис. 2). При локализации на межпальцевых складках эфлоресценции могут занимать боковые и сгибательные поверхности пальцев, покрывающий их эпидермис приобретает белесоватый цвет. Наряду с такими шелушащимися очагами встречаются гиперкератотические образования по типу ограниченных или диффузных омозолелостей желтоватого цвета с трещинами на поверхности. Клиническая картина сходна с таковой при псориазе, тилотической экземе и роговых сифилидах. Субъективно отмечаются сухость кожи, умеренный зуд, иногда болезненность. Сквамозная и гиперкератотическая формы часто сочетаются (сквамозно-гиперкератотическая форма).
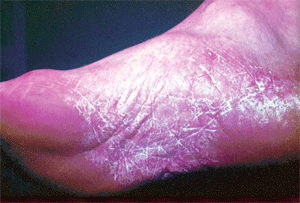 | 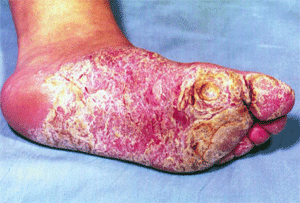 |
| Рис. 1. Сквамозная форма микоза стоп | Рис. 2. Гиперкератотическая форма микоза стоп |
Интертригинозная форма микоза стоп клинически сходна с банальной опрелостью (лат. intertrigo — «опрелость»). Чаще поражаются межпальцевые складки между III и IV, IV и V пальцами. Кожа складок насыщенно-красная, отечная, присоединяются мокнутие и мацерация, нередко — эрозии и довольно глубокие и болезненные трещины (рис. 3). От банальной опрелости интертригинозный микоз отличают округлые очертания, резкие границы и белесая бахромка по периферии отслаивающегося эпидермиса. Обнаружение мицелия при микроскопическом исследовании патологического материала помогает поставить окончательный диагноз. Субъективно отмечаются зуд, жжение, болезненность.
Дисгидротическая форма проявляется многочисленными пузырьками с толстой покрышкой. Преимущественная локализация — своды стоп. Высыпания могут захватывать обширные участки подошв, а также межпальцевые складки и кожу пальцев; сливаясь, они образуют крупные многокамерные пузыри, при вскрытии которых возникают влажные эрозии розово-красного цвета. Обычно пузырьки располагаются на неизмененной коже; при нарастании воспалительных явлений присоединяются гиперемия и отечность кожи, придавая этой разновидности микоза стоп сходство с острой дисгидротической экземой. При угасании воспаления в крупном очаге дисгидротического микоза на своде стопы формируются 3 зоны: центральная представлена гладкой кожей розово-красного цвета с синюшным оттенком и немногочисленными тонкими чешуйками, в средней зоне на гиперемированном и слегка отечном фоне превалируют многочисленные эрозии с отделением скудной серозной жидкости, а по периферии преобладают везикулы и многокамерные пузыри. Субъективно отмечается зуд.
 | 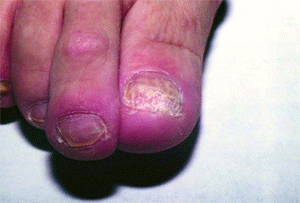 |
| Рис. 3. Интертригинозная форма микоза стоп | Рис. 4. Атрофическая форма онихомикоза |
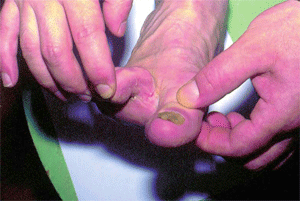
Непременный спутник микоза стоп — поражение ногтей (онихомикоз). В отечественной микологии различают 3 типа онихомикоза: нормо-, гипер- и атрофический (онихолитический). В 1-м случае изменяется лишь окраска ногтей (в их латеральных отделах появляются пятна и полосы от белого до охряно-желтого цвета, постепенно весь ноготь меняет окраску, сохраняя блеск и неизмененную толщину), во 2-м присоединяется нарастающий подногтевой гиперкератоз (ноготь теряет блеск, становится тусклым, утолщается и деформируется вплоть до образования онихогрифоза, частично разрушается, особенно с боков; нередко больные испытывают боль при ходьбе). Для онихолитического типа заболевания характерны тусклая буровато-серая окраска пораженной части ногтя, ее атрофия и отторжение от ложа; обнаженный участок покрыт рыхлыми гиперкератотическими наслоениями; проксимальная часть ногтя долго остается без существенных изменений (рис. 4).
В основу принятой за рубежом классификации онихомикоза положен топический критерий — локализация микотического процесса в ногте: дистальный онихомикоз с пахионихией или онихолизисом; латеральный с онихолизисом, гипертрофией или формированием поперечных борозд; проксимальный; тотальный. Кроме того, выделяют белый поверхностный онихомикоз (микотическая лейконихия), характеризующийся опалово-белыми пятнами у заднего валика ногтя, а затем — по всей его поверхности. Подобный онихомикоз типичен для ВИЧ-инфицированных. Поражение ногтей происходит не одновременно; у одного и того же больного возможны различные варианты онихомикоза (рис. 5, 6).
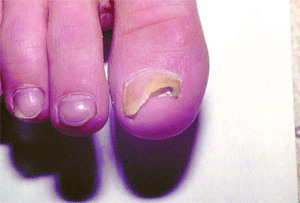 | 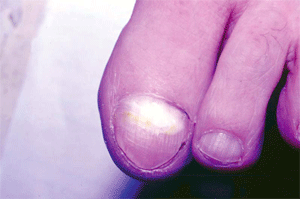 |
| Рис. 5. Дистально-латеральная форма онихомикоза | Рис. 6. Проксимальная форма онихомикоза |
Обострение экссудативного интертригинозного или дисгидротического микоза стоп способно привести (в зависимости от вида гриба) к острой эпидермофитии или острой руброфитии, которые можно рассматривать как проявления высокой сенсибилизации к грибам-возбудителям [3] и трактовать как острый микоз стоп. Заболевание начинается со стремительного прогрессирования экссудативного микоза, сочетающегося с гипертрофическим онихомикозом. Кожа стоп и голеней становится насыщенно гиперемированной и резко отечной; появляются обильные везикулы и пузыри с серозным и серозно-гнойным содержимым, вскрытие которых приводит к многочисленным эрозиям и эрозивным поверхностям; мацерация выходит за пределы межпальцевых складок, осложняется эрозиями и трещинами (рис. 7). Эритематозно-сквамозные пятна и папуловезикулезные высыпания распространяются по всему кожному покрову. Отмечаются высокая температура тела, двусторонний пахово-бедренный лимфаденит, лимфангиит, ульцерация; развиваются общая слабость, головная боль, недомогание, затруднение при ходьбе.
Рис. 7. Острая форма микоза стоп
Течение микоза стоп
Для микоза стоп характерно хроническое течение с частыми обострениями. Обострения и экссудативные клинические проявления присущи больным молодого и зрелого возраста, монотонное течение по «сухому типу» — пациентам пожилого и старческого возраста.
Микоз стоп у пожилых — обычно многолетний микотический процесс (заболевание, приобретенное еще в молодые годы, продолжается всю жизнь). Поражаются преимущественно подошвы и межпальцевые складки; их кожа розовато-синюшного цвета, сухая, покрыта мелкими чешуйками, особенно по бороздам. Поражение захватывает кожу пальцев, боковые (нередко — тыльные) поверхности стоп. На местах давления и трения при плохо пригнанной обуви значительно чаще, чем в молодом возрасте, возникают очаги гиперкератоза с трещинами (порой глубокими и болезненными, особенно в области пятки и ахиллова сухожилия). При микозе стоп у пожилых, особенно при руброфитии, наблюдаются множественные поражения ногтей, чаще протекающие по типу тотальной дистрофии. Этим обусловлен тот факт, что 40% больных онихомикозом — лица старше 65% лет [4].
При руброфитии (возбудитель — Tr. rubrum) поражение не всегда ограничивается пределами стоп.
Лечение микоза стоп нередко проводится в 2 этапа. Цель подготовительного этапа — регресс острого воспаления при интертригинозной и дисгидротической формах и удаление роговых наслоений при сквамозно-гиперкератотической. При обширной мацерации, обильном мокнутии и сплошных эрозивных поверхностях показаны теплые ножные ванны из слабого раствора перманганата калия и примочки из 2% раствора борной кислоты. Во время ванны следует осторожно (лучше пальцами) удалить мацерированный эпидермис и корки. Затем, осушив кожу стоп, на пораженные участки наносят крем (но не мазь!), содержащий кортикостероидные гормоны и антибиотики (экссудативный микоз богат кокковой флорой). Показаны в первую очередь кремы «Тридерм» (бетаметазона дипропионат, клотримазол, гентамицин), «Дипрогент» (бетаметазона дипропионат, гентамицин), «Целестодерм В с гарамицином» (бетаметазона валерат, гентамицин). При угасании острого воспаления (отторжение мацерированного эпидермиса, прекращение мокнутия, эпителизация эрозий) заканчивают прием ножных ванн, а перечисленные выше кремы заменяют мазями, содержащими те же компоненты и имеющими те же торговые названия. При тяжелом воспалении с обширными экссудативными проявлениями, включающими диффузную отечность стоп, назначают кортикостероидные гормоны внутрь [4]. Особенно это целесообразно, по нашему мнению, при наличии многочисленных и распространенных дерматофитидов. Наиболее эффективен дипроспан, оказывающий пролонгированное действие (бетаметазона дипропионат и бетаметазона динатрия фосфат; внутримышечно в дозе 1 мл — 1 ампула). При массе тела больного более 80 кг предпочтительно вводить двойную дозу (2 мл). Обычно остроту воспаления удается купировать 1—2 инъекциями.
При умеренном воспалении (скудное мокнутие, ограниченное эрозирование) необходимость в ножных ваннах отпадает; лечение можно начинать с применения кремов, а затем мазей. В пожилом и старческом возрасте подготовительный этап сводится к удалению роговых наслоений различными кератолитическими средствами. Так, 5—15% салициловый вазелин наносят на подошвы 1—2 раза в сутки (на ночь можно под вощаной бумагой) до полного удаления роговых масс. Более эффективна отслойка по Ариевичу (при необходимости — повторная): на подошвы (в стационаре — на 2 сут, а амбулаторно — на ночь в течение 4—5 сут) под компресс наносят мазь, содержащую салициловую (12,0), молочную (6,0) кислоту и вазелин (82,0). Хороший эффект дает молочно-салициловый коллодий (молочной и салициловой кислоты — по 10,0, коллодия — 80,0), которым смазывают подошвы утром и вечером в течение 6—8 дней, затем на ночь под компресс наносят 5% салициловый вазелин, после чего назначают ножные мыльно-содовые ванны; отслаивающийся эпидермис удаляют поскабливанием пемзой. Размягчение утолщенного (особенно при руброфитии) рогового слоя эпидермиса способствует проникновению в пораженные ткани наружных противогрибковых средств.
Лечение онихомикоза сопряжено с определенными трудностями, особенно у пожилых и престарелых больных, обремененных нередко различными заболеваниями. С этих позиций в первую очередь показан Ламизил®, обладающий очень высокой активностью против дерматофитов, хорошей переносимостью и минимальным риском развития побочных действий.
ОСНОВНЫЕ ХАРАКТЕРИСТИКИ ПРЕПАРАТА ЛАМИЗИЛ ®
Помимо противогрибкового эффекта, местные формы Ламизила® оказывают антибактериальное и противовосполительное действие.
Особое внимание следует обратить на две формы препарата: Ламизил® Дермгель, который быстро впитывается в кожу, не оставляет жирных пятен, обладает охлаждающим и эпителизирующим эффектом, и Ламизил® спрей, наносить который можно, не касаясь пораженных грибковой инфекцией участков кожи.
При онихомикозе стоп и кистей Ламизил® применяют по 250 мг/сут в течение соответственно 12 и 6 нед. В ногтях и плазме крови препарат долгое время сохраняется в терапевтической концентрации после окончания его приема. Микологическое излечение наступает раньше, чем клиническое, так как Ламизил® диффундирует в ноготь из ногтевого ложа, вызывая гибель гриба; для клинического излечения при тотальном и проксимальном онихомикозе необходима полная смена ногтевой пластины, что занимает 12—18 мес на ногах и до 6 мес — на руках. Микологическое излечение непосредственно по окончании курса Ламизила® отмечается в 80% случаев, а через 6 мес эффект, постепенно нарастая, достигает 94% [6].
При лечении дерматофитий кожных покровов (ограниченные варианты) без поражения ногтей Ламизил® принимают по 1 таблетке в сутки в течение 2 нед. Препараты Ламизил® для наружного применения (крем, Дермгель, спрей) наносят на очаги поражения 1 раз в сутки в течение 7 дней, что обеспечивает терапевтический эффект. При генерализации дерматофитий кожи и поражении длинных волос (что, впрочем, при отсутствии поражения ногтей встречается редко) необходим пероральный прием Ламизила® по 250 мг/сут в течение не менее 4 нед. Стремясь добиться 100% излечения онихомикоза, мы составили терапевтическую программу, в основу которой легли результаты исследований, опубликованных в последние годы, а также нашего собственного многолетнего опыта лечения дерматофитий и, в частности, онихомикоза. Предлагаемая тактика включает следующие положения:
Подобная тактика позволяет усилить терапевтический эффект Ламизила®, сократить его побочные действия, своевременно выявить возможные отклонения в состоянии пациента и во всех случаях добиться успеха.
Ванночки при грибке ногтей на ногах
При образовании грибковой инфекции на натуральном маникюре или педикюре, нужно уделить
внимание своевременному выполнению диагностики и лечения инфицирования, чтобы
предотвратить его прогрессирование и распространение по чувствительной коже.
Один из способов домашнего лечения грибка – ванночки при грибке ногтей на ногах, так как
грамотное распаривание конечностей обеспечивает постепенное восстановление микрофлоры
пластины и уничтожение патогенных бактерий.
Правила применения
Чем раньше девушка обнаружит грибковую инфекцию, тем выше вероятность вылечить ее без
дальнейшего распространения на чувствительную кожу, а также другие пальцы.
Грибок имеет три стадии развития: начальная, активная и запущенная. В первой форме вылечить
ноготок можно, используя только народные рецепты, для второго назначается наружное
медикаментозное лечение, а запущенная форма устраняется только комплексным подходом, для
которого назначается прием антимикотиков и нанесением восстановительных составов.
Ванночки от грибка на ногах можно использовать на любом этапе поражения, так как они всегда
обеспечивают нормализацию ногтевого ложе, восстановление его микрофлоры, кислотной среды,
которую нарушают патогенные бактерии. Эффективно это из-за этого, что микроорганизмы не
могут существовать в кислой среде.
Чтобы ванночки воздействовали на зону поражения грибком эффективно, нужно учитывать
рекомендации по их выполнению:
Несмотря на то, что распаривающая ванночка имеет полезный антибактериальный состав, нужно
учитывать рекомендации по ее применению, что повысить быстроту уничтожения
микроорганизмов.
В состав раствора всегда добавляются вспомогательные компоненты, которые обеспечивают
агрессивное воздействие на патогенные бактерии. Это создает двойной эффект манипуляций:
подготовка тканей к нанесению лечебных составов, а также имеет дезинфицирующее
воздействие.
Перед каждой ванночкой нужно подготовить ноги:
После этого можно выполнять ванночку, а затем наносить прописанные дерматологом
противогрибковые препараты.
Соблюдение рекомендаций по проведению технологии и предварительной подготовке к ней
поможет повысить эффективность процедур и ускорить период выведения грибка. При начальной
форме при выполнении комплексного лечения он стандартно сходит за месяц, при активной
форме – за 2 месяца, а запущенной – за 3-4.
Рецепты
Есть множество рецептов восстановительных составов, основа которых – теплая кипяченая вода,
к которой добавляются вспомогательные компоненты, дезинфицирующие пластину.
Ограничений по состоянию здоровья у домашних ванночек практически нет, однако учитывайте,
что у вас не должно быть аллергической реакции на компоненты, которые вы наносите на
педикюр, а также чувствительную кожу ног.
Ванночки с содой
Сода – натуральный антисептик, который при распределении на ногтевую пластину, обеспечивает
постепенное восстановление натуральной микрофлоры и нейтрализацию патогенных бактерий.
Сода отрицательно воздействует на споры грибка, поэтому обеспечивает остановку размножения
микроорганизмов, предотвращая прогрессирование грибка и его переход на чувствительные
ткани.
Манипуляцией с добавлением соды безопасны для клиента, если у него нет аллергической
реакции. Однако учитывайте, что средство достаточно сильно сушит обрабатываемую зону,
поэтому не всегда ее рекомендуется часто использовать на эпидермисе ног. Чтобы предотвратить
нарушение водного баланса тканей или ногтей, следует чередовать процедуру с другими
составами.
Можно делать стандартные ванночки с содой, если добавлять в них только ее. Для этого в
горячую воду всыпается порошок в пропорции: 1 столовая ложка на 0,5 литра воды, а затем
тщательно перемешивается до полного растворения. Отсудите жидкость до оптимальной
температуры и погрузите ноги на 15-20 минут.
В качестве усилителя для соды, можно использовать уксус:
Сначала сода растворяется в воде, а затем в раствор добавляется уксус. Использовать его нужно
низкой концентрации – до 9%, чтобы не сжечь пластину. Для компресса яблочный, винный или
столовый раствор.
Смесь получается достаточно густой, поэтому она распределяется по пораженным зонам ногтя и
оставляется на 10 минут. Сверху рекомендуется положить ватный диск и закрепить его
лейкопластырем, чтобы обеспечить плотность прилегания.
При появлении жжения во время оказания услуги или других неприятных ощущений, нужно
снизить время наложения маски до 5-7 минут, чтобы не пересушить кожу. После этого смесь
удаляется, обработанная зона просушивается и на нее наносится перекись водорода.
Делать процедуру можно каждый день в течение 20 суток.
Важно соблюдать схему лечения, не пропуская ни одного дня, чтобы не нарушить эффективность
манипуляций по устранению грибка.
С морской солью
Морская соль – сильный природный антисептик, обеспечивающий быстрое устранение
патогенных микроорганизмов и грибок. Однако учитывайте качество средства, так как часто его
смешивают с известью, что обеспечивает его белый цвет и увеличивает в объеме. В таком случае
раствор не будет эффективно бороться с грибком.
Соль улучшает общее состояние ноготка, обеспечивая снятие пораженного верхнего рогового
слоя, восстановление нормального цвета и отрастание здоровой ногтевой пластины.
Использовать для ванночки можно и обычную поваренную соль, однако натуральная морская
имеет более сильные дезинфицирующие свойства, обеспечивая быстрое устранение патогенных
микроорганизмов.
Добавлять ее можно просто в воду в пропорции: 2 столовой ложки соли на 1 литр горячей воды.
Как и в предыдущем рецепте, нужно сначала тщательно размешать раствор до полного
растворения, а затем остудить и делать ванночку в течение 20 минут.
Есть также рецепт, в котором в ванночку дополнительно добавляется еще два ингредиента:
Сначала в горячей кипяченой воде растворяется соль, а затем добавляются другие компоненты
(отвар нужно предварительно процедить через сито) и тщательно перемешиваются. Ванночку
принимать нужно в течение 20-25 минут ежедневно. Ограничений по времени для ее
использования нет.
Вместо отвара трав можно добавлять столовую ложку без горки молотой корицы или стакан
отвара хвои, от также будет эффективен для устранения грибковых образований.
Учитывайте, что при выборе рецептов с солью, на обрабатываемой поверхности не должно быть
открытых ран, трещин, повреждений, хронических дерматологических заболеваний, так как это
приведет к жжению и неприятным ощущениям.
Ванночка с уксусом от грибка ногтей
При заражении грибком ногтевой пластины, патогенные бактерии изначально изменяют
микрофлору покрытия. Нужно это для их нормальной жизнедеятельности и размножения. Из-за
этого, существовать в кислой среде микроорганизмы не могут, на что воздействует уксус или
уксусная эссенция.
Нанесение кислого раствора способствует восстановлению микрофлоры поверхности,
восстановлению кислотного баланса, из-за чего микроорганизмы начинают быстро погибать.
Однако будьте аккуратны с использованием эссенции, так как она может быть агрессивна для
педикюра или кожи вокруг него.
Сделать можно классическую ванночку, которая подразумевает смешивание половины стакана
уксуса и двух литров теплой воды. Держать ноги в жидкости нужно 15-20 минут. Для повышения
эффективности манипуляций можно добавить в этот раствор свежевыжатый морковный сок –
половина стакана. Делать процедуру нужно ежедневно в течение двух месяцев.
Можно самостоятельно сделать сыворотку для ногтей:
Наносить сыворотку на основе уксуса рекомендуется 2 раза в день. Она быстро впитывается,
поэтому втирать ее массажными движениями не следует.
Есть достаточно много рецептов ванночек от грибков с добавлением уксуса. Один из таких
методов подразумевает дополнительное использование марганцовки:
Уксус сначала смешивается с водой, а потом в жидкость добавляется марганцовка в кристаллах.
Цвет воды должен стать светло-розовым. Ноги погружаются в нее на 15 минут, а затем
вынимаются и просушиваются. После этого область, зараженная грибком, смазывается маслом
чайного дерева.
Делать ванночку нужно каждый день в течение одной недели.
Будьте аккуратны при использовании уксуса для лечения грибка, нужно соблюдать дозировку,
чтобы обеспечить безопасность и эффективность применяемых растворов.
Лекарственные травы
Аптечные травы также часто используют для борьбы с грибком, так как они щадящим образом
воздействуют на проблемную зону и постепенно обеспечивают восстановление натурального
педикюра. Основное их действие – успокаивающее, что обеспечивает постепенное улучшение
местного иммунитета и ускорение борьбы с грибком.
Использовать разрешается множество трав:
Смесь компонентов чаще всего работает эффективнее на зараженной области, особенно если
грибок находится на начальном этапе прогрессирования.
Использовать травы можно в качестве примочек. Для этого нужно залить их кипятком на полчаса,
затем процедить через сито и смачивать в отваре ватный диск, прикладывая к пластине на 20
минут. Однако можно и просто смазывать зараженную область раствором, используя кисть или
ватную палочку.
Для выполнения ванночки настаивать травы нужно дольше, рекомендуется оставлять их 8-10
часов, а потом использовать в качестве основы для выполнения ванночки.
Смешивать травы можно разного типа и в разном количестве, что обеспечит универсальность
воздействия на проблемную область, независимо от типа поражения грибком. Однако имеют они
достаточно щадящее воздействие на кожу и ногти, из-за чего нельзя их использовать в качестве
единственного противогрибкового средства.
При использовании трав к ним можно добавлять вспомогательные компоненты, усиливающие их
восстанавливающее действие:
Из-за мягкого воздействия на зараженную зону, ограничений на использование лекарственных
трав не прописывается, кроме их индивидуальной непереносимости.
Ванночка с йодом
Йод имеет сильное дезинфицирующее действие, поэтому он обеспечивает быстрое очищение
ногтевой пластины от патогенных бактерий, обеспечивающееся за счет остановки их размножения
и распространения по здоровым пальцам, чувствительной коже.
Применять йод нужно на любой этапе развития грибка и в качестве профилактики. Даже когда
при запущенной форме грибка девушке назначает прием препаратов, йод поможет устранить
воспалительные процессы в организме, за счет постепенного проникновения в ткани.
Противопоказания на частое использование йода – индивидуальная непереносимость препарата,
проблемы с содержанием йода в организме, а также нарушения работы щитовидной железы.
Йод часто используется в виде ванночки, если просто разбавить его водой: на 1 флакон йода
нужно взять 3 литра теплой воды. Ноги погружаются в жидкость на 15 минут. После этого ногти
обрабатываются перекисью водорода, дополнительно можно нанести противогрибковую мазь.
Однако можно использовать йодный раствор в чистом виде. Для этого ватной палочкой или
кистью он распределяется по ногтям на ночь. Компресс к утру полностью впитывается в ноготок,
его цвет становится бледнее, однако легкая желтизна остается. Повторять выполнение такой
примочки нужно ежедневно, так как она способствует разрушению клеточной мембраны
бактерий, из-за чего они быстро сходят с ноготков.
Основной минус использования йода – его цвет. Во время всего лечения ногтей на них будет
оставаться желтизна, что абсолютно нормально. Дополнительно, чтобы восстановить светлый
цвет ногтевого ложе, можно использовать лимонный сок, делая с ним компрессы или примочки.
Выводы
При грибке ногтей важно делать комплексное лечение, одновременно соблюдая схему лечения,
прописанную врачом и выполнение домашних противогрибковых методик. Ванночки –
распространенный и эффективный способ борьбы и грибковыми заболеваниями на
чувствительной коже или педикюре. В них можно добавлять сразу несколько компонентов, а
проводятся процедуры ежедневно для ускорения лечения ногтей.