Сужение подвздошной кишки что

Поиск
Трудности диагностики болезни Крона тонкой кишки (клинический случай)
1 Северо-Западный государственный медицинский университет имени И.И. Мечникова, 191015, г. Санкт-Петербург, ул. Кирочная, д. 41
2 Консультативно-диагностический центр с поликлиникой, 197110, г. Санкт-Петербург, Морской просп., д. 3
Харитонов Андрей Геннадьевич — ассистент кафедры гастроэнтерологии и диетологии, тел. (812) 235-10-93, e-mail: [email protected] 1
Щукина Оксана Борисовна — кандидат медицинских наук, доцент кафедры гастроэнтерологии и диетологии, тел. (812) 235-10-93, e-mail: [email protected] 1
Собко Виктор Юрьевич — врач-рентгенолог, тел. (812) 325-00-03, e-mail: [email protected] 2
В статье представлен клинический случай больного болезнью Крона с поражением тонкой кишки. Сложность диагностики была обусловлена не только локализацией основного заболевания, но и сопутствующей патологией. Рассматриваются современные подходы визуализации тонкой кишки и скрининга целиакии в повседневной практике.
Ключевые слова: болезнь Крона, тонкая кишка, гидро-МРТ, целиакия.
1 Northen-West state medical university named after I.I. Mechnikov, Kirochnaya street, 41, Saint-Petersburg, Russian Federation, 191015
2 Consultative and diagnostic centre with polyclinic, Morskoy prospect, 3, Saint-Petersburg, Russian Federation, 197110
Difficulties in diagnosis of Crohn’s disease with small intestine involvement (clinical case)
Kharitonov Andrey — assistant of the department of gastroenterology and dietology, ph. (812) 235-10-93, e-mail: [email protected] 1
Shchukina Oksana — PhD, docent of the department of gastroenterology and dietology, ph. (812) 235-10-93; e-mail: [email protected] 1
Sobko Victor — radiologist, ph. (812) 325-00-03, e-mail: [email protected] 2
This article presents a clinical case of patient with Crohn’s disease of small bowel localization. The complexity of diagnosis was due not only to the localization of disease, but also comorbidities. Authors review current approaches of visualization of small intestine and screening for celiac disease in daily practice.
Key words: Crohn’s disease, small bowel, MRI-enterography, celiac disease.
Пациент А., 27 лет, госпитализирован в январе 2011 г. в терапевтическое отделение Городской клинической больницы №31 г. Санкт-Петербурга с жалобами на общую слабость, отрыжку воздухом, изжогу, умеренную тошноту и рвоту (самостоятельно вызывал для облегчения тошноты), периодические подъемы температуры тела до 37.5°С, снижение массы тела на 13 кг за полгода, разлитые боли в животе спастического характера (купировались самостоятельно и усиливались на фоне приема слабительных средств), появление «выпячивания» справа от околопупочной области на высоте болей (исчезало самостоятельно в течение 10-15 минут). Стул обычно оформленный, малообъемный, без патологических примесей, нормальной окраски. Однако периодически пациент обращал внимание на задержку стула до одного раза в 4-5 дней с последующим его послаблением до 2 раз в сутки.
Из анамнеза заболевания известно, что с подросткового возраста отмечает склонность к запорам, стул регулировал диетой. С 2008 г. впервые отметил эпизоды тошноты и рвоты, снижение аппетита, похудел на 3 кг за 2 месяца. С этими жалобами пациент обратился к участковому терапевту по месту жительства. При обследовании в апреле 2008 г. в клиническом анализе крови (КАК) изменений не обнаружено: гемоглобин — 121 г/л, эритроциты — 5,42х10 12 /л, лейкоциты — 7,2х10 9 /л (с нормальной лейкоцитарной формулой), тромбоциты — 396х10 9 /л (норма до 400), СОЭ — 3 мм/ч. Анализ кала на дисбиоз кишечника показал умеренное снижение бифидо- и лактобактерий. Были обнаружены антитела к глиадину класса IgG 319,9 Ед/мл (норма 9 /л), лейкоцитоз со сдвигом влево (12,4х10 9 /л; п/я — 10%; с/я — 71%), СОЭ — 28 мм/ч. В биохимическом анализе крови (БАК) обращало внимание повышение уровня С-реактивного белка до 102 г/л (норма 11,6). В копрограмме отмечено высокое содержание внеклеточного (2+) и внутриклеточного крахмала (3+), слизь (2+). По данным фиброгастродуоденоскопии (ФГДС): умеренный дуоденогастральный рефлюкс желчи. По результатам тотальной фиброколоноскопии (ФКС) без осмотра терминального отдела подвздошной кишки патологии слизистой оболочки не выявлено. Гистологическое заключение — поверхностный колит с минимальным воспалительным компонентом. Окраска с Конго-рот — признаков амилоидоза не выявлено.
В КАК от 26.01.2011: Нb — 131 г/л, Эр — 4,55х10 12 /л, Лей — 11,1х10 9 /л, палочкоядерные — 4%, сегментоядерные — 72%,эозинофилы — 1%, лимфоциты — 19%, моноциты — 4%, токсогенная зернистость нейтрофилов (2+), Тр — 231х10 9 /л, СОЭ — 15 мм/ч. В БАК обращали на себя внимание гипопротеинемия (общий белок 58 г/л), гипоальбуминемия (альбумин 31,9 г/л), умеренное повышение уровня С-реактивного белка до 8 мг/л (норма
Болезнь крона симптомы и лечение ВЗК кишечника
Под аббревиатурой ВЗК, воспалительные заболевания кишечника, скрываются хронические недуги, имеющие различный характер, но один общий симптом — воспаление стенки кишечника. Причина их появления, к сожалению, пока не выяснена, но распространенность ВЗК во всем мире растет очень быстро. Причем болеют не только люди категории 50+, но и 20–30–летняя молодежь, и даже дети, начиная с 4–5–летнего возраста. Заболевания в равной степени поражают как сторонников активного образа жизни, так и приверженцев здорового питания, придерживающихся диеты с повышенным содержанием клетчатки.
Чем опасно воспаление стенок кишечника?
В последнее время количество россиян с диагностированным ВЗК в среднем ежегодно увеличивается на 10–12%. Чаще всего жители современных мегаполисов страдают от неспецифического язвенного колита и болезни Крона. В первом случае поражается слизистая оболочка толстой кишки, а во втором — окончание тонкой и начало толстой кишки. Воспаление приводит к образованию кровоточащих язв и быстро прогрессирует, при отсутствии диагностики и лечения приводя к необратимым повреждениям тканей.
Даже на начальной стадии заболевания кишечника проявляются неприятными признаками, заметно снижающими качество жизни.
ВЗК у детей: под угрозой — рост и развитие организма
Язвенный колит у детей может проявиться даже в возрасте до года и очень быстро привести к тотальному поражению толстой кишки. При отсутствии лечения болезнь может обернуться серьезным нарушением физиологичного процесса развития детского организма: задержкой роста или отставанием в физическом развитии. Если эндокринная патология при этом не выявляется, хороший детский педиатр обязательно назначит ребенку диагностику ЖКТ. Кроме того, и у малышей и у школьников такая патология вызывает серьезные психологические проблемы.
Симптомы заболеваний кишечника: когда нужно обратиться к врачу?
Заболевание часто проявляется интимными признаками, с которыми основная масса больных пытается бороться самостоятельно, не торопясь на платный прием к проктологу или гастроэнтерологу. Кроме того, воспаление кишечника часто сопровождается «маскирующими» симптомами: например, только стоматитом, как при болезни Крона, или только воспалением вокруг ануса — перианальным дерматитом, или поражениями глаз или суставов. Поэтому больной часто попадает к врачу уже с тяжелой формой, когда путь к выздоровлению оказывается и более продолжительным, и более затратным финансово.
Насторожить любого человека должны следующие признаки:
Вероятность поражения толстой и тонкой кишки повышена у людей, регулярно и в больших количествах употребляющих темные сорта мяса и продуктов его переработки (сосиски, колбаса, ветчина, бекон и пр.). Но следует знать, что и приверженность диете с преобладанием овощей, фруктов, продуктов питания, приготовленных из цельного зерна, панацеей не является.
Определенную роль играет генетический фактор: склонность к воспалению кишечника может передаваться по наследству. Среди болеющих преобладают люди, злоупотребляющие курением. Также имеют значение недостаток в организме витамина D, частый и бесконтрольный самостоятельный прием жаропонижающих фармпрепаратов.
Прием проктолога в Москве рекомендован не только людям с неустойчивым стулом. Чтобы не полнить армию больных колоректальным раком, даже здоровый в целом человек после 45 лет должен с профилактической целью посещать врача не реже чем раз в пять лет. Отсутствие видимых признаков воспаления не исключает возможности скрытого протекания заболевания. Выявленные на ранней стадии симптомы рака кишечника позволяют медикам спасти пациента и добиться стойкой ремиссии.
Как диагностируют воспалительные заболевания и рак кишечника?
Специалисты многопрофильной клиники «Трит» владеют всеми методиками, позволяющими выявить даже самые мелкие изменения слизистой кишечника.
«Золотой стандарт» исследования — это современная эндоскопическая методика, колоноскопия кишечника под наркозом. При наличии у пациента внекишечных проявлений заболевания к диагностике привлекаются и врачи соответствующих специальностей — окулист, дерматолог или ревматолог.
Колоноскопия кишечника: оправданы ли опасения пациентов?
Диагностированный на ранней стадии недуг создает меньше всего проблем заболевшему. Поэтому высокоинформативная скрининговая колоноскопия входит в государственные программы борьбы с раком кишечника в США, Израиле и европейских государствах. Граждан развитых стран постоянно информируют о необходимости регулярных обследований для профилактики и ранней диагностики колоректального рака.
Специфика проведения столь интимной процедуры вызывает не самые положительные эмоции у россиян. Боль является основным сдерживающим фактором даже для тех людей, которые полностью осознают необходимость проведения обследования. Но разве можно сравнить возникающие при колоноскопии ощущения с теми мучениями, которые испытывают пациенты, страдающие от уже развившейся онкологии!
Следует понимать, что щадящая технология диагностики, которую можно пройти под наркозом, позволит в дальнейшем избежать опасных симптомов, пугающих диагнозов и проведения солидного комплекса диагностических процедур.
Преимущества эндоскопического обследования в платной клинике
Колоноскопия под наркозом проводится после соответствующей подготовки — соблюдения особой диеты и полного очищения кишечника при помощи сильнодействующих слабительных препаратов.
Будьте внимательны к своему здоровью! Если внезапно проявившиеся проблемы с кишечником не проходят в течение 2–3 недель, обратитесь за консультацией к специалисту.
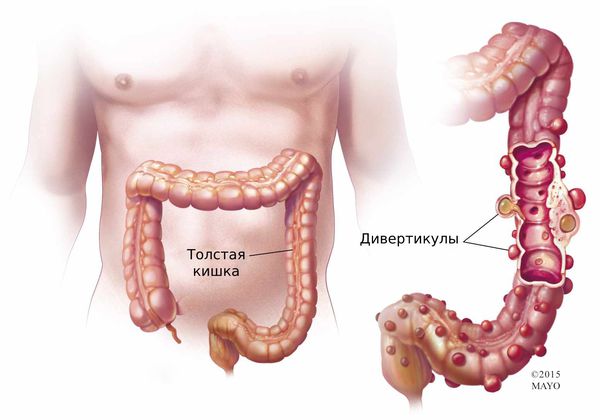
Что такое дивертикулярная болезнь кишки (дивертикулёз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Резницкого Павла Анатольевича, онколога-проктолога со стажем в 8 лет.
Определение болезни. Причины заболевания
Дивертикулы толстой кишки бывают как единичными, так и множественными.
Дивертикулёз могут диагностировать в любом возрасте:
Как показывает статистика, чаще дивертикулы обнаруживают у пожилых людей. Но это не значит, что болезнь появляется с возрастом. Просто пожилым людям чаще проводят экстренные операции по поводу перитонита, назначают УЗИ брюшной полости или колоноскопию, например при развитии запора. Не исключено, что у этих же людей дивертикулы могли появиться ещё в молодости.
Симптомы дивертикулярной болезни кишки
Классическая триада симптомов дивертикулярной болезни включает похожие проявления:
Но далеко не всегда болезнь проявляет себя именно так. Всё зависит от расположения воспалённых дивертикулов по отношению к другим внутренним органам. Например, при воспалении дивертикулов вблизи мочевого пузыря пациента будет беспокоить боль в нижних отделах живота, частое болезненное мочеиспускание и чувство неполного опорожнения мочевого пузыря.
Иногда образуется дополнительная удлинённая петля толстой кишки с воспалёнными дивертикулами. При нетипичном расположении такая петля может симулировать боль, характерную для других заболеваний, например:
Все перечисленные симптомы относятся к лёгкому течению дивертикулярной болезни. Проявления более острой формы связаны с осложнениями: у пациента возникает сильная, острая боль в животе, тошнота, рвота, запор, вздутие и лихорадка — выше 38,0 °С. При развитии толстокишечного кровотечения в стуле появляется неизменённая кровь. Появление этих симптомов говорит о необходимости срочного хирургического лечения.
Патогенез дивертикулярной болезни кишки
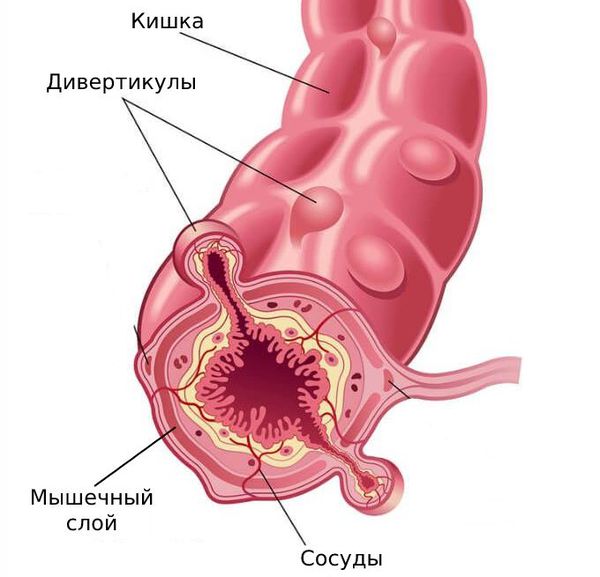
В основе развития дивертикулов лежит предрасположенность к нарушению строения соединительной, мышечной и нервной ткани. Эти генетические нарушения приводят к образованию «слабых» мест в стенке кишки.
Когда в рационе мало растительной клетчатки, в кишечнике нарушается пассаж каловых масс и возникают запоры. Давление в просвете кишки повышается и выдавливает слабые участки стенки наружу в виде дивертикулов.
Развитие воспаления иногда связано с особенностями кишечной флоры. Нередко у пациентов с дивертикулярной болезнью наблюдается рост протеолитических бактерий.
Классификация и стадии развития дивертикулярной болезни кишки
Есть множество классификаций дивертикулярной болезни. Основная и наиболее понятная — клиническая классификация. Она подразделяет патологию на три формы:
Осложнения дивертикулярной болезни разделяют на острые и хронические. К острым осложнениям относят:
К хроническим осложнениям относят:
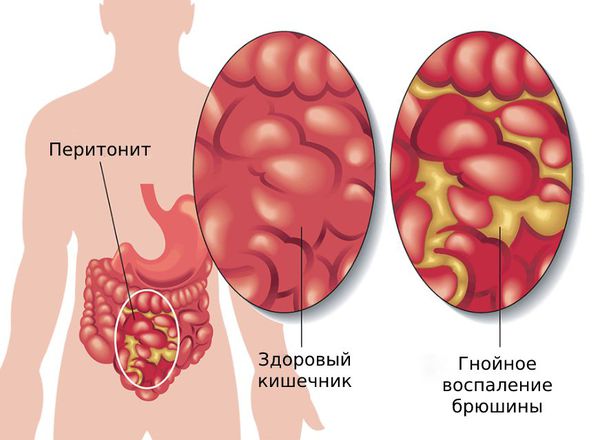
У дивертикулярной болезни нет чёткой стадийности. Человек может жить с дивертикулами много лет и не подозревать о них, как вдруг у него возникает перфорация дивертикула с перитонитом, которая требует экстренной операции.
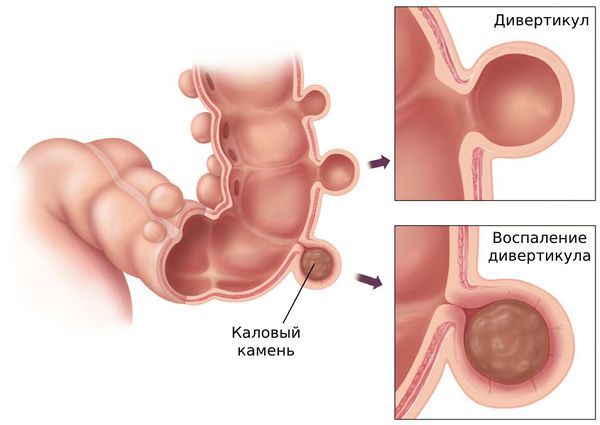
Обычно в основе развития осложнений лежит дисбаланс микрофлоры. Но иногда дивертикулярная болезнь развивается при попадании инородного тела в просвет дивертикула, например рыбной кости. Попадая в дивертикул, кость перфорирует стенку и приводит к развитию воспаления.
Осложнения дивертикулярной болезни кишки
К осложнениям дивертикулярной болезни толстой кишки относят:
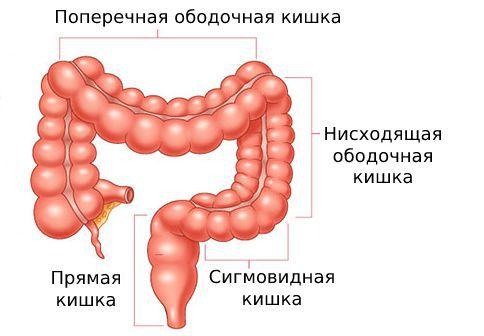
Острый дивертикулит толстой кишки — это воспаление в самом дивертикуле. Может сопровождаться болью в левой нижней части живота, лихорадкой и запором. Чаще развивается в левой половине толстой кишки: прямой, сигмовидной, нисходящей и поперечной ободочной кишке.
Острый околокишечный инфильтрат — это скопление воспалённых тканей в области перфорации, похожее на опухоль. Образуется при распространении воспаления за пределы дивертикула на близлежащие ткани. По клинической картине похож на острый дивертикулит. Со временем перерастает в хронический инфильтрат.
Перфоративный дивертикулит — это разрушение дивертикула с формированием отверстия в его стенке. Возникает на фоне воспаления. Через образовавшееся отверстие микрофлора и прочее содержимое из просвета кишки проникают в окружающие ткани, что приводит к формированию абсцесса или перитонита.
Абсцесс — это скопление гноя в ограниченной полости. Сопровождается теми же симптомами, что и острый дивертикулит. Отличается более интенсивной болью в животе, температура всегда выше 38°С.
Перитонит — это распространение кишечного или гнойного содержимого в брюшной полости. Приводит к воспалению тканей, покрывающих брюшную полость изнутри. Сопровождается острой болью в животе, резкой общей слабостью, лихорадкой, тошнотой и рвотой.
Хронический дивертикулит — это воспаление дивертикулов, которое сохраняется долгое время или возникает после успешного лечения острой фазы болезни.
По течению хронический дивертикулит, как и другие осложнения, можно разделить на три формы:
Стеноз кишки — это сужение просвета кишки либо за счёт сдавления инфильтратом, либо из-за изменения её стенки на фоне воспаления. При таком осложнении запоры возникают всё чаще, каловые массы уменьшаются в диаметре и становятся тонкими, как «верёвки».
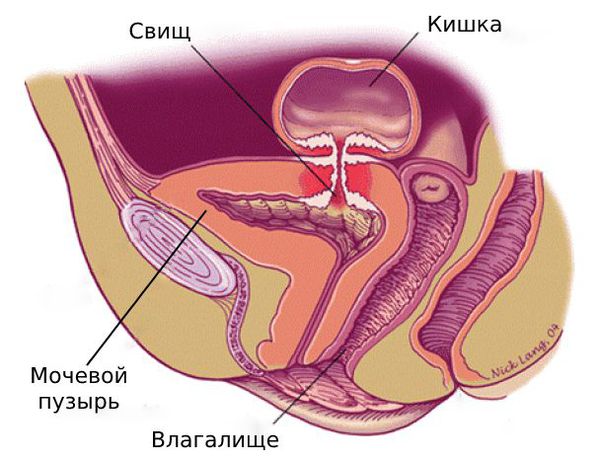
Свищи — это неестественные ходы между просветом дивертикула и кожей. Через них наружу выходит гной или кал.
Диагностика дивертикулярной болезни кишки
Диагностика дивертикулярной болезни бывает экстренной и плановой.
УЗИ брюшной полости — менее чувствительный и специфичный метод. Его эффективность зависит от опыта врача, который проводит исследование. Преимущество методики — в её мобильности и доступности.
По данным КТ и УЗИ врачи определяют дальнейшую тактику лечения: нужна ли пациенту экстренная операция, может ли он лечиться консервативно в отделении или необходимо дренировать образовавшийся абсцесс.
Плановая диагностика проводится в три этапа:
При толстокишечном кровотечении колоноскопия выполняется в экстренном порядке. Она позволяет найти устье кровоточащего дивертикула. Но диагностировать такой тип кровотечения сложно, так как вся слизистая толстой кишки ниже кровоточащего дивертикула покрыта кровью. Это затрудняет визуализацию.
Лечение дивертикулярной болезни кишки
Лечить дивертикулит нужно при развитии клинических или лабораторных симптомов, указывающих на воспаление дивертикула.
Пациенты с острым дивертикулитом среднетяжёлого и тяжёлого течения, а также с другими осложнениями госпитализируются в обязательном порядке.
При перитоните в брюшную полость проникает много патогенной микрофлоры из поражённой кишки. Если отказаться от стомы и просто объединить здоровые концы кишки, то соединение воспалится и окажется несостоятельным.
Через несколько месяцев после купирования воспаления, как правило, проводят восстановительную операцию: стому удаляют, а части толстой кишки соединяют.
Прогноз. Профилактика
Из-за отсутствия крупных рандомизированных исследований пока сложно сказать, какова вероятность рецидива острого дивертикулита после первичной атаки. По этой же причине нет чётких показаний к проведению операции после приступов острого или рецидивирующего дивертикулита.
Основные меры профилактики повторного появления дивертикулита:
Сужение подвздошной кишки что
Проблема образования стриктур межкишечных анастомозов и их лечения становится все более актуальной. Это обусловлено увеличением количества тяжелых операций на толстой и тонкой кишке в связи с ростом онкологических и воспалительных заболеваний кишечника с первичным наложением анастомоза или реконструктивных операций после первичных обструктивных резекций или резекций с формированием первичной стомы. Технические сложности хирургической операции, преклонный возраст больных, наличие сопутствующих заболеваний делают эндоскопический способ лечения рубцовых стриктур толстокишечных анастомозов предпочтительным.
Острая кишечная непроходимость — это острая ситуация, требующая немедленного медицинского вмешательства. Чаще всего причиной подобного состояния является колоректальный рак [1—4]. Также к кишечной непроходимости могут приводить рубцовые стриктуры после перенесенных операций, лучевая терапия, воспалительные заболевания кишечника, дивертикулиты, ишемическое повреждение [3—13]. Самой частой причиной формирования послеоперационных межкишечных стриктур является рубцовое или воспалительное сужение зоны анастомоза, который формируется забрюшинно в дистальной трети прямой кишки [3, 8—13]. До конца не ясны механизмы, приводящие к формированию стриктуры зоны анастомоза в послеоперационном периоде, однако ишемия и повреждение слизистой оболочки считаются ведущими в патофизиологической схеме формирования стриктур [15—17]. Известно, что частоту возникновения стриктур увеличивает использование скрепок при аппаратном формировании анастомоза по сравнению с методикой формирования анастомоза ручным способом [18, 19].
Развитие стриктуры в послеоперационном периоде не является редким случаем, она может формироваться у 30% пациентов, и зависит это от техники или вида операции, локализации анастомоза [12—14], а также от наличия или отсутствия стомы.
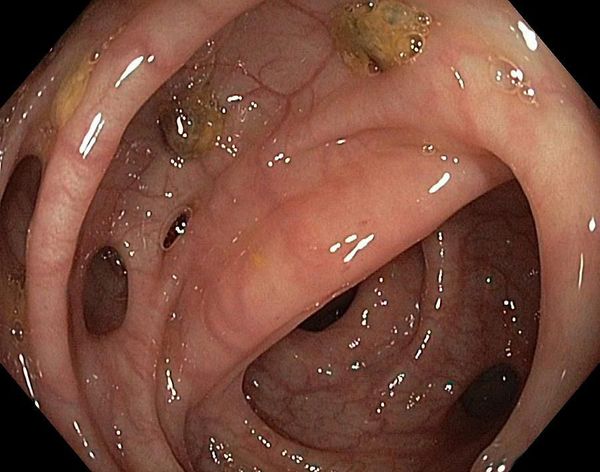
После формирования анастомоза могут появиться клинические признаки частичной или полной кишечной непроходимости. Эндоскопическим признаком сформировавшейся стриктуры является невозможность завести 12-миллиметровый гибкий эндоскоп за зону сужения [20—21].
В течение длительного времени все стриктуры подлежали хирургическому лечению с резекцией зоны анастомоза и последующим повторным наложением анастомоза [8]. На сегодняшний день известно, что стриктуры, требующие хирургической коррекции, развиваются лишь в 5—20% случаев. Остальные ситуации поддаются эндоскопическому лечению.
Баллонная дилатация
Эндоскопическая баллонная дилатация является методом выбора при лечении доброкачественных межкишечных стриктур. Впервые данная методика была использована для лечения доброкачественных колоректальных стриктур в 1984 г. [22].
Методика выполнения данной манипуляции стандартная. Для установки баллонов необходимо использование эндоскопа экспертного класса с широким рабочим каналом. Для визуализации стриктуры (ширина просвета, протяженность) в просвет кишки по катетеру вводится водорастворимый контраст (гастрографин). Затем с помощью проводника в область стриктуры устанавливался катетер 7 °F. Далее в область стриктуры вводится гидростатический баллон, с помощью которого под рентгенологическим контролем производится 1—2 этапа дилатации (длительность каждого этапа — 30 с). В зависимости от диаметра стриктуры используются баллоны (с максимальным диаметром 20 мм), которые в процессе заполняются водой. Баллоны при раздувании оказывают давление на зону стриктуры. В течение 2—3 сеансов используются баллоны все большего диаметра, что позволяет расширить просвет анастомоза на длительный срок. Тем не менее результаты лечения можно прогнозировать только после выполнения первого этапа дилатации.
Удовлетворительным результатом проведенной процедуры является свободное движение баллона через зону стриктуры и дальнейшее проведение аппарата по кишке за область стеноза. Клинически эффективность оценивалась в течение 48 ч и определялась как устранение симптомов непроходимости после технически удачно проведенной процедуры. Рестенозирование определялось как возвращение кишечной симптоматики в течение периода наблюдения. Также метод расценивался как неэффективный, если после баллонной дилатации требовалось другое эндоскопическое или хирургическое лечение.
В исследовании G. Vanbiervliet и соавт. [23] было отобрано 29 пациентов, получавших терапию с помощью баллонной дилатации. Пациенты находились под наблюдением в течение 13 лет (1999—2013). По результатам исследования было выявлено, что технически дилатацию удалось выполнить в 98,5% случаев, при этом клинический эффект был достигнут у 89,1% пациентов. Реобструкция возникла у 54,4% пациентов. Осложнения в виде перфорации отмечались после 2 (3,1%) процедур, при этом одна перфорация была выявлена в области поперечной ободочной кишки и потребовала хирургического вмешательства; вторая перфорация была скорректирована консервативно, с применением антибиотиков. В одном случае (1,5%) отмечалось формирование свища. Таким образом, метод был расценен как эффективный и безопасный, риск развития осложнений был связан лишь с наличием протяженной стриктуры.
В исследование К. Suchan и соавт. [11] было включено 94 пациента с послеоперационными анастомотическими стриктурами. Среди них дилатация оказалась успешной у 59% пациентов, которые исходно были прооперированы по поводу рака, и у 88% пациентов, перенесших резекцию по поводу доброкачественных заболеваний. Осложнения отмечались у 17 пациентов, при этом преимущественно у пациентов, исходно перенесших резекцию по поводу рака (у 16 пациентов). Основным по частоте осложнением был рестеноз (n=10) только после исходных резекций по поводу рака (р=0,05). Это потребовало хирургического лечения у 8 пациентов. С течением времени сведения о результатах этого метода лечения менялись [24].
Несмотря на безопасность и почти 80-процентную эффективность, данная методика нередко требует нескольких этапов лечения в связи с высокой частотой рецидивов стриктур [25].
Оценив полученные результаты, удалось выявить некоторые предикторы эффективности данного метода:
— ширина просвета стриктуры менее 10 мм;
— протяженность стриктуры не более 4 см;
— стриктура сформировалась в зоне послеоперационного анастомоза.
Также были выявлены предикторы неэффективности данной методики:
— полная обструкция просвета;
— формирование свищей в области стриктуры;
— активное воспаление в области стриктуры;
— недавно перенесенное хирургическое вмешательство с воздействием на область стриктуры;
— формирование плотного изгиба в зоне стриктуры;
Таким образом, высокая эффективность и низкий риск развития осложнений делают баллонную дилатацию методом выбора при лечении стриктур межкишечных анастомозов [11].
Саморасширяющийся металлический стент
Саморасширяющийся металлический стент (SEMS) считается методом лечения доброкачественных межкишечных стриктур [26]. В отличие от непокрытых стентов полностью покрытые SEMS имеют ряд преимуществ в процессе лечения. В частности, при установке стента одновременно с наложением анастомоза реакция местных тканей проявляется в значительно меньшей степени, чем при обычном формировании анастомоза с помощью сшивающего аппарата, поэтому SEMS могут использоваться в случае осложнений, таких как кишечные стриктуры, свищи, перфорации и другие повреждения ЖКТ [27, 28]. Однако установка постоянного SEMS связана с возможным возникновением ряда осложнений, таких как образование новых стриктур или перфорации. Лишь в небольшом числе исследований сообщалось о достижении полного эффекта у пациентов с доброкачественными стриктурами, которым был установлен SEMS.
В одном из недавних исследований, в которое были включены 43 пациента, сообщалось об эффективности подобного лечения. Все пациенты наблюдались в течение 6 лет. В процессе наблюдения оценивались эффективность стентирования, технические характеристики, возможности извлечения стента, безопасность, а также частота рецидивирования стриктур. В результате установка стента прошла успешно у всех пациентов. Клинический эффект был получен у 81% пациентов, миграция стента наблюдалась у 63%. Средняя продолжительность стояния стента составила 21 день. Важно отметить, что рецидив симптомов кишечной непроходимости наблюдался у 53% пациентов независимо от возникновения такого состояния, как миграция стента. Авторы резюмировали, что установка полностью покрытых SEMS безопасна и эффективна при лечении доброкачественных колоректальных стриктур с клиническими проявлениями кишечной непроходимости, несмотря на высокий процент спонтанной миграции стентов [29]. Данное исследование не может четко определить предикторы эффективности и неэффективности лечения, оно показывает, что пациентам с рефрактерными стриктурами, перенесшим несколько сеансов баллонной дилатации, может быть показан этот метод лечения. Однако необходимо учитывать, что применение данной методики может быть ограничено в связи с высокой стоимостью стентов.
Биоразлагаемые стенты
В последнее время для лечения доброкачественный стриктур используются биоразлагаемые стенты. Ранее поли-L-молочный стент и полидиоксаноновый стент в основном использовались для расширения стриктур пищевода.
Электрокоагуляция
Широко распространенной, доступной и эффективной методикой лечения доброкачественных стриктур является электрокоагуляция пораженной зоны. Так, в исследование G. Brandimarte и соавт. [34] были включены 39 пациентов, у которых были выявлены послеоперационные стриктуры в 7—12 см от края ануса. При проведении процедуры сфинктеротом располагался центрально, после чего бимодально подавался ток и в области стриктуры выполнялись 6 радиальных надрезов. Длина и глубина надрезов определялись в соответствии с размерами стриктуры (в качестве измерительного прибора использовались открытые биопсийные щипцы размером 8 мм). После процедуры пациенты находились под наблюдением 8—43 мес (в среднем 25 мес). Каких-либо осложнений, а также рецидива стриктуры выявлено не было ни в одном случае.
Еще в одном исследовании были оценены результаты, полученные на протяжении 12 лет у 60 пациентов. По поводу доброкачественных стриктур анастомозов всем пациентам производилась электрокоагуляция. Осложнений во время процедуры не отмечалось. Рестенозирование было выявлено лишь у 3 пациентов, впоследствии благополучно пролеченных с помощью еще одного сеанса электрокоагуляции.
В исследовании В.В. Веселова и соавт. [35] электрокоагуляция с применением шаровых электродов использовалась в рамках комплексной терапии стриктур межкишечных анастомозов. С помощью электрокоагуляции создавался узкий раневой канал (до 5 мм), который в дальнейшем бужировался с помощью различных методов (баллонная дилатация, аппаратное бужирование, механическое бужирование). Из 26 пациентов, которым было проведено лечение, удовлетворительные результаты были получены у 20 (ширина просвета в зоне стриктуры более 10 мм).
Таким образом, данная процедура может быть рекомендована в при плотных фиброзных стриктурах, а также в случае невозможности проведения или неэффективности баллонной дилатации [22, 36].
Лазерная коагуляция
Одной из первых попыток лечения доброкачественных толстокишечных стриктур можно считать попытку применения лазерной коагуляции. Так, в исследование А. Löffler и соавт.[37] были включены 22 пациента с послеоперационными стриктурами, локализующимися в ректосигмоидном отделе. После выполнения лазерной коагуляции результаты были превосходны у 21 пациента (у 1 пациента потребовалось расширение стриктуры под анестезией до 1,8 см, однако впоследствии наблюдался рецидив заболевания). Дальнейшего распространения методика не получила в связи с высокой себестоимостью.
Бужирование
Еще одним возможным способом консервативного лечения анальных стриктур является бужирование. Опыт данной методики небольшой. Так, в одной из университетских клиник в 1988—2013 гг. наблюдались 10 пациентов с анальными стриктурами [38]. У всех пациентов имелись клинические проявления кишечной непроходимости. Протяженность всех стриктур составляла менее 2 см. Процедура выполнялась под внутривенной седацией в положении лежа на левом боку, без предварительной подготовки кишечника. Использовались обильно смазанные лубрикантом силиконовые бужи Малони с коническим наконечником. Несмотря на исходный диаметр стриктуры 5—6 мм, процедура начиналась с бужей размером 40—44 мм. Обычно за одну процедуру использовалось 4—5 бужей, начиная с бужей 40—44 мм и заканчивая бужами 56—60 мм (т.е. 40, 44, 48, 52, 56, 60 мм). В конечном итоге у всех пациентов удалось провести буж самого большого размера через стриктуру. В общей сложности было выполнено 308 процедур. Они оказались успешными у всех пациентов, т. е. у всех стриктура стала пропускать дистальную фалангу указательного пальца. С течением времени интервалы между процедурами увеличивались (с 11 процедур в течение первых 5 лет до 4,5 в течение последующих 5 лет, р=0,04). Возможно, это связано с изменением структуры коллагена, присутствующего в стриктуре [39]. Из 3 пациентов, у которых бужирование оказалось неэффективным, у 2 была выполнена колэктомия по причинам, не связанным со стриктурой, один пациент отдал предпочтение наложению стомы. Отмечен один летальный исход по неизвестной причине. Таким образом, бужирование имеет ряд преимуществ по сравнению с другими методиками. В частности, непосредственный тактильный контакт позволяет оценить «сопротивляемость» фиброзной ткани стриктуры, что предостерегает от перерастяжения и перфорации. При этом эффективность данных методов лечения равнозначна [40]. Бужирование является легким в исполнении, недорогим методом и имеет невысокий риск осложнений, однако его применение ограничено локализацией стриктуры (до 10—12 см от края ануса).
Аппаратное бужирование
В качестве еще одной методики эндоскопического лечения стриктур межкишечных анастомозов можно использовать эндоскопическое (аппаратное) бужирование. Данная методика предусматривает последовательную смену аппаратов с увеличением их диаметра от 6 до 18 мм. В исследование было включено 15 пациентов. В 6 случаях было достаточно одного этапа лечения, а в 9 других случаях понадобилось от 2 до 5 этапов вмешательства [35]. Данный метод может быть рекомендован, если стриктура анастомоза слишком плотная и не позволяет выполнить баллонную дилатацию.
Комбинированные методики лечения
Хотя большинство доброкачественных стриктур толстой кишки удается разрешить с помощью нескольких этапов баллонной дилатации или электрокоагуляции, в последнее время встречается большое количество сообщений о комбинированных методах лечения. Так, в одном из исследований [35] применялась комбинированная коррекция стриктур анастомозов:
— электродеструкция и аппаратное бужирование (15 больных);
— электродеструкция и механическое бужирование (7 больных);
— электродеструкция, аппаратное и механическое бужирование (4 больных).
При электродеструкции стриктуры с аппаратным бужированием для достижения необходимой ширины просвета кишки в зоне анастомоза в 6 случаях достаточно было одного этапа лечения, а в 9 других случаях понадобилось от 2 до 5 этапов вмешательства. При комбинации электрокоагуляции и механического бужирования в 5 случаях коррекция стриктуры была достигнута за один этап бужирования, в 2 — в несколько этапов — 5 и 7 соответственно. В одном случае, при комбинации эндоскопического пособия и механического бужирования, произошла перфорация стенки кишки в зоне сигморектального анастомоза (на 9 см от анального канала), которая потребовала оперативного вмешательства в объеме ушивания перфоративного отверстия. Наряду с электродеструкцией стриктуры в 4 наблюдениях для достижения лечебного эффекта проводилось как аппаратное, так и механическое бужирование. Во всех случаях манипуляция проводилась многоэтапно. Таким образом, из 26 пациентов, которым проводилась эндоскопическая коррекция по поводу стриктур межкишечных анастомозов, у 20 пациентов результаты расценены как удовлетворительные после первого курса бужирования и у одного — после второго курса. У 5 пациентов результаты эндоскопического лечения рубцовых стриктур межкишечных анастомозов признаны неудовлетворительными. Следует отметить, что у всех 5 пациентов с неудовлетворительными результатами эндоскопического лечения протяженность рубцовых стриктур составляла от 12 до 20 мм. У пациентов с удовлетворительными результатами лечения протяженность стриктур составляла: в 1 случае — 9 мм, в 4 — 5—6 мм и в 16 — 2—4 мм.
Комбинированная методика с использованием шаровидного электрода и баллонов была выполнена у 36 пациентов с межкишечными стриктурами. Через год при повторном обследовании рецидив был выявлен только у 5 пациентов, его удалось благополучно разрешить с помощью баллонной дилатации [41]. Другая методика использовалась при полной облитерации просвета кишки. Под эндоскопическим и флюороскопическим контролем в центральной части стеноза проводился полиэтиленовый катетер с иглой в гибкой металлической оболочке, после чего устанавливался проводник и производилась пневмодивульсия. Для формирования большего просвета дивульсия производилась повторно [42]. Также имеются сообщения о новой методике, объединяющей трансанальную эндоскопическую микрохирургию (ТЭМ) и баллонную дилатацию для лечения доброкачественных стриктур. С помощью 20-сантиметрового ректоскопа, применяемого при ТЭМ, производится надрез в зоне стриктуры, после чего с помощью баллона просвет расширяется. ТЭМ-ассоциированная баллонная стриктуропластика может быть оптимальной малоинвазивной методикой, если речь идет о выборе между консервативным и хирургическим методами лечения [43].
Заключение
В течение длительного времени при обнаружении межкишечных стриктур отсутствовали альтернативы хирургическому лечению. На сегодняшний день развитие эндоскопических технологий позволяет выполнять малоинвазивные манипуляции для лечения стриктур межкишечных анастомозов. Учитывая большое количество возможных методов, можно выбрать наилучшую тактику лечения в каждом конкретном случае.
Таким образом, эндоскопическое лечение стриктур анастомозов является эффективной методикой в большинстве случаев. Оно наиболее предпочтительно, так как позволяет избежать серьезных осложнений. Единственное часто встречающееся осложнение после эндоскопического лечения — рестеноз — наблюдается после резекции по поводу злокачественных новообразований. Однако в подавляющем большинстве случаев рестеноз успешно устраняется с помощью повторного эндоскопического лечения. Необходимо продолжение исследований, направленных на изучение условий и закономерностей при проведении эндоскопического лечения, а также эффективности и показаний к применению различных методов эндоскопического лечения стриктур межкишечных анастомозов.
Авторы заявляют об отсутствии конфликта интересов.