Субтотальное удаление опухоли что это
Выбор хирургического доступа к опухолям центрального основания черепа. Часть 2
Выбор хирургического доступа к опухолям центрального основания черепа. Часть 2: клиническое иСследование.
Гуляев Д.А., Чеботарев С.Я., Белов И.Ю., Горбань В.В.
ФГУ «Российский научно-исследовательский нейрохирургический институт им.проф. А.Л.Поленова», Санкт-Петербургский государственный медицинский университет им. акад. И.П.Павлова
Гуляев Дмитрий Александрович, кандидат медицинских наук, старший научный сотрудник ФГУ РНХИ им. проф. А.Л.Поленова
Чеботарев Сергей Яковлевич, кандидат медицинских наук ассистент кафедры челюстно-лицевой хирургии и хирургической стоматологии Санкт-Петербургского государственного университета им. акад. И.П.Павлова.
Белов Игорь Юрьевич, аспирант ФГУ РНХИ им. проф. А.Л.Поленова.
Горбань Виталий Валерьевич, интерн кафедры челюстно-лицевой хирургии и хирургической стоматологии Санкт-Петербургского государственного университета им. акад. И.П.Павлова.
В современной литературе существует достаточно ограниченное количество публикаций, посвященных сравнительному анализу хирургических доступов к центральному основанию черепа. В работе приводится сравнение трансбазального и оригинальных трансфациальных доступов к основанию черепа на основании клинических сопоставлений. Проанализированы результаты лечения 21 больного с распространенными опухолями ската черепа с экстра- интракраниальным ростом. Приведен клинический пример хирургического лечения гигантской опухоли ската черепа с ростом в рото- и носоглотку.
Ключевые слова: основание черепа, трансфациальный доступ, ската.
The choice of surgical approach to tumors of the central skull base. part 2:clinical trial.
Gulyaev D. A., Chebotarev S.Ya., Belov I.Yu., Gorban V.V.
Russian Polenov’s Neurosurgical Institute, Saint-Petersburg Pavlov State Medical University.
In modern literature there are a fairly limited number of publications devoted to the comparative analysis of surgical approaches to the central skull base. The paper compares transbasal transfcial and original approaches to the skull base based on clinical comparisons. The results of treatment of 21 patients with advanced tumors of the skull base with extra-intracranial growth are discussed. Clinical example of the surgical treatment of giant tumor of the clivus with growth into the oro-and nasopharynx is presented.
Key words: skull base, transfcial approach, tumor of the clivus
Как было отмечено ранее, в современной литературе существует достаточно ограниченное количество публикаций, посвященных сравнительному анализу хирургических доступов к центральному основанию черепа [2,4,7,9,15]. В особенности когда речь идет о трансфациальных подходах.
Учитывая это, на основе проведенного анатомо-топографического исследования, в настоящей работе мы ставили цели оценить клиническую эффективность применения различных доступов к центральному основанию черепа, анализируя результаты хирургического лечения больных с опухолями данной локализации.
Материалы и методы.
При ретроспективном анализе клинического материала установлено, что трансбазальный доступ по Derome был использован в 5 наблюдениях. Лишь в одном из них удалось добиться достаточно радикального удаления новообразования с длительным (более 7 лет) периодом ремиссии. В остальных случаях хирургическое вмешательство ограничивалось частичным удалением или расширенной биопсией. Все эти больные реоперированы в связи с быстрым рецидивом новообразования. Использование выше перечисленных трансфациальных доступов позволило в большинстве наблюдений обеспечить радикальное, в случаях с доброкачественными новообразованиями или тотальное – при злокачественных опухолях удаление новообразования с удовлетворительной реэкспансией мозговых структур.
В ближайшем и отдаленном послеоперационном периоде мы не наблюдали грубых рубцовых деформаций лица, нарушений функции жевания и глотания за счет рубцовых контрактур жевательной мускулатуры, смещения глазных яблок, выворота век. В раннем послеоперационном периоде погибли 2 больные на 4 и 16 сутки после операции от ишемического инфаркта левого полушария на фоне тромбоза интракавернозной части внутренней сонной артерии. Послеоперационная летальность составила 9,5%. Послеоперационная ликворрея отмечена в 1 наблюдении. Катамнез прослежен от 6 месяцев до 7 лет. Безрецидивная выживаемость составила 6 месяцев. Средняя выживаемость составила 18 месяцев.
Клинический пример демонстрирует возможность тотального удаления гигантской рецидивной хордомы ската с ростом в носо- и ротоглотку из расширенного билатерального транслокационного доступа.
Больной О. 34 лет поступил в отделение хирургии опухолей головного и спинного мозга РНХИ с жалобами на гнусавость голоса, нечеткость произношения слов, нарушение глотания, слепоту на левый глаз, онемение левой половины лица, головную боль с тошнотой и рвотой, общую слабость, снижение памяти.
Из анамнеза известно, что болен с 2005 года, когда появилось снижение зрения на левый глаз. Оперирован по месту жительства, где было выполнено трансназальное частичное удаление хордомы основной пазухи и ската. Проведен курс лучевой терапии в СОД 54 Гр. На контрольных МРТ выявлен продолженный рост опухоли гигантских размеров. Для операции был госпитализирован в РНХИ.
Основываясь на проведенном анатомическом и клиническом исследовании, анализе литературных данных, нами было установлено ряд принципиальных моментов.
Так, верхние доступы, применяемые для удаления опухолей ската, сопровождаются экстрадуральным освобождением внутреннего основания черепа и тракцией лобных долей, что в послеоперационном периоде обусловливает развитие интеллектуально-мнестических расстройств в виде снижения интеллекта, нарушения инициативности и самостоятельности в действиях, угнетения речевой и двигательной активности, замедлением межличностных социальных реакций [4,11,14]. В случаях применения таких оперативных подходов существуют известные трудности визуализации новообразования, а также проксимального и дистального контроля магистральных сосудов и черепных нервов, обусловленные крайней степенью сложности топографо-анатомических взаимоотношений в области основания черепа. Измерения параметров операционного доступа, замеры глубины до ключевых анатомических объектов и определение углов операционного действия в двух основных плоскостях так же подтверждают ограниченность доступа. Данное обстоятельство не только обусловливает невозможность радикального удаления опухоли, но и нередко способствует развитию интраоперационных и послеоперационных осложнений.
Применение передних, трансфациальных доступов, позволяет избежать подобных проблем, однако при реплантации свободных костных фрагментов верхней челюсти и скуловой кости, резецированных в ходе доступа, имеется высокая вероятность их резорбции в позднем послеоперационном периоде с развитием деформаций лица различной степени или их полной утратой при нагноении послеоперационной раны [3,6,7,10]. Также неблагоприятное воздействие на их приживление может оказать до- или послеоперационный курс лучевой терапии. Удаление опухолей ската и клиновидной пазухи из, так называемых, транслокационных трансфациальных доступов не только предотвращает послеоперационные изменения вещества мозга, но и обеспечивает профилактику осложнений, связанных с некрозом костного лоскута за счет сохранения надкостницы и сосудов, питающих кость [13,15].
В современной хирургии основания черепа краниофациальная ее составляющая имеет существенное значение. Это обусловлено тем, что она обладает рядом важных преимуществ перед краниобазальными доступами, основным из которых является возможность осуществления широкого подхода к окружающим тканям опухоли и резекции последней в их пределах. По нашему мнению в вопросе выбора доступа к опухолям центрального основания черепа наиболее адекватным решением являются трансфациальные подходы. Так, при определенном понимании и соблюдении основных их принципов, возможно произвести адекватную онкологическую резекцию, добиться низкого уровня послеоперационных осложнений, хорошего функционального и эстетического результата, а также улучшение прогноза и качества жизни.
Таблица к статье «Выбор хирургического доступа к опухолям центрального основания черепа. Часть 2: клиническое исследование.».
Чеботарев С.Я., Гуляев Д.А., Белов И.Ю., Горбань В.В.
Средние показатели качества жизни больных с опухолями центрального основания черепа до и после операции.
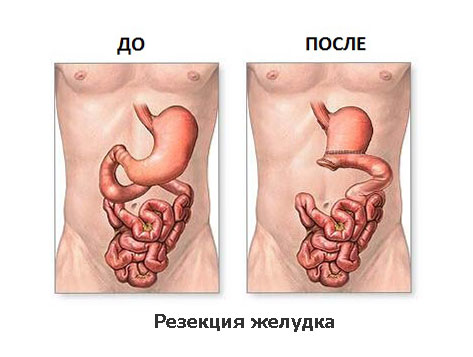
Операция резекции и гастрэктомии
29 января 1881 года Теодор Бильрот провел первую успешную операцию резекции желудка при локализации рака в его выходном отделе. Последующая и также успешная операция резекции была проведена через несколько месяцев ассистентом Бильрота. Успех заключался и в продолжительности жизни пациента, первого среди прооперированных по поводу рака желудка прожившего пять лет после операции.
Уважаемые пациенты! Обратите внимание на следующие материалы сайта:
Несмотря на то, что с момента выполнения первой успешной операции на желудке прошло более 130 лет и за прошедшее время медицина шагнула далеко вперед, основным методом лечения рака желудка остается операция. Никакие другие методы лечения не могут заменить хирургическое вмешательство.
Принципиально выделяют два вида радикальных операций по поводу рака желудка: субтотальная резекция желудка и гастрэктомия. Выбор объема операции зависит в первую очередь от локализации опухоли в желудке, уровня глубины проникновения опухоли в стенку желудка, а также её распространение на соседние органы и структуры.
Дистальная субтотальная резекция желудка
При распространении опухоли на соседние органы выполняется и их резекция. Операция завершается восстановлением непрерывности желудочно-кишечного тракта формированием анастомоза (соустья) между оставшейся частью желудка и тонкой кишкой.
Существует несколько десятков способов восстановления непрерывности желудочно-кишечного тракта, но наиболее часто применяемыми являются следующие: по Бильрот, Бальфуру, Ру, Райхелю—Полиа, Хофмейстеру—Финстереру, Мойнихену. Анастомозы формируются с помощью ручного шва, либо с помощью различных сшивающих аппаратов.
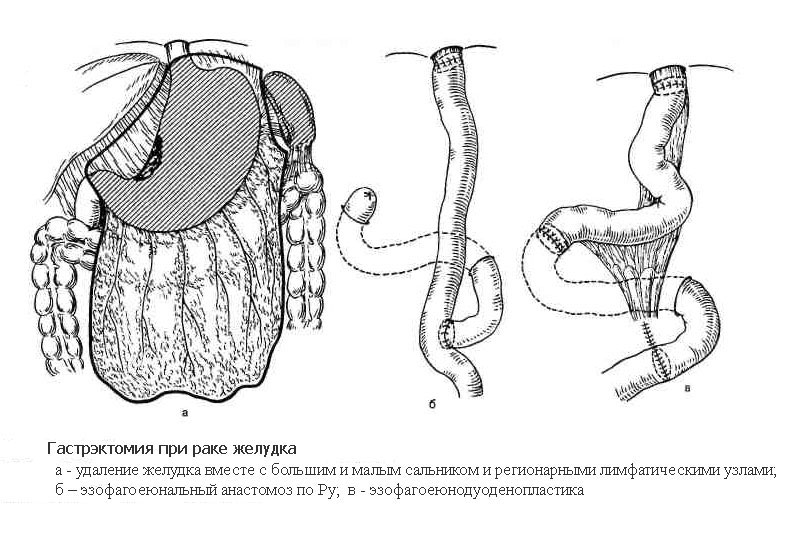
Гастрэктомия
Гастрэктомия – операция, выполняемая при локализации раковой опухоли в средней и верхней трети тела и кардиальном отделе желудка, а также при расположении опухоли в месте перехода желудка в пищевод (кардиоэзофагеальный рак). Объем операции включает удаление всего желудка, также с обязательным выполнением лимфодиссекции. В отдельных случаях дополнительно удаляются вместе с телом и хвостом поджелудочной железы. При распространении опухоли на соседние органы выполняется и их резекция. Операция завершается формированием анастомоза напрямую между пищеводом и тонкой кишкой, также либо с помощью ручного шва, либо с помощью специальных сшивающих аппаратов.
Изложенные операции могут выполняться традиционным (открытым) методом и с помощью высокотехнологичных малотравматичных методов (лапароскопическим или роботическим).
Традиционный (открытый) метод применяется у пациентов с местнораспространенными опухолями желудка требующие расширенных и комбинированных операций с резекцией соседних органов и структур, а также у пациентов с высоким индексом массы тела (ИМТ>30).
У пациентов с начальной (I-II) стадией заболевания и с ИМТ
Гладышев Дмитрий Владимирович:
Коваленко Сергей Алексеевич:
Городская больница №40, г.Сестрорецк, ул.Борисова, д.9, хирургический корпус (№4), кабинет №19.
Часы приёма: понедельник, среда, пятница с 15.00 до 17.00. По направлению онкологов поликлиник.
Запись по телефону: 8-911-235-21-80.
Информационно-справочная служба: +7 (812) 437-40-75 и +7 (812) 437-31-11
Отдел платных услуг: +7 (812) 437-11-00 и +7 (911) 766-97-70
Информация по отборочной комиссии: +7 (812) 437-09-07
Отдел госпитализации: +7 (812) 437-03-68 и +7 (812) 434-32-13
Запись на МРТ, КТ, ПЭТ КТ : +7 (812) 437-35-13 и +7 (911) 171-06-04
Маммография: +7 (812) 200-16-88.
Вы можете выбрать удобную для Вас дату исследования соответственно с периодом менструального цикла.
Кроме того, Вы можете оставить свой вопрос в рубрике «Вопрос-ответ» и сотрудники отдела платных услуг обязательно свяжутся с Вами или ответят по указанному Вами адресу электронной почты.
Удаление опухоли спинного мозга
Опухоли спинного мозга разделяют на несколько групп в зависимости от их расположения:
Симптомы
Первыми симптомами новообразований спинного мозга могут быть болевые ощущения, двигательные или чувствительные расстройства. Проявления зависят от расположения опухоли и ее размера. Поэтому при любых болях в спине, особенно если они возникают на фоне имеющегося онкологического заболевания, нужно обратиться к врачу. При выявлении новообразования чаще всего принимается решение об удалении опухоли спинного мозга.
Диагностика
Для диагностики применяются:
Лечение
В качестве медикаментозного лечения назначаются кортикостероиды. Если присутствует сдавление спинного мозга, то лечение необходимо начинать как можно скорее.
Хорошо локализованные опухоли можно удалять хирургически. Если нельзя удалить, применяют лучевую терапию с возможной декомпрессией. Экстрадуральные метастазы, вызывающие сдавление спинного мозга, обычно удаляют из тела позвонка, затем проводят лучевую терапию. Метастатические экстрадуральные опухоли, которые не сдавливают спинной мозг, можно лечить только лучевой терапией, но если лучевая терапия не помогает, то необходимо проведение операции.
Техника операции
Основной метод лечения новообразований спинного мозга – хирургический. Операция показана при неэффективности лучевой терапии или при сдавлении спинного мозга. Удаление опухоли спинного мозга приводит к восстановлению его функций и исчезновению симптомов заболевания. Технология операции выбирается в зависимости от размера и расположения опухоли. Операция в среднем продолжается 2-4 часа.
Вмешательство может быть радикальным – когда иссекается полностью, либо паллиативным. Радикальное удаление возможно при отсутствии прорастания опухолью спинного мозга и его корешков. Если интрамедуллярная, то полностью удалить такое образование, не повредив спинной