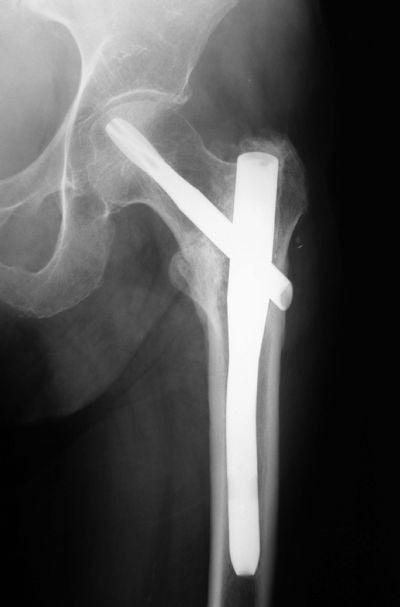
Перелом шейки бедренной кости
Перелом шейки бедра – опасная травма, чаще всего встречающаяся у людей пожилого возраста из-за повышения ломкости костей. Хотя также она может быть диагностирована у людей молодого и среднего возраста, попавших в тяжелые ДТП, упавших с высоты и т. д. На нее приходится около 6% всех случаев получения переломов.
При переломе шейки бедра отломки срастаются плохо, поэтому консервативная терапия малоэффективна и применяется только при невозможности провести операцию нужного вида. При этом эта травма, особенно у пожилых людей, может становиться причиной развития смертельно опасных осложнений, уносящих жизни около 30% пострадавших. Поэтому крайне важно как можно раньше диагностировать перелом шейки бедренной кости, провести адекватное ситуации лечение и помочь больному правильно восстановиться после травмы.
Что такое перелом шейки бедра
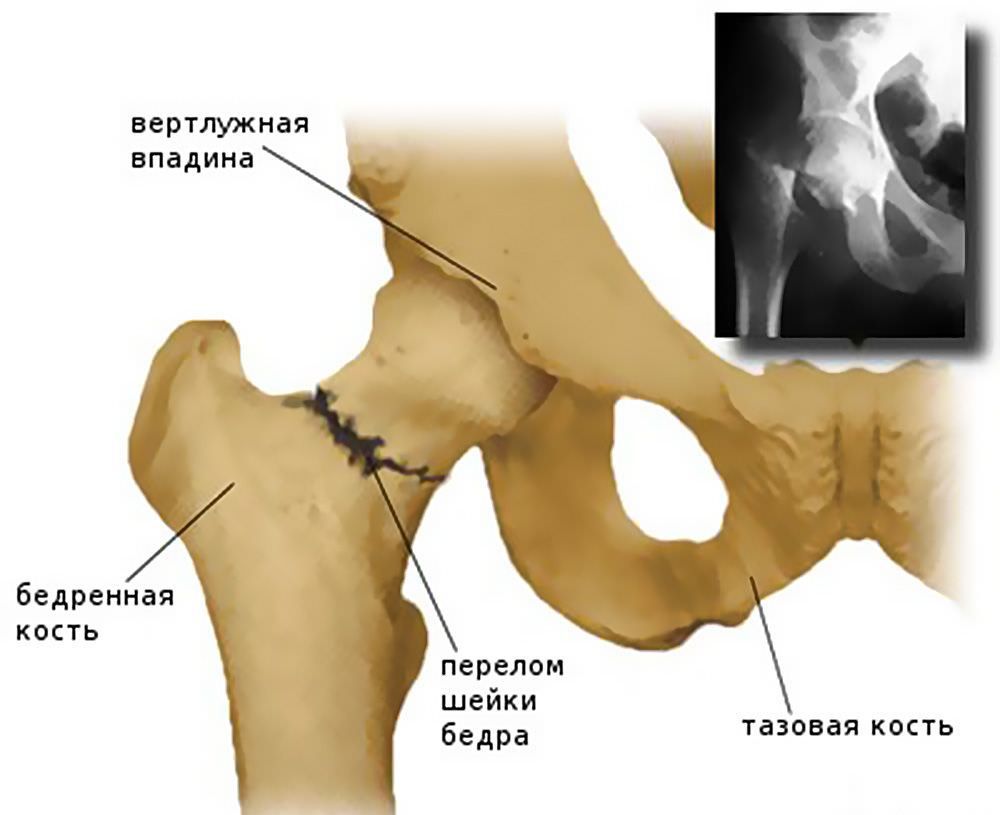
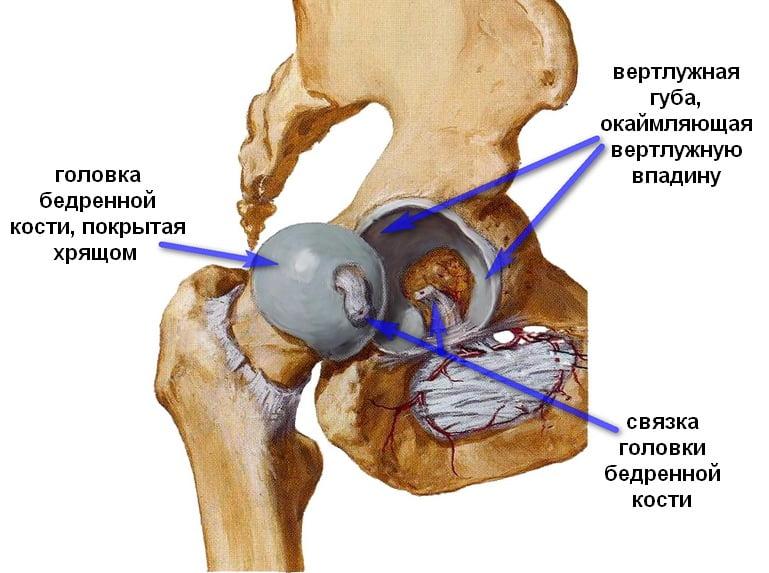
Перелом шейки бедренной кости – травма, сопровождающаяся нарушением целостности разной степени тяжести самой тонкой части бедренной кости, соединяющей ее тело с головкой. Головка бедра имеет округлую форму и является частью одного из самых крупных и мощных суставов человеческого тела – тазобедренного.
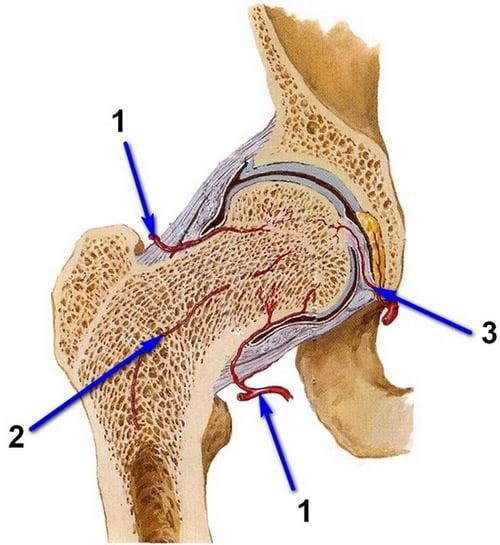
Тазобедренные суставы представляют собой парные шарнирные соединения, рассчитанные на комбинированные механические нагрузки. Каждый из них формируется бедренной костью, которая соединяется с имеющей чашеобразную форму вертлужной впадиной таза своей головкой. Вокруг вертлужной впадины расположен суставный хрящ. Он также окружает головку бедренной кости и укрепляет тазобедренный сустав. От верхушки головки бедренной кости к центру вертлужной впадины идет тонкая связка, через которую проходит артериальный кровеносный сосуд.
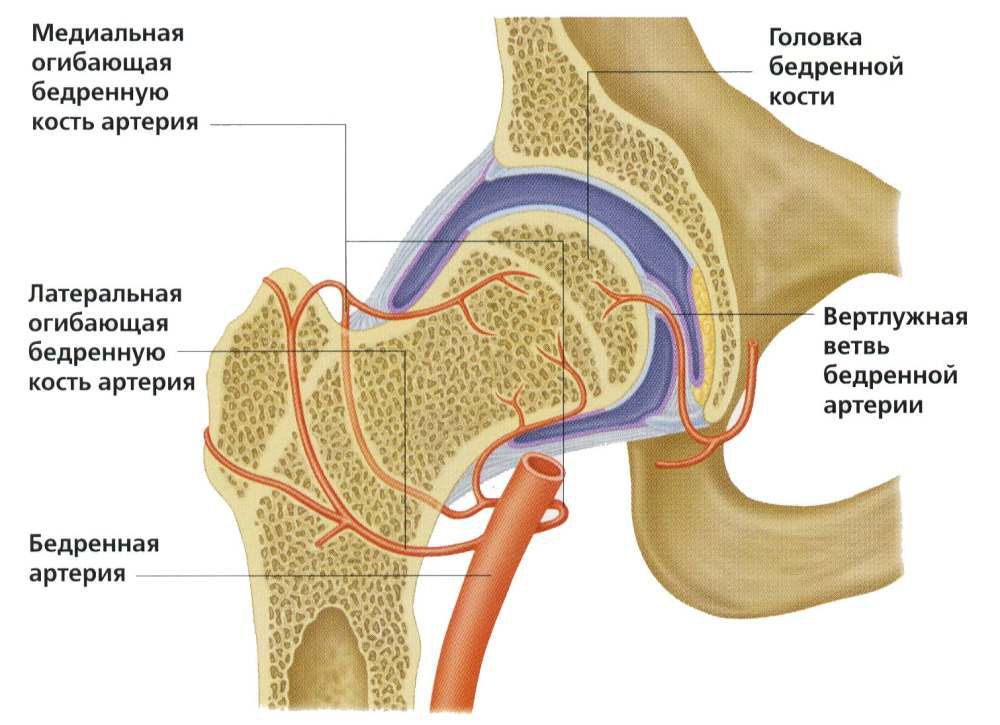
Отходящая от головки бедренной кости шейка располагается под углом около 120° к телу и соединяет ее с телом бедренной кости, формирующей основу бедра. За ней расположены большой и малый вертел, к которым крепятся мышцы и суставная капсула. Таким образом, шейка бедра расположена внутри суставной полости и прикрыта суставной капсулой, но не имеет надкостницы, которая в остальных случаях обеспечивает питание костной ткани. Ее питание организовано за счет артерий, проникающих в кость по нижнему краю суставной капсулы и в углубления между вертелами.
По мере старения организма связка и артерия, питающие головку бедренной кости зарастают, что приводит к тому, что она получает питание только от проходящих в шейке и вертелах сосудов. В связи с такими особенностями анатомии перелом шейки бедренной кости приводит к нарушению кровообращения и затруднению доступа крови к травмированной части. Это становится причиной развития асептического некроза. Он является самым частым осложнением перелома шейки бедренной кости, сопровождающимся ее отмиранием и постепенным рассасыванием.
Также травма такого рода может приводить к:
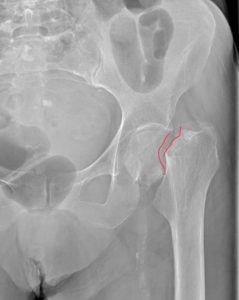
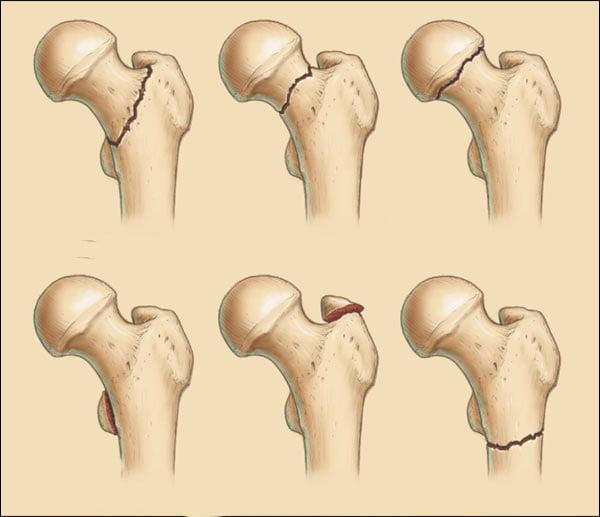
Перелом шейки бедра может произойти на любом ее участке. Конкретное его положение имеет большое значение для оценки прогноза и определения тактики лечения, поскольку, чем ближе он находится к головке, тем выше риск развития ее некроза. Таким образом, в зависимости от уровня расположения перелома различают:
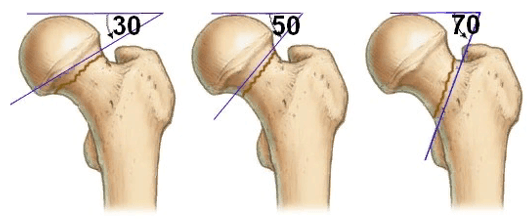
Также шейка бедра может сломаться под разными углами, что имеет важное прогностическое значение. Причем чем вертикальнее расположена линия перелома, тем возникает больший риск смещения фрагментов, приводящих к нарушению кровообращения. Так, при величине угла до 30° исход наиболее благоприятный. Если кость сломана под углом 30—60°, прогноз менее благоприятный, но все же неплохой. Но при угле деформации более 60° существует высокий риск развития асептического некроза.
Смещение отломков также может происходить по разному сценарию, на основании чего выделяют:
Вколоченные переломы часто оказываются вальгусными.
Причины
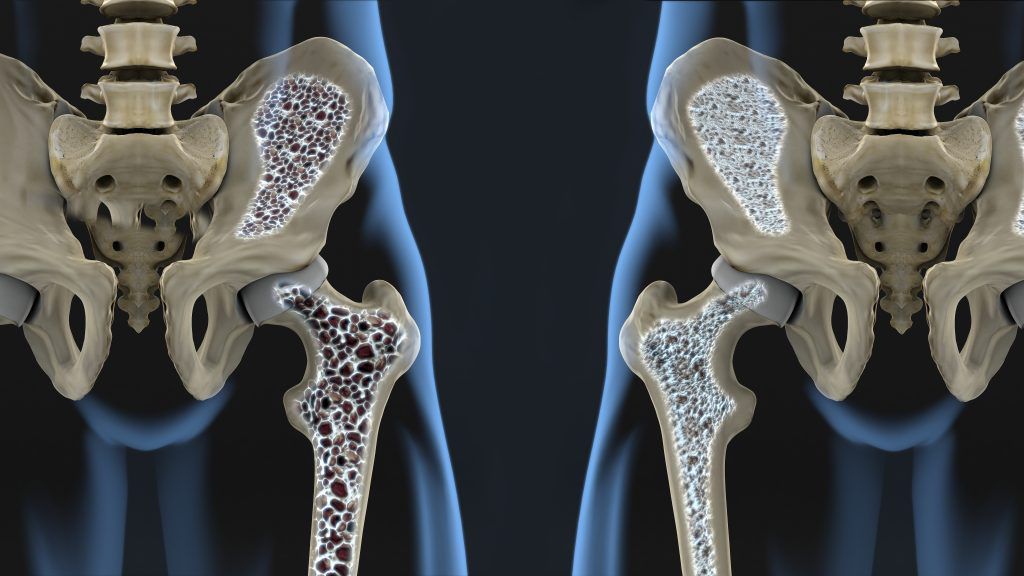
Более чем в 90% случаев переломы шейки бедра возникают у людей, причем в 4 раза чаще у женщин, старше 65—70 лет, у которых уже присутствует остеопороз 2—3 степени. В таких ситуациях для получения столь опасной травмы достаточно падения с высоты собственного роста. Поскольку в подобных случаях кости имеют низкую степень минерализации, а кровообращение обычно нарушено в силу развития других сопутствующих заболеваний, переломы срастаются очень плохо.
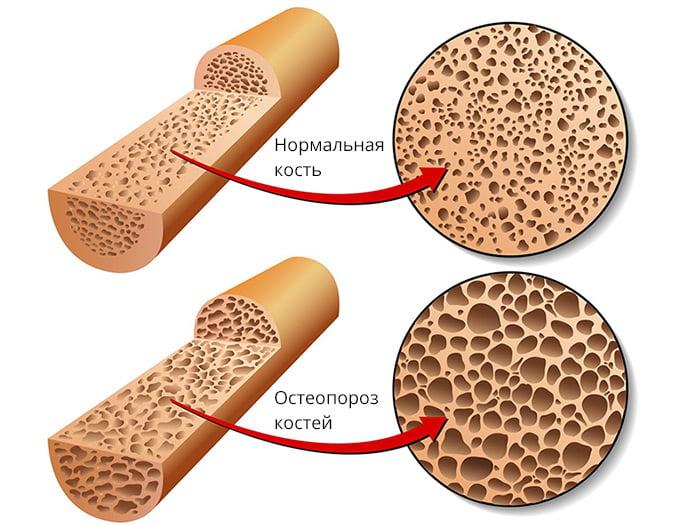
Остеопороз – хроническое заболевание, сопровождающееся снижением минерализации костей, в результате чего они становятся более пористыми и хрупкими.
Также предрасполагают получению перелома шейки бедра у людей пожилого возраста:
В то же время у молодых людей перелом шейки бедра является редкостью, поскольку бедренные кости отличаются высокой прочностью и устойчивостью к воздействию различных травмирующих факторов. В таких ситуациях переломы обычно являются следствием:
Симптомы перелома шейки бедренной кости
При возникновении перелома шейки бедра пострадавшие могут столкнуться со следующими клиническими проявлениями:
При возникновении подозрений на наличие перелома шейки бедра первая помощь заключается в иммобилизации пострадавшей конечности именно в том положении, в котором она находится. Необходимо немедленно вызвать бригаду скорой помощи, дожидаясь ее приезда, нужно постараться успокоить пострадавшего и убедить его сохранять неподвижность, не предпринимать попытки встать. Специалисты фиксируют пострадавшую ногу и таз специальной шиной. При отсутствии таковой используются подручные средства, к примеру, длинные палки. При наличии кровотечения накладывается жгут.
Диагностика
Пострадавших, у которых предполагается перелом шейки бедра, госпитализируют в отделение травматологии. Ортопед-травматолог осматривает больного и опрашивает его об обстоятельствах получения травмы.
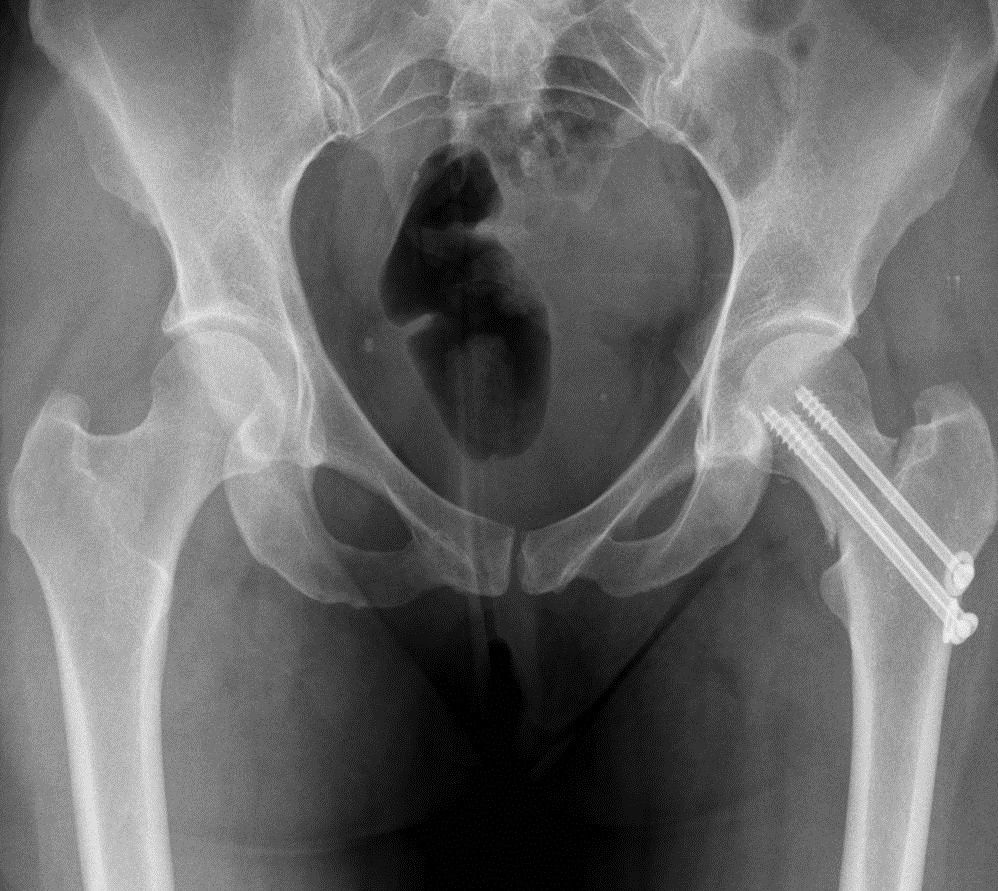
Для подтверждения диагноза обязательно назначается рентгенография в двух проекциях. С помощью полученных снимков определяют вид и угол прохождения линии перелома.
Переломы без смещения и признаков вколачивания у людей пожилого возраста сложно поддаются диагностике по рентгеновским снимкам сразу же после получения травмы. Поэтому таким пациентам нередко ошибочно диагностируют артроз тазобедренного сустава и назначают соответствующее лечение, которое не дает результатов. В подобных ситуациях важно провести КТ или через 2 недели после падения и начала лечения повторить рентген пораженного сустава.
Но откладывание лечения перелома шейки бедренной кости чревато асептическим некрозом ее головки. Поэтому важно диагностировать травму как можно раньше после ее получения. Поэтому нередко для получения полной картины о состоянии тазобедренного сустава проводят не только рентген, но и КТ, МРТ, а также сцинтиграфию.
Лечение перелома шейки бедра
Лечение травм такого рода осуществляется ортопедами. Консервативная терапия, т. е. безоперационное лечение, показано только при наличии серьезных противопоказаний к проведению хирургического вмешательства. Это обусловлено тем, что большинство больных значительно легче переносит операцию, чем длительную и при этом малоэффективную консервативную терапию, требующую продолжительного сохранения постельного режима.
Кроме того, для пожилых пациентов, на долю которых приходится более 90% всех случаев переломов шейки бедра, чрезвычайно важна как можно более ранняя активизация. В противном случае возникает серьезный риск развития осложнений, в том числе пролежней и застойных пневмоний. А ведь тяжелые воспалительные процессы в легких для пожилых людей чреваты летальным исходом. У молодых же больных длительная неподвижность нередко становится причиной возникновения атрофии мышц, посттравматических контрактур коленного и тазобедренного сустава. Поэтому всегда при наличии возможности предпочтение отдают операции при переломе шейки бедра.
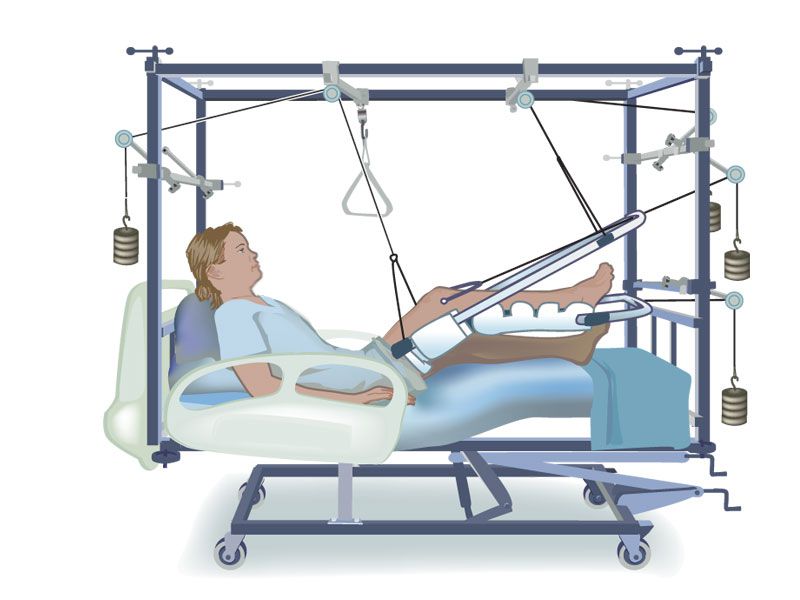
Единственным случаем, когда возможно эффективное лечение перелома шейки бедренной кости, это вколоченный перелом с горизонтально проходящей линией. В таких ситуациях больным молодого возраста весь тазобедренный сустав фиксируется гипсовой лонгетой, которая доходит вплоть до колена, на 3—4 месяца. В это время больным можно ходить, опираясь на костыли и не давая нагрузки на травмированную ногу. Пожилым пациентам приходится госпитализироваться и 1,5—2 месяца находиться на скелетном вытяжении. С первых дней лечения проводится ЛФК.
Сегодня хирургическое лечение травм подобного рода осуществляется путем внутреннего остеосинтеза или эндопротезирования тазобедренного сустава. Пациентам молодого возраста, как правило, предлагается остеосинтез, тогда как пожилым людям практически всегда показано эндопротезирование, что обусловлено нарушениями кровообращения в тазобедренном суставе медленной регенерацией костной ткани и низкой скоростью сращения отломков.
Проведение остеосинтеза пожилым людям резко увеличивает частоту развития осложнений, в том числе из-за того, что вживление металлических имплантов в кость резко увеличивает их склонность к рассасыванию. Кроме того, остеосинтез для пожилых людей чреват формированием ложного сустава, что является причиной инвалидизации.
Выполнение хирургического вмешательство во всех случаях должно проводиться как можно раньше с момента получения травмы. Если же такая возможность по тем или иным причинам отсутствует, то до выполнения операции проводят скелетное вытяжение.
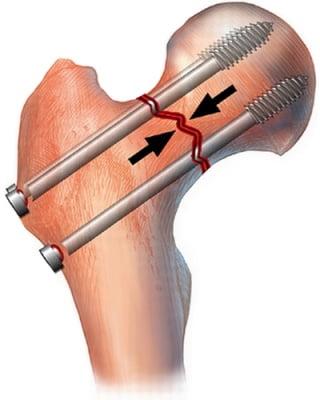
Остеосинтез
Суть методики внутреннего остеосинтеза заключается в правильном размещении образовавшихся в результате перелома фрагментов и их надежной фиксации изготовленными из биосовместимых материалов штифтами, винтами, спицами, пластинами и другими средствами. Большинство производителей использует для их изготовления сплавы титана, молибденхромовоникелевые и другие, так как именно они показали себя в качестве наиболее стойких к окислению в тканях организма материалов.
Но чтобы остеосинтез прошел успешно, требуется соблюдение нескольких условий:
Таким образом, проведение остеосинтеза возможно не всегда даже у молодых пострадавших. Если приведенные условия не будут соблюдены, существует высокая вероятность несращения перелома. Поэтому в подобных ситуациях с целью снижения рисков предпочтение отдают эндопротезированию. Но даже при полном соответствии состояния пациента требованиям к проведению остеосинтеза, он не всегда приводит к ожидаемому результату. Так, в 10—30% случаев наблюдается несращение перелома шейки бедра, а у 10—40% больных развивается асептический некроз головки бедренной кости. В подобных случаях также впоследствии приходится проводить полное эндопротезирование тазобедренного сустава.
Сегодня существует несколько различных техник проведения внутреннего остеосинтеза:
Конкретную методику хирург выбирает на основании индивидуальных особенностей строения бедренной кости пациента, вида перелома, его направления и некоторых других факторов. Но всегда после проведения внутреннего остеосинтеза пациенты подвергаются ранней активизации, так как это во многом определяет успех проведенной операции.
После выполнения внутреннего остеосинтеза восстановление занимание не менее 12 месяцев, эндопротезирование сустава сопряжено с более коротким сроком реабилитации – 5—6 месяцев. Независимо от вида проведенного хирургического вмешательства, всем пациентам в раннем послеоперационном периоде назначаются антибиотикотерапия и средства для профилактики возникновения тромбоэмболических осложнений.
После остеосинтеза пациенты могут вставать с постели и выполнять движения ногой через 3—5 дней. Впоследствии им обязательно назначаются:
Установленные во время хирургического вмешательства металлические пластины, штифты или другие приспособления удаляют только после полного срастания перелома шейки бедренной кости и восстановления нормальной функциональной активности. Обычно это происходит через 1—1,5 года после проведения остеосинтеза. Но если операция проводилась пожилым людям, удаление металлических конструкций могут не производить.
Эндопротезирование
Эндопротезирование тазобедренного сустава – основной способ лечения переломов шейки бедренной кости у пожилых больных и молодых людей с тяжелыми повреждениями. Проведение этой операции соответствует всем требованиям профилактики развития осложнений у людей старшей возрастной группы, поскольку позволяет обеспечить раннюю активизацию. После ее выполнения подъем с постели и двигательная активность возможны уже на 2—3 сутки при условии отсутствия осложнений, а после окончания реабилитационного периода человек получает возможность абсолютно нормально самостоятельно передвигаться.
Суть эндопротезирования состоит в замене тазобедренного сустава или только его части полностью повторяющим функции и строение деформированной части искусственным имплантом. Данная операция показана:
Кроме того, эндопротезирование тазобедренного сустава проводится при деформирующем коксартрозе 3 степени и наличии опухолей в области тазобедренного сустава.
В зависимости от тяжести ситуации при травме с асептическим некрозом головки бедренной кости может осуществляться тотальное (полное) эндопротезирование с заменой всего тазобедренного сустава, а также только частичное эндопротезирование с использованием монополярных или биполярных головок бедренной кости. В первом случае искусственным протезом будет заменена головка и шейка бедренной кости, а также вертлужная впадина. Его элементы прочно фиксируются на поверхности костей, в том числе пораженных остеопорозом, за счет использования специального цемента, что особенно важно для пожилых пациентов.
У больных молодого возраста чаще применяется бесцементный метод фиксации тотального эндопротеза. В таком случае между поверхностью импланта и костью располагается особый губчатый слой. Со временем происходит прорастание кости сквозь него, что обеспечивает прочную фиксацию протеза.
Тотальное эндопротезирование при переломах шейки бедра более чем в 90% случаев имеет благоприятный исход и приводит к полному выздоровлению. Но через 15—25 лет может потребоваться их замена.
Иногда пациентам может быть предложена установка монополярного протеза головки бедренной кости, который заменяет собой исключительно шейку и головку бедра, т. е. суставная впадина не заменяется. Недостатком подобных устройств является быстрое изнашивание суставного хряща из-за неизменного трения синтетической головки о суставную впадину. Подобного недостатка лишены биполярные протезы головки бедренной кости. У устройств такого рода головка заключена в особую капсулу, которая после установки примыкает к вертлужной впадине. Поэтому основное трение элементов эндопротеза осуществляется внутри него самого, что снижает изнашивание сустава.
Но, несмотря на все преимущества, эндопротезирование не всегда может быть приведено из-за наличия сопутствующих заболеваний, повышающих интраоперационные риски. Операция противопоказана при:
Таким образом, некоторые противопоказания временные и после их устранения операция может быть проведена. В других ситуациях пациентам показано консервативное лечение, которое хотя и не приводит к сращению фрагментов кости, но позволяет сохранить жизнь. Оно заключается в проведении в течение 5—10 дней скелетного вытяжения, после чего больному разрешается поворачиваться на бок, садиться в постели и свешивать с нее ноги. Все это время используются обезболивающие. Через 3 недели от начала консервативной терапии пациенту разрешают ходить на костылях, без которых он не сможет самостоятельно передвигаться.
После выполнения эндопротезирования реабилитация занимает значительно меньше времени и протекает проще. Уже на вторые сутки после проведения хирургического вмешательства пациент может вставать с постели, но только с помощью медицинского персонала. Вскоре ему разрешают самостоятельно передвигаться, пользуясь ходунками или костылями. Эти вспомогательные средства стоит использовать в течение 2—3 месяцев, после чего при правильном протекании восстановления от них можно отказаться. Пациентам также назначаются массаж, физиотерапия и ЛФК и при точном выполнении всех рекомендаций врача они могут вернуться к привычному образу жизни уже спустя 6 месяцев после проведения операции.
Реабилитация
Всем пациентам после проведения той или иной операции показано проведение реабилитации. Она подразумевает примерно одинаковый комплекс мер, которые вводятся в разные сроки после проведения хирургического вмешательства.
Обязательно проводится массаж, который способствует активизации крово- и лимфообращения в бедре, помогает снизить риск образования тромбов и пролежней, а также пневмонии. Кроме того, лечебный массаж позволяет избежать возникновения атрофии мышц. Но его продолжительность и интенсивность для каждого больного определяется индивидуально специалистом.
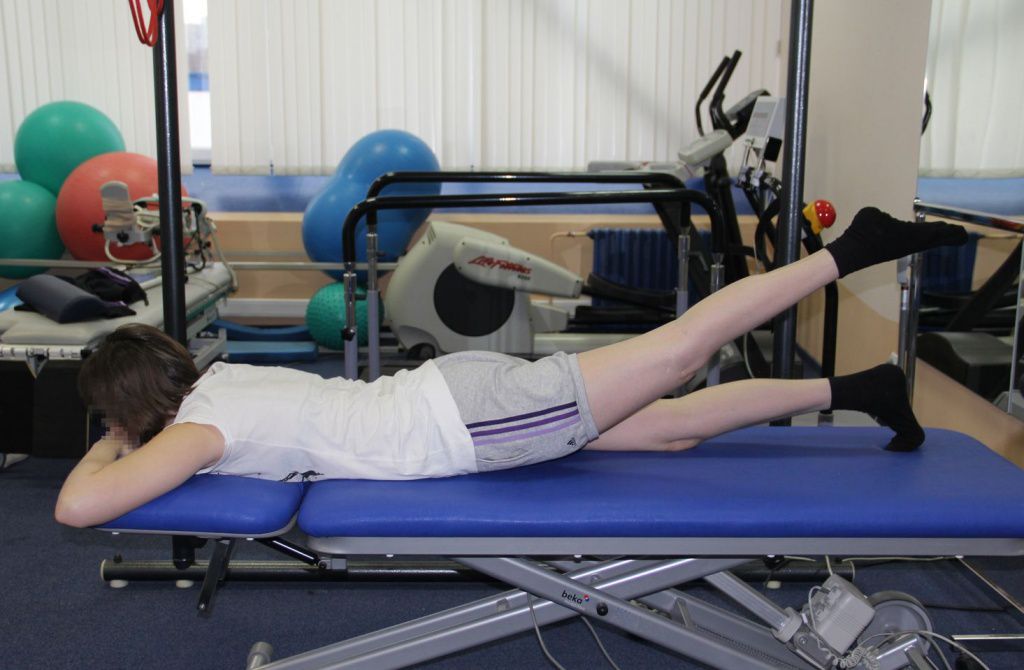
Также всем пациентам назначается ЛФК в соответствии с физическими возможностями больного, скоростью его восстановления и особенностями проведенной операции. Лечебная физкультура помогает снизить вероятность развития осложнений, избежать снижения мышечного тонуса и добиться восстановления нормальной двигательной активности. Изначально проводится дыхательная гимнастика и упражнения в положении на спине с задействованием мышц рук, шеи, брюшного пресса, здоровой ноги. Постепенно упражнения усложняются, но их выполнение, особенно на первых порах, допускается только под контролем специалиста и только после полного освоения методики разрешаются самостоятельные занятия ЛФК.
Также важно обеспечить полноценное питание больных, хотя после перелома шейки бедра нередко наблюдается снижение аппетита. Поэтому необходимо, чтобы порции соответствовали потребностям человека, но в меню входили в достаточном количестве фрукты и овощи, богатые клетчаткой, а также молоко и кисломолочные продукты. Мясную пищу лучше ограничить.
Таким образом, перелом шейки бедра хотя и не является распространенной травмой, но с ним может столкнуться практически каждый пожилой человек. При этом он нередко становится причиной развития опасных для жизни осложнений, приводящих к летальному исходу. Поэтому после падений и действия других травмирующих факторов на область бедра, особенно при возникновении симптомов перелома шейки бедренной кости, стоит обращаться к ортопеду и при диагностировании травмы не бояться операции. Современные методы хирургического лечения позволяют рассчитывать на благоприятный исход и восстановление нормальной двигательной активности без осложнений.
Перелом шейки бедра тазобедренного сустава: виды, лечение пожилых и последствия операции
Среди людей старческого возраста в 30% случаев такой перелом приводит к летальному исходу в течение года после травмы. Причиной смерти является малоподвижность человека, приводящая к развитию смертельно опасных осложнений.
Более чем в 90% случаев переломы в области ТБС возникают у людей старше 70 лет с остеопорозом ІІ-ІІІ степени. Их бедренная кость ломается в результате падения. Такие переломы очень плохо срастаются из-за низкой минеральной плотности костей и плохого кровоснабжения тазобедренного сустава. В молодом возрасте кости ТБС ломаются реже, что обусловлено их высокой прочностью и устойчивостью к действию травмирующих факторов.
Виды переломов
Перелом ТБС – это обширное и неконкретное понятие. На самом деле тазобедренный сустав образован несколькими костями и ломаться может любая из них.
Среди переломов тазобедренного сустава лидирующую позицию занимают повреждения шейки бедренной кости и межвертельной зоны. Нарушения целостности вертлужной впадины встречаются намного реже.
В международной классификации болезней МКБ-10 переломам шейки бедра присвоен код S72.0. Повреждение вертлужной впадины имеет шифр S32.4.
Проксимальный отдел бедренной кости, который участвует в формировании ТБС, состоит из головки, шейки, тела и двух вертелов, соединенных между собой межвертельным гребнем. По статистике, в 57% случаев нарушение целостности кости происходит в области шейки бедра. У 36% больных врачи выявляют чрезвертельные переломы.
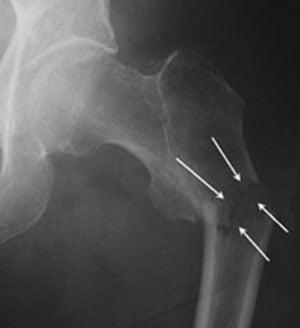
Переломы могут быть без смещения, частично смещенными и со смещением (на фото вы можете увидеть разницу между ними). Наиболее тяжелое течение и прогноз имеют переломы, сопровождающиеся смещением обломков бедренной кости. Они приводят к нарушению кровообращения в костных тканях, из-за чего плохо срастаются. Лечение таких переломов чаще всего проводят путем эндопротезирования.
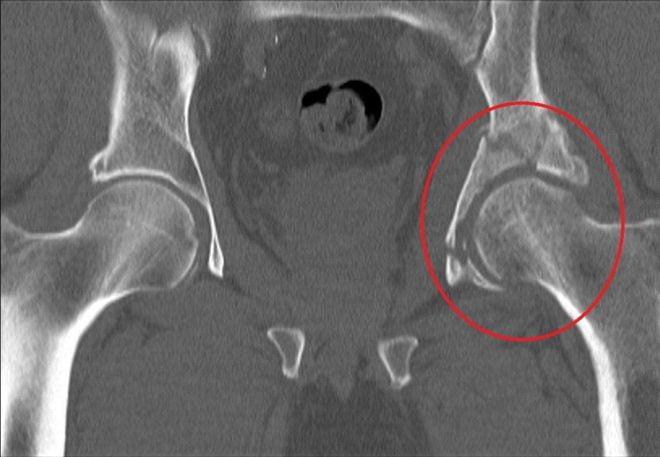
Переломы вертлужной впадины обычно возникают вследствие ДТП или падений с высоты. Кости таза при этом ломаются и нередко смещаются.
Перелом правой вертлужной впадины(на снимке слева).
Первая помощь при любом виде перелома заключается в иммобилизации нижней конечности. Поврежденную ногу и таз фиксируют в том положении, в котором они находятся. Для обездвиживания используют специальные шины, а при их отсутствии – длинные доски или палки. Если у больного имеется кровотечение – ему накладывают жгут. В таком виде человека немедленно доставляют в больницу для неотложной помощи.
Травмы бедренной кости
По статистике, данную патологию выявляют у 80% женщин старше 50 лет и практически всех мужчин в возрасте более 75 лет. У представительниц женского пола остеопороз развивается намного раньше, что обусловлено массивной потерей кальция в период менопаузы.
Если человек не восполняет дефицит кальция с помощью витамино-минеральных комплексов, витамина D, кальций- и фосфорсодержащих препаратов, то у него начинается деминерализации костей. Проще говоря, минералы Ca и P вымываются, поступают в кровь и разносятся по всему организму. Попадая в органы и ткани, они выполняют там ряд жизненно важных функций.
Поскольку шейка наиболее тонкая часть бедренной кости, именно она страдает чаще всего. Чрезвертельные переломы и повреждения головки встречаются намного реже. Последние обычно сочетаются с нарушением целостности костей таза.
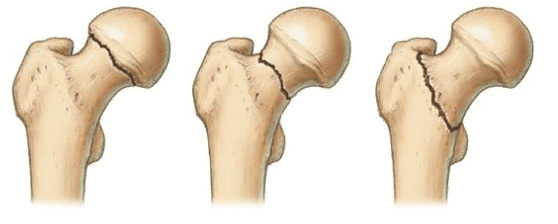
В ортопедии и травматологии используют несколько классификаций переломов шейки бедра. Разные виды переломов имеют совершенно различный прогноз. К примеру, у людей младше 50 лет трансцервикальные переломы с углом менее 30 градусов срастаются относительно хорошо. У лиц более старшей возрастной категории субкапитальные повреждения и переломы с углом более 50 градусов срастаются крайне тяжело и имеют неблагоприятный прогноз.
Слева-направо: субкапитальный, трансцервикальный, базисцервикальный переломы.
Большое прогностическое значение имеет угол слома. При вертикальном положении существует большой риск смещения с последующим нарушением кровообращения в тканях бедренной кости. Такие переломы имеют наиболее неблагоприятный прогноз.
Переломы шейки бедренной кости могут сопровождаться вколачиванием, растяжением, сдавливанием, смещением или ротацией костных фрагментов. Все это отягощает состояние больного, ухудшает прогноз на выздоровление.
Вертельные, межвертельные и подвертельные виды
Второе по частоте место среди переломов тазобедренного сустава занимают травмы в вертельной области бедренной кости. Бывают со смещением или без него. Нарушение целостности костей может иметь разную выраженность и тяжесть. Переломы в вертельной зоне чаще встречаются у лиц относительно молодого возраста. Они возникают вследствие падения или действия отрывного механизма.
Наиболее благоприятное течение имеют переломы большого и малого вертела, не сопровождающиеся смещением костных фрагментов. Они не вызывают серьезных повреждений и осложнений. Для их лечения обычно не требуется хирургическое вмешательство. Операция и внутренняя фиксация обломков кости нужна лишь в случае их смещения.
АО-классификация переломов вертельной зоны:
Деструкция вертлужной впадины
По статистике, переломы тазовых костей случаются у людей в возрасте 21-40 лет. Их основные причины – автомобильные аварии и серьезные бытовые травмы. Переломы вертлужной впадины составляют около 15-20% всех травматических повреждений таза. Они сопровождаются переломами и вывихами головки бедренной кости.
Неосложненные переломы вертлужной впадины у людей молодого возраста лечат без хирургического вмешательства. Операция требуется при Т-образных переломах, интерпозиции обломков в суставе, невправившихся переломовывихах и массивных переломах заднего края впадины.
Травмы в младшей возрастной группе
В младшей возрастной группе встречаются вертельные, подвертельные, чрезвертельные, переломы вертлужной впадины и шейки бедренной кости. Последние обычно имеют трансцеврикальную или базальноцервикальную локализацию и относятся к II и III типам по Pauwels.
Основным методом лечения переломов тазобедренного сустава в младшей возрастной группе является внутренний остеосинтез.
Суть методики внутреннего остеосинтеза заключается в репозиции костных фрагментов и их фиксации. С этой целью могут использовать штифты, винты, пластины, спицы и т.д. Импланты обычно изготавливают из титановых, молибденхронивоникелевых или других сплавов, устойчивых к окислению в тканях организма.
Для успеха остеосинтеза требуется:
Существуют разные техники остеосинтеза. При выборе метода хирургического вмешательства врачи учитывают индивидуальные анатомо-физиологические особенности строения бедренной кости человека, локализацию перелома, его направление и тип по Pauwels.
По статистике, несращение переломов тазобедренного сустава наблюдается у 10-30%, аваскулярный асептический некроз головки бедренной кости – у 10-40% больных. Как правило, этим пациентам в итоге приходится делать полное эндопротезирование ТБС.
При тяжелых оскольчатых переломах ТБС, сопровождающихся нарушением кровообращения в бедренной кости, от внутреннего остеосинтеза лучше отказаться. Скорее всего, он не поможет восстановить целостность и функциональную активность сустава.
Особенности пожилого возраста
В 90-95% случаев переломы в области тазобедренного сустава случаются у пожилых людей в возрасте старше 60 лет. Практически у каждого из них выявляют сопутствующий остеопороз (снижение плотности костной ткани). Также у лиц старшего возраста наблюдается ухудшение кровообращения в костных структурах ТБС. Все эти факторы мешают нормальному сращению костей и делают внутренний остеосинтез малоэффективным.
Для сохранения плотности костей очень хорошо подходит физическая активность с понятием небольших весов 5-7 кг.
После остеосинтеза у пожилых людей могут развиваться осложнения. Частота несращений переломов с последующей резорбцией шейки бедра и формированием ложного сустава составляет 18-40%. Асептический некроз головки бедренной кости возникает у 17-25% пациентов.
Если повреждается один из сосудов, то питание костной ткани прекращается.
Факторы риска падений в старческом возрасте:
Основной целью лечения переломов ТБС в старческом возрасте является ранний подъем с постели. Он необходим для профилактики пролежней и застойных пневмоний – тяжелых осложнений, которые нередко приводят к смерти пациента.
Эндопротезирование как метод лечения
Фиксация компонентов протеза с помощью специального цемента обеспечивает их надежное крепление к поверхностям остеопорозных костей.
Как показала практика, тотальное эндопротезирование при переломах шейки бедра дает благоприятные результаты в 90% случаев. Это значит, что полная замена тазобедренного сустава намного эффективней внутреннего и наружного остеосинтеза.
Показания и противопоказания
Замену тазобедренного сустава врачи рекомендуют всем пациентам старше 70 лет с переломами и ложными суставами шейки бедра. Также эндопротезирование выполняют всем больным, у которых развился асептический некроз головки бедренной кости. Плановую замену ТБС могут выполнять пациентам с деформирующими остеоартрозами и коксартрозами III степени. Показанием к операции также являются опухолевые процессы в области тазобедренного сустава.
Противопоказания к эндопротезированию:
При наличии противопоказаний выполнять операцию по замене тазобедренного сустава опасно. Из-за тяжелых заболеваний сердечно-сосудистой или дыхательной системы больной может попросту не перенести наркоз. Наличие инфекции в суставной полости или в любой другой части тела может привести к развитию гнойно-воспалительных осложнений в послеоперационном периоде. А неспособность пациента передвигаться без сторонней помощи очень сильно затруднит реабилитацию.
Остеосинтез шейки бедра или эндопротезирование?
Длительность реабилитации после внутреннего остеосинтеза составляет в среднем 12 месяцев, после эндопротезирования – 5-6 месяцев. В раннем послеоперационном периоде всем пациентам, которые перенесли операцию на ТБС, проводят антибиотикопрофилактику и профилактику тромбоэмболических осложнений.
Пациенты после остеосинтеза находятся на постельном режиме в течение первых 3-5 дней. После этого им разрешают двигать конечностью и вставать с постели. Позже больным назначают массаж, физиотерапевтические процедуры, ЛФК, плаванье в бассейне. Физиотерапия при переломах ТБС помогает улучшить кровообращение в области сустава и тем самым ускорить выздоровление. Фиксирующие пластины или штифты удаляют лишь после полного срастания перелома и восстановления функциональной активности сустава. Как правило, это происходит через 12-18 месяцев после хирургического вмешательства.
В случае эндопротезирования восстановительный период длится намного меньше. При помощи медицинского персонала человек может вставать с постели уже на второй день после операции. Вскоре он начинает передвигаться самостоятельно, с помощью костылей или специальных ходунков. Еще через 2-3 месяца он может от них отказаться. При выполнении всех рекомендаций врача и правильной реабилитации больной возвращается к привычному образу жизни уже через полгода.