Объясните что такое бронхиальное дерево
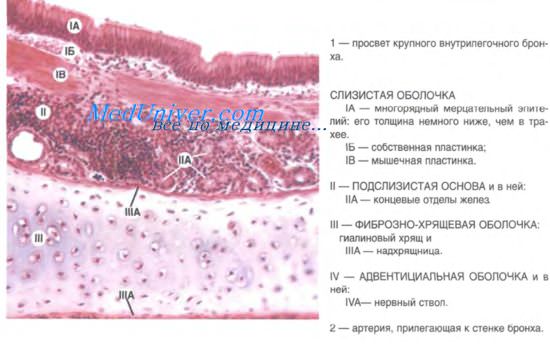
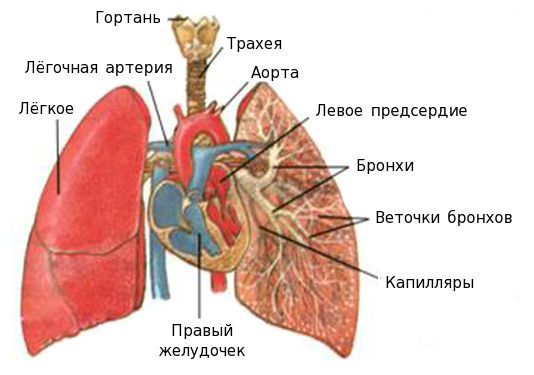
В состав легких входят внутрилегочные бронхи разного калибра и респираторный отдел, представленный ацинусами. Система внутрилегочных бронхов начинается с долевых бронхов, на которые деляется главные (внелегочные) бронхи.
Внутрилегочные бронхи
Войдя в легочную паренхиму, долевые бронхи дихотомически делятся на бронхи крупного, среднего и мелкого калибра. Конечным звеном внутрилегочного бронхиального дерева являются терминальные бронхиолы.
В главных бронхах стенка по строению сходна с трахеей. Волокнисто-хрящевая оболочка, однако, в отличие от трахеи состоит не из полуколец, а из замкнутых хрящевых колец.
Стенка внутрилегочных бронхов также состоит из слизистой оболочки с подслизистой основой, волокнисто-хрящевой и адвентициальной оболочек. Слизистая оболочка включает эпителий, собственную и мышечную пластинки. Последняя образована косоциркулярными пучками гладких миоцитов.
По мере дихотомического деления и уменьшения калибра внутрилегочных бронхов появляются существенные отличия в строении их оболочек. Так, многорядный мерцательный эпителий слизистой оболочки крупных и средних бронхов переходит в однослойный кубический — в мелких, количество бокаловидных клеток при этом уменьшается.
В подслизистой основе бронхов постепенно исчезают Многоклеточные слизисто-белковые железы. Изменения волокнисто-хрящевой оболочки сводятся к тому, что в ее составе по мере дихотомического деления бронхов уменьшается содержание хрящевой ткани, поскольку стенка средних и мелких бронхов, расположенных в глубине паренхимы легких, должна быть более податливой при расправлении и спадении альвеол.
Если в стенке крупных бронхов гиалиновая хрящевая ткань образует протяженные пластинки, соединенные друг с другом коллагеновыми волокнами и пучками гладких миоцитов, то в бронхах среднего калибра хрящ представлен мелкими островками и становится эластическим. Наконец, в мелких бронхах, лежащих наиболее глубоко, хрящевая ткань исчезает. Вместе с тем, по мере деления бронхов и уменьшения их калибра становится более выраженной циркулярная гладкомышечная пластинка, располагающаяся на границе слизистой оболочки и подслизистой основы.
В стенках мелких бронхов она занимает значительную часть. Гладкомышечная ткань стенки мелких бронхов высокочувствительна к концентрации СО2 увеличение его концентрации в воздухе вызывает расширение мелких бронхов. В связи с сокращением мышечных клеток слизистая оболочка мелких бронхов образует многочисленные складки. На всем протяжении бронхиального дерева в составе слизистой оболочки и подслизистой основы присутствуют скопления лимфоидной ткани, осуществляющей местные защитные реакции.
Бронхиальное дерево легких заканчивается терминальными бронхиолами. Их эпителий становится низким кубическим и, кроме реснитчатых, бокаловидных и базальных клеток, содержит секреторные клетки Клара, или бронхиолярные экзокриноциты. Последние в апикальной части накапливают специфические секреторные гранулы, являющиеся компонентом сурфактанта, а также содержат ферменты, инактивирующие токсины. Под базальной мембраной эпителия в тонкой собственной пластинке слизистой оболочки продольно идут пучки эластических волокон, между которыми располагаются гладкие мышечные клетки.
Физиологическая регенерация бронхиального эпителия происходит за счет митотического деления базальных клеток. Время обновления клеток эпителиального пласта составляет около недели.
Бронхоскопия: что это такое, виды, подготовка, техника проведения – МЕДСИ
Оглавление
Что такое бронхоскопия
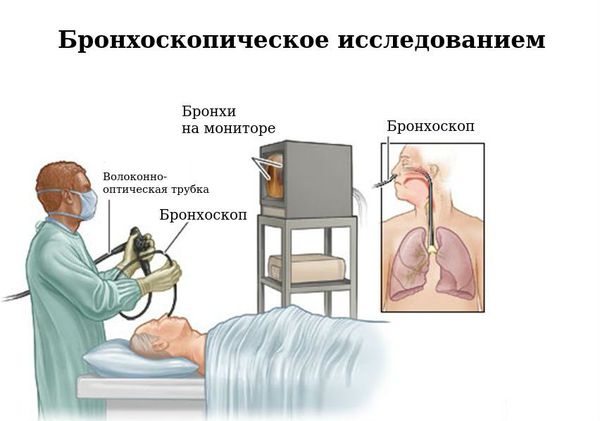
Бронхоскопия – эндоскопический метод исследования дыхательных путей: гортани, трахеи и бронхов с целью выявления заболеваний слизистых оболочек этих органов. Процедура осуществляется при помощи бронхоскопа – гибкой или жесткой трубки диаметром 3-6 мм, оснащенной осветительной лампой и фото-видеокамерой. Современные приборы созданы на основе оптоволоконных технологий, что обеспечивает высокую диагностическую эффективность. Изображение выводится на монитор компьютера, благодаря чему его можно увеличить в десятки раз и сохранить запись для последующего динамического наблюдения. Оптическая система прибора позволяет произвести осмотр дыхательных путей до второго ответвления бронхов и в 97 процентах случаев поставить точный диагноз. Бронхоскопии применяется при диагностике хронических бронхитов, рецидивирующих пневмоний, рака легких. При необходимости в процессе проведения бронхоскопии возможно взятие образцов ткани на биопсию.
Для лечения заболеваний дыхательных путей и взятия материала для гистологического исследования бронхоскоп оснащается необходимыми хирургическими инструментами.
Виды бронхоскопии
В зависимости от целей исследования используются два вида процедуры:
Общая анестезия при жесткой бронхоскопии проводится, благодаря чему пациент не ощущает никакого дискомфорта.
Показания к прохождению бронхоскопии
Бронхоскопия применяется с диагностической целью при наличии:
В лечебных целях бронхоскопия проводится в следующих случаях:
Бронхоскопия при пневмонии может быть назначена как с диагностической, так и с лечебной целью.
Как проводится бронхоскопия
Техника выполнения бронхоскопии требует ее проведения в условиях стационара – в специально оборудованном кабинете и с полным соблюдением правил стерильности. В проведении процедуры участвуют врач-пульмонолог (или эндоскопист), ассистент врача и анестезиолог.
Пациента предварительно готовят к проведению бронхоскопии, чтобы избежать возможных осложнений (подробнее о подготовке к процедуре см. статью: podgotovka-patsienta-k-bronkhoskopii).
Врач определяет, в каком положении – сидя или лежа на спине – будет находиться пациент во время исследования. Затем, в зависимости от вида бронхоскопии осуществляется введение анестезирующих препаратов. При жесткой бронхоскопии применяется общая анестезия, при гибкой – местная: раствор лидокаина распыляется на слизистую оболочку носоглотки и гортани. Для расширения бронхов осуществляется инъекция или ингаляция специальными препаратами. Эти меры обеспечивают беспрепятственное и безболезненное продвижение бронхоскопа по дыхательным путям.
Бронхокоп вводится через нос или через рот после того, как подействовали препараты. Для проведения трубки через голосовую щель пациенту необходимо сделать глубокий вдох, а затем – дышать поверхностно и как можно чаще, чтобы справиться с рвотными позывами.
В ходе продвижения прибора изучает слизистую гортани, голосовой щели, трахеи, бронхов. Жесткая бронхоскопия на этом этапе завершается, а гибкая позволяет осмотреть нижние отделы бронхов.
При необходимости, если в результате исследования обнаружены определенные патологии, может произвести биопсию и лечебные манипуляции: удалить инородное тело или мокроту, промыть бронхи лекарственным раствором и т.д.
Во время проведения бронхоскопии, которая обычно проводится в течение 30-60 минут, специалисты контролируют состояние пациента: работу сердца, артериальное давление, уровень насыщения крови кислородом.
Большинство пациентов задается вопросом: бронхоскопия – больно ли это? После ее проведения все получают однозначный ответ – нет, это безболезненная процедура. Ощущения в процессе бронхоскопии сводятся к ощущению кома в горле и онемения неба в результате действия анестетиков. Фибробронхоскоп за счет маленького диаметра не затрудняет дыхание, а продвижение трубки по дыхательным путям происходит безболезненно, так как на бронхах нет нервных окончаний. Пациент может чувствовать легкое давление на грудную клетку, но оно не доставляет дискомфорта.
При проведении жесткой бронхоскопии пациент находится в состоянии медикаментозного сна и ничего не чувствует.
После завершения процедуры некоторое время сохраняется действие анестетиков, по этой причине может быть затруднено глотание. Рекомендуется некоторое время не пить и не есть – пока не восстановится глотательный рефлекс.
Если проводились одновременно бронхоскопия и бронхография, назначаются дыхательные упражнения или проводится дренаж для выведения контрастного вещества из бронхов.
Заключение специалистов
Техника бронхоскопии позволяет внимательно изучить слизистую оболочку дыхательных путей и обнаружить признаки различных патологий:
Результатом бронхоскопии может стать проведение лечебных процедур – как следствие диагностирования определенных патологий.
Противопоказания к проведению бронхоскопии
По причине того, что техника бронхоскопии представляет собой оперативное вмешательство, эта процедура имеет ряд противопоказаний.
В качестве абсолютных противопоказаний выделяют следующие:
В некоторых ситуациях бронхоскопия должна быть отложена:
Необходимость бронхоскопии и возможность ее проведения может определить только – пульмонолог или терапевт.
Возможные осложнения
Бронхоскопия хорошо переносится большинством пациентов, в редких случаях могут возникнуть осложнения:
В этих случаях пациенту оказывается неотложная медицинская помощь.
Бронхоскопия
Показания для проведения плановой бронхоскопии:
Противопоказания к проведению исследования:
В настоящее время врачи снижают количество противопоказаний к бронхоскопии. Но при некоторых патологиях обследование может принести больше вреда, чем пользы.
Как осуществляется исследование:
Исследование проводят в положении сидя. При этом нельзя вытягивать вперед голову и выгибать грудную клетку, чтобы аппарат не травмировал слизистую дыхательных путей. С целью местной анестезии непосредственно перед исследованием проводится обработка носовой и ротовой полости 10% Лидокаин-спреем. Он вызывает онемение неба, чувство комка в горле, легкую заложенность носа. Анестезия помогает подавить кашлевой и рвотный рефлекс. В процессе исследования анестетиком поэтапно орошается слизистая гортани, голосовых связок, трахеи и бронхов. Вопреки тревожным ожиданиям большинства пациентов, во время бронхоскопии они совершенно не чувствуют боли.
Трубка бронхоскопа имеет очень маленький диаметр, поэтому дыханию обследуемого она не мешает. Во время продвижения трубки по дыхательным путям в них может ощущаться легкое давление, но выраженного дискомфорта Вы при этом не испытываете. Чтобы снизить рвотный рефлекс в момент введения бронхоскопа, рекомендуем Вам дышать поверхностно и как можно чаще.
После процедуры чувство онемения остается на протяжении получаса. Не рекомендуется курить и принимать пищу на протяжении 2-х часов после завершения процедуры.
Процедура бронхоскопии, выполненная на современном цифровом оборудовании, сопровождается фиксацией полученного материала в виде фото– или видеозаписи, что позволяет проследить изменения состояния слизистой органов в динамике.
О результатах исследования Вам сообщит врач–эндоскопист сразу же после обследования, результаты цитологического исследования будут готовы через 3-4 дня, морфологическое заключение будет готово через 8–12 дней
Дополнительные диагностические и лечебные манипуляции во время бронхоскопии:
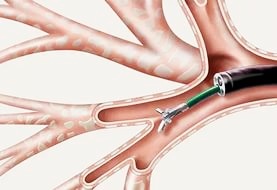


Неясные изменения могут быть инфекционной, неинфекционной, злокачественной этиологии. Даже в тех случаях, когда лаваж не является диагностическим, по результатам его можно предположить диагноз, и тогда внимание врача будет сфокусировано на нужных дальнейших исследованиях. Например, даже в нормальной лаважной жидкости высока вероятность обнаружения различных нарушений. В дальнейшем бронхоальвеолярный лаваж потенциально используется в установлении степени активности заболевания, для определения прогноза и необходимой терапии.
Какие могут быть осложнения?
Как правило, данное исследование хорошо переносится пациентами, но иногда возникают потеря или охриплость голоса, боль в горле, а в случае биопсии может наблюдаться кровохарканье. Эти явления носят временный характер. Вас должны насторожить длительное кровохарканье, интенсивная неослабевающая боль в груди, появление отёка на лице и вокруг шеи, тошнота и рвота, а также повышение температуры тела и озноб. При появлении указанных симптомов немедленно обратитесь к врачу.
Прохождение процедур бронхоскопии и ларингоскопии в нашем центре возможно только после предварительной записи в регистрационном журнале (см. раздел Контакты), при наличии на руках результатов КТ грудной клетки или описания рентгенограммы легких.
Бронхоскопия и ларингоскопия выполняются ИСКЛЮЧИТЕЛЬНО под местной анестезией.
На амбулаторном этапе процедура выполняется на платной основе. Оплатить исследование можно в регистратуре поликлиники центра на 1-м этаже.
Направление от других специалистов для прохождения исследования не требуется.
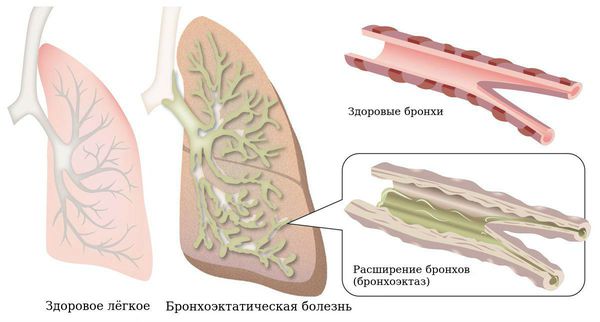
Что такое бронхоэктатическая болезнь? Причины возникновения, диагностику и методы лечения разберем в статье доктора Никитиной Лидии Юрьевны, пульмонолога со стажем в 18 лет.
Определение болезни. Причины заболевания
Что такое бронхоэктазы
Бронхоэктазы — это расширение и разрушение крупных бронхов, вызванные воспалением и хронической инфекцией.
Причины заболевания
Заболевание может развиться в результате перенесённой дыхательной инфекции — при нелеченной пневмонии, после кори, коклюша, аденовирусной инфекции. Туберкулезные и нетуберкулезные микобактерии также могут как стать причиной бронхоэктазов.
Помимо этого, к расширению бронхов могут приводить и другие факторы.
Ошибки в лечении острых воспалительных процессов в лёгких, возникших вследствие локальных нарушений структуры бронхов.
Генетические факторы
К бронхоэктазам могут приводить наследственные структурные аномалии развития лёгких, ассоциированные со слабостью бронхиальной стенки:
Иммунные расстройства (нарушение продукции клеток иммунного ответа и иммуноглобулинов) также могут быть причиной наследственного характера бронхоэктазов.
Вдыхание (аспирация) инородных тел, секрета носоглотки, токсическое и химическое поражение лёгких.
Можно ли вылечить бронхоэктатическую болезнь
Бронхоэктатическая болезнь относится к хроническим заболеваниям с необратимой структурной перестройкой бронхиального дерева.
Симптомы бронхоэктатической болезни
Кашель
Боли в груди
В период обострений могут появляться боли в грудной клетке. Это связано с вовлечение плевры. Боль может усиливаться при глубоком вдохе, но иногда не имеет чёткой локализации и сопровождается ощущением сдавления, распирания, затруднённого дыхания. Часто во время обострений повышается температура тела, лихорадка имеет длительный характер, сочетается с ознобами, потливостью, слабостью, повышенной утомляемостью.
Одышка и хрипы
При распространённом процессе и присоединении бронхиальной обструкции пациенты могут жаловаться на одышку смешанного характера и свистящие хрипы.
Снижение трудоспособности
Нередко больных беспокоит снижение переносимости физической нагрузки, развивается дыхательная недостаточность — снижение способности лёгких поддерживать необходимую концентрацию кислорода в крови.
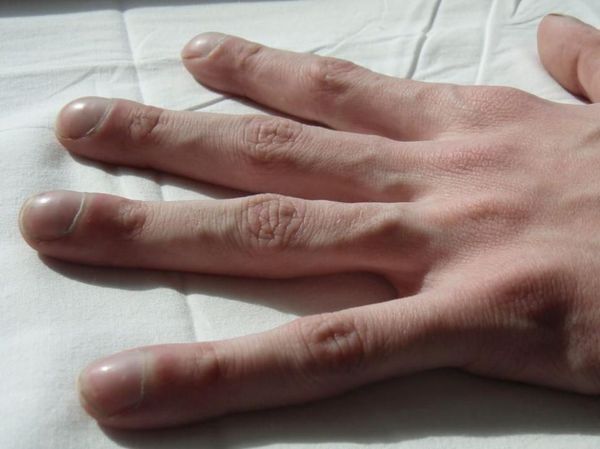
Пальцы Гиппократа
Симптом «пальцев Гиппократа», или «барабанных палочек» отмечается при многолетнем течении заболевания с частыми обострениями. Для него характерно колбовидное утолщение концевых фаланг пальцев кистей. Также при длительном течении заболевания возможна потеря веса.
Отставание в развитии
Отставание в развитии для бронхоэктатической болезни не характерно, встречается в редких случаях при врождённых аномалиях бронхов.
Патогенез бронхоэктатической болезни
Хронический воспалительный процесс с вовлечением бактерий снижает эластические свойства бронхиальной стенки, она вытягивается и выпячивается, из-за этого истончается. Вокруг лёгких развиваются рубцовые изменения межуточной (соединительной) ткани, что приводит к дополнительному вытяжению просвета воздухоносных путей. Выпячивание стенки осуществляется посредством её локального повреждения.
Классификация и стадии развития бронхоэктатической болезни
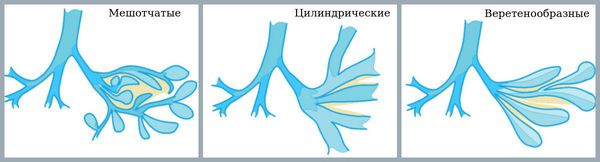
Бронхоэктазы классифицируют по происхождению, распространённости, характеру деформации лёгких и по другим признакам.
По происхождению
По клиническому течению
По распространённости
При использовании инструментальных методов исследования, таких как компьютерная томография, бронхоскопия, можно определить характер распределения бронхоэктазов:
По характеру деформации лёгких
По тяжести заболевания
По причине возникновения
Постинфекционные:
Обструктивные:
Ингаляционные повреждения:
Аспирационные:
Хронические диффузные заболевания легких:
Идиопатические воспалительные расстройства (при заболеваниях неустановленной этиологии):
Стадии заболевания
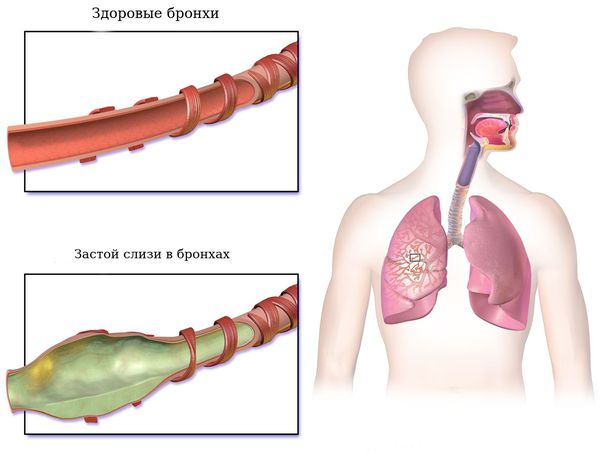
Первая стадия — ограниченные изменения мелких бронхов с заполнением их слизью.
Вторая стадия — воспаление и нагноение с нарушением целостности слоя клеток, выстилающего просвет бронхов изнутри, развитие рубцовой ткани в толще бронхов.
Осложнения бронхоэктатической болезни
Длительный характер заболевания с частыми обострениями способствует развитию осложнений.
Лёгочные кровотечения
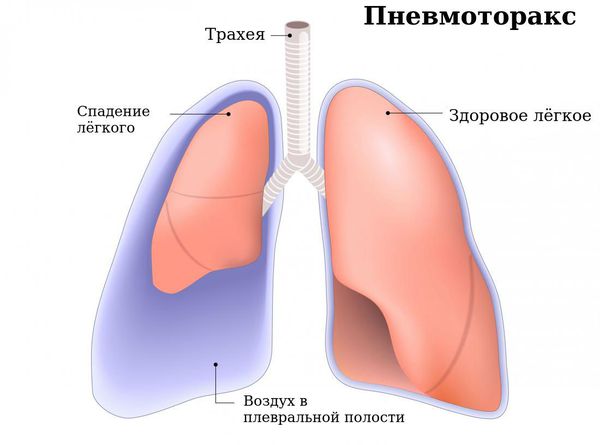
Спонтанный пневмотракс
К симптомам бронхоэктазов может присоединиться картина внезапного разрыва лёгочной ткани с появлением воздуха в плевральной полости (спонтанный пневмоторакс) — 0,7 % случаев.
Это состояние проявляется резкой интенсивной («кинжальной») болью в грудной клетке на стороне разрыва, внезапным появлением и усилением одышки, возникающей на вдохе. В это время усиливается кашель, при накоплении и увеличении количества воздуха в плевральной полости снижается артериальное давление и повышается пульс. Пациент может потерять сознание вследствие сдавления свободным воздухом сердца и крупных сосудов, расположенных в пространстве между лёгкими (средостение).
Хроническая дыхательная недостаточность
Хроническая дыхательная недостаточность (ХДН) проявляется одышкой, снижением переносимости физической нагрузки, характеризуется увеличением частоты дыхания. Критерием ХДН является снижение сатурации крови (насыщения кислородом) до 95 % и ниже.
Пневмосклероз
Пневмосклероз может не проявляться клинически при локальном процессе, при распространении заболевания отмечаются проявления дыхательной недостаточности.
Лёгочное сердце
«Лёгочное сердце» — это увеличение и расширение правых отделов сердца, развившееся вследствие заболеваний лёгких. Изначально «лёгочное сердце» может протекать бессимптомно, хотя у пациентов обычно наблюдаются выраженные проявления основного заболевания (например, одышка). Первым проявлением «лёгочного сердца» является учащённое сердцебиение.
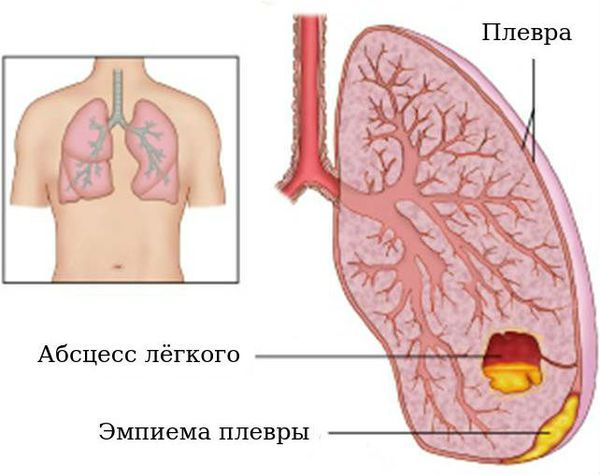
Абседирование
Среди осложнений бронхоэктатической болезни также встречаются нагноительные процессы с распространением на лёгочную ткань и плевру: абсцесс лёгких (1,8 %), эмпиема (0,4 %). Абсцедирование — образование обширной гнойной полости в лёгких. При формировании абсцесса отмечается стойкое повышение температуры тела, при его вскрытии в бронхах отмечается обильное отхождение гнойной мокроты («полным ртом»). Данное осложнение нередко нуждается в хирургическом лечении.
Эмпиемы плевры
Эмпиемы плевры — появление свободного гноя в плевральной полости, сопровождающееся выраженной интоксикацией, болью в грудной клетке на стороне поражения. Это состояние наряду с абсцессом лёгких представляет угрозу для жизни и нуждается в активном дренировании (удалении гноя) и наблюдении хирурга.
Септицемия (заражение крови)
Амилоидоз
Диагностика бронхоэктатической болезни
Консультация ЛОР-врача
При обнаружении симптомов заболевания необходимо обратиться к терапевту или пульмонологу. В ряде случаев присутствуют симптомы хронической заложенности носа, как проявление хронического синусита. При наличии данных симптомов необходима дополнительная консультация ЛОР-врача. Рутинный осмотр пациентов с бронхоэктатической болезнью ЛОР-врачом проводится один раз в год.
Осмотр пациента
При внешнем осмотре пациента обращает на себя внимание утолщение концевых фаланг по типу «барабанных палочек» и деформация ногтей («часовые стёкла») при длительном течении процесса.
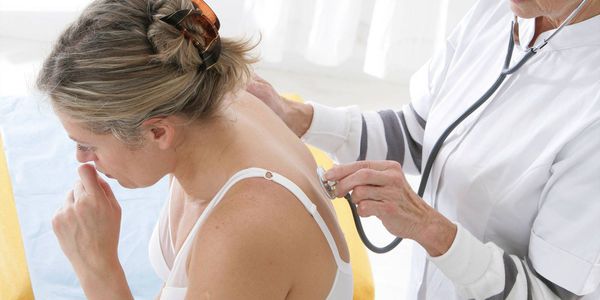
Выслушивание лёгких
При выслушивании лёгкого с помощью фонендоскопа (аускультация) определяются фокусы влажных хрипов различных по калибру в зависимости от диаметра бронхов, подвергшихся изменениям. Дыхание может быть жёстким (выдох выслушивается на всём его протяжении) или ослабленным (бесшумный выдох).
Лабораторные исследования
Общий анализ крови, мочи и биохимический анализ крови исследуется один раз в 6 месяцев и при обострениях заболевания. Необходимо обращать особое внимание на уровень эритроцитов, гемоглобина (вторичный эритроцитоз), уровень лейкоцитов и характер лейкоцитарной формулы, уровень С-реактивного белка.
В моче следует контролировать протеинурию, удельный вес (проявление вторичного амилоидоза почек).
Инструментальные методы исследования
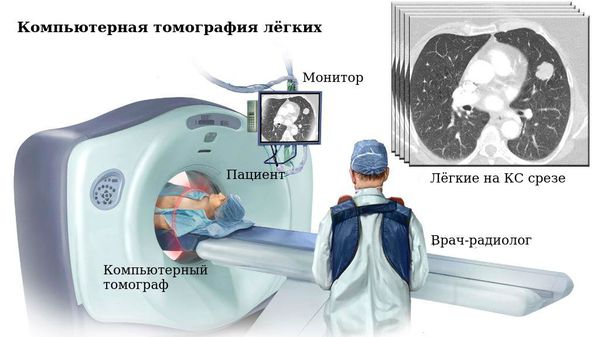
В постановке диагноза ключевое значение имеют инструментальные методы исследования, среди которых ведущим я вляется компьютерная томография лёгких.
Чёткая картина распространённости, формы и характера бронхоэктазий регистрируется при спиральной компьютерной томографии. Она позволяет определить неравномерность просвета бронхов, отсутствие сужения бронхов от центра к периферии («симптом трамвайных путей»), наличие секрета в их просветах, расширение бронха с сохранённым диаметром просвета подлежащего сосуда («симптом перстня»). Сопутствующие признаки пониженной и повышенной лёгочной вентиляции, рубцовые изменения, формирование осложнений в виде абсцесса также можно обнаружить при данном виде визуализации.
Рентген лёгких
Обзорная рентгенография и цифровая флюорография выявляет тяжистость, ячеистость, кистовидную деформацию лёгочного рисунка, участки уплотнения и повышенной воздушности лёгочной ткани.
Бронхоскопия
Бронхоскопическое исследование служит хорошим дополнением компьютерной томографии в определении бронхоэктазов. При её проведении возможно взятие смывов бронхов, биопсийного материала слизистой при необходимости. Кроме того, бронхоскопия используется в лечебных целях.
Функциональные пробы
Исследование функции внешнего дыхания с бронходилатационным тестом (исследование расслабления бронхов) применяют для назначения и корректировки ингаляционной терапии. Пробы наиболее информативны при из проведении в утренние часы (до 11:00), проводятся натощак или после лёгкого завтрака. Накануне исследования необходимо отказаться от ингаляционной терапии.
Бронхография
Бронхография в настоящее время не применяется для диагностики бронхоэктазов по причине её инвазивности (глубокого проникновения по трахеобронхиальной системе) и плохой переносимости.
Электрокардиография
Электрокардиограмма проводится один раз в год для оценки возможных нарушений ритма, утолщения правых отделов сердца при развитии лёгочной гипертензии и лёгочного сердца.
Лечение бронхоэктатической болезни
В основе лечения бронхоэктатической болезни лежит принцип своевременной противовоспалительной и дренирующей терапии, которая направлена на эвакуацию секрета из расширенных бронхов. Также важна минимальная инвазивность процедур, поскольку каждый эпизод проникновения инородных предметов (в том числе эндоскопических трубок) в лёгкие увеличивает риск дополнительного инфицирования повреждённых участков бронхов.
Медикаментозное лечение
Инструментальные методы
Хирургическое лечение
Хирургические методы лечения показаны при локальном процессе в следующих случаях:
Соблюдение правильного питания
В лечении больных бронхоэктатической болезнью наряду с другими методами большое значение имеет лечебное питание. В диете должно содержаться повышенное количество белка (до 160 г), умеренное количество жира и углеводов. Необходимо включать в рацион витамины А, В1, В2 и С. Витамин А способствует улучшению регенерации слизистой оболочки дыхательных путей, витамины В1, В2 и С улучшают окислительные процессы, белковый обмен. Ограничивается содержание соли. Питание должно быть не менее пяти раз в сутки. Рекомендуется диета № 5 с повышенным содержанием белка и витаминов.
Кислородотерапия
При наличии хронической дыхательной недостаточности со снижением сатурации крови до 89 % и менее рекомендована длительная кислородотерапии в домашних условиях с использованием концентраторов кислорода. Также ситуационная кислородотерапия проводится в условиях стационара на этапе лечения обострений заболевания, сопровождающихся снижением сатурации до 95% и менее.
Физиотерапия
В период обострения процесса применяется электрофорез и УВЧ-терапия на грудную клетку — слаботепловая доза продолжительностью 10-15 минут. В период ремиссии проводятся общее УФ-облучение и ингаляции муколитических средств. Для улучшения функционального состояния лёгких и дренажной функции бронхов применяется массаж грудной клетки. Вибрационный массаж проводится с помощью специального жилета или при непосредственном перкуссионном воздействии на грудную клетку в положении лежа по направлению снизу вверх. Его лучше проводить после ингаляционной процедуры, чтобы повысить скорость дезинтеграции (распада) мокроты и её удаления из воздухоносных путей.
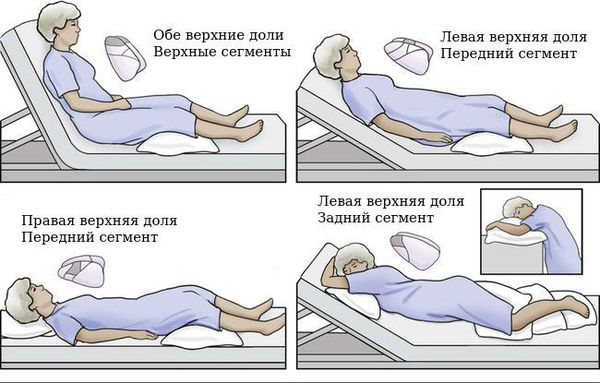
При заболевании важна эвакуация секрета бронхов. Для этого применяют статический и динамический постуральный дренаж — принятие положения тела, при котором наиболее эффективно происходит откашливание мокроты.
Лечебная физкультура должна проводиться пациентом с бронхоэктатической болезнью постоянно. Используются упражнения для увеличения движения диафрагмы, межрёберных мышц в сочетании с постуральным дренажем бронхов (положение тела для лучшего отхождения мокроты зависит от локализации бронхоэктазов). Дыхательная гимнастика повышает давление, создаваемое в просвете бронхов, способствует их очищению и более равномерному наполнению воздухом на вдохе. Гимнастику можно делать самостоятельно либо с подключением портативных тренажёров, некоторые из них могут создавать дополнительную вибрацию.
Противопоказания для лечебной физкультуры: лёгочное кровотечение; сердечно-сосудистая недостаточность III стадии; повышение температуры до 38—39 ° С, не обусловленное скоплением мокроты. При наличии мокроты лечебную гимнастику начинают с упражнений, способствующих выведению мокроты: применяют постуральный дренаж; дренирующие упражнения и их сочетание. При выделении большого количества мокроты упражнения, дренирующие бронхи, выполняют до 8-10 раз в день: утром до завтрака в течение 20-25 минут, через 2 часа после завтрака, обеда, каждый час до ужина и за час перед сном.