Диагностика и лечение острого холецистита
Почему острый холецистит остается актуальной проблемой общей хирургии? Каковы вспомогательные методы диагностики? В чем заключается современное ведение больных с острым холециститом? Острый холецистит по-прежнему остается актуальной проблемой с
Почему острый холецистит остается актуальной проблемой общей хирургии?
Каковы вспомогательные методы диагностики?
В чем заключается современное ведение больных с острым холециститом?
Острый холецистит по-прежнему остается актуальной проблемой современной неотложной хирургии, особенно гериатрической, поскольку болеют и оперируются преимущественно люди пожилого и старческого возраста.
Среди больных общих хирургических отделений чистого профиля острый холецистит — самая частая патология, идущая на уровне острого аппендицита и даже превышающая его (в нашей клинике это заболевание обнаруживается у 20-25% всего контингента больных чистого отделения).
По абсолютному числу умерших острый холецистит превосходит острый аппендицит, ущемленные грыжи, перфоративные гастродуоденальные язвы, лишь немного уступая острой кишечной непроходимости. Общая послеоперационная летальность колеблется в различных учреждениях в пределах 2-12%, не имеет тенденции к снижению и достигает при операциях на высоте приступа 14-15%, а у пожилых людей — 20%, резко увеличиваясь с возрастом. При экстренных операциях у больных старше 80 лет послеоперационная летальность превышает 40-50%, что делает эти операции крайне рискованными [1, 2, 3, 4].
В то же время плановые и отсроченные операции, выполненные на фоне стихших острых воспалительных явлений, после всестороннего обследования и подготовки больных, дают значительно лучшие результаты. Послеоперационная летальность в таких случаях достигает у отдельных хирургов 0,5-1%.
Наиболее распространенной патологией является острый калькулезный холецистит как самое частое проявление желчнокаменной болезни. Бескаменные процессы встречаются в практике неотложной хирургии не более чем в 2-3% случаев — в основном это сосудистые поражения желчного пузыря у лиц с распространенным атеросклерозом, сахарным диабетом и др.
Более половины (до 60%) больных страдают локализованными формами гнойно-деструктивного воспаления желчного пузыря без вовлечения в патологический процесс желчных протоков и других органов гепато-панкреато-дуоденальной зоны. Данные литературы и наш 25-летний опыт, охватывающий многие сотни рентгеноконтрастных, ультразвуковых и эндоскопических исследований желчных путей на высоте приступа заболевания, свидетельствуют о том, что острый холецистит — это практически всегда острый обтурационный (окклюзионный) холецистит, вызванный закупоркой камнями шеечного сегмента пузыря или пузырного протока. Фактор острой окклюзии с отключением желчного пузыря от протоковой системы является ведущим в патогенезе прогрессирующей воспалительной деструкции стенки пузыря, так как обусловленные этим внутрипузырная гипертензия и нарушение физиологического дренажа органа приводят к острым нарушениям микроциркуляции в его стенке, прежде всего в слизистой, с развитием ее некроза, флегмонозных и сквозных гангренозных изменений стенки с последующим прободением. Особенно быстро этот процесс развивается на фоне вирулентной энтерогенной инфекции.
При этом больным пожилого и старческого возраста свойственно особенно раннее и быстрое развитие гнойно-некротического процесса в стенке пузыря, а клиническая картина заболевания не всегда позволяет верно оценить форму воспалительного процесса, так как часто нет параллелизма между клиническими проявлениями и морфологическими изменениями в стенке пузыря и брюшной полости. Нередки случаи, когда при весьма слабых и стертых клинических проявлениях заболевания хирург находит на операции выраженные деструктивные изменения в пузыре с развивающимся перитонитом. Все вышеизложенное заставляет нас, с одной стороны, постоянно придерживаться тактики активного хирургического лечения заболевания с учетом быстроты развития деструктивных изменений в желчном пузыре, а с другой — учитывать высокий риск вынужденных экстренных операций на высоте приступа у тяжелых соматических больных.
Эта тактика базируется на раннем применении современных высокоинформативных методов объективной диагностики патологического процесса в желчном пузыре и брюшной полости с последующими активными лечебными мероприятиями и может быть представлена у больных без желтухи в виде следующей системы. Экстренно — в первые часы после поступления, в любое время дня и ночи — оперируются только больные с признаками распространенного перитонита. При этом процесс при необходимости верифицируется лапароскопически.
Остальным больным в течение первых суток проводится интенсивное консервативное лечение, направленное на купирование воспалительного процесса и восстановление естественного оттока содержимого из желчного пузыря. На фоне этого лечения выполняется экстренное УЗИ, дающее объективную информацию о величине желчного пузыря, состоянии его стенок и просвета, наличии камней и перивезикальных осложнений.
При положительном эффекте консервативного лечения и спокойной ультразвуковой картине больному продолжают проводить консервативное лечение и всестороннее обследование, на фоне чего уточняются показания к отсроченному или плановому оперативному лечению.
При наличии клинических (пальпируемый напряженный болезненный желчный пузырь) и ультразвуковых признаков (большой напряженный желчный пузырь с утолщенными расслоенными стенками с наличием в полости камней или без таковых) деструктивного холецистита и неэффективности короткого консервативного лечения соматически не отягощенные больные моложе 60 лет срочно оперируются в первые 24-48 часов пребывания в отделении.
При наличии тех же признаков у больных пожилого и старческого возраста, а также у более молодого, но соматически отягощенного контингента, выполняется в те же сроки срочная лапароскопия, позволяющая объективно визуально оценить состояние желчного пузыря и брюшной полости. При выявлении на лапароскопии признаков массивной сквозной деструкции стенки пузыря больные экстренно оперируются.
При отсутствии массивного сквозного некроза стенки пузыря на первом этапе лечения выполняется под контролем лапароскопа транспариетальная декомпрессивная пункция желчного пузыря с удалением жидкого содержимого, промыванием полости пузыря и введением в полость опорожненного промытого пузыря лекарственной противовоспалительной смеси, содержащей антибиотик, гидрокортизон и контрикал. Манипуляция, как правило, дает быстрый лечебный эффект: исчезает болевой синдром, нормализуются температура тела и лейкоцитоз, сокращается желчный пузырь.
При эффективной декомпрессивной пункции у большинства больных через пять-семь дней проводится второй этап лечения — отсроченная холецистэктомия. Интервал между этими этапами используется для интенсивного обследования и подготовки больных к операции.
Наиболее тяжелые больные пожилого и старческого возраста, с высоким (IV-V степени) операционно-анестезиологическим риском, после эффективной пункционной декомпрессии желчного пузыря не оперируются. Им проводится интенсивное консервативное лечение под динамическим клиническим и УЗИ-контролем. Именно у этого, наиболее тяжелого контингента больных особенно высока вероятность послеоперационной летальности при вынужденных экстренных операциях на высоте приступа, и для них возможность избежать операции равносильна сохранению жизни.
Операцией выбора в абсолютном большинстве случаев является холецистэктомия. Лишь в очень редких случаях, у наиболее тяжелых больных старческого возраста, с высоким операционно-анестезиологическим риском, в случае недостаточной эффективности пункционной декомпрессии желчного пузыря выполняется холецистомия под местным обезболиванием.
Такая дифференцированная тактика активного хирургического лечения больных пожилого и старческого возраста разработана, внедрена и проводится в клинике с 1974 года, когда впервые нами была предложена и выполнена лечебная транспариетальная декомпрессивная пункция желчного пузыря под контролем лапароскопа при остром деструктивном холецистите и установлена ее высокая эффективность в купировании острого приступа заболевания.
Наш многолетний опыт выполнения этой манипуляции свидетельствует о том, что наиболее эффективна и безопасна пункция пузыря, выполненная на вторые-третьи сутки развития приступа заболевания, когда имеется стойкая окклюзия шеечного сегмента и достаточная толщина и воспалительная инфильтрация стенки пузыря. Манипуляция завершается лапароскопическим дренированием подпеченочного пространства, особенно при наличии местного перитонита. Наложение пункционной микрохолецистостомы необходимо лишь при наличии признаков желчной (протоковой) гипертензии.
Пункция не эффективна при отсутствии в пузыре жидкого содержимого, в случае тугого заполнения его полости конкрементами, а также при сморщенном пузыре, что обычно выявляется при предварительном УЗИ. Пункция технически затруднена при наличии перивезикального инфильтрата, что бывает при выполнении ее в более поздние сроки (свыше трех суток) развития заболевания. Пункция опасна из-за возможного последующего подтекания желчи в брюшную полость при проколе малоизмененной стенки пузыря, что бывает при слишком раннем выполнении манипуляции. Учитывая все эти данные, считаем обязательным участие в каждом экстренном лапароскопическом исследовании хирурга, который вместе с эндоскопистом решает все вопросы, связанные с лечебным компонентом исследования.
Применение такой тактики двухэтапного лечения позволило снизить в шесть раз число наиболее опасных экстренных операций и значительно снизить общую и послеоперационную летальность, которая в отдельные годы опускалась ниже 2%.
За последние пять лет в клинике лечилось 1463 больных острым холециститом, из них оперированы 44%, остальные выписаны после эффективного консервативного лечения. Такая хирургическая активность (44-46%) при остром холецистите устойчиво держится на протяжении последних 15 лет. Среди выписанных больных многим принципиально было показано плановое хирургическое лечение, которое не выполнено по разным причинам.
Преобладающим является женский контингент больных — 81%. В то же время среди умерших мужчины составили 30%. В возрастном отношении 67% оперированных больных были старше 60 лет, в том числе 32,5% старше 70 лет и 6% старше 80.
Среди оперированных больных практически все относятся к контингенту с поздним поступлением (свыше 24 часов от начала болевого приступа). Это означает, что для проведения активного консервативного лечения это время потеряно.
 |
У 99% больных имел место калькулезный холецистит, при этом свыше 2/3 (67,5%) имели деструктивные формы воспаления (флегмонозные, гангренозные, перфоративные, язвенные изменения в стенке пузыря). 15% оперированных имели перитонит различной протяженности и 6% — протоковую патологию, выявленную на операции (без желтухи).
Срочная УЗ-диагностика проведена у 98,8% больных, как правило, на следующий день после поступления. При этом только в 3% случаев при первичном обследовании ошибочно установлен бескаменный характер заболевания, что опровергнуто при повторных исследованиях или на операции.
Срочному лапароскопическому исследованию, как правило, после УЗИ, подвергнуто 39% больных, из них у 70% выполнена лечебная декомпрессивная пункция желчного пузыря с положительным эффектом. Из этих больных ни один не потребовал экстренной операции. 68% оперированы в отсроченном и плановом порядке и 32% не оперированы — выписаны после полного стихания процесса или переведены в другие отделения для лечения тяжелой сопутствующей патологии.
Всего среди оперированных больных только 7,5% подвергнуты экстренным операциям, остальным выполнены отсроченные и плановые операции.
Представляют определенный интерес данные бактериологического исследования пузырной и протоковой желчи, выполненные у 76% оперированных больных. 70% посевов были стерильными и только в 30% отмечен рост флоры — чаще всего E.coli. Лишь в одном случае высеян St.aureus и в четырех случаях — St.epidermidis. в трех из них в ассоциации с E.coli. Таким образом, возможно, острый холецистит часто начинается как асептический процесс с развитием асептического некроза стенки пузыря в условиях пузырной гипертензии с последующим инфицированием при затянувшемся приступе.
За последние 5 лет в клинике умерло от острого холецистита 25 человек из 651 оперированного больного — средняя послеоперационная летальность составила 3,8%. Среди умерших только 12% моложе 60 лет, остальные 88% — старше 60 лет, в том числе 50% старше 70 лет, 30% старше 80 лет, 12% — старше 90 лет.
Все умершие имели тяжелые деструктивные формы поражения пузыря при калькулезе, при этом 17 из 25 умерших имели внутрибрюшные перивезикальные осложнения (перитонит, абсцессы) и 9 — тяжелую протоковую патологию (холедохолитиаз, холангит) в сочетании с перитонитом.
После экстренных операций на высоте приступа умерли 14 из 25 умерших, после отсроченных — 11, из них 10 имели тяжелую протоковую патологию. В то же время в клинике практически нет летальности при плановых операциях по поводу неосложненного калькулезного холецистита.
Из 25 умерших 16 умерли от нехирургических причин (острые нарушения мозгового и коронарного кровообращения, тяжелые пневмонии и др.). 9 человек умерли от осложнений основного заболевания. Таким образом летальные исходы имели место преимущественно у лиц пожилого и старческого возраста, страдавших тяжелыми осложненными формами желчнокаменной болезни и полиорганной сопутствующей патологией, которая нередко и являлась основной причиной смерти, чаще после экстренных операций, вынужденно выполненных на высоте приступа основного заболевания.
Литература
1. Панцырев Ю. М., Лагунчик Б. П., Ноздрачев В. И. // Хирургия. 1990. № 1. С. 6-10.
2. Тагиева М. М. // Хирургия. 1998. № 1. С. 15-19.
3. Федоров В. Д., Данилов М. В., Глабай В. П. Холецистит и его осложнения. Бухара, 1997, с. 28-29.
4. Шулутко А. М., Лукомский Г. И., Сурин Ю. В. и др. // Хирургия. 1989. № 1. С. 29-32.
Острый холецистит у взрослых
Общая информация
Краткое описание
РОССИЙСКОЕ ОБЩЕСТВО ХИРУРГОВ
ОСТРЫЙ ХОЛЕЦИСТИТ (2015)
Приняты на XII Съезде хирургов России «Актуальные вопросы хирургии» (г. Ростов-на-Дону, 7-9 октября 2015 г.)
Воспаление желчного пузыря, сопровождающееся местной и системной воспалительной реакцией.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
| По этиологии | По патогенезу | Клинико-морфологические формы | |
| Калькулезный | Обтурационный | Катаральный | Обструктивный (обтурационный) |
| Бескаменный | Ферментативный | Флегмонозный | |
Деструктивный
Эпидемиология
Заболевания желчного пузыря и желчевыводящих путей — распространенная патология внутренних органов. ЖКБ страдают до 20% взрослого населения развитых стран. Число больных с заболеваниями желчевыводящих путей вдвое превышает число лиц, страдающих гастро-дуоденальной язвенной болезнью. В последние годы заболеваемость острым холециститом в стране возросла в 5 раз.
Диагностика
— Cимптом Мерфи имеет чувствительность до 65%, однако большинство работ свидетельствует, что диагноз острого холецистита не может быть ни достоверно поставлен, ни достоверно отвергнут на основании симптома Мерфи.
У больных старшей возрастной группы и/или у больных с сахарным диабетом возможна стертая картина болезни, отсутствие признаков системной воспалительной реакции и незначительная болезненность при глубокой пальпации при наличии деструктивных изменений в стенке желчного пузыря.
Ни один лабораторный анализ, равно как и их сочетание, не позволяют достоверно поставить или отвергнуть диагноз острого холецистита (УД 1a). Лабораторное обследование в плане диагностики ОХ имеет вспомогательное значение и предназначено в основном для вынесения решения о тяжести состояния больного.
· перивезикального жидкостного скопления.
УЗИ позволяет дифференцировать острый обструктивный (катаральный) и острый деструктивный холецистит и выделить гангренозный холецистит на основании наличия плавающих внутрипросветных мембран, очагов эхогенных затемнений в соответствии с наличием газа внутри стенки или в просвете ЖП и явных нарушений целостности стенки ЖП и перипузырного абсцесса.(УД 1С)
Дифференциальный диагноз
При окончательной формулировке диагноза целесообразно использовать классификацию Токийского соглашения по острому холециститу (Tokyo guidelines (2007, 2013)). Эта классификация коррелирует с подходами по систематизации информации об остром холецистите, которую используют в отечественной хирургии.
Лечение
Лечение острого холецистита
Цель лечения: максимально полное и быстрое снижение уровня общей и местной воспалительной реакции за счет удаления желчного пузыря или ликвидации внутрипузырной гипертензии.
При установленном диагнозе «Острый холецистит» больной подлежит экстренной госпитализации в хирургическое отделение.
Для купирования болевого синдрома возможно применение НПВП, спазмолитиков или опиоидных анальгетиков. Следует отметить, что использование аналгетиков не влияет на информативность динамического наблюдения, в том числе на выявление УЗ-симптома Мерфи.
Ранняя операция холецистэктомия может быть успешно выполнена с помощью стандартной методики из лапаротомного доступа, методом минихолецистэктомии или видеолапароскопической холецистэктомии (УД 1а).
При поступлении больного позже оптимального срока для проведения ранней операции, видеолапароскопическая холецистэктомия возможна при ее выполнении достаточно квалифицированным хирургом.
Данные РКИ показывают значительно меньшее число осложнений и летальных исходов при ранних операциях по сравнению с отложенными.
У больных старше 65 лет, при длительном анамнезе ЖКБ, непальпируемом желчном пузыре, лейкоцитозе более 13х109/л, ультразвуковых признаках гангренозного холецистита – значительно возрастает число конверсий при ЛХЭ. Этим больным предпочтительнее минилапаротомная холецистэктомия или операция из срединного лапаротомного доступа. При наличии достаточно большого опыта видеолапароскопических операций при остром холецистите эта методика может быть применена.
Сравнение минилапаротомных и лапароскопических операции при ОХ по данным РКИ показывает принципиально одинаковые результаты по числу осложнений и летальных исходов. Длительность операции немного выше при ЛХЭ, но короче и комфортнее послеоперационный период. Через месяц после операции разницы в уровне восстановления жизненных функций нет (УД 1b).
Минилапаротомная холецистэктомия может быть использована в качестве метода конверсии при возникновении технических трудностей при лапароскопической операции. (УД 3b)
технические трудности и показатели их успешности ниже, чем ЧЧХС. (СР B).
Дренирование подпеченочного пространства после операции холецистэктомии по поводу острого холецистита в течение 12 – 24 часов показано по данным значительного числа публикаций.
В качестве профилактики вышеперечисленных осложнений прежде всего должны использоваться современные миниинвазивные методы оперирования. Ранняя активизация, раннее начало орального питания, адекватное обезболивание и медикаментозная профилактика ВТО по показаниям.
Прогноз
Информация
Источники и литература
Информация
Уровни доказательности и степени рекомендаций согласно Оксфордскому центру доказательной медицины
Острый калькулезный холецистит
Воспаление желчного пузыря называется холециститом. Оно бывает хроническим или острым и в 90% случаев сопровождается образованием желчных камней — холелитиазом, холедохолитиазом. Это калькулезный холецистит.
Если камней в желчном пузыре нет, а воспаление есть, это некалькулезный холецистит. На него приходится не более 10% случаев заболевания.
Калькулезный острый холецистит требует хирургического лечения — удаления желчного пузыря. Такие операции называются холецистэктомией.
Вв международной клинике Медика24 хирургическое лечение калькулезного острого холецистита чаще всего выполняется щадящим, лапароскопическим способом.
Хирурги нашей клиники имеют большой опыт лечения этого заболевания. Операционная международной клиники Медика24 оснащена самым современным оборудованием, а наличие мощной, высокотехнологичной диагностической базы позволяет выполнить весь комплекс дооперационных обследований.
В результате холецистэктомии устраняется очаг воспаления, предотвращаются осложнения (в том числе жизнеугрожающие), исключается повторный холедохолитиаз.
Что такое желчь?
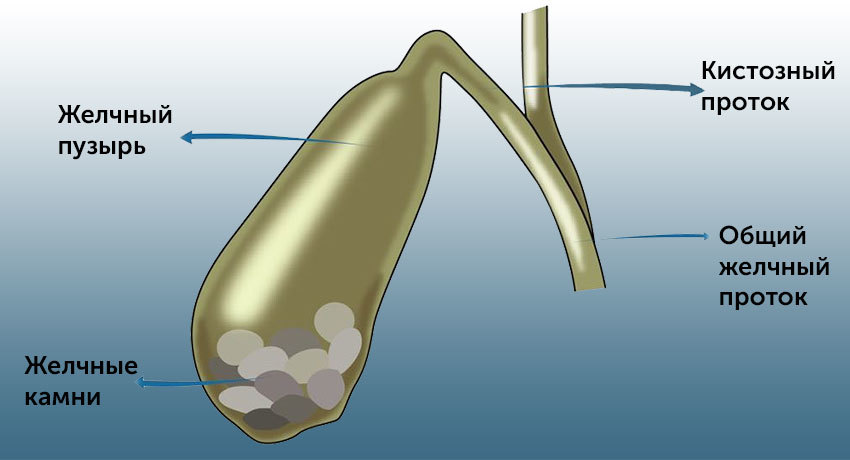
Желчный пузырь — это небольшой мешочек объемом 40 — 70 мл, в который поступает желчь. Здесь она накапливается, концентрируется, дозревает. Отсюда она поступает в кишку, чтобы переваривать пищу.
Желчь производится печенью. Это щелочная жидкость, которая необходима для расщепления жиров.
Процесс расщепления и усвоения жиров происходит в кишке. Сюда поступают желчь и панкреатический сок, производимый поджелудочной железой. Смешиваясь, они образуют среду, необходимую для пищеварения.
Калькулезный острый холецистит нарушает поступление желчи в кишку, этого возникают симптомы авитаминоза.
Почему возникают желчные камни?
Желчь — это не просто щелочь для растворения жиров. Она содержит холестерин, (токсичный продукт обмена веществ), кальций.
Причиной застоя желчи могут быть дискинезия желчевыводящих путей, сдавление или обтурация (закупорка) общего желчного протока (холедоха) опухолью, вялость мышечных стенок желчного пузыря.
При застое желчи из нее начинает выпадать осадок, который постепенно собирается в твердые конкременты — камни. В подавляющем большинстве случаев это холестериновые камни. Они имеют гладкую поверхность, округлую форму и могут достигать больших, даже гигантских размеров.
Камни накапливаются на дне желчного пузыря. В результате тряски или по другой причине один из камней может сдвинуться, прийти в движение и закупорить общий желчный проток — холедох. В этом случае развивается механическая желтуха, которую сопровождает воспаление — калькулезный острый холецистит.
Причины заболевания
По какой бы причине ни возник застой желчи, это создает условия для развития инфекции. Обычно это бактериальная микрофлора — кишечная, синегнойная палочки или стафилококки, которые поступают в желчный пузырь лимфогенным, гематогенным путем или напрямую из печени, кишки. Эти бактерии вызывают развитие воспаления.
Общие симптомы
Характерный симптом, который указывает на острый холецистит — желчная, или печеночная колика. Это приступ боли в правом подреберье, которая может отдавать под правую лопатку, в правую руку.
Боль усиливается в течение нескольких часов, становится нестерпимой, сопровождается тошнотой, рвотой, которая не приносит облегчения, обильным потоотделением, мышечным напряжением живота, общей слабостью, пожелтением кожи и склер глаз (механической желтухой).
Дополнительные симптомы, указывающий на острый холецистит:
Неосложненная форма заболевания это — катаральный калькулезный острый холецистит.
Осложнения
Острый холецистит может быстро привести к развитию жизнеугрожающих осложнений — некрозу пузырной стенки, образованию свища, перфорации, излиянию желчного содержимого в брюшную полость с развитием обширного перитонита.
Вот почему при подозрении на калькулезный острый холецистит, человек нуждается в оказании немедленной медицинской помощи.
Отделение реанимации и интенсивной терапии международной клиники Медика24 осуществляет срочную госпитализацию и оказание экстренной помощи таким больным.
Врачи нашей клиники имеют большой опыт проведения неотложных мероприятий, диагностики и лечения острого калькулезного холецистита в условиях стационара.
Закажите обратный звонок. Мы работаем круглосуточно
Специфические симптомы осложнений
Осложнение заболевания — это деструктивный калькулезный острый холецистит.
На развитие осложнений и необходимость срочной медицинской помощи указывают специфические признаки.
Деструктивный острый холецистит может иметь флегмонозную или гангренозную формы.
Симптомы флегмонозного осложнения
Флегмонозный острый холецистит означает гнойное воспаление, изъязвление пузырных стенок. Желчный пузырь наполняется гноем, значительно увеличивается в размерах.
В правом подреберье ощущается боль, которая усиливается при кашле, попытке глубоко вдохнуть, при движениях. Температура тела повышается, пульс становится учащенным (до 120 ударов в минуту и выше). Другие симптомы — тошнота, многократная рвота, вздутие живота, слабость.
Симптомы гангренозного холецистита
Гангрена желчного пузыря требует экстренной медицинской помощи. В противном случае она может привести к смерти человека. Многое зависит от того, как быстро человек будет доставлен в стационар, отделение реанимации и интенсивной терапии.
Международная клиника Медика24 осуществляет быструю госпитализацию пациентов с тяжелыми осложнениями. К их прибытию всегда готова бригада врачей, которые немедленно проведут все необходимые мероприятия для спасения жизни и выведения пациента из критического состояния.
Сопутствующие симптомы — головная боль, слабость, полуобморочное состояние, бледность и влажность кожи, учащенное дыхание, сонливость, вздутие живота, пожелтение кожи и склер глаз, диарея или запор.
Диагностика
При поступлении пациента в отделение реанимации и интенсивной терапии международной клиники Медика24 с острым холециститом в тяжелом состоянии принимаются срочные меры для спасения жизни, предотвращения или устранения осложнений.
После этого проводится комплексная диагностика, чтобы определить программу стационарного лечения.
При удовлетворительном состоянии пациента диагностика проводится до начала лечения.
Заболевание нужно дифференцировать от острого аппендицита, панкреатита, обострения язвы желудка и кишки, гепатита, кишечной непроходимости и ряда других заболеваний со схожей симптоматикой.
Опрос и осмотр
На первичном приеме международной клиники Медика24 подробно расспрашивает пациента о симптомах, изучает историю болезни (анамнез), обращая внимание на сопутствующие заболевания, медикаментозную (гормональную) терапию.
При внешнем осмотре обращает внимание на индекс массы тела, а также на такие симптомы как желтушность кожи, склер глаз.
Далее он проводит пальпацию. На калькулезный острый холецистит указывают болезненность при нажатии и мышечное напряжение в области правого подреберья, боль при простукивании брюшной стенки, при надавливании на мышцу горла справа, при пальпации мечевидного отростка грудины.
Это начальная диагностика. Установив предварительный диагноз, назначает комплекс дальнейших обследований.
Лабораторная диагностика
Предварительный диагноз подтверждают лабораторные обследования, которые включают общий анализ мочи, общий и биохимический анализы крови, СОЭ, анализы на билирубин, креатинин, щелочную фосфатазу, ферменты АЛТ, АСТ, трансаминазы, уровень глюкозы, амилазы крови.
Диагноз подтверждает УЗИ. Ультразвуковое исследование желчного пузыря и других органов гепатобилиарной системы позволяет обнаружить наличие конкрементов и воспаления. На воспалительный процесс указывает также утолщение пузырной стенки (не менее чем на 3- 4 мм).
Калькулезный острый холецистит вызывает увеличение размеров желчного пузыря, продольное и поперечное. Это хорошо заметно при УЗИ.
Рентгенография
Обычная рентгенография мало информативна в случае калькулезного холецистита. Вв международной клинике Медика24 для диагностики заболевания используется более современный метод — эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ).
Этот метод сочетает эндоскопическое исследование с контрастной рентгенографией. Через пищевод и желудок в кишку вводится эндоскоп — миниатюрный аппарат, оснащенный видеокамерой с подсветкой.
Изображение с камеры поступает на монитор. Врач подводит эндоскоп к фатерову сосочку в кишке и через него вводит контрастное вещество в холедох. После этого делается рентгеновский снимок, который показывает место и причину закупорки желчного протока.
Во время ЭРХПГ обследуются также протоки поджелудочной железы, поскольку калькулезный острый холецистит нередко провоцирует развитие реактивного панкреатита.
КТ, МРТ
томография, компьютерная томография дают дополнительную информацию, помогают детально исследовать стенки желчного пузыря, отек, выпот, отторжение слизистой оболочки, состояние окружающих тканей.
Лечение
При поступлении пациента с жизнеугрожающими осложнениями — гангреной, прободением желчного пузыря, перитонитом ему экстренно проводится хирургическая операция — удаление желчного пузыря лапаротомическим или лапароскопическим способом.
Если состояние больного удовлетворительное (катаральный острый холецистит), то перед хирургической операцией проводится курс медикаментозной терапии антибиотиками и противовоспалительными средствами, чтобы подавить инфекционный, воспалительный процесс.
Медикаментозное лечение
Консервативное лечение калькулезного острого холецистита означает подготовку к операции. Для этого больному внутривенно вводятся обезболивающие, противовоспалительные, антибактериальные, спазмолитические препараты. Проводится дезинтоксикация организма.
Хирургическое лечение
Единственное эффективное лечение калькулезного острого холецистита — это удаление желчного пузыря (холецистэктомия).
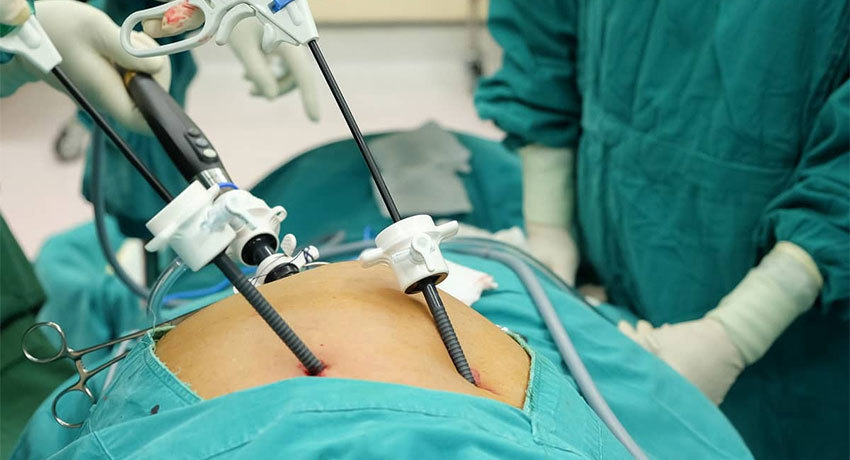
Операция может быть выполнена через широкий разрез брюшной стенки (лапаротомия) или через несколько проколов (лапароскопия).
Второй способ более щадящий и имеет ряд преимуществ. Прежде всего, это меньшее травмирующее воздействие, более быстрая реабилитация после операции, меньший риск осложнений, лучший эстетический результат.
В брюшной стенке делается несколько проколов (небольших разрезов). Через один из них вводится лапароскоп — миниатюрная видеокамера с подсветкой на кабеле. Через другие — хирургические инструменты. Врач удаляет желчный пузырь и извлекает его наружу.
При лапаротомической холецистэктомии создается открытый доступ через широкий разрез. Такие операции обычно выполняются при осложнениях — перфорации желчного пузыря, перитоните.