Обходной анастомоз желудка по Ру

На первом этапе в ходе операции с помощью скоб в желудке создается небольшой малый желудок. Остальную, большую часть желудка, затем отделяют от малого желудка, но не удаляют. На втором этапе операции тонкая кишка, там, где к первому её отделу — двенадцатиперстной кишке примыкает второй отдел тонкой кишки — тощая кишка, разделяется на две части. Тощая кишка поднимается и присоединяется к заново созданному малому желудку. Двенадцатиперстная кишка после этого присоединяется к новой кишечной ветке, придавая кишечнику форму буквы Y. За счет обхода двенадцатиперстной кишки значительно уменьшается объем всасывания питательных веществ, что приводит к существенному снижению веса больного.
Операция обходного анастомоза желудка по Ру приводит к потери 56,7–66,5% лишнего веса в первые 24 месяца после операции (K. Novak).
Осложнения после операции обходного анастомоза по Ру
Операция может вызвать осложнения, такие как тошнота, рвота и боли в животе. Желудочно-кишечное кровотечение развивается чаще после обходного анастамоза по Ру. По американскиим данным, в 1,9 % случаев развивается желудочно-кишечное кровотечение. Оно может происходить в разных местах, в том числе, в малом желудке, анастомозах, неоперированном участке тонкой кишки, основном желудке или обходной тонкой кишке. У примерно 20% пациентов, у которых была сделана операция обходного анастомоза по Ру, появляются язвы на гастроеюнальном анастомозе — наиболее часто в первые 3 месяца после операции, но возможно и в любое другое время.
Послеоперационные язвы анастомозов лечатся ингибиторами протонной помпы. Желчный рефлюкс лечится с помощью гиполипидемических препаратов (холестирамин и другие). Пациенты должны прекратить, если возможно, приём нестероидных противовоспалительных препаратов или сочетать их с приёмом ингибиторов протонной помпы.
Одним из самых серьёзных осложнений после операции является набор веса. Около 20 % пациентов не теряют 50 % своего избыточного веса в течение года после операции. Кроме того, 30 % пациентов набирают вес обратно за 2 года после операции, и 63,6 % — в течение 4 лет.
Обходной анастомоз желудка по Ру

На первом этапе в ходе операции с помощью скоб в желудке создается небольшой малый желудок. Остальную, большую часть желудка, затем отделяют от малого желудка, но не удаляют. На втором этапе операции тонкая кишка, там, где к первому её отделу — двенадцатиперстной кишке примыкает второй отдел тонкой кишки — тощая кишка, разделяется на две части. Тощая кишка поднимается и присоединяется к заново созданному малому желудку. Двенадцатиперстная кишка после этого присоединяется к новой кишечной ветке, придавая кишечнику форму буквы Y. За счет обхода двенадцатиперстной кишки значительно уменьшается объем всасывания питательных веществ, что приводит к существенному снижению веса больного.
Операция обходного анастомоза желудка по Ру приводит к потери 56,7–66,5% лишнего веса в первые 24 месяца после операции (K. Novak).
Осложнения после операции обходного анастомоза по Ру
Операция может вызвать осложнения, такие как тошнота, рвота и боли в животе. Желудочно-кишечное кровотечение развивается чаще после обходного анастамоза по Ру. По американскиим данным, в 1,9 % случаев развивается желудочно-кишечное кровотечение. Оно может происходить в разных местах, в том числе, в малом желудке, анастомозах, неоперированном участке тонкой кишки, основном желудке или обходной тонкой кишке. У примерно 20% пациентов, у которых была сделана операция обходного анастомоза по Ру, появляются язвы на гастроеюнальном анастомозе — наиболее часто в первые 3 месяца после операции, но возможно и в любое другое время.
Послеоперационные язвы анастомозов лечатся ингибиторами протонной помпы. Желчный рефлюкс лечится с помощью гиполипидемических препаратов (холестирамин и другие). Пациенты должны прекратить, если возможно, приём нестероидных противовоспалительных препаратов или сочетать их с приёмом ингибиторов протонной помпы.
Одним из самых серьёзных осложнений после операции является набор веса. Около 20 % пациентов не теряют 50 % своего избыточного веса в течение года после операции. Кроме того, 30 % пациентов набирают вес обратно за 2 года после операции, и 63,6 % — в течение 4 лет.
Обходной желудочный анастомоз что это
Вмешательство можно выполнить либо через двусторонний подрёберный доступ, либо через верхнюю срединную лапаротомию. Мы предпочитаем выполнение позадиободочной гастроеюностомии. В прошлом основным обходным желудочным анастомозом при неоперабельном периампулярном раке была впередиободочная гастроеюностомия.
После такой операции нередко возникала задержка опорожнения желудка, вследствие чего больные, не имевшие дуоденальной обструкции или застоя желудочного содержимого до операции, вынуждены были оставаться в стационаре на долгое время для лечения этого осложнения. Позже мы стали выполнять позадиободочную гастроеюностомию. Прооперировав более 200 больных, мы лишь в немногих случаях столкнулись с задержкой опорожнения желудка.
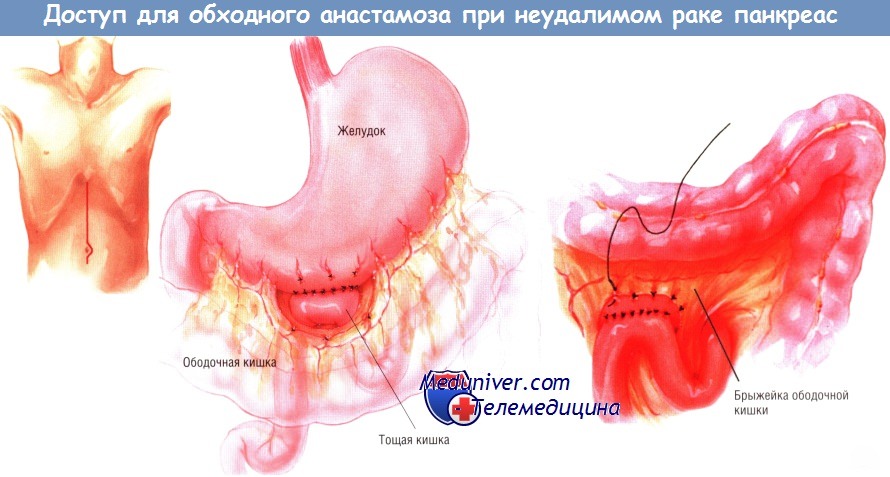
Большую кривизну желудка отделяют от сальника в наиболее свисающей области. После этого проксимальную петлю тощей кишки, расположенную чуть ниже связки Трейтца, протягивают кверху через отверстие в брыжейке поперечной ободочной кишки и накладывают гастроеюноанастомоз «бок в бок».
Внутренний непрерывный ряд швов создают синтетической рассасывающейся нитью № 3/0, тогда как наружный ряд отдельных узловых швов делают шёлком № 3/0. Соустье прикрепляют к отверстию в брыжейке ободочной кишки со стороны желудка, чтобы исключить образование внутренней грыжи, в которой могут ущемиться петли тонкой кишки.
Следующую петлю тощей кишки проводят наверх через отдельное отверстие в брыжейке поперечной ободочной кишки. Выполняют холецистэктомию, если она не была сделана ранее. Пересекают общий желчный проток и прошивают дистальный конец желчного дерева. После этого выполняют гепатикоеюностомию «конец в бок» одним рядом одиночных узловых швов синтетической рассасывающейся нитью № 4/0. Эта петля должна быть не меньше 45 см длиной.
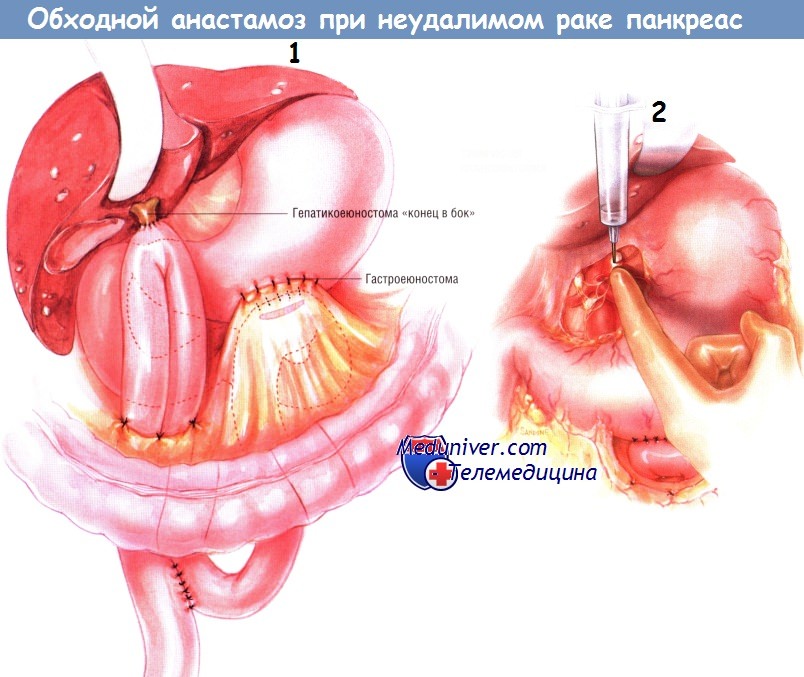
В её основании, между приводящей и отводящей кишками, делают анастомоз «бок в бок», расположенный ниже отверстия в брыжейке ободочной кишки. Внутреннюю линию швов этого соустья делают рассасывающейся синтетической нитью № 3/0, а наружную — одиночными узловыми шёлковыми швами № 3/0. Обе (приводящую и отводящую) ветви кишечника прикрепляют к отверстию в брыжейке поперечной ободочной кишки и друг к другу серией одиночных узловых швов шёлком № 4/0.
Химическая спланхнэктомия — рутинный этап данной операции. Её выполняют, инъецируя 20 мл 50% спирта по бокам от аорты на уровне чревного ствола. В результате происходит перерыв чревных нервов, идущих к чревному сплетению. Результаты химической спланхнэктомии были оценены в проспективном рандомизированном двойном слепом исследовании и свидетельствуют о том, что она уменьшает боли или предупреждает их возникновение в последующем.
Альтернативный способ создания двойного обходного соустья — создание У-образного анастомоза по Ру дистальнее гастроеюностомы. Целостность пищеварительного тракта восстанавливают еюноеюностомией «бок в бок», её внутренний шов — непрерывный, из рассасывающегося синтетического материала, а наружный — из одиночных узловых швов шёлком № 3/0. Бранша анастомоза по Ру должна быть около 60 см длиной. Повторим вновь, что выполняют холецистэктомию и