Диагностика сахарного диабета 1 и 2 типов
Сахарный диабет — это группа метаболических (обменных) заболеваний, характеризующихся гипергликемией, которая развивается вследствие абсолютного или относительного дефицита инсулина и проявляется также глюкозурией, полиурией, полидипсией, нарушениями лип
Сахарный диабет — это группа метаболических (обменных) заболеваний, характеризующихся гипергликемией, которая развивается вследствие абсолютного или относительного дефицита инсулина и проявляется также глюкозурией, полиурией, полидипсией, нарушениями липидного (гиперлипидемия, дислипидемия), белкового (диспротеинемия) и минерального (например, гипокалиемия) обменов, кроме того, провоцирует развитие осложнений. Клинические проявления болезни иногда могут быть связаны с перенесенной инфекцией, психической травмой, панкреатитом, опухолью поджелудочной железы. Нередко сахарный диабет развивается при ожирении и некоторых других эндокринных заболеваниях. Определенную роль может играть также наследственность. Сахарный диабет по медико-социальной значимости находится непосредственно после сердечных и онкологических заболеваний.
Выделяют 4 клинических типа сахарного диабета: сахарный диабет 1 типа, сахарный диабет 2 типа, другие типы (при генетических дефектах, эндокринопатиях, инфекциях, болезнях поджелудочной железы и др.) и гестационный диабет (диабет беременных). Новая классификация пока не является общепринятой и носит рекомендательный характер. Вместе с тем необходимость пересмотра старой классификации обусловлена прежде всего появлением новых данных о гетерогенности сахарного диабета, а это, в свою очередь, требует разработки особых дифференцированных подходов к диагностике и лечению заболевания. СД
1 типа — хроническое заболевание, вызванное абсолютным дефицитом инсулина, возникающим вследствие недостаточной его выработки поджелудочной железой. СД 1 типа приводит к стойкой гипергликемии и развитию осложнений. Частота выявляемости — 15:100 000 населения. Развивается преимущественно в детском и подростковом возрасте. СД
2 типа — хроническое заболевание, вызванное относительным дефицитом инсулина (снижена чувствительность рецепторов инсулинзависимых тканей к инсулину) и проявляющееся хронической гипергликемией с развитием характерных осложнений. На долю СД 2 типа приходится 80% всех случаев сахарного диабета. Частота встречаемости — 300:100 000 населения. Преобладающий возраст, как правило, старше 40 лет. Чаще диагностируется у женщин. Факторы риска — генетические и ожирение.
Скрининг на сахарный диабет
Комитет экспертов ВОЗ рекомендует проводить обследование на диабет следующих категорий граждан:
Для скрининга (как централизованного, так и децентрализованного) сахарного диабета ВОЗ рекомендует определение как уровня глюкозы, так и показателей гемоглобина А1с.
Гликозилированный гемоглобин — это гемоглобин, в котором молекула глюкозы конденсируется с β-концевым валином β-цепи молекулы гемоглобина. Гликозилированный гемоглобин имеет прямую корреляцию с уровнем глюкозы в крови и является интегрированным показателем компенсации углеводного обмена на протяжении последних предшествовавших обследованию 60–90 дней. Скорость образования HbA1c зависит от величины гипергликемии, а нормализация его уровня в крови происходит через 4–6 нед после достижения эугликемии. В связи с этим содержание HbA1c определяют в случае необходимости контроля углеводного обмена и подтверждения его компенсации у больных диабетом в течение длительного времени. По рекомендации ВОЗ (2002 г.), определение содержания гликозилированного гемоглобина в крови больных сахарным диабетом следует проводить 1 раз в квартал. Этот показатель широко используется как для скрининга населения и беременных женщин, проводящегося с целью выявления нарушений углеводного обмена, так и для контроля лечения больных сахарным диабетом.
Компания БиоХимМак предлагает оборудование и реактивы для анализа гликозилированного гемоглобина HbA1c фирм Drew Scientific(Англия) и Axis-Shield (Норвегия) — мировых лидеров, специализирующихся на клинических системах для мониторинга диабета (см. в конце данного раздела). Продукция этих компаний имеет международную стандартизацию NGSP по измерению HbA1c.
Профилактика сахарного диабета
СД 1 типа — это хроническое аутоиммунное заболевание, сопровождающееся деструкцией β-клеток островков Лангерганса, поэтому очень важен ранний и точный прогноз заболевания на предклинической (асимптоматической) стадии. Это позволит остановить клеточную деструкцию и максимально сохранить клеточную массу β-клеток.
Скрининг группы высокого риска для всех трех типов антител поможет предотвратить или снизить заболеваемость диабетом. У лиц из группы риска, имеющих антитела к двум и более антигенам, диабет развивается в течение 7–14 лет.
Для выявления лиц группы высокого риска развития сахарного диабета 1 типа необходимо провести исследование генетических, иммунологических и метаболических маркеров заболевания. При этом следует отметить, что иммунологические и гормональные показатели целесообразно исследовать в динамике — 1 раз в 6–12 мес. В случае обнаружения аутоантител к β-клетке, при нарастании их титра, снижении уровней С-пептида, необходимо до появления клинических симптомов начать проводить лечебные профилактические мероприятия.
Маркеры сахарного диабета 1 типа
HLA-типирование
Согласно современным представлениям, СД 1 типа, несмотря на острое начало, имеет длительный скрытый период. Принято выделять шесть стадий в развитии заболевания. Первая из них — стадия генетической предрасположенности характеризуется наличием или отсутствием генов, ассоциированных с сахарным диабетом 1 типа. Большое значение имеет наличие антигенов HLA, особенно II класса — DR 3, DR 4 и DQ. При этом риск развития заболевания возрастает многократно. На сегодняшний день генетическая предрасположенность к развитию сахарного диабета 1 типа рассматривается как комбинация различных аллелей нормальных генов.
Наиболее информативными генетическими маркерами сахарного диабета 1 типа являются HLA-антигены. Изучение генетических маркеров, ассоциированных с сахарным диабетом 1 типа у больных с LADA, представляется целесообразным и необходимым для проведения дифференциального диагноза между типами сахарного диабета при развитии заболевания после 30 лет. «Классические» гаплотипы, характерные для СД 1 типа, были выявлены у 37,5% больных. В то же время у 6% пациентов были обнаружены гаплотипы, считающиеся протективными. Возможно, именно этим можно объяснить более медленное прогрессирование и более мягкое клиническое течение сахарного диабета в этих случаях.
Антитела к клеткам островков Лангерганса (ICA)
Выработка специфических аутоантител к β-клеткам островков Лангерганса ведет к разрушению последних по механизму антителозависимой цитотоксичности, что, в свою очередь, влечет за собой нарушение синтеза инсулина и развитие клинических признаков СД 1 типа. Аутоиммунные механизмы разрушения клеток могут иметь наследственную природу и/или запускаться рядом внешних факторов, таких как вирусные инфекции, воздействие токсических веществ и различные формы стресса. СД 1 типа характеризуется наличием асимптоматической стадии преддиабета, которая может длиться в течение нескольких лет. Нарушение синтеза и секреции инсулина в этот период могут выявляться только с помощью теста определения толерантности к глюкозе. В большинстве случаев у этих лиц с асимптоматическим течением СД I типа выявляются аутоантитела к клеткам островков Лангерганса и/или антитела к инсулину. Описаны случаи выявления ICA за 8 и более лет до появления клинических признаков СД 1 типа. Таким образом, определение уровня ICA может использоваться для ранней диагностики и выявления предрасположенности к СД 1 типа. У пациентов с наличием ICA наблюдается прогрессивное снижение функции β-клеток, что проявляется нарушением ранней фазы секреции инсулина. При полном нарушении этой фазы секреции появляются клинические признаки СД 1 типа.
Исследования показали, что ICA определяются у 70% больных со впервые выявленным СД 1 типа — по сравнению с контрольной недиабетической популяцией, где ICA выявляются в 0,1–0,5% случаев. ICA также определяются у близких родственников больных диабетом. Эти лица составляют группу повышенного риска развития СД 1 типа. В ряде исследований было показано, что у ICA-позитивных близких родственников больных диабетом впоследствии развивается СД 1 типа. Высокая прогностическая значимость определения ICA определяется еще и тем, что у пациентов с наличием ICA, даже при отсутствии признаков диабета, в конечном счете, тоже развивается СД 1 типа. Поэтому определение ICA облегчает раннюю диагностику СД 1 типа. Было показано, что определение уровня ICA у больных с сахарным диабетом 2 типа может помочь в выявлении диабета еще до появления соответствующих клинических симптомов и определить необходимость терапии инсулином. Следовательно, у больных диабетом 2 типа при наличии ICA можно с большой вероятностью предположить развитие инсулиновой зависимости.
Антитела к инсулину
Антитела к инсулину находят у 35–40% пациентов со впервые выявленным сахарным диабетом 1 типа. Сообщалось о корреляции между появлением антител к инсулину и антител к островковым клеткам. Антитела к инсулину могут наблюдаться в стадии преддиабета и симптоматических явлений сахарного диабета 1 типа. Антиинсулиновые антитела в ряде случаев также появляются у пациентов после лечения инсулином.
Декарбоксилаза глутаминовой кислоты (GAD)
Исследования последних лет позволили выявить основной антиген, представляющий собой главную мишень для аутоантител, связанных с развитием инсулинзависимого диабета, — декарбоксилаза глутаминовой кислоты. Это мембранный фермент, осуществляющий биосинтез тормозного нейромедиатора центральной нервной системы млекопитающих — гамма-аминомасляной кислоты, был впервые найден у пациентов с генерализованными неврологическими расстройствами. Антитела к GAD — это очень информативный маркер для идентификации преддиабета, а также выявления индивидуумов с высоким риском развития СД 1 типа. В период асимптоматического развития диабета антитела к GAD могут выявляться у пациента за 7 лет до клинического проявления болезни.
По данным зарубежных авторов, частота обнаружения аутоантител у больных с «классическим» сахарным диабетом 1 типа составляет: ICA — 60–90%, IAA — 16–69%, GAD — 22–81%. В последние годы опубликованы работы, авторы которых показали, что у больных с LADA аутоантитела к GAD являются наиболее информативными. Однако, по данным ЭНЦ РФ, лишь у 53% больных с LADA были выявлены антитела к GAD, по сравнению с 70% ICA. Одно не противоречит другому и может служить подтверждением необходимости определения всех трех иммунологических маркеров для достижения более высокого уровня информативности. Определение этих маркеров позволяет в 97% случаев дифференцировать СД 1 типа от 2 типа, когда клиника сахарного диабета 1 типа маскируется под 2 тип.
Клиническая ценность серологических маркеров СД 1 типа
Наиболее информативным и надежным представляется одновременное исследование в крови 2–3 маркеров (отсутствие всех маркеров — 0%, один маркер — 20%, два маркера — 44%, три маркера — 95%).
Определение антител против клеточных компонентов β-клеток островков Лангерганса, против декарбоксилазы глутаминовой кислоты и инсулина в периферической крови важно для выявления в популяции лиц, предрасположенных к развитию заболевания, и родственников больных диабетом, имеющих генетическую предрасположенность к СД 1 типа. Недавнее международное исследование подтвердило огромную важность этого теста для диагностики аутоиммунного процесса, направленного против островковых клеток.
Диагностика и мониторинг сахарного диабета
Для постановки диагноза и мониторинга сахарного диабета используются следующие лабораторные исследования (по рекомендациям ВОЗ от 2002 г.).
Длительное время как для выявления СД, так и для контроля степени его компенсации рекомендовалось определение содержания глюкозы в крови натощак и перед каждым приемом пищи. Исследования последних лет позволили установить, что более четкая ассоциация между уровнем глюкозы в крови, наличием сосудистых осложнений диабета и степенью их прогрессирования, выявляется не с показателями гликемии натощак, а со степенью ее увеличения в период после приема пищи — постпрандиальная гипергликемия.
Необходимо подчеркнуть, что критерии компенсации сахарного диабета претерпели существенное изменение на протяжении последних лет, что можно проследить на основании данных, представленных в таблице.
Таким образом, критерии диагностики СД и его компенсации, в соответствии с последними рекомендациями ВОЗ (2002 г.), необходимо «ужесточить». Это обусловлено исследованиями последних лет (DCCT, 1993; UKPDS, 1998), которые показали, что частота, время развития поздних сосудистых осложнений СД и скорость их прогрессирования имеют прямую корреляцию со степенью компенсации СД.
Инсулин
Инсулин — гормон, вырабатываемый β-клетками островков Лангерганса поджелудочной железы и участвующий в регуляции метаболизма углеводов и поддержании постоянного уровня глюкозы в крови. Инсулин первоначально синтезируется как препрогормон с молекулярной массой 12 кDa, затем внутри клетки подвергается процессингу с образованием прогормона с молекулярной массой 9 кDa и длиною в 86 аминокислотных остатка. Этот прогормон депонируется в гранулах. Внутри этих гранул дисульфидные связи между цепями А и В инсулина и С-пептидом разрываются, и в результате образуется молекула инсулина с молекулярной массой 6 кDa и длиной в 51 аминокислотный остаток. При стимуляции из клеток освобождаются эквимолярные количества инсулина и С-пептида и небольшое количество проинсулина, а также других промежуточных веществ (
Е. Е. Петряйкина, кандидат медицинских наук
Н. С. Рытикова, кандидат биологических наук
Морозовская детская городская клиническая больница, Москва
Как сделать инъекцию глюкагона при экстренной ситуации для нормализации пониженного содержания сахара в крови
Эта информация научит вас делать инъекцию (укол) глюкагона при экстренной ситуации для нормализации очень низкого содержания сахара в крови.
Очень низким содержанием сахара в крови считаются показатели ниже 50 миллиграммов на децилитр (мг/дл). Глюкагон поднимает сахар в крови до более безопасного уровня.
Используйте этот материал, чтобы вспомнить все этапы выполнения инъекции.
Информация о пониженном содержании сахара в крови (гипогликемии)
Одним из источников энергии вашего организма является такой вид сахара, как глюкоза. Глюкоза содержится в употребляемых вами продуктах питания. Она накапливается в печени и по необходимости выбрасывается в кровоток. Кровь разносит глюкозу ко всем клеткам организма, снабжая их энергией.
При пониженном содержании сахара в крови глюкозы в кровотоке становится недостаточно. Если содержание сахара в крови опустится слишком низко, у вас могут возникнуть следующие симптомы:
Без лечения падение содержания сахара в крови может продолжиться. Это может привести к возникновению таких симптомов, как:
Информация о наборе для инъекции глюкагона при экстренной ситуации
Глюкагон — это гормон, который вырабатывает поджелудочная железа. Под его действием из печени в кровоток выбрасывается сахар.
Поскольку очень низкое содержание сахара в крови является опасным, это состояние требует незамедлительного лечения. Инъекция глюкагона из набора для экстренной ситуации быстро поднимает содержание сахара в крови. Вам станет лучше и ваше состояние будет более безопасным.
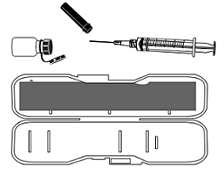
Рисунок 1. Набор для инъекции глюкагона при экстренной ситуации
В наборе вы найдете все необходимое для инъекции глюкагона при экстренной ситуации. В него входит флакон и шприц (см. рисунок 1). Во флаконе находится глюкагон в виде сухого порошка. Шприц заполнен жидкостью для разведения глюкагона. На шприц уже надета игла.
Лица, ухаживающие за вами, должны знать, как сделать вам инъекцию глюкагона, если содержание сахара у вас в крови упадет слишком низко. Потренировавшись в больнице вместе с медсестрой/медбратом, лица, ухаживающие за вами, должны научиться пользоваться набором и делать инъекции.
Набор можно хранить при комнатной температуре. Проверьте срок годности набора при покупке. Сделайте пометку в календаре, чтобы заменить набор после истечения его срока годности.
Когда использовать набор для инъекции глюкагона при экстренной ситуации
Глюкагон вводится при снижении уровня сахара в крови до менее чем 50 мг/дл, а также при:
По возможности кто-то должен проверить ваш уровень сахара в крови и убедиться, что он понижен. Это необходимо потому, что при высоком содержании сахара в крови вы также можете потерять сознание. В этом случае глюкагон не поможет. Вместо этого обратитесь за медицинской помощью, позвонив по телефону 911. Если вы не можете найти набор для повышения содержания глюкозы в крови и у человека появились описанные выше симптомы, пропустите этот шаг.
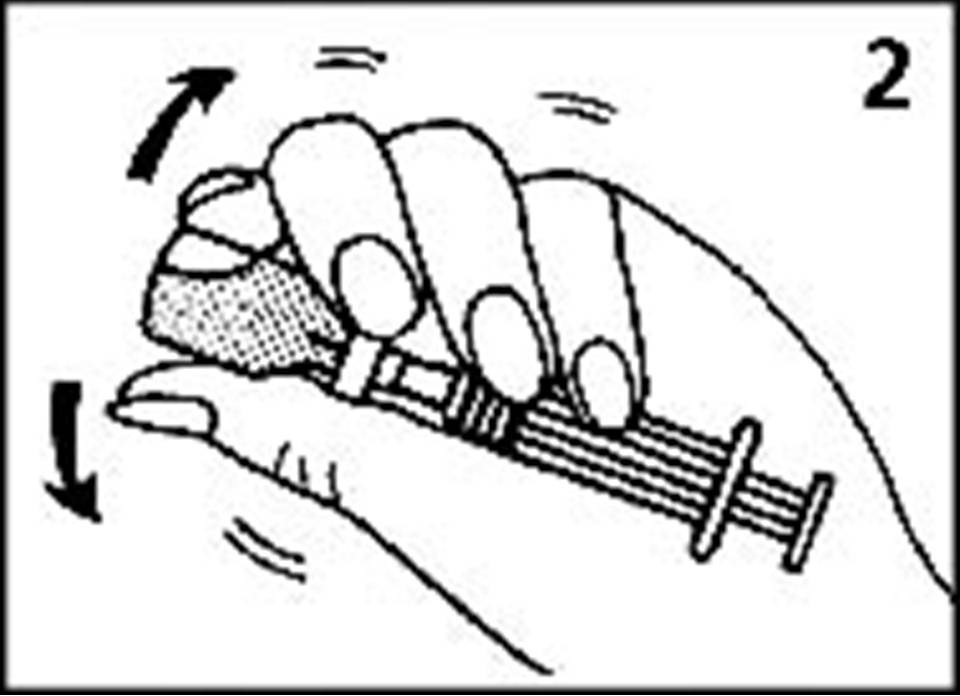
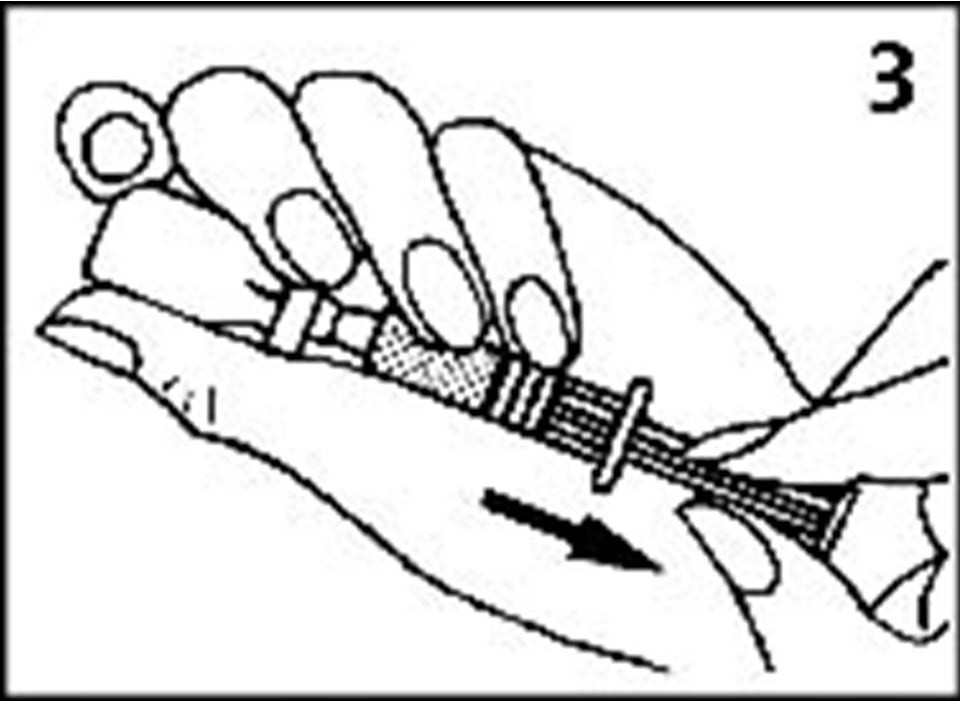
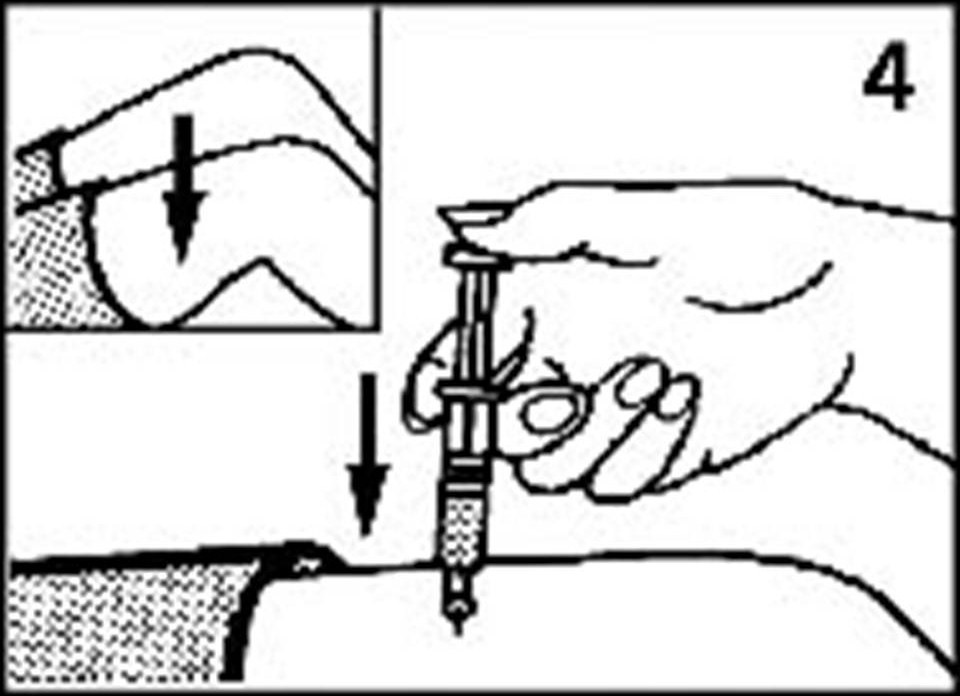
Как сделать инъекцию глюкагона
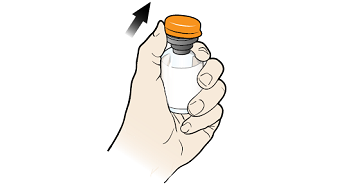
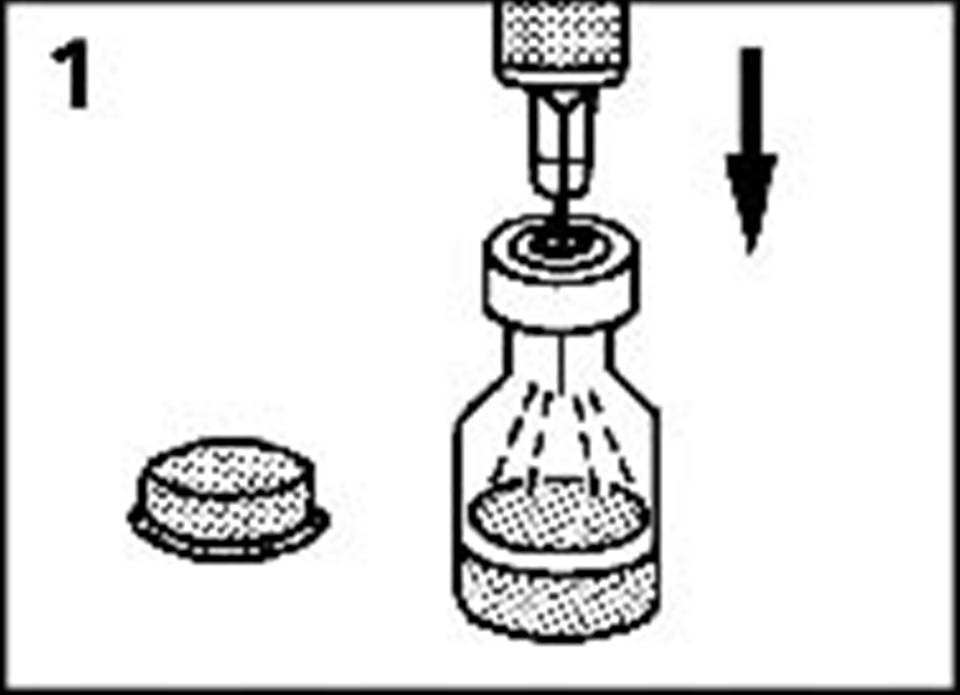
Рисунок 2. Вскрытие стеклянного флакона с глюкагоном в виде порошка
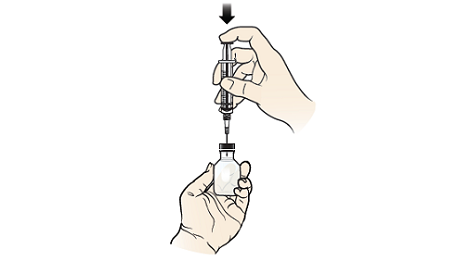
Рисунок 3. Введение разбавляющей жидкости во флакон с глюкагоном
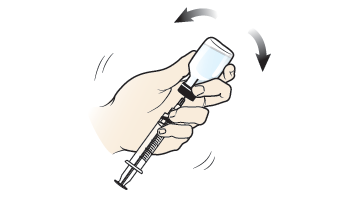
Рисунок 4. Смешивание глюкагона в виде порошка с разбавляющей жидкостью
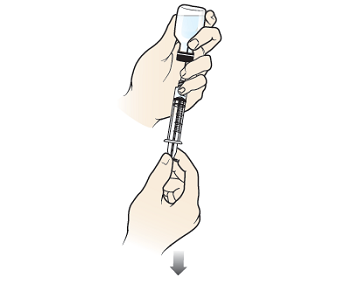
Рисунок 5. Набор глюкагона в шприц
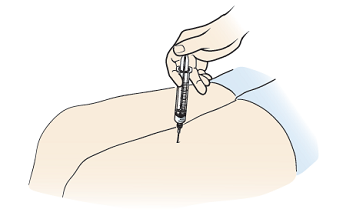
Рисунок 6. Введение глюкагона
После инъекции глюкагона
После введения инъекции позвоните по телефону 911.
Проверьте содержание сахара в крови или попросите кого-нибудь сделать это после инъекции. Оно должно подняться хотя бы до 70 мг/дл. По прибытии сотрудников скорой медицинской помощи сообщите им полученные результаты измерения сахара в крови.
Обычно человек приходит в сознание через 15 минут после инъекции. Когда человек очнется и сможет пить, дайте ему несколько глотков фруктового сока или простой газированной воды. Это поможет восстановить содержание глюкозы в печени и предотвратит повторное падение сахара в крови.
Побочные эффекты
У большинства людей не возникает никаких побочных эффектов. У некоторых людей после введения глюкагона может появиться тошнота и рвота.
Что такое глюкагон для диабетиков 1 типа
Глюкагон – это гормон поджелудочной железы, его действие противоположно действию инсулина, то есть он повышает уровень глюкозы крови. (Более подробно о механизме действия глюкагона в статье «Гормоны, регулирующие уровень глюкозы крови»).
Кому нужно делать инъекции глюкагона?
Человеку с сахарным диабетом, если у него случилась тяжелая гипогликемия.
Тяжелая гипогликемия – это гипогликемия, потребовавшая помощи другого лица, а именно, если человек с сахарным диабетом потерял сознание, у него судороги или он не способен выпить или съесть продукты необходимые для купирования гипогликемии (более подробно о средствах для купирования гипогликемии в разделе «Гипогликемия»). В этом случае можно сделать инъекцию глюкагона для того, чтобы стимулировать распад гликогена в печени, что приведет к повышению уровня глюкозы крови.
Кто может сделать инъекцию глюкагона?
Для того чтобы сделать инъекцию глюкагона не нужно иметь медицинское образование, ввести глюкагон может любой человек, так как глюкагон вводится подкожно или внутримышечно. Если речь идет о детях с сахарным диабетом, то желательно, чтобы не только родители смогли ввести глюкагон, но также рассказали и обучили этому воспитателей в детском саду или учителей в школе.
Как выглядит глюкагон?
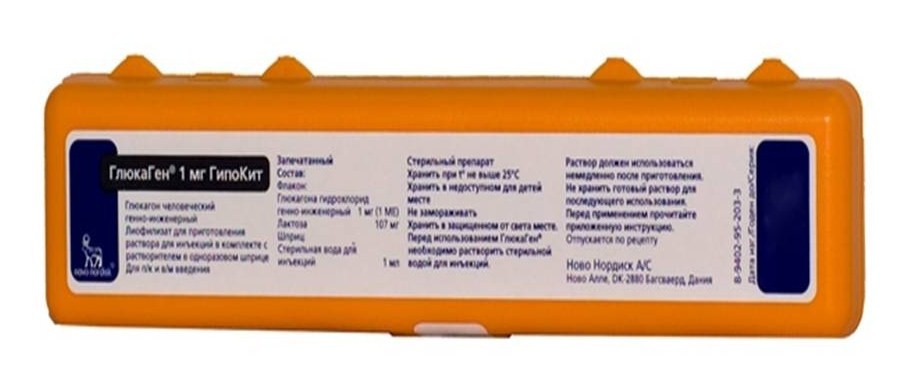
Глюкагон, зарегистрированный для использования в нашей стране, называется ГлюкаГен 1 мг ГипоКит компании Novo Nordisk (Рис 1 и 2).
Рис.2 ГлюкаГен 1мг ГипоКит (www.rlsnet.ru/)
В его состав входят:
Длительное время ученые работали над созданием жидкого глюкагона, чтобы людям, видящим своих близких во время гипогликемии, не приходилось думать о том, как смешать глюкагон с растворителем, а затем набрать в шприц нужное количество глюкагона. Сейчас в США проходит 3-ю фазу клинических исследований стабильная растворимая форма глюкагона G-pen от компании Xeris.
Как делать инъекцию глюкагона?
Глюкагон может вводиться подкожно как инсулин, а также может вводиться внутримышечно. Доза глюкагона, необходимая для купирования гипогликемии, рассчитывается 0,1-0,2 мг на 10 кг массы тела. Если сомневаетесь в правильности дозы, то лучше уколоть чуть больше, чем меньше. Глюкагон не опасен в случае передозировки. В инструкции к ГлюкаГену 1 мг ГипоКит (зарегистрированному для использования в нашей стране) приводится более упрощенная схема расчета дозы глюкагона: взрослым и детям с массой тела более 25 кг или старше 6–8 лет вводят 1 мг (1 мл, отметка на шприце 1/1). Детям с массой тела менее 25 кг или младше 6–8 лет вводят 0,5 мг (0,5 мл, отметка на шприце 1/2) подкожно или внутримышечно. Действие глюкагона начинается примерно через 10 минут и продолжается в течение 30-60 минут. Эффект будет одинаковый как после подкожной, так и после внутримышечной инъекции, так что не имеет значения как глубоко вы ввели иглу. Главное избегать внутрикожных инъекций, это когда при введении глюкагона образуется пузырь, похожий на реакцию Манту.
Приготовление раствора для инъекции (www.grls.rosminzdrav.ru)
2. Не вынимая иглы из флакона, осторожно встряхивать флакон до полного растворения препарата ГлюкаГен ® и образования прозрачного раствора.
3. Необходимо убедиться, что поршень полностью задвинут вперед. Набрать весь раствор в шприц. Следует следить за тем, чтобы поршень не вышел из шприца.
4. Выпустить из шприца воздух и сделать инъекцию.
Утилизируйте остатки неиспользованного препарата и упаковки в соответствии с местными требованиями.
Не забывайте проверять срок годности глюкагона! Если срок годности прошел, то не используйте этот глюкагон для купирования гипогликемии. Но вы можете использовать его для обучения, и показывать на нем как правильно смешивать глюкагон, главное не делайте им инъекции.
Может быть довольно сложно смешать глюкагон в первый раз в ситуации, когда вы действительно нуждаетесь в нем. Во избежание паники в такой момент, проверьте содержимое пенала и прочитайте инструкцию, как только вы приобретете глюкагон и принесете его домой. Можете отметить на шприце маркером то количество глюкагона, которое нужно будет набрать, чтобы вы не беспокоились об этом в ситуации стресса. Также можете своими словами написать на бумажке порядок действий и вложить ее в пенал с глюкагоном.
Как оценить эффект от инъекции глюкагона?
После введения глюкагона подождите 10-15 минут, пока человек с сахарным диабетом придет в себя. Если он будет все еще находиться без сознания через 10-15 минут, то вызывайте скорую помощь. Однако, если человек пришел в себя, чувствует себя хорошо и у него нормальный уровень глюкозы крови, на момент приезда скорой помощи, то в госпитализации он не нуждается.
Не рекомендуется есть как минимум в течение 30 минут после введения глюкагона, так как может возникнуть тошнота или даже рвота. Это относительно распространенный побочный эффект, особенно если съесть сразу большое количество еды. Подождите 30 минут, но после обязательно съешьте пищу, содержащую медленные углеводы, чтобы поддерживать уровень глюкозы на нормальном уровне до следующего приема пищи.
Если инъекция глюкагона не подействовала, то нет смысла повторно вводить глюкагон. Если уровень глюкозы крови не поднимается, после введения глюкагона, значит в организме нет запасов гликогена, следовательно, глюкагон не может оказать свое действие. Такое может случиться, например, после интенсивных физических тренировок или если недавно была гипогликемия, и организм еще не успел восстановить запасы гликогена.
Глюкагон является антагонистом инсулина. Логично предположить, что у людей без сахарного диабета никогда не бывает одновременно высокого уровня этих двух гормонов. Инсулин секретируется, когда уровень глюкозы крови высокий, а глюкагон, когда низкий. Если гипогликемия вызвана избыточной дозой инсулина, то глюкагон окажет меньший эффект, чем если гипогликемия вызвана недостаточным приемом пищи.
Некоторые люди с сахарным диабетом, особенно дети и подростки, чувствуют себя плохо после эпизода тяжелой гипогликемии, даже если глюкагон не вводился. Одно из объяснений этому, синтез собственного глюкагона поджелудочной железой, который также может приводить к ощущению тошноты.
Новая растворимая форма глюкагона
К счастью, гонка по разработке следующего поколения глюкагона, чтобы заменить комплект порошка + шприца, дала свои результаты, и мы начинаем видеть определенный прогресс в клинических испытаниях. Производители обещают выпустить на мировой рынок растворимый глюкагон в виде шприц-ручек уже в 2015 году. Правда не известно, когда этот продукт будет сертифицирован в нашей стране.
Концепция не нова; продукты, такие как перспективный GlucaPen и лиофилизированная версия GlucaGo создали ажиотаж в течение последних нескольких лет, но они либо застряли в подвешенном состоянии, либо исчезли полностью.
На данный момент целый ряд компаний участвует в гонке по созданию стабильной растворимой формы глюкагона:
Это то, над чем работает Xeris (Рис.3):
Рис.3 Глюкагон компании Xeris (www.diabetesmine.com)
Ключевым моментом для двух шприц-ручек является то, что они сокращают традиционный процесс введения глюкагона, путем смешивания его и растворителя, с девяти шагов до трех! Вы просто снимаете крышку, помещаете ручку на кожу, и нажимаете кнопку!
Xeris закончили 2 фазу исследования G-Pen осенью 2013 года, в Техасском институте диабета в Сан-Антонио под руководством доктора Ralph DeFronzo. Испытания показали, что при комнатной температуре, глюкагон Xeris имеет «высокую стабильность» в течение 18 месяцев и 92% чистого глюкагона через 18 месяцев, что делает его сравнимым с глюкагоном, который сейчас находится на рынке.
3 фаза исследования проходит с конца 2014 года, и представление нового продукта FDA скорее всего произойдет в 2015 году.
Между тем, G-Pen Mini также проходит исследования в медицинском колледже Бейлора в Хьюстоне, под руководством доктора Morey Haymond, который написал научную работу по алгоритму мини-дозирования для купирования гипогликемии у детей с сахарным диабетом.