Гипогалактия (недостаточность грудного молока)
Введение
Проблемы грудного вскармливания или вернее, его отсутствия, недостаточной секреции грудного молока, неестественно короткого периода лактации, принципиальных отказов от кормления грудью, – являются весьма острыми для нескольких разделов современной медицины (неонатология и педиатрия, гинекология, маммология, репродуктология).
Гипогалактией называют функциональную недостаточность молочных желез, при которой объем вырабатываемого молока не достигает суточного количества, необходимого для нормального вскармливания младенца (понятно, что «норма» здесь достаточно условна и индивидуальна). Крайний вариант гипогалактии, т.е. полное прекращение секреции грудного молока, носит название агалактия.
Результаты многочисленных масштабных исследований, проводимых ВОЗ, другими международными и национальными медицинскими ассоциациями, достоверно свидетельствуют: реально патологическая и, в частности, некорригируемая гипогалактия (не говоря уже об агалактии) встречается менее чем в сотой части случаев. Эволюционный механизм грудного вскармливания настолько силен и устойчив, что нарушить его может либо серьезная патология, либо психические перекосы в сознании самих женщин, умышленно подавляющих лактацию. Свыше 10% российских родильниц поступают именно так. Две трети начинают неизвестно зачем «докармливать» детей искусственными питательными смесями уже со второй недели после родов. Через полгода на естественном грудном вскармливании остается лишь каждый третий ребенок. Вновь и вновь повторяется один и тот же мотив отказа от лактации, – мотив настолько же частый, насколько и идиотский, уж простите: «после кормления обвиснет грудь». То, что такое решение фактически является преступлением против физического и психологического развития ребенка, а заодно создает серьезную угрозу собственному здоровью, почему-то кажется менее значимым, чем сомнительный, очень спорный, а в большинстве случаев откровенно надуманный косметический дефект.
Возвращаясь к проблеме истинной гипогалактии, следует отметить, что в транзиторных формах и с различной степенью выраженности это явление распространено весьма широко: по разным оценкам, с ним сталкивается 50-80% женщин. У первородящих женщин гипогалактия встречается в два с половиной раза чаще, чем у рожающих повторно; у одиноких – чаще, чем у замужних (в силу стрессового психологического фактора); после 35 лет – чаще, чем у молодых родильниц.
Причины
Факторы, обусловливающие недостаточную секреторную активность молочных желез, можно разделить на существенно различающиеся группы.
Экзогенные, внешние причины включают низкокалорийную, бедную витаминами и микроэлементами диету, особенно с недостаточным суточным потреблением жидкости; недостаточную сосательную активность ребенка (причин тому множество); прием медикаментов (диуретики, в том числе мочегонные сборы трав; антипароксизмальные средства; антагонисты эстрогенов и пролактина); лучевые травмы и нагрузки; ситуации хронического стресса, дефицит сна, постоянная физическая перегрузка и переутомление кормящей матери.
Симптоматика
Младенец, недополучающий материнское молоко, ведет себя беспокойно (особенно в моменты отнятия от груди), отстает от «графика» набора веса и роста, плохо спит. Реже обычного происходит дефекация и мочеиспускание, стул плотный, моча с резким запахом.
После кормления молоко практически не сцеживается, грудь наощупь не кажется «полной» (остается мягкой и расслабленной, тактильная чувствительность не повышает
Диагностика
Выявление и идентификация причин истинной гипогалактии может оказаться достаточно сложной задачей, требующей тщательного многоаспектного обследования. Речь, конечно, не только о сборе подробных анамнестических сведений, внешнем осмотре и пальпаторном исследовании молочных желез. Применяются методы лабораторной диагностики (уровень гормонов, анализ на онкомаркеры), назначаются визуализирующие инструментальные исследования, предпочтительным среди которых является, безусловно, УЗИ (по причине безопасности и возможности сколь угодно частых повторных процедур). В некоторых случаях приходится (в зависимости от ситуации) назначать рентген-контрастную маммографию, КТ или МРТ.
Лечение
Лечение гипогалактии отличается тем, что физиотерапевтические методы (массаж, иглорефлексотерапия, компрессы, УФО и мн.др.) в данном случае эффективней медикаментозной терапии. Поэтому полученными от врача рекомендациями по физической стимуляции лактогенеза ни в коем случае не следует пренебрегать. То же самое касается диеты, фитотерапии, приема предписанных витаминных комплексов. Кормление должно быть частым – «по требованию» ребенка.
Если причиной гипогалактии является доказательно диагностированная патология, назначается и осуществляется соответствующее лечение. В отдельных случаях показана заместительная гормональная стимуляция лактации.
Кормление грудью: как победить лактостаз, трещины и др. проблемы
Многие женщины, особенно рожающие впервые, боятся кормить грудью и часто сталкиваются с различными проблемами. В этой статье вы узнаете, как избежать неприятностей и обеспечить малыша качественным материнским молоком.
Как правильно кормить малыша
Кормление ребенка требует спокойной уютной обстановки. Первые две недели некоторым женщинам по медицинским показателям будет запрещено сидеть, поэтому кормить ребенка грудью они смогут только лежа. Это очень удобно, но следует помнить о безопасности: во время кормления (особенно ночного) мама может заснуть, а этого никак нельзя допустить, ведь она может случайно нанести вред младенцу.
Кормление в положении сидя можно осуществлять и на стуле, и в кресле, и на диване. Важно, чтобы за спиной у женщины была опора. Для женщин, кормящих ребенка сидя, разработана специальная подушка для кормления, призванная облегчить мамочке процесс кормления, чувствовать себя комфортно и расслаблено.
Используя подушку, не придется больше напрягать руки и спину, удерживая малыша на весу, а ведь некоторые младенцы часами не отпускают мамину грудь, то засыпая, то просыпаясь и снова начиная сосать молоко.
Группа риска по трещинам: почему мне больно кормить? Как облегчить боль?
Больший риск появления трещин у женщин с плоской, втянутой формой соска. Со временем, он приобретет правильную форму, но до этого мамочка во время каждого кормления будет испытывать боль.
Чтобы снизить болевые ощущения, можно воспользоваться силиконовыми накладками для кормления. Эти накладки многоразового использования, но перед каждым применением их необходимо стерилизовать.
Накладка имеет выпуклый кончик, который ребенок без труда захватывает своим маленьким ротиком. Начиная сосать, ребенок втягивает материнский сосок в полость прокладки и получает молоко.
Следует отметить, что злоупотреблять накладками не стоит, иначе малыш станет отказываться от груди: ведь через накладку ему сосать легче, а чтобы добыть молочко напрямую нужно потрудиться.
Трещины на сосках могут доставлять неприятности женщине около 2-х месяцев и с ними, конечно, нужно бороться. Ранозаживляющим эффектом обладают специальные кремы для сосков, которые необходимо наносить после каждого кормления. важно понимать, что любые препараты должен назначать маммолог.
Хватит ли грудного молока для полноценного вскармливания? Как увеличить выработку молока?
Будущие мамы беспокоятся о том, будет ли у них молоко, и будет ли его достаточно, чтобы кормить ребенка столько раз, сколько он попросит.
Такого, что молоко не появится совсем, в принципе быть не должно – природа этого не допустит. Молока может быть мало или оно может пропасть из-за болезни или на нервной почве, поэтому для кормящей женщины так важно душевное спокойствие и отсутствие стрессов.
Увеличить лактацию (выработку грудного молока) можно несколькими способами.
Лактостаз: когда молока слишком много
Мало молока – плохо, чрезмерно много – тоже не слишком хорошо. Когда молока в избытке, а ребенок при этом не съедает всю порцию, приготовленную маминым организмом, молоко может переполнить молочную железу или отдельные ее участки и вызвать появление такого серьезного нарушения как лактостаз.
К сожалению, лактостаз возникает у 90% кормящих мам хотя бы 1-2 раза за период грудного вскармливания, особенно в самом его начале.
Женщина может чувствовать общее сильное недомогание. В этом случае ее беспокоят: ломота в суставах, озноб, тремор рук – настоящее «гриппозное» состояние, сопровождающееся высокой температурой – 38-390.
Причины возникновения лактостаза: неправильный захват соска ребенком, большие промежутки между кормлениями (особенно – отсутствие ночного кормления), неспособность ребенка высосать все молоко (слабый, недоношенный, малыш-лентяй).
Несколько слов о том, как победить лактостаз
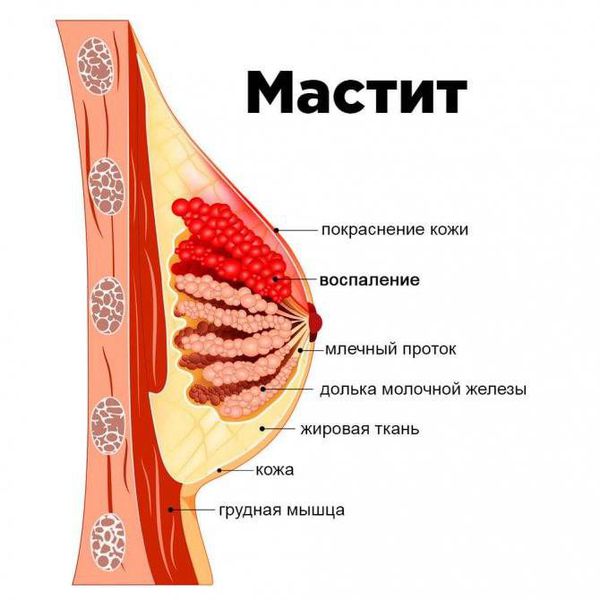
Если лактостаз запустить, то он может привести к маститу, а это уже совсем печальная история. В качестве профилактики застоя молока в груди можно посоветовать сцеживаться после каждого кормления, не пропускать ночные кормления и использовать специальное масло для груди в период лактации.
Кормление грудью – это процесс, окрашенный яркими, ни с чем несравнимыми эмоциями: счастья, умиления, нежности. Если правильно подготовиться к грудному кормлению, оно не доставит больших хлопот. Желаем вам терпения, сил и крепкого здоровья.
Что такое лактостаз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кондратенко Юлии Николаевны, гинеколога со стажем в 16 лет.
Определение болезни. Причины заболевания
Лактостаз — это осложнение грудного вскармливания, которое проявляется застоем молока в протоках молочных желёз.
Чаще всего кормящие женщины при обращении к врачу жалуются на чувство распирания и тяжести в молочных железах во время кормления грудью. Это и есть явления лактостаза — состояния, при котором в молочной железе образуется избыток молока и нарушается его полноценный отток.
Частота появления лактостаза не зависит от социального уровня женщин. В изученной литературе нет данных об особенностях строения молочных желёз и особенностях лактации, которые бы повышали риск развития лактостаза. Скорее всего частота возникновения этого состояния зависит от возраста. В странах с высоким уровнем жизни женщины обычно отсрочивают появление ребёнка. По данным сайта статистики России, в 2018 году возраст женщин во время рождения первого ребёнка в нашей стране колеблется следующим образом [17] :
За последнее время возраст первородящих сдвинулся в старшую возрастную группу. А чем больше возраст матери, тем выше риски патологических последствий для её здоровья и здоровья ребёнка. Соответственно, и частота лактостаза увеличивается у женщин более старшего возраста.
Причины заболевания
1. Внутренние причины:
2. Внешние причины:
Симптомы лактостаза
В первые дни после рождения ребёнок получает молозиво, в котором много белков, жиров, минеральных веществ, но мало углеводов [1] — именно с таким продуктом легче справляться системе пищеварения новорождённого. Через 4-5 дней грудные железы начинают вырабатывать так называемое «переходное молоко» — его будет больше, чем молозива. В составе такого молока меньше белков, но больше жиров. «Зрелое» молоко появляется с 15-го дня, его состав зависит от того, что ест женщина и как часто прикладывает младенца к груди.
Может появиться гиперчувствительность сосков. В этом случае прикладывание к груди слишком болезненно, поэтому иногда женщины пытаются сцедить молоко с помощью молокоотсоса.
Патогенез лактостаза
Механизм лактации
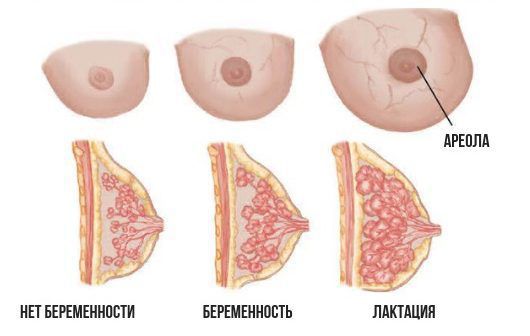
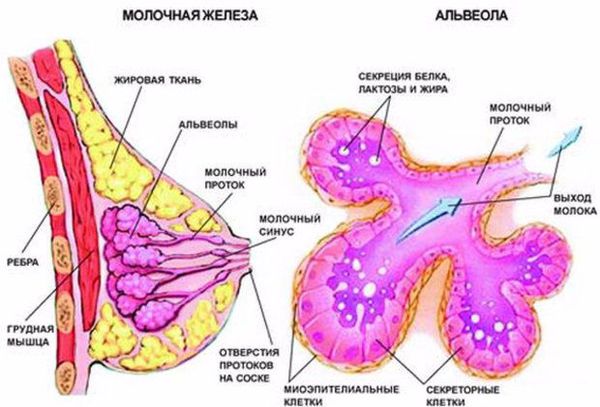
Чтобы понять, как развивается лактостаз, сначала разберём механизм лактации. Молочная железа готовится к лактации все 9 месяцев беременности. За счёт действия половых гормонов она увеличивается в размерах: формируются альвеолы (основные функциональные единицы молочных желёз), молочные протоки и синусы.
В альвеолах появляется большое количество лактоцитов — клеток, которые выделяют молоко. В молочной железе в большом количестве накапливаются рецепторы пролактина — основного гормона, который обеспечивает лактацию. Но в процессе беременности рецепторы пролактина заблокированы плацентарными стероидами (в первую очередь прогестероном, а также эстрогенами) — гормонами, которые вырабатывает плацента. Поэтому лактации во время беременности быть не может.
Механизм лактостаза
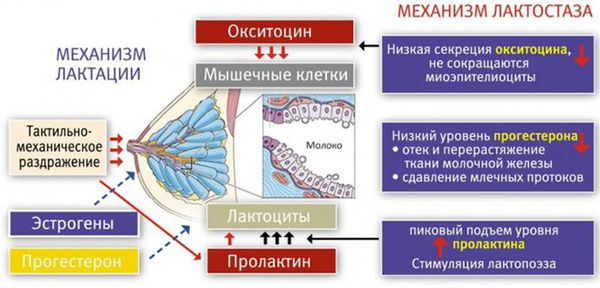
В третьем периоде родов, когда происходит рождение плаценты, уровень плацентарных стероидов резко снижается. Рецепторы к пролактину освобождаются, и в ответ на прикладывание ребёнка к груди в передней доле гипофиза (главного органа эндокринной системы) начинает вырабатываться пролактин. Пролактин активизирует лактоциты к образованию молока в альвеолы.
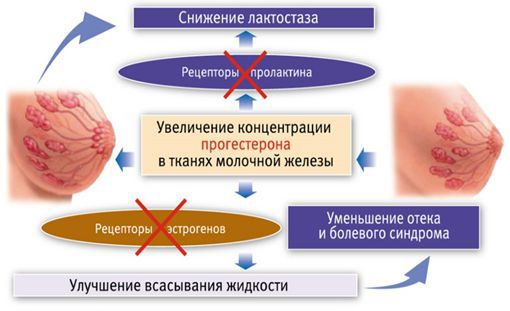
Первичный (физиологический) лактостаз возникает в первые сутки после родов, то есть в период формирования функции лактации. Это гормональная дисфункция молочной железы, которая выражается в недостатке прогестерона. Во время беременности плацента вырабатывает прогестерон, и он блокирует действие пролактина и эстрогена. После родов уровень прогестерона резко снижается, в связи с этим повышается уровень пролактина, который стимулирует лактопоэз (процесс поддержания лактации) и накопление молока в альвеолах.
В то же время возникает избыток эстрогенов, что вызывает отёк тканей и сдавление протоков молочной железы. Ситуация ухудшается у женщин, которые не прикладывают ребёнка к груди в первые сутки после родов. Так как не происходит раздражения области сосков, секреция окситоцина снижается, миоэпителиоциты не сокращаются, в результате молоко не поступает в выводные протоки и остаётся в альвеолах. И даже если бы молоко попадало в протоки, оно бы не выводилось, так как все протоки сдавлены отёчной тканью молочной железы. Отсюда и клиника первичного лактостаза — нагрубание молочных желёз, чувство её «окаменения», распирания и боли.
Вторичный (патологический) лактостаз — это именно застой молока в какой-то одной или нескольких долях молочной железы. При этом происходит закупорка протока, молоко не может выходить из этой доли.
Таким образом, первичный и вторичный лактостаз — это разные явления. Если первичный лактостаз возникает сразу после родов и характеризуется отёком молочной железы, то вторичный — это закупорка протока и застой молока.
Классификация и стадии развития лактостаза
Как уже было отмечено, различают первичный и вторичный лактостаз.
1. Первичный лактостаз. Возникает в начале становления лактопоэза в первые сутки (обычно на 3-5) после родов. Ассоциирован с выраженным отёком молочной железы. Это связано с резким снижением уровня прогестерона после рождения последа. Когда женщина начинает сцеживать такую молочную железу, то молока почти нет.
2. Вторичный лактостаз. Возникает через неделю или месяцы после родов в результате несоответствия молокопродукции и молокоотдачи. Основная причина — нарушение техники грудного вскармливания: чрезмерное сцеживания, что вызывает избыточную выработку молока; недостаточное опорожнение молочных желёз при сцеживании или кормлении; неправильная техника прикладывания ребёнка к груди.
Осложнения лактостаза
Если в течение двух дней от начала лечения состояние не улучшается и симптомы остаются тяжёлыми, возможно прогрессирование воспалительного процесса. И тогда неинфекционный мастит переходит в инфекционный. Причинами инфекционного мастита могут быть трещины на соске, так как через них инфекция попадает в организм. Мастит также может быть осложнением после инфекционных заболеваний (например, ОРВИ, ангины). В таких случаях лучше всего обратиться за помощью к специалистам. Они определят стадию заболевания и дадут точные рекомендации для решения проблемы.
Диагностика лактостаза
Диагноз лактостаза можно поставить на основании следующих данных:
Дифференциальная диагностика
Дифференциальную диагностику проводят с лактационным маститом. У обоих состояний острое начало с повышением температуры тела и болями в молочной железе.
Лечение лактостаза
Если лактостаз невыраженный, самое лечение — это грудное вскармливание.
Лечение первичного лактостаза
При первичном лактостазе рекомендуется активное опорожнение молочных желёз любыми способами: длительное и частое прикладывание ребёнка к груди, сцеживание молока вне кормления. Но часто это бывает невозможно из-за тяжелейшего лактостаза, когда грудь напряжённая, плотная, как будто каменная. Ребёнок не может приложиться к такой груди. Сцедить молоко женщине тоже очень тяжело, так как даже прикосновение к молочным железам вызывает нестерпимую боль.
Зная, что застой молока может привести к развитию мастита, около 10 лет назад врачи проводили активную тактику — грубое сцеживание молочных желёз, особенно руками опытных акушерок. Однако проблему тяжёлого лактостаза можно решить и по-другому. Существует двухэтапный подход лечения первичного лактостаза. Сначала купируется гормональный дисбаланс молочных желёз, а затем либо сцеживают молоко, либо переходят к грудному вскармливанию.
Первую схему предложил профессор Гуртовой Б. Л. еще в 1972 году:
Вторую схему с использованием трансдермального (чрескожного) прогестерона предложила профессор Пустотина О. А. в 2006 году. Необходимо 1 раз нанести на молочные железы гель, содержащий прогестерон. Когда гормон попадает в ткани молочной железы, с одной стороны, он блокирует рецепторы пролактина и снижает лактопоэз, а с другой — блокирует рецепторы эстрогенов. За счёт этого улучшается всасывание жидкости из ткани и уменьшается сдавление молочных протоков. Через 15-20 минут боль уменьшается, проходит нагрубание молочных желёз. Это позволяет уже через 30 минут приступить к сцеживанию, а через час приложить ребёнка к груди, к этому времени весь препарат уйдёт из ткани молочной железы.
Лечение вторичного лактостаза
При вторичном лактостазе рекомендуется активное опорожнение молочных желёз любыми способами: более частое прикладывание ребёнка к груди или дополнительное сцеживание.
Прогноз. Профилактика
Прогноз
Лечение лактостаза у кормящих женщин не составляет труда. При соблюдении всех рекомендаций состояние женщины нормализуется примерно через 5 дней.
Профилактика
В основу профилактики входит несколько простых правил:
Очень важно правильно прикладывать ребёнка к груди:
Слишком мало молока? Как увеличить выработку молока
Многих мам беспокоит недостаточная выработка молока, но узнать, действительно ли молока мало, не всегда просто. Прочитайте нашу статью, чтобы понять, действительно ли это так, и что с этим можно сделать.
«Достаточно ли у меня молока?» — вопрос, которым часто задаются молодые мамы. Если Ваш малыш здоров и хорошо растет, нет причин для беспокойства. Однако если Вы все же беспокоитесь о выработке молока, лучше как можно раньше проконсультироваться со специалистом. Если все в порядке, он сможет Вас успокоить. К тому же, Вы не станете напрасно кормить ребенка смесью, из-за которой выработка молока может действительно снизиться.
Причины недостатка молока
У некоторых мам не вырабатывается достаточное количество грудного молока в силу медицинских причин, к которым относятся:
Если у Вас имеется хотя бы одно из перечисленных состояний, обратитесь к консультанту по грудному вскармливанию или наблюдающему врачу.
Как происходит выработка молока
С приходом молока грудь начинает работать по принципу спроса и предложения. Каждый раз после ее опорожнения, будь то кормление ребенка или сцеживание, молока будет вырабатываться еще больше.
Именно поэтому выработка молока может сократиться, если Вы будете давать ребенку смесь — Ваш организм не получит сигнала вырабатывать больше молока, потому как оно будет оставаться.
Признаки того, что ребенок не получает достаточно молока
Несмотря на то, что низкая выработка молока встречается довольно редко, в первые несколько недель малыш может испытывать трудности с питанием, но по другим причинам. Возможно, Вы кормите его недостаточно часто или с недостаточной продолжительностью, особенно если Вы стремитесь придерживаться определенного графика. Возможно, ребенок неправильно захватывает грудь, или у него есть особенности, которые затрудняют прием молока.
Следующие признаки указывают на то, что малыш получает недостаточно молока:
Заблуждения относительно недостатка молока
Новорожденные обычно питаются очень часто, около 10–12 раз в сутки или каждые два часа. Это вовсе не означает, что им не хватает молока. Не забывайте, что кормление для малыша — это еще и комфорт, поэтому трудно сказать, сколько молока съедает ребенок при каждом кормлении, так как его количество может различаться.
У Вас достаточное количество молока, даже если:
Что делать при недостаточной выработке молока
Если Вы подозреваете, что Вашему малышу не хватает молока, обратитесь к консультанту по грудному вскармливанию или наблюдающему врачу. Он определит, достаточно ли у Вас молока, и проверит, как ребенок захватывает грудь и получает ли он достаточное количество молока. Возможно, он также предложит изменить позу для кормления или способ прикладывания малыша к груди, чтобы облегчить этот процесс.
Попробуйте также чаще прижимать малыша к себе, чтобы увеличить контакт кожа к коже, до и во время кормления. Это стимулирует выработку гормона окситоцина, который способствует приливу молока. Применяйте техники релаксации, такие как прослушивание любимой успокаивающей музыки, чтобы снизить тревожность, негативно влияющую на выработку молока. 8
При должной поддержке у большинства мам с недостаточной лактацией получается кормить своих малышей грудным молоком хотя бы частично, а некоторым удается нормализовать выработку.
Если Ваш малыш не может получать достаточно молока непосредственно у груди (возможно, потому что он родился недоношенным или имеет особые потребности), Вам необходимо сцеживать молоко, чтобы поддержать его выработку. Ваш лечащий может назначить Вам специальные препараты, стимулирующие лактацию.
Если Вам не удается сцеживать достаточно молока, Вам придется докармливать малыша донорским молоком или смесью. Это также должно происходить под контролем врача. Дополнительная система кормления (SNS)* — это отличный способ помочь Вашему малышу получать все необходимое молоко у груди.
Как увеличить выработку молока с помощью молокоотсоса
Если Вам необходимо увеличить выработку молока в первые пять дней после родов, Вы можете воспользоваться двойным электронным молокоотсосом с технологией запуска лактации, таким как Medela Symphony**. Такой молокоотсос имитирует сосание груди ребенком и способствует увеличению выработки молока в дальнейшем. 9
После прихода молока двойное сцеживание позволит Вам получать больше молока за меньшее время. 10 Этот метод помогает лучше опорожнять грудь, что также улучшает лактацию.
Хотя все мамы разные, зачастую рекомендуется сцеживать молоко сразу или через час после кормления. Это может показаться странным, так как обычно сцеживать молоко проще из наполненной груди. Однако сеанс сцеживания следует рассматривать как «вклад в завтрашний день».
Поначалу у Вас, вероятно, получится сцеживать лишь немного молока, но не стоит расстраиваться — при регулярном сцеживании количество молока увеличится. Старайтесь опорожнять грудь — прикладывая малыша к груди или сцеживая молоко — от 8 до 12 раз в сутки, включая один ночной сеанс, когда Ваш уровень пролактина (гормона, отвечающего за выработку молока) наиболее высок. Чем чаще Вы будете опорожнять грудь, тем лучше. После двух-трех дней регулярного сцеживания Вы заметите значительное увеличение выработки молока. Рекомендации о том, как получать больше молока при каждом сцеживании, Вы найдете в статье Советы по использованию молокоотсоса.
Сцеживание в сочетании с массажем для получения большего количества молока
Если Ваш ребенок совсем не берет грудь или Вы пока не можете сцеживать для него достаточно молока, Вам может пригодиться техника, называемая «сцеживание с массажем». Она помогает мамам увеличить количество молока, получаемого за один сеанс сцеживания. 11,12 Весь процесс занимает около 25–30 минут. Помните, что чем лучше опорожнить грудь, тем быстрее в ней вырабатывается молоко.
Необходимо выполнить несколько простых действий:
Когда Ваш малыш начнет набирать вес, а выработка молока увеличится, Вы сможете перейти на кормление исключительно грудью.