Хронический и острый бронхит: чем опасна болезнь и как её лечить
Бронхит – это патологическое состояние, при котором развивается воспаление бронхов. В свою очередь, бронхи – это пути, которые проводят воздух от трахеи к тканям легких, согревают воздушный поток, увлажняют и очищают его. Находятся они в нижней части трахеи и представляют собой две крупных ветви.
Болезнь вызывает воспаление слизистой оболочки или всей толщи бронхиальных стенок. Начинается чрезмерное выделение слизи, затрудняется дыхание. Организм пытается самостоятельно вывести лишнюю слизь, поэтому появляется сильный мучительный кашель. Патология может переходить из кратковременной острой в продолжительную хроническую форму, поэтому требует комплексного незамедлительного лечения.
Острый бронхит
Развивается в подавляющем большинстве случаев и представляет собой распространенное осложнение острой респираторной инфекции. Зачастую диагностируется у детей, так как они более восприимчивы к подобным инфекциям.
При остром поражении бронхов происходит размножение условно-патогенной микрофлоры. Слизистая меняет свою структуру, развивается поражение верхних слоев и стенок бронхов. Формируется отек слизистой, эпителиальные клетки отторгаются организмом, появляются инфильтраты на подслизистом слое. Процессы сопровождаются тяжелым продолжительным кашлем, который может сохраняться даже после излечения пациента.
Острая форма лечится в течение 3-4 недель. На протяжении этого времени восстанавливается структура и функции бронхов. При правильной и своевременной терапии прогноз благоприятный.
Хронический бронхит
При хроническом бронхите кашель с выделением мокроты наблюдается на протяжении не менее двух лет в течение трех месяцев ежегодно. При этом важно исключить наличие других причин кашля.
Такая форма чаще возникает у взрослых, так как формируется только при длительном раздражении бронхов. Причиной раздражения может быть не только многократно перенесенное острое заболевание, но и сигаретный дым, газы, пыль, химические испарения и прочие отрицательные факторы.
Продолжительное воздействие на слизистую бронхов неблагоприятных факторов вызывает изменения в слизистой, постепенное повышение выделения мокроты. Существенно снижается способность бронхов проводить воздух, а вентиляция легких нарушается.
Формы хронического бронхита
В зависимости от характера воспалительных процессов выделяют:
С учетом наличия нарушения проходимости (обструкции) дыхательных путей бронхит может быть:
По причинам развития болезни выделяют:
Причины заболевания
При острой и хронической формах причины развития патологического состояния бронхов несколько отличаются.
Острый бронхит в 90% случаев формируется в результате попадания в организм вирусной инфекции: гриппа, аденовируса, респираторно-синцитиального, коревого или коклюшного вируса, а также прочих возбудителей. Реже болезнь становится результатом бактериального поражения стафилококком, стрептококком, пневмококком и др.
Среди прочих факторов, которые способствуют развитию острой формы болезни:
При хронической форме основной причиной развития признано курение. У курильщиков болезнь диагностируют в 2-5 раз чаще, чем у некурящих людей. Табачный дым наносит вред как при активном, так и при пассивном курении.
Среди прочих предпосылок развития хронической формы – повторно перенесенные и частые острые бронхиты, ОРВИ, пневмонии, болезни носоглотки. Инфекционная составляющая в таких условиях усугубляет уже имеющееся поражение бронхов.
Симптомы бронхита
Признаки патологии отличаются в зависимости от острой или хронической формы течения болезни:
Осложнения
Острый бронхит может провоцировать осложнение в виде бронхопневмонии – инфекционно-воспалительного процесса, который поражает легкие, вызывает лихорадку, сухой кашель, общую слабость.
Бесконтрольное прогрессирование хронического заболевания приводит к регулярным острым пневмониям и со временем переходит в обструктивную болезнь легких. При этом сужается просвет и отекает слизистая дыхательных путей, частично разрушаются легочные ткани.
Хронический бронхит также может стать причиной развития легочной гипертензии, сердечно-легочной недостаточности, эмфиземы легких, бронхоэктатичской болезни, пневмонии и ряда других опасных заболеваний.
Когда стоит обратиться к врачу
Крайне важно не пускать болезнь на самотек. К врачу нужно обращаться при появлении первых симптомов возможного бронхиального поражения: кашля, повышенной температуры, недомогания. Врач проведет диагностику, укажет, как и чем лечить бронхит и кашель, а дальнейшая терапия пройдет в домашних условиях под контролем доктора. В большинстве случаев патология не требует госпитализации.
Бесконтрольное течение острой болезни в большинстве случаев приводит к усугублению симптоматики, повторному развитию заболевания, переходу в хроническую болезнь и формированию осложнений.
Чтобы определить болезнь и изучить степень поражения бронхов, необходима комплексная диагностика пациента и изучение клинической картины. Этим занимается терапевт или педиатр, который назначает необходимые для диагностики обследования. При необходимости он направляет пациента на консультации к пульмонологу и другим смежным специалистам.
Если по результатам опроса и осмотра у врача появились подозрения на бронхит или другие схожие болезни, назначаются дополнительные обследования:
Среди возможных дополнительных исследований: эхокардиография, электрокардиография, бронхография и др.
Лечение
Терапия бронхита носит комплексный характер, так как преследует цель избавить организм от инфекции, восстановить проходимость бронхов, устранить усугубляющие болезнь факторы.
В первые дни острой фазы необходимо придерживаться постельного режима, много пить, соблюдать молочно-растительную диету. Крайне важно отказаться от курения и поддерживать влажность воздуха в помещении, где находится больной, на уровне 40-60%.
Медикаментозная терапия острой стадии cводится к приему препаратов, которые облегчают симптомы и предотвращают развитие осложнений. Для этого используют:
Важную роль играет физиотерапия. Улучшить состояние пациента помогает лечебная гимнастика, физиотерапия, вибрационный массаж.
Хроническая форма заболевания требует продолжительного лечения как при обострении, так и во время ремиссии. Схема терапии предусматривает прием перечисленных препаратов по назначению врача, а также интенсивную программу легочной реабилитации, которая помогает снизить проявления болезни.
Максимально важно устранить из жизни пациента причину, которая спровоцировала развитие хронического бронхита, вести здоровый образ жизни, укреплять иммунитет и правильно питаться.
Профилактика бронхита
Профилактика легочных заболеваний – это комплексный и систематический процесс, цель которого – укрепить защитные силы организма и минимизировать воздействие факторов риска. Для этого необходимо в первую очередь отказаться от курения, защищать легкие от пыли, вредных химических соединений, слишком горячего или сухого воздуха. В рамках профилактики важно своевременно лечить хронические инфекции, предотвращать аллергические реакции и обязательно обращаться к врачу при первых признаках заболевания, проходить ежегодную вакцинацию от гриппа и пневмонии.
Что делать если пробита артерия на шее
Главной задачей службы скорой медицинской помощи в крупном городе является скорейшая транспортировка пострадавшего с ранениями шеи, груди и живота в хирургический стационар. Чем раньше пострадавшие поступают в стационар, тем меньше летальность и число осложнений.
По данным НИИ скорой помощи им. Н.В. Склифосовского, среди раненых, поступивших с ранениями шеи в течение 1-го часа, осложнения наблюдаются в 6,3 %, а летальность составляет 3,2%, в то время как при поступлении через 12-24 ч частота осложнений и уровень летальности увеличиваются вдвое. Самой большой ошибкой будет стремление добиться на месте происшествия нормализации гемодинамики и дыхания.
Тем не менее ряд реанимационных мероприятий должен быть быстро и решительно выполнен в следующей последовательности:
1) обеспечение проходимости дыхательных путей;
2) временная остановка кровотечения;
3) устранение выраженной гипоксии;
4) поддержка гемодинамики.
Обструкцию дыхательных путей устраняют механическим путем. На месте происшествия (вне салона санитарного автомобиля) полость рта освобождают при помощи салфеток; трахею и крупные бронхи — ножным отсосом. В салоне автомобиля рвотные массы и кровь можно удалять электроотсосом. После освобождения дыхательных путей необходимо решить проблему поддержания их проходимости.
В большинстве случаев для этого используют воздуховоды. Клинические признаки выраженной гипоксии (одышка, цианоз) независимо от ее причины служат показанием к ингаляции кислорода.
При резком угнетении или отсутствии дыхания пострадавшему необходимо с первых минут обеспечить искусственное дыхание. Для этого достаточно применения S-образного воздуховода и ручной инсуффляции воздуха мешком «Амбу». При необходимости длительной (более 15-20 мин) транспортировки пострадавшего следует подключить к аппарату искусственной вентиляции легких.
Иногда на догоспитальном этапе возникают показания к эндотрахеальной интубации (например, при продолжающемся кровотечении из носоглотки, полости рта и гортаноглотки, когда без раздувания манжеты эндотрахеальной трубки невозможно сохранить проходимость дыхательных путей).
Наложение трахеостомы требует хорошего освещения, правильной укладки больного и достаточного опыта врача. В противном случае попытки наложения трахеостомы могут привести к серьезным осложнениям (чаще всего наблюдается ранение задней стенки трахеи с одновременным ранением шейного отдела пищевода). Показанием к наложению трахеостомы с установкой трубки, снабженной манжетой, является невозможность выполнить интубацию трахеи при продолжающемся кровотечении в трахею.
Но даже в таких случаях эта операция оправдана только при наличии трахеостомической трубки с манжетой. Необходимо подчеркнуть, что если транспортировка пострадавшего в специализированный стационар занимает менее 20 мин, целесообразнее ограничиться введением воздуховода с постоянным отсасыванием крови из трахеи, не теряя времени на интубацию трахеи и тем более на трахеостомию. При невозможности устранить механическое препятствие на уровне гортаноглотки следует немедленно выполнить пункцию передней стенки трахеи иглой типа Дюфо.
Сразу после этого при наличии сильного наружного кровотечения следует принять меры к его временной остановке. Наружное кровотечение из ран груди и живота в подавляющем большинстве случаев прекращается при наложении тугой круговой повязки. Что касается кровотечения при ранении магистральных сосудов груди и живота, то догоспитальная медицинская помощь при этом является часто символической — единственным жизнеспасающим действием должна быть быстрейшая госпитализация в хирургический стационар.
При ранениях шеи самым простым, достаточно эффективным, но неудобным приемом является прижатие поврежденного сосуда пальцем с надетой стерильной перчаткой. В таких случаях один из членов бригады СМП пальцем в стерильной перчатке (или через стерильную салфетку) с силой прижимает сосудистый пучок шеи в месте ранения к поперечным отросткам шейных позвонков, обеспечивая временный гемостаз. Такое сдавление должно быть постоянным, вплоть до передачи пострадавшего дежурному врачу стационара.
Видео временной остановки кровотечения из сонной артерии при ранении шеи
При длительной транспортировке приходится менять руку или даже члена дежурной бригады. Хотя в одном из первых наблюдений такого рода, относящемся к XIX в., Betrand добился выздоровления пациента с колотым ранением шеи и повреждением наружной сонной артерии путем ее прижатия пальцем, которое продолжалось трое суток. Под влиянием этого отчаянного наблюдения в прошлом для временного гемостаза сонных артерий был предложен ряд специальных сосудистых компрессов (Аржанцева, Буренкова, Пти), которые однако не нашли применения в практике.
Другой метод заключается в тугой тампонаде раны большой стерильной салфеткой или бинтом. Проблема при этом заключается в том, что тугой тампон не удерживается в ране и кровотечение тут же возобновляется.
Микулич предложил поверх тампона накладывать давящую повязку, плотно фиксированную не к мягким тканям шеи, что невозможно, а к проволочной шипе, опирающейся вверху на череп, внизу па плечо.
Наиболее эффективным является метод Бира, заключающийся в том, что фиксация тугого тампона в ране производится наложением на края кожной раны одного—двух грубых швов из толстого шелка или лавсана и завязыванием их над тампоном. В критическом состоянии пострадавшего эта манипуляция выполняется без анестезии и спасает ему жизнь. В этом мы неоднократно убеждались в своей практической работе, принимая пациентов с ранениями сонных артерий с использованием этого метода врачами скорой медицинской помощи.
Что касается рекомендаций с целью временного гемостаза накладывать на догоспитальном этапе в ране шеи кровоостанавливающие зажимы, следует помнить, что этот метод небезопасен и может быть применен только при достаточном освещении и отчетливой визуализации поврежденного сосуда при разведении краев раны и ее осушивании. Ясно, что в заливаемой кровью ране такие условия могут встретится не часто.
Видео техники применения роторасшерителя и установки воздуховода
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что делать если пробита артерия на шее
Как остановить опасное для жизни кровотечение
Правила остановки кровотечения
при ранениях мягких тканей головы
Запомни! Венозное кровотечение из ран на голове представляет гораздо большую опасность, нежели артериальное.
В просвет поврежденных вен всасывается воздух, что может привести к мгновенной смерти от воздушной эмболии в течение 3-5 секунд. Это один вариант неблагоприятного исхода ранения вен головы.
НЕДОПУСТИМО!
Садиться за руль мотоцикла или велосипеда,
находиться на любом объекте, где есть угроза падения с высоты даже мелких предметов,
играть в хоккей или спускаться по скоростным спускам без защитной каски или шлема.
В то же время, следует учитывать, что ранение артерий на поверхности головы обязательно сопровождается повреждением костей черепа и головного мозга. (Артерии проходят в специальных костных бороздках, почти внутри костей черепа).
Запомни! Если повреждаются артерии на повехности головы, то неизбежно повреждаются кости черепа и мозговая ткань.
НЕДОПУСТИМО!
Использовать для остановки кровотечения пальцевое прижатие, особенно, в области височных костей.
Запомни! В случаях артериального кровотечения не столько опасно само кровотечение, (оно само остановится через 10-15 минут), сколько безграмотные действия очевидцев.
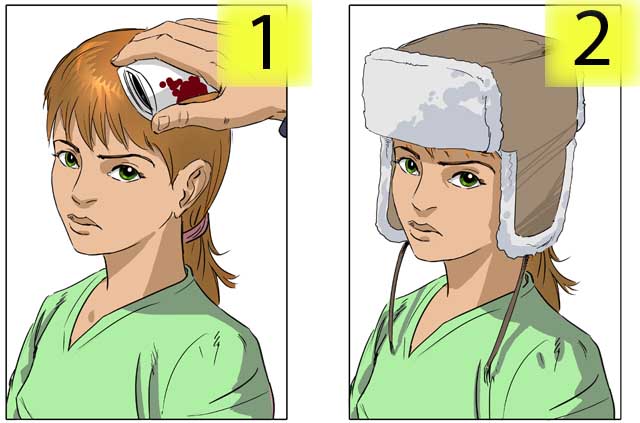
Запомни! Самое разумное, независимо от вида кровотечения, — как можно скорее, приложить к ране ткань, сложенную в несколько слоев, или скатку бинта для ее экстренной герметизации.
Правило первое
Усадить пострадавшую во избежании падения в случае развития обморока.
Правило второе
Прижать к ране бинт для ее герметизации. Из-за угрозы попадания воздуха в вены, ни в коем случае нельзя менять скатку бинта, даже в случае сильного пропитывания кровью. Следует поверх, пропитанного кровью бинта, приложить чистый.
Правило третье
Зафиксировать бинт шапкой-ушанкой, бейсболкой, косынкой или эластичным сетчатым трубчатым бинтом. Если не возникает проблем с наложением бинтовой повязки «Шапочка Гиппократа», то желательно ее наложить. Однако следует учитывать, что на бинтование потребуется 5-7 минут и не менее двух бинтов.
Правила оказания помощи в случаях ранения шеи
Запомни! Расхожее мнение, что большинство пострадавших при ранении шеи мгновенно умирают от несовместимой с жизнью потери крови из сонной артерии, верно лишь от части. На самом деле, при ранении сонной артерии человек умирает в течение 10-ти минут, как бы засыпая (отсюда и название сонная артерия). А вот ранение яремной вены, расположенной возле сонной артерии, приводит к смерти в течение 5-10 секунд.
Сердце — это клапанный насос, и как только нарушена герметизация кровеносной системы, в неё начинает всасываться воздух. Пять-шесть сокращений сердца — это поступление пяти-шести мл воздуха в центральные сосуды. Так возникает воздушная эмболия, приводящая к мгновенной смерти. Сверх опасный эффект всасывания воздуха отмечается на всех венах, расположенных выше ключиц.
Правило первое
Усадить пострадавшую во избежании падения в случае развития обморока.
Правило второе
Прижать рану пальцем. Если есть возможность использовать воротник, следует прижать рану через ткань воротника. Подложить под палец любую, много раз сложенную ткань, или валик из бинта.
Правило третье
Прижать к ране скатку бинта. Многослойная ткань пропитается кровью и станет герметичной для воздуха. Если в течение 5-7 секунд рану не герметизировать, то пострадавшая может погибнуть от воздушной эмболии.
Правило четвертое
С помощью жгута зафиксировать бинт к ране. Жгут, наложенный таким образом, можно держать, не снимая, в течение многих часов и даже сутки. Снимать жгут могут только медицинские работники на операционном столе.
Правила оказания первой помощи в случае сильного кровотечения
из ран плеча, предплечья и ладони
Правило первое
Усадить пострадавшую и наложить жгут на поднятую вверх руку.
Прижать пальцем конец жгута к руке пострадавшей и растянуть его с максимальным усилием.
Правило второе
Сделать несколько оборотов жгута вокруг руки. Убедиться в отсутствии пульса на лучевой артерии и зафиксировать жгут, заведя резиновую петлю застежку за свободный край жгута. Ещё раз убедиться в отсутствии пульса на лучевой артерии.
Запомни! Если пренебречь этим правилом, и не добиться полного исчезновения пульса на лучевой артерии, то уже через 10-15 минут рука отечёт и посинеет. Тогда жгут можно будет снять только при условии ампутации руки.
Правило третье
Наложить на рану стерильную повязку и ещё раз проконтролировать пульс.
Правило четвёртое
Вложить записку о времени наложения жгута и зафиксировать руку с помощью транспортной шины, бинта или косынки. При отсутствии шины и косынки руку можно зафиксировать с помощью одежды, вложив кисть за борт пиджака или куртки.
Что делать? Если прибытие медицинского персонала ожидается в течение нескольких часов?
Через каждые 30-40 минут, независимо от времени года, следует снимать жгут на 20-30 секунд (до порозовнения кожи ниже его наложения). Таким образом, можно поступать в течение нескольких часов. Время, указанное в записке, не менять.
Что делать? Если после наложения жгута рука начала отекать и синеть?
Немедленно снять жгут и наложить заново под контролем пульса на лучевой артерии.
Что делать? Если порвалась резиновая петля-застежка?
Не снимая жгут, завязать новый узелок на петле-застежке и зафиксировать жгут.
Правила оказания первой помощи
при сильном кровотечении
из нижней конечности
Запомни! В случаях оказания первой помощи при сильном кровотечении из раны на бедре следует забыть то, чему учили в школе: «Если кровотечение артериальное, то надо наложить жгут выше раны, венозное — ниже раны».
Суть такого абсурда наиболее четко проявляется, когда при плохом освещении вся кровь, не зависимо от вида кровотечения, выглядит черной, а если на пострадавшем прочная рабочая одежда, то нет и фонтана крови.
Тогда, как можно понять, что пострадавший потерял очень много крови? Совершенно верно — по луже крови.
Кто-то может возразить: если пострадавший лежит на гравии или песке, то лужа впитается или просочится. Но в этом случае на массивную кровопотерю укажет, промокшая от крови одежда.
А теперь несложная арифметическая задачка: — лежит пострадавший на асфальте. Возле него уже образовалась лужа крови более метра, и обе штанины пропитаны кровью, сколько он уже потерял крови? Правильно: более двух или трех литров. В российских условиях пострадавший с такой кровопотерей вряд ли выживет.
Возникает вопрос: — если очевидец без долгих рассуждений, как можно скорее, наложил жгут у самого основания ноги, чуть, ниже паховой складки, по всем правилам наложения жгута при ранении бедренной артерии и при этом допустил грубейшую ошибку (было ранение не бедренной артерии, а бедренной вены) — этим действием он спас или навредил?
За такую ошибку школьника наказывают «двойкой». И если кто решил, что это действие навредило, тогда 1:0 в пользу сантехников. Если в многоэтажном доме «что-то течет», настоящие профессионалы тут же «перекроют весь стояк», а затем обстоятельно выясняют источник протечки. Железное правило. Так же поступает любой грамотный врач, когда потеря крови уже может превысить критическое значение.
Запомни! Если кровотечение из бедренной артерии продолжается более 2-х минут, пострадавшие не выживают.
Хороший врач, подобно хорошему сантехнику, без долгих рассуждений «перекроет весь стояк», наложив артериальный жгут у самого основания ноги, и тем самым полностью прекратит дальнейшую потерю крови и даст пострадавшей реальный шанс на спасение.
В итоге возникает закономерный вопрос — зачем нужно было «пудрить мозги» еще со школьной скамьи признаками венозного и артериального кровотечения, наложением жгутов выше или ниже раны, когда в острой ситуации нельзя ходить в разные стороны — называется растеряться.
Очень часто бывает ранение и бедренной артерии и бедренной вены. И в этом случае, стоит такой весь из себя озадаченный очевидец, подобно ослу из древней притчи с двумя стогами сена, и не знает с чего начать. То, что жизнь пострадавшего будет потеряна — это однозначно. Но вот вина за потерянную жизнь целиком ляжет на тех, кто так учил.
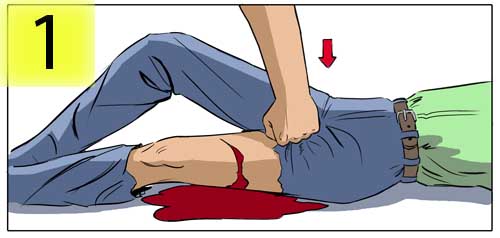
Запомни! При любом кровотечении из раны на ноге, когда лужа крови в считанные секунды увеличивается до одного метра, следует оказывать первую помощь, как при ранении бедренной артерии. Бездействие в течение 2-3 минут в случае ранения бедренной артерии неминуемо приведет к смерти от невосполнимой потери крови.
Правило первое
Прижать бедренную артерию кулаком чуть ниже паховой складки. Если первая попытка оказалась неудачной, то сместить кулак чуть выше или ниже и найти точку эффективного прижатия, на которую затем приложить опорный твёрдый предмет.
Правило второе
Наложить жгут на бедро через гладкий твёрдый предмет, например, скатку бинта, и убедиться, что кровотечение остановлено. Вложить записку с указанием времени наложения жгута.
Что делать? Если прибытие медицинского персонала ожидается в течение нескольких часов?
Ни в коем случае не снимать жгут до прибытия медицинских работников, чтобы избежать риска неудачного повторного наложения жгута и тем самым подвергать смертельной опасности пострадавшую.
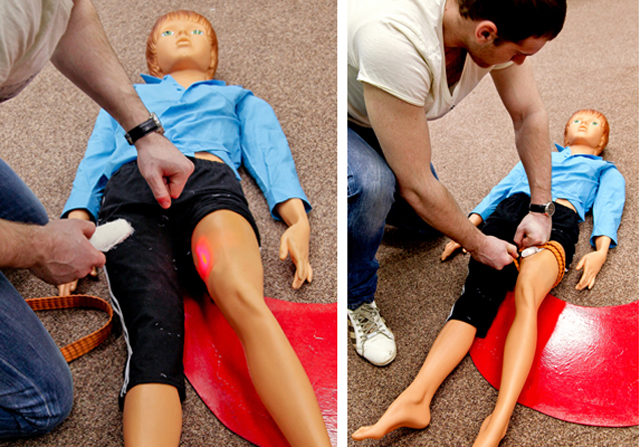
Отработка навыков наложения жгута на бедренную артерию
Самая привлекательная модель роботов-тренажеров пятого поколения
Рост: 162 см
Питание: 4 элемента «АА»
Вес: 15 кг
гарантия: 1 год
Режимы работы
1. Состояние комы
Если в течение 40 секунд робот не повернуть на живот,
то исчезнет пульс на сонной артерии.
«ГЛАША» умрет от удушения языком или попадания рвотных масс в дыхательные пути.
2. Кровотечение из бедренной артерии
Если в течение 2-х минут не остановить кровотечение,
то исчезнет пульс на сонной артерии и пульсирующая алая волна кровотечения.
«ГЛАША» умрёт от невосполнимой потери крови.
(Скорость потери крови: 1,5 литра в минуту.)
О бучиться навыкам остановки кровотечения
из бедренной артерии
можно на наших курсах.
Смотри раздел « ВИДЫ КУРСОВ ».




.jpg)





.jpg)



