Приступ бронхиальной астмы
Что делать в случае развития приступа астмы, и как распознать его приближение, должно быть написано в вашем индивидуальном плане действий при астме. Лечение приступа бронхиальной астмы, как правило, заключается в принятии одной или нескольких доз препарата неотложной помощи.
Если состояние продолжает ухудшаться, необходима госпитализация в больницу. Для лечения в больнице используют кислород, препараты для неотложной помощи (бронхолитики быстрого действия) и лекарства для поддерживающей терапии, чтобы вновь взять астму под контроль. После развития приступа астмы, нужно пересмотреть индивидуальный план действий, чтобы выяснить причину ухудшения и скорректировать лечение.
Признаки того, что приступ астмы на подходе у всех разные. Поскольку каждый организм индивидуален. Но есть общие симптомы, зная которые можно предугадать приближение приступов:
Предвестниками неаллергического приступа так же являются кашель, общая слабость и головная боль. Нередко случается, что и медикам тяжело обнаружить раздражитель, вызвавший приступ, не говоря уж об обычном человеке. Но астматики, которые живут с этой проблемой достаточно долгое время, могут по собственным ощущениям диагностировать начинающийся астматический приступ.
Сам приступ характеризуется активным наступающим удушьем, возникающим из-за спазма бронхов. Длительность острого состояния варьируется от трех минут до 5 часов.
Доврачебная помощь при приступе бронхиальной астмы должна производиться быстро и оперативно. Иначе ухудшение состояния пациента может привести к повышению частоты приступов и усилению их интенсивности. Даже если человек не знает правильной последовательности действий, необходимо постараться успокоить пациента и вызвать скорую быстрее, чем состояние ухудшится.
Существует специальный алгоритм оказания помощи, отвечающих за снятие симптомов болезни. Соблюдение данных рекомендаций при приступе бронхиальной астмы поможет нормализовать астматику общее состояние.
Снижают приступ удушья при бронхиальной астме такие действия:
В случае, когда у человека отсутствует ингалятор, способный помочь ему побороть приступ, или если не удается прекратить приступ необходимо позвонить в службу скорой медицинской помощи, где опытные медики проинформируют, какие действия следует осуществить и каким средством облегчить состояние до их приезда.
Приступ удушья при астме
Бронхиальная астма является одним из самых распространенных заболеваний в нашей стране. По данным статистики, этим недугом в России страдают более 25 % населения, большая часть из которых дети. Количество больных за последние два года увеличилось почти в 2 раза. Чаще всего заболевание возникают в возрасте до 10-ти лет. Самое опасное в этом заболевании — приступ удушья. Астма может быть как приобретенной, так и наследственной. Приступ начинается в любой момент, даже во время сна. Поэтому важно знать, как помочь человеку справиться с этим припадком.
Приступы удушья при астме: причины
Заболевание заставляет человека постоянно жить в страхе перед следующим приступом. Удушье при бронхиальной астме ведет к кислородному голоданию. При этом происходят:
Иногда больной заранее чувствует приближение очередного приступа удушья при астме. Выдыхать воздух человеку становится все тяжелее. При выпускании воздуха он начинает издавать «свистящий» и хрипящий звук. Кожа человека бледнеет, а губы синеют. Это связано с тем, что кровь не получает необходимого количества кислорода. Завершается припадок сильным кашлем. При этом у больного выделяется вязкая мокрота.
Основными причинами приступа удушья при бронхиальной астме являются:
При бронхиальной астме удушье также может быть спровоцировано большими физическими нагрузками. Возникают приступы при резком снижении температуры воздуха или из-за микроорганизмов, которые попали в бронхи.
Методы диагностики
Когда у человека возникает первый приступ удушья, он не всегда понимает, в чем его причина. Специалист для определения причины удушья назначает пациенту:
| Методика диагностики | Время |
|---|---|
| Бронхоскопия | 20 минут |
| Рентген легких | 10 минут |
| Общий анализ крови | 10 минут |
| Анализ крови на IgE | 10 минут |
Какой приступы удушья при бронхиальной астме?
Назначить эффективное лечение и купировать приступ удушья при бронхиальной астме сможет:
Приступы удушья при бронхиальной астме: первая помощь
В начале заболевания люди могут даже не догадываться о предстоящем приступе. Дети же, переживая его, испытывают огромный стресс. Поэтому так важно знать, как правильно оказать первую помощь при приступе удушья. Бронхиальная астма приводит к панике, которая только усугубляет ситуацию.
Если на ваших глазах у человека начался приступ, то вам необходимо удостовериться, нет ли у него с собой лекарственных препаратов, которые помогают купировать астму. Медицинские средства подбираются каждому пациенту индивидуально лечащим врачом в зависимости от чувствительности пациента, частоты возникновения удушья, формы заболевания. Препараты могут быть как в форме таблеток, так и в виде ингаляторов карманного типа. Чаще всего используются последние средства, которые впрыскиваются непосредственно в бронхи. Они снимают спазм в течение нескольких минут.
При приступе больному необходимо сидеть, а руки его должны упираться в стол или спинку стула. Ослабьте его галстук или расстегните плотно прилегающий ворот рубашки. По возможности откройте окна, чтобы обеспечить доступ кислорода. Ноги человека рекомендуется погрузить в емкость с горячей водой до голеней.
При повторном приступе, который длится более пятнадцати минут, необходимо вызвать «Скорую помощь» или привезти больного в стационар самостоятельно.
Как снять приступ удушья при астме?
При возникновении удушья врачи рекомендуют не откладывать применение лекарственных препаратов. Однако, как снять приступ удушья при астме, когда у больного нет с собой никаких медицинских средств? До того, как прибудет «Скорая помощь», можно облегчить состояние человека. Постарайтесь успокоить его и нормализовать дыхание. Для этого можно принять любое антигистаминное средство. Эти противоаллергенные препараты особенно действенны в самом начале приступа. Горчичники, поставленные на грудь, также облегчат дыхание при сильном спазме.
Профилактика приступов удушья при бронхиальной астме
Отказ от курения и алкоголя, регулярные физические упражнения укрепят иммунитет, уменьшат количество приступов. Профилактика удушья при бронхиальной астме включает:
Еще одним действенным методом профилактики приступов является баночный массаж. Его проводить можно даже в домашних условиях. Процедура в среднем длится не более 10 минут. Для проведения массажа вам понадобятся:
Спину больного необходимо обильно смазать вазелином. Тампон нужно смочить спиртом и поджечь. Опустить его на несколько секунд в банку. Вынуть тампон. Быстро приложить банку к спине и водить вверх-вниз.
Затянувшийся приступ бр. астмы
Великолепная статья доктора Снаута, посвященная купированию затянувшегося приступа бронхиальной астмы. Написана простым языком без излишеств типа ссылок на литературу и др.- только личные наблюдения и данные опыта работы на 03.
Dr.Snaut, врач-реаниматолог бригады интенсивной терапии.
Тактика врача скорой помощи при затянувшемся (некупирующемся) приступебронхиальной астмы.
Работая врачом «скорой помощи», я нередко сталкиваюсь с не полностью проведённой или вообще неправильно выбранной терапией при приступе бронхиальной астмы. Разбираю типичные ошибки наших коллег по пунктам:
1. Мало уделяется внимания вопросам анамнеза — сколько раз в течение последних 12 часов пациент пользовался ингалятором, принимал таблетированные препараты, в какой дозе; какие лекарства не переносит (некоторые астматики имеют непереносимость ксантинов — того же эуфиллина!), сколько раз за последние сутки возникали приступы (есть ли тенденция к учащению и утяжелению приступов).
2. Неоправданно широкое применение адреналина.
3. Практически никогда не делается гепарин.
4. Не проводится в большинстве случаев инфузионная терапия.
5. Гормоны применяется в абсолютно недостаточных дозах (30-60 мг преднизолона).
6. Часто делается димедрол, супрастин или тавегил.
7. Не даётся кислород.
8. Вопрос о госпитализации не ставится или ставится в поздние сроки, когда больному фактически уже необходимо реанимационное пособие.
А теперь давайте разберём всё на конкретном примере. Про разные экзотические препараты и небулайзеры я упоминать не буду — знаю, что их просто нет в нашей российской глубинке и в ближайшие годы они там не появятся, (дай Бог, хотя бы, чтобы Интернет стал доступен всем нашим рядовым докторам, не говоря про разные монографии!) — буду говорить лишь про тот минимум, который есть у большинства.
Итак, дан больной Х: 50 лет, страдает бронхиальной астмой смешанного (атопического и инфекционно-аллергического) генеза. За последние сутки было четыре приступа, дважды вызывал «скорую», которая делала ему инъекции: в/в 10 мл 2,4 % р-ра эуфиллина, супрастина 1 мл в/м (sic!), адреналина 0,6 мл п/к, приносивших временное облегчение. Госпитализация не предлагалась. Ингалятором пациент пользовался за сутки около 15 раз — последние несколько раз практически без эффекта. Объективно при осмотре: положение вынужденное, ортопное, ЧДД 37-38, АД 170/100 мм рт. ст. (норма — 140/80), Р 120 уд/мин., в лёгких множественные сухие хрипы, с участками разной их интенсивности.
Давайте на пару минут отвлечёмся от нашего пациента и чуточку порассуждаем. Перед нами явное обострение бронхообструктивного синдрома, в финале которого маячит астматический статус. Следовательно, терапия должна проводиться «с опережением» и, желательно, в условиях стационара — повторный вызов к больному с приступом бронхиальный астмы является показанием для госпитализации! Что делали предыдущие бригады СМП? «Снимали синдром бронхообструкции» — скажете вы. Правильно, снимали. Только снимали «по-студенчески» — т.е. слепо следуя справочнику Машковского и учебнику фармакологии для III курса, не осмысливая клинической ситуации… Некоторые употребляют в таких случаях ещё слово «фельдшеризм». Я не люблю этот термин и считаю его неправильным и унизительным для наших коллег-фельдшеров: грамотный фельдшер во сто крат полезнее иного безграмотного доктора. Но это уже лирика… Итак, мы помним, что наш пациент многократно пользовался ингалятором. Отсюда вывод — его адренорецепторы в бронхах уже заблокированы или близки к этому. Следствием применения адреномиметиков (изадрина, астмопента, адреналина) в этих условиях может явиться или полная рефрактерность к нашим действиям или же обратный эффект, описанный в клинической литературе под названием «синдром рикошета», когда повторное введение адреномиметиков при приступе бронхиальной астмы вызывает не снятие брохообструкции, а её усугубление. Следовательно, применение адреналина было неоправданно. А антигистаминные препараты просто противопоказаны: практически не влияя на течение приступа, они повышают вязкость легочного секрета, что, естественно, утяжеляет состояние больного. Подытожим — кроме эуфиллина, ни один из препаратов этому пациенту показан не был. А что же надо было делать? Вернёмся к нашему пациенту и будем по ходу комментировать свои действия.
Первое — улучшить микроциркуляцию. Для этой цели больному необходимо в/в болюсно ввести 5 000-10 000 ЕД гепарина (1-2 мл) и наладить в/в введение плазмозамещающих средств: 0,9% р-р хлорида натрия или 5% р-р глюкозы (если в анамнезе нет сахарного диабета) со скоростью около 120 капель в минуту. Общий объём переливаемых растворов — от 800 до 1500 мл. Конечно, это вопрос надо решать в каждом конкретном случае индивидуально… Хочу добавить, что такая методика иногда даже без применения бронхолитиков и гормонов позволяет часто или купировать приступ, или значительно его ослабить.
Второе — применить глюкокортикостероиды. Стартовая доза преднизолона — не менее 90-120 мг (30 мг/мл), которая может быть увеличена в 2 раза (нужно ориентироваться на клинику, а не на цифры); суточная доза может достигать 1000 мг. Препаратом выбора также является дексазон, который активнее преднизолона в 7 раз и, соответственно, может применяться в меньшей стартовой дозе — 16 мг (4 мл).
Третий вопрос, который уже надо решать в каждом случае индивидуально — вопрос о повторном введении эуфиллина. Наш больной уже получил его суточную дозу в/в (не считая того, что он принимал сам в таблетках).
Если нет склонности к нарушениям ритма и мерцательной аритмии (особенно у больных пожилого возраста), то введение эуфиллина можно продолжить, разведя 10-15 мл 2,4% р-ра на 100-200 мл физиологии и вводя капельно, наблюдая за больным. При появлении нарушений ритма (или их нарастании) инфузию эуфиллина следует прекратить.
Четвёртое — кислородотерапия. Да, не хочется тащить иной раз из машины этот тяжеленный КИ-4 (АН-8 или «Кокчетав» кажутся пушинками по сравнению с этим агрегатом!), но уж, как говориться, «лечить — так лечить». Уменьшение гипоксии ведёт к снижению перевозбуждения дыхательного центра и меньшей нагрузке на дыхательную мускулатуру, сокрашению ЧДД, что способствует снятию бронхоспазма.
Ещё раз хотелось бы вернуться к вопросу об адреналине: его применение у пожилых людей или гипертоников должно проводиться крайне осторожно, под контролем АД, когда уже другие препараты не эффективны или противопоказаны.
Один маленький нюанс применения кортикостероидов в/в: нередко, если вводить чистый, неразведённый, раствор преднизолона, то у больного возникает чувство жара, может быть даже тошнота и однократная рвота. Данный побочный эффект в основном (по моим наблюдениям) возникает у молодых, астеничных лиц с исходной гипотонией, чьё рабочее АД не превышает 100/60 мм рт. ст. Поэтому для подстраховки преднизолон лучше разводить 10-20 мл физиологического раствора.
Три строчки для врачей-реаниматологов: резкое снижение АД, нарастание угнетения сознания и ЧДД 50 и более в 1 минуту (у взрослого) — показания для срочной интубации при спонтанном дыхании и перевода больного на ИВЛ!
Что делать если не снимается приступ астмы

Адрес: 230029, г.Гродно
ул.Лермонтова, 13
Телефоны:Справка: 8 0152 61-06-24
В поликлинике начал действовать единый номер регистратуры: 8 (0152) 61-06-24
Приступ астмы, а ингалятора нет: что делать?
Астма — хроническое заболевание, которое поражает легкие. Приступ бронхиальной астмы (БА) приводит к сужению дыхательных путей, что может затруднить дыхание.
Тяжесть обострения астмы может варьироваться от легкого до очень серьезного. Некоторые приступы астмы могут потребовать экстренной медицинской помощи.
Лучшим способом лечения приступа астмы является использование ингалятора, который содержит лекарства, расширяющие дыхательные пути.
Сидение в вертикальном положении поможет держать ваши дыхательные пути открытыми. Не ложитесь, когда у вас приступ астмы, это может ухудшить ваше состояние.
Старайтесь оставаться максимально спокойными, когда у вас обострение БА. Паника и стресс могут ухудшить проявления болезни.
Попробуйте делать медленные равномерные вдохи во время приступа.
Наличие возбудителей БА не только повлечет обострение — они также могут усилить ваши симптомы. Обязательно постарайтесь держаться подальше от факторов, которые способны вызвать приступ болезни.
Например, если вы находитесь в месте, где люди курят сигареты, вам следует немедленно отойти.
Симптомы обострения астмы
Профилактика
Вы также должны сотрудничать со своим врачом, чтобы разработать персонализированный план действий при астме. Это поможет вам лучше понять и контролировать вашу болезнь.
Ваша семья и близкие должны иметь копию вашего плана действий при астме, чтобы они знали, как действовать при обострении болезни. Кроме того, может быть полезно сохранить этот план на телефоне, чтобы вы могли быстро его найти.
Итак:
Если у вас приступ БА и при себе нет необходимого ингалятора, можно сделать несколько вещей, например, сесть прямо, дыша спокойно и стабильно.
Важно помнить, что обострения астмы могут быть очень серьезными и требовать неотложной медицинской помощи.
Если у вас наблюдаются проявления тяжелого приступа, такие как сильная одышка, выраженные хрипы или затруднение способности говорить, следует немедленно позвонить в скорую помощь.
«Ловушки», в которые можно угодить при лечении бронхиальной астмы
Рисунок 1. Зачастую у больных астмой снижены виды на будущее, хотя некоторые склонны недооценивать тяжесть симптомов своего заболевания Какова дифференциальная диагностика между бронхиальной астмой и ХОЗЛ? С чем связаны возможны
 |
| Рисунок 1. Зачастую у больных астмой снижены виды на будущее, хотя некоторые склонны недооценивать тяжесть симптомов своего заболевания |
Какова дифференциальная диагностика между бронхиальной астмой и ХОЗЛ?
С чем связаны возможные ошибки в диагностике?
Какова основная роль b-агонистов в терапии бронхиальной астмы?
Как назначаются кортикостероиды?
Несмотря на возросшую компетентность врачей и доступность эффективных методов лечения, смертность от бронхиальной астмы остается высокой. Предотвратить многие смертельные исходы и даже избежать большинства случаев госпитализации можно было бы при проведении правильного лечения.
Необходимо помнить, что ведение больных астмой — процесс сложный и длительный.
Недооценка степени несостоятельности дыхания. Тяжесть состояния пациента и степень несостоятельности его дыхательной системы можно не распознать, если пренебречь тщательным выяснением всех проявлений болезни и построением диаграммы измерений максимальной скорости потока (МСП) выдыхаемого воздуха.
Зачастую у больных астмой снижены виды на будущее, хотя некоторые и склонны недооценивать серьезность симптомов своего заболевания. Чтобы выявить такую недооценку, нужно подробно расспросить пациента, бывает ли у него кашель или хриплое дыхание ночью или при физической нагрузке.
Если пациентам не удается достичь наилучшей возможной функции легких, то для коррекции этого состояния необходимо для начала вычислить нормальную МСП выдыхаемого воздуха для данного пациента, пользуясь диаграммой, прилагаемой к пикфлуометру.
Если измеренная МСП более чем на 20% меньше вычисленной, стоит провести исследование обратимости этого состояния, что делается путем сопоставления МСП или жизненной емкости легких (ЖЕЛ) до и после лечения.
Необходимая терапия может состоять всего лишь в однократном приеме бронходилятатора, но если это не увеличивает МСП на 20%, то есть до вычисленного уровня, могут понадобиться более серьезные меры, например трехнедельный курс системных кортикостероидов (30 мг преднизолона в день для взрослых). Таким образом выясняется наилучший достижимый уровень МСП, на который ориентируются в последующем лечении.
Иногда пациенты сообщают об уменьшении одышки, но при этом значения МСП не изменяются. В таких случаях необходимо провести измерение ЖЕЛ с помощью спирометра, которое может подтвердить улучшение, не определяемое по МСП (рис. 2). Спирометрами в настоящее время укомплектованы все врачебные приемные.
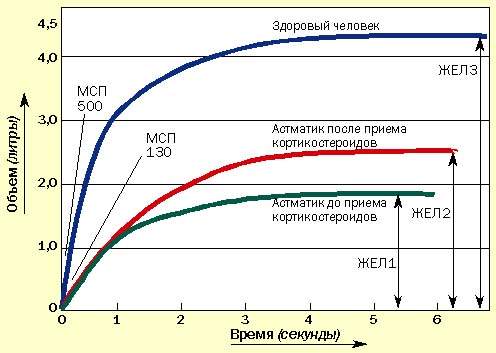 |
| Рисунок 2. Изменение ЖЕЛ под влиянием курса кортикостероидов. МСП может не измениться, но увеличение ЖЕЛ свидетельствует об улучшении состояния |
Бронхиальная астма, замаскированная под хроническое обструктивное заболевание легких (ХОЗЛ). Страдающие одышкой пациенты, которым поставлен диагноз ХОЗЛ или эмфизема, могут иметь скрытый бронхоспастический элемент, обусловленный бронхиальной астмой.
Таким пациентам необходимо провести исследование обратимости процесса, как описано выше. Любое улучшение функции легких можно поддержать, проводя адекватное лечение бронхиальной астмы. При отсутствии улучшения легочной функции назначение кортикостероидов ничем не оправдано, а только приводит к нежелательным побочным эффектам, таким как остеопороз.
Что должен помнить врач, наблюдающий больных с бронхиальной астмой
Постоянный прием b-агонистов короткого действия. Показано, что лечение астмы постоянным приемом b-агонистов увеличивает гиперреактивность легких и утяжеляет бронхиальную астму [1]. Если пациент использует b-агонисты скорее регулярно, чем случайно, их применение должно сопровождаться назначением ингаляционных кортикостероидов или, если кортикостероиды уже применяются, увеличением их дозы до достаточной, чтобы контролировать астму. Таким образом, b-агонисты оставляют на случаи одышки и хрипов.
Последние методические указания по лечению бронхиальной астмы в Британии рекомендуют начинать с высокой дозы ингаляционных или системных кортикостероидов для достижения быстрого контроля, затем постепенно снижать дозу до минимальной, обеспечивающей нормальное самочувствие пациента и оптимальные значения МСП или ЖЕЛ на фоне минимального применения бронходилятатора (рис. 3). Быстрое облегчение состояния, достигаемое при применении кортикостероидов, улучшает настроение пациента и увеличивает его доверие к лечению.
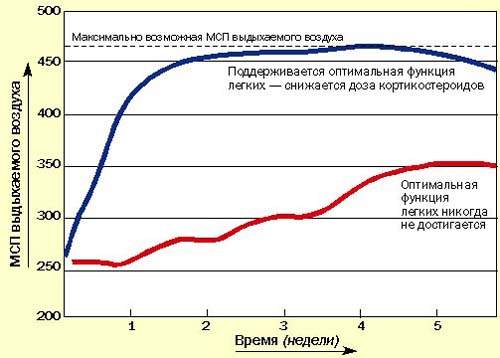 |
| Рисунок 3. Рекомендуется начинать с высоких доз кортикостероидов, а затем постепенно снижать дозу до минимальной (оптимальные значения МСП или ЖЕЛ) |
Последние данные свидетельствуют о том, что назначать кортикостероиды нужно как можно раньше всем астматикам, и не только для контролирования симптомов, но и для предотвращения прогрессирующих структурных повреждений легких, обусловленных хроническим воспалением [2,3]. Это означает, что кортикостероиды следует предпочесть b-агонистам, как только диагноз подтверждается МСП-диаграммой. b-агонисты остаются препаратами резерва на крайний случай.
Возможность альтернативного лечения. Хотя ингалируемые кортикостероиды должны быть краеугольным камнем в лечении астмы, в случаях, трудно поддающихся лечению, можно использовать и некоторые другие препараты. Доказано, что противовоспалительным эффектом обладают теофиллины в достаточно небольших дозах, но надо учитывать в каждом индивидуальном случае их возможное взаимодействие с другими препаратами.
Пожилым пациентам целесообразно назначать ипратропиум. Иногда оказываются эффективными недокромил и кромогликат.
Бронходилятаторы длительного действия, такие как сальметерол, могут облегчать состояние, особенно ночью, блокируя бронхоконстрикторные механизмы. Однако необходимо, чтобы все вышеперечисленные препараты сопровождались применением адекватных доз кортикостероидов.
Техника ингаляции. Нужно добиться, чтобы у пациентов выработались правильные навыки обращения с ингалятором. Врач должен помочь подобрать тот тип ингалятора, который наиболее удобен пациенту, и проверить его работоспособность. Для этого в кабинете врача должен быть полный набор ингаляторов.
Спейсеры. Применяемые вместе с аэрозольными ингаляторами, спейсеры облегчают проникновение препарата в легкие и снижают как накопление его в глотке, так и системное всасывание за счет проглатывания.
Спейсеры помогают координировать выброс препарата со вдохом. Это особенно важно при ингалировании кортикостероидов. Так как кортикостероиды применяются только дважды в день, громоздкий спейсер можно хранить дома.
Спейсеры обеспечивают накопление препарата в легких, чем распылители. Необходимо правильно их применять: встряхнуть ингалятор, чтобы лекарство смешалось с носителем, и однократно впрыснуть смесь с последующим скорейшим вдохом [4].
Триггерные факторы. Нераспознанные триггерные факторы могут быть и дома, и на работе, и на отдыхе, то есть практически в любом месте. Выявить источник поможет анамнез. Например, при профессиональной бронхиальной астме состояние улучшается во время отпуска и в выходные дни. Отсутствие раздражителя уменьшает или устраняет проявления болезни и снижает необходимость в лекарствах.
Проблемой, которую часто не принимают во внимание, может быть пассивное курение. Такие препараты, как b-блокаторы и нестероидные противовоспалительные средства (НПВС), также могут вызывать астму.
Использование распылителей (небулайзеров) без фоновой кортикостероидной терапии. При лечении острого астматического приступа без назначения пероральных кортикостероидов все еще используют распылители, которые обеспечивают проникновение более высокой дозы b-агонистов. Это действительно снимает бронхоспазм, но поскольку высокая доза b-агонистов не воздействует на сопутствующий воспалительный процесс, необходимо сразу же дать больному кортикостероиды внутрь, чтобы предотвратить нарастание приступа; эффект бронходилятаторов снижается по мере увеличения отека слизистой.
Если тяжесть приступа такова, что требуется небулайзер, необходимо назначить системные кортикостероиды. Даже при умеренном приступе бронходилятаторы сами по себе приносят лишь временное облегчение и есть опасность повторения приступа — возможно, глубокой ночью!
Несвоевременное назначение оральных кортикостероидов. Если не проводить противовоспалительной терапии, у больных нарастает отек слизистой, что приводит к повторению приступов. Такие пациенты часто нуждаются в госпитализации и назначении высоких доз кортикостероидов в течение нескольких дней, прежде чем у них наступит стабилизация состояния.
Пациенты, подверженные быстроразвивающимся приступам, нуждаются в как можно более раннем назначении кортикостероидов и бронходилятаторов. Они должны уметь распознавать ухудшение состояния, всегда иметь под рукой кортикостероиды и знать, как их использовать. Не следует заставлять этих пациентов дожидаться прихода к ним врача (рис. 4).
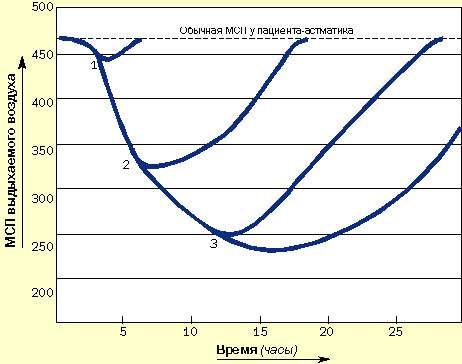 |
| Рисунок 4. Зависимость развития острых приступов от времени назначения кортикостероидов и как результат применения длительных курсов системной кортикостероидной терапии. (1) Кортикостероиды назначены сразу после возникновения приступа: выздоровление наступает быстро. (2) Кортикостероиды назначены через 6 часов: выздоровление замедлено. (3) Кортикостероиды назначены позже чем через 12 часов: приступ тяжелый и длительный, выздоровление наступает медленно |
Пациенты с постепенным развитием приступов могут подождать и посмотреть, помогает ли увеличенная доза ингаляционных кортикостероидов в сочетании с бронходилятаторами.
Неадекватный курс системных кортикостероидов. Иногда назначенные кортикостероиды отменяют до полного купирования приступа, что ведет к сохранению гиперреактивности бронхов и очередному приступу.
Подобная цепь событий может привести пациента к ложному заключению, что у него бронхиальная астма, трудно поддающаяся лечению.
Ситуацию можно исправить длительным курсом кортикостероидов, продолжающимся в течение нескольких дней после стабилизации состояния, и снижением их дозы постепенно до достижения минимальной поддерживающей.
Прекращение наблюдения за пациентом после острого приступа или госпитализации. Трудности возникают при отмене системного кортикостероида и назначении ингаляционного. В этот переходный период необходимо тщательное наблюдение; по достижении стабилизации состояния дозу ингалируемого кортикостероида постепенно снижают до минимально необходимой, чтобы заболевание никак себя не проявляло и функция легких была оптимальной.
Целью последующего лечения становится поддержание наивысшей МСП, достигнутой в больнице после курса системных кортикостероидов.
Консультация, проведенная через некоторое время после выписки, дает хорошую возможность проверить план ведения пациента, выяснить, что не так, и внести соответствующие поправки.
Кашель и хрипы с гнойной мокротой иногда принимают за легочную инфекцию. Однако мокрота больных астмой содержит гораздо больше эозинофилов, чем полиморфных клеток и бактерий. В пожилом возрасте левожелудочковая недостаточность и сердечная астма должны наводить на мысль о предшествующей бронхиальной астме. Будьте осторожны с b-блокаторами!
Внезапная одышка может быть обусловлена пневмотораксом или легочной эмболией. Хрипы встречаются при туберкулезе легких, бронхиальной карциноме или инородном теле и могут быть четко локализованы. Следовательно, у любого пациента с астмой, развившейся во взрослом возрасте, необходимо провести рентгенологическое исследование органов грудной клетки.
После установления диагноза основная цель врача — освободить пациента от проявлений болезни и оптимизировать функцию легких, а также установить контроль за болезнью. Для этого специально обученный медперсонал должен обучать больных и проверять правильность выполнения ими всех назначений.
Конечно, в некоторых случаях это может оказаться затруднительным, однако план предписанных действий способно усвоить абсолютное большинство больных.
Все пациенты должны:
Литература
1. Sears M. R., Taylor D. R. et al. Regular inhaled b-agonist treatment in bronchial asthma. Lancet 1990;336:1491–1396.
2. Tari Haahtela et al. Comparinson of terbutaline with budesonide in newly detected asthma. N Engl J Med 1991;325:388–392.
3. Redingon A. K., Howarth P. H. Airway remodelling in asthma. Thorax 1997;52:310–312.
4. O’Callaghan C., Barry P. Spacer devices in the treatment of asthma. BMJ 1997;314:1061–1062.
Спирометрия при хронической бронхиальной астме
Бочкообразная грудная клетка при хронической бронхиальной астме возникает из-за задержки воздуха в периферических отделах легких, что приводит к постоянному поддержанию грудной клетки в состоянии вдоха. Задержанный воздух не выдыхается и бесполезно занимает большую часть легких (остаточный объем). Это снижает объем воздуха (жизненную емкость легких), входящего в легкое.
Воздух задерживается из-за хронического воспаления, вызывающего отек слизистой периферических бронхиол. При лечении кортикостероидами отек спадает и воздух высвобождается. Это доказывается увеличением ЖЕЛ, определенной спирометрически. МСП может не изменяться (см. рис. 2.)
Обратите внимание!
Приступ астмы
Хроническая астма/ХОЗЛ














