Защемление седалищного нерва
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.

Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.
Ожог от Финалгона
Ожог от Финалегона появляется в результате обильного нанесения мази на пораженный участок тела и сигнализируется симптомами, характерными для химического поражения. Иногда лекарства, которые призваны помочь, имеют противоположный эффект. Причина тому — неправильное использование или банальная передозировка.
Особенности воздействия Финалгона на кожу
Мазь Финалгон часто назначают врачи как комплексное средство для устранения боли в мышцах, суставах и других видов боли, ушибов, невралгий, растяжений мышц и сухожилий. Также препарат оказывает сосудорасширяющее и противовоспалительное действие.
Мазь содержит нонивамид, который, воздействуя на рецепторы в подкожной клетчатке, раздражает их. В месте боли расширяются сосуды, увеличивается кровоток. Человек чувствует тепло, постепенно стихает боль, мышцы разогреваются и расслабляются. Второй активный ингредиент, никобоксил, обеспечивает стабильное расширение сосудов, продлевая действие первого ингредиента.
При низкой концентрации вещества и правильном применении эффект Финалгона будет положительным. Мазь назначается врачом в дозе 0,5 см полоски, выдавленной из тюбика, 1-2 раза в сутки. Для удобства нанесения к мази прилагается специальный аппликатор. Для любителей самолечения последствия приема Финалгона могут быть самыми разрушительными. Болезненные ощущения также сопровождаются термической травмой и возникает вопрос, что делать с ожогом Финалгон.
Мазь Финалгон часто назначается врачами как местное обезболивающее.
Причины ожога от применения Финалгона
К каждому лекарству прилагаются инструкции, которые необходимо соблюдать. Несоблюдение правил использования приводит к побочным эффектам. Ожог после Финалгона может возникнуть по следующим причинам:
Ожог, вызванный Финалгоном, может проявляться с разной степенью интенсивности у каждого человека.
Симптомы проявления и степень ожога
Кратковременное действие мази на кожу вызывает поверхностные поражения, которые характеризуются небольшой припухлостью, покраснением и легким болевым ощущением. Если вовремя не удалить препарат и продлить время контакта с кожей, проявятся следующие симптомы:
Все эти симптомы характерны для поверхностных химических ожогов первой степени. Такая травма не имеет серьезных последствий, не оставляет шрамов и довольно быстро проходит при надлежащей первой помощи.
Ожоги второй степени встречаются очень редко. Такие осложнения могут быть вызваны сильной передозировкой или аллергией на препарат. Для травмы характерно появление крупных волдырей с серозной жидкостью.
Острое покраснение кожи в результате ожога Финалгоном
Первая помощь при ожоге Финалгоном
Если человек пренебрегал правилами нанесения мази, то уже через 10-15 минут после приятной жары он испытает далеко неприятные последствия. Как лечить ожоги от финалгона? Первые лечебные мероприятия помогут скорейшему выздоровлению в будущем.
Резкое покраснение кожи в результате ожога Финалгоном
Средства для нейтрализации и удаления Финалгона с поверхности ожога
Для удаления остатков мази с кожи можно использовать любой продукт на жировой основе:
Сметана 25% жирности
Нанесите выбранное средство на обожженный участок и оставьте на несколько минут. Аккуратно очистите кожу мягкой тканью или марлей. Если мазь удалена не полностью, процедуру очистки необходимо проводить повторно.
Бывает, что после использования мази человек прикасается к глазам, рту, носу и другим частям тела, где есть остатки препарата. Что делать при ожогах слизистых оболочек от мази Финалгон:
При поражении слизистой оболочки глаза рекомендуется обратиться к врачу для осмотра и исключения осложнений.
Увлажняющий крем для детей
Что категорически нельзя делать при ожоге Финалгоном
Ощущая сильное жжение, человек начинает думать, чем удалить мазь и прежде всего думает о воде, пытаясь смыть лекарство. Это самая распространенная ошибка, которая только усугубит ситуацию. Дело в том, что вода и все средства на ее основе не способны смыть Финалгон, а, наоборот, способствуют продвижению мази в кожу. Таким образом, поверхностное повреждение может перерасти в ожог более тяжелой степени. Те же правила применимы и к алкоголю. Также не подходят косметические препараты на спиртовой основе. При удалении Финалгона с кожи не следует делать слишком много растирающих движений. Это позволяет продукту еще больше впитаться и распространиться на здоровые участки.
Что делать при ожогах после Финалгона: способы лечения
Мазевые ожоги можно лечить теми же методами, что и обычные термические травмы. После удаления Финалгона с кожи на больное место наносят Пантенол, Спасатель, Бепантен и другие препараты в виде мазей, кремов или спреев. Местные обезболивающие или таблетки могут помочь вам избавиться от болезненных симптомов. Чтобы как можно быстрее избавиться от неприятных симптомов, как можно чаще меняйте лечебные повязки. При правильном подходе ожог можно полностью удалить всего за три дня, не оставив следов.
Если вы не нашли в аптеке, чем снять ожог от Финалегона, народные средства могут помочь в этой ситуации. Приложите к поражению компресс с облепиховым маслом или соком алоэ. Сделать бальзам можно из тертого картофеля.
После удаления Финалгона с кожи нанесите Пантенол на больное место.
Профилактика ожогов
Осторожное использование препарата не вызовет побочных эффектов. Перед нанесением мази на кожу внимательно прочтите инструкцию. Если вы впервые применяете Финалгон, рекомендуется сделать тест на аллергическую реакцию. Для этого нанесите небольшое количество препарата на область запястья, осмотрите его, а затем оцените состояние кожи. Если нет отрицательных симптомов, мазь можно использовать для лечения.
Соблюдайте рекомендации производителя относительно периодичности использования Финалгона. Применение более двух раз в день может вызвать повреждение поверхностных тканей. Если человек получил ожог от мази Финалгон, в дальнейшем запрещено использовать средства, содержащие нонивамид. Перед покупкой согревающих препаратов следует внимательно ознакомиться с их составом.
Категорически запрещается применять препарат детям ниже возраста.12 лет.Их кожа все еще слишком чувствительна для этого.
Финалгон®
Инструкция
Торговое название
Международное непатентованное название
Лекарственная форма
Мазь для наружного применения, 20 г
Состав
нонивамид (ванилиламид нониловой кислоты) 4 мг
никобоксила (бутоксиэтиловый эфир никотиновой кислоты) 25 мг
вспомогательные вещества: диизопропиладипат, кремния диоксид коллоидный, парафин белый мягкий, кислота сорбиновая, масло лимонное цейлонское, вода очищенная.
Описание
Почти бесцветная или слегка коричневатая, прозрачная или полупрозрачная, однородная, гомогенная мазь с запахом лимонного масла.
Фармакотерапевтическая группа
Другие препараты для местного лечения заболеваний опорно-двигательного аппарата. Прочие препараты.
Фармакологические свойства
Фармакокинетика
ФИНАЛГОН наносится местно, действие проявляется локально, поэтому системные фармакокинетические данные не имеют значения с точки зрения эффективности препарата. Системная безопасность подтверждается токсикологическими исследованиями и продолжительным применением препарата на рынке. Данные по системному воздействию препарата, наносимому местно, отсутствуют. Реакция на препарат (эритема и повышение температуры кожи) проявляется уже в течение нескольких минут после нанесения, что свидетельствует о быстром проникновении активных компонентов препарата в кожу.
Фармакодинамика
Нонивамид (ванилиламид нониловой кислоты)
Представляет собой синтетический аналог капсаицина, обладает анальгетическими свойствами, которые проявляются в результате постепенного проникновения вещества в периферические ноцицептивные С-волокна и А-дельта нервные волокна при повторном нанесении препарата на кожу. Стимулируя чувствительные кожные нервные окончания, нонивамид оказывает расширяющее действие на окружающие сосуды, что сопровождается сильным и продолжительным ощущением тепла.
Никобоксил (бутоксиэтиловый эфир никотиновой кислоты)
Никотиновая кислота – это В, обладающий сосудорасширяющими свойствами благодаря действию простагландинов. Гиперемическое действие никобоксила начинается раньше и является более интенсивным по сравнению с аналогичным действием нонивамида.
Нонивамид и никобоксил обладают дополняющими друг друга сосудорасширяющими свойствами, что позволяет сократить время появления кожной реакции (гиперемии).
Показания к применению
ревматическая боль в суставах и мышцах
спортивные травмы, ушибы и повреждения связочного аппарата
мышечная боль, вызванная чрезмерной физической нагрузкой
Гайморит: симптомы, особенности лечения и правила профилактики
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.
Воспаление тройничного (лицевого) нерва
Воспаление лицевого нерва – неприятный недуг, который не проходит безболезненно. Главные жалобы пациентов – резкие приступы боли в области лица, в верхних и нижних челюстях.
Такое воспаление считается одним из самых распространенных среди лицевых болей. Чаще всего недуг протекает бесследно, но при пренебрежении лечением может появиться паралич.
Заболевание чаще возникает у женщин старше 50 лет, мужчины обращаются с таким недугом гораздо реже. В группу риска также входят люди с генетической предрасположенностью, например, с узким костным каналом. Из-за такой анатомической особенности повышен риск защемления при нарушении кровоснабжения и различных воспалениях.
Что такое лицевой нерв?
Тройничный нерв, он же лицевой, является самым крупным среди двенадцати черепных нервов. Он берет свое начало в ухе, после чего разветвляется, первый путь доходит до лобной части, второй располагается у челюсти. Нерв огибает почти всю поверхность человеческого лица, он буквально управляет им.
У каждого человека два лицевых нерва – по одному на каждую из сторон головы. Он соприкасается с другими черепными нервами и имеет сверхчувствительные волокна.
Врачи разделяют заболевание на два вида – первичное и вторичное. Первичное проявляется как осложнение от перенесенной простуды, в этом случае нарушается нормальное питание нерва. Вторичное возникает при сильной интоксикации на фоне воспалительных или инфекционных заболеваний, а также опухолевых процессов.
Причины воспаления тройничного нерва на лице
Обычно провоцируют заболевание инфекции или бактерии. Список причин, по которым может возникнуть воспаление лицевого нерва:
Причины варьируются от незначительных до заболеваний, угрожающим жизни. Каждая из причин определяет дальнейшее лечение пациента. В некоторых случаях проводят специальные тесты для диагностики – слуховой, слезный, инфекционный, на слюноотделение или вкусовой. Таким образом проверяется работа рецепторов и органов чувств.
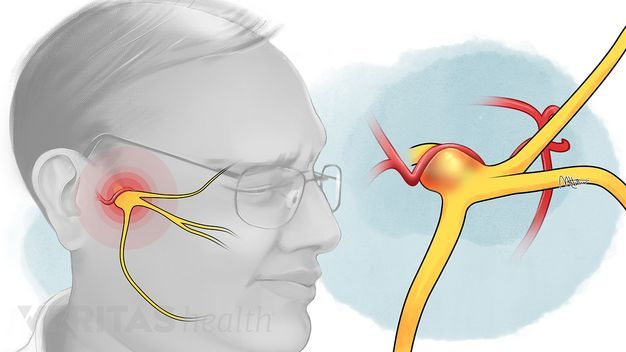
Симптомы воспаления тройничного нерва
Также пациенты сообщают о следующих симптомах:
Из-за дискомфорта и болей у пациента начинает развиваться фобия и повышенная тревожность. Он пытается избегать поз и движений, которые провоцируют неприятные ощущения.
Диагностика воспаления тройничного нерва
В зависимости от зоны поражения и набора симптомов определяется стратегия диагностики заболевания. Чтобы определить место поражения нерва, степень тяжести и динамику восстановления, врачи назначают метод аппаратной диагностики, например, электромиографию. Для определения наличия опухолей в головном мозге используются МРТ и КТ.
Также пациента могут направить на общий или биохимический анализ крови, рентген легких, УЗИ мягких тканей или офтальмоскопию.
Вы можете быть уверены в качестве проводимых в клинике процедур и высокой точности результатов МРТ, КТ и других способов диагностики различных заболеваний. В «Медюнион» проводятся магнитно-резонансные томографии всех видов: головы, позвоночника, брюшной полости и суставов на современном оборудовании.
Лечение при воспалении лицевого нерва
Медикаментозное лечение
Лечение неврита тройничного нерва носит комплексный характер. Заболевание сначала лечат медикаментозно – пациенту прописывают препараты, которые облегчат ситуацию. К ним относятся обезболивающие, противоотечные, сосудорасширяющие препараты и витамины группы «В». Чаще всего рекомендованные медикаменты – это таблетки, но можно ускорить процесс восстановления за счет применения мазей и гелей. Иногда врачи прописывают назначение на внутримышечные инъекции.
В особых случаях процесс восстановления лицевого нерва может быть замедлен. Тогда пациенту назначают глюкокортикостероиды, которые улучшают обменные процессы нервной ткани. Также скорейшему выздоровлению способствуют различные биостимуляторы и гиалуронидаз.
Нельзя назначать себе препараты самостоятельно. Обязательно при первых симптомах стоит показаться неврологу или невропатологу для определения диагноза и стратегии лечения. Препараты для восстановления рекомендуются пациентам в каждом конкретном случае, обращая внимание на наличие хронических заболеваний, особенности симптомов и так далее.
Хирургическое лечение
Еще один способ лечения лицевого нерва – хирургическое вмешательство. Однако к этому варианту врачи обращаются довольно редко – только при разрыве тройничного нерва. Также операция требуется в случае отсутствия эффекта от консервативного метода спустя полгода-год. Хирургическое вмешательство актуально только в течение первого года наличия заболевания, позднее мышцы на лице необратимо атрофируются.
Процесс операции – специалисты сшивают поврежденный участок лицевого нерва для восстановления его двигательной функции.

Массаж
Следующий метод лечения – массаж при лечении лицевого нерва. Цель такого способа – убрать отек, улучшить кровообращение, восстановить чувствительность и проведение нервных импульсов. Массаж противопоказан при туберкулезе, онкологии, атеросклерозе и повышенной температуре.
Изначально массажист работает только со здоровой стороной лица, воротниковой зоной, шеей и областью над плечами. В основном мастер использует растирание, поглаживание, разминание и вибрацию.
Для заметных желаемых изменений необходимо провести десять-двадцать сеансов массажа от пяти до пятнадцати минут. Длительность определяется исходя из степени воспаления тройничного нерва, задач терапии и динамики восстановления.
Физиотерапия
Следующий метод лечения – это физиотерапия. Она облегчает тяжесть симптомов, помогает активизировать обменные процессы в тканях и восстановить функции лицевого нерва.
Врачи назначают такой курс лечения с первых дней появления неврита. В список физиопроцедур входят:
Такой комплекс показан на первую неделю лечения. Врачи назначают его совместно с медикаментозным. Такой тандем помогает ускорить процесс восстановления лицевого нерва. А самые главные его преимущества – отсутствие побочных эффектов и безболезненность.
Альтернативные методы
Существуют и альтернативные методы лечения. Это процедуры, нацеленные на восстановление мимических мышц и устранение симптомов неврита лицевого нерва. К таким процедурам относят:
Гимнастика для лица
Также в совокупности с комплексным лечением можно делать гимнастику для лица. Перед этим необходимо проконсультироваться со специалистом, составит индивидуальный список упражнений, исходя из остроты процесса, места поражения и симптомов. Обычно такая гимнастика занимает около десяти минут в день.
Стандартный комплекс упражнений включает в себя расслабление и напряжение отдельных мышц лица. Например, для восстановления артикуляции рекомендовано произносить звуки «у», «о», «и». После необходимо подвести нижнюю губу под верхние зубы и воспроизводить звуки «в» и «а».
Гимнастика при воспалении тройничного нерва:
Профилактика заболевания
Врачи рекомендуют исключить воздействия на организм, которые вызывают воспаление тройничного нерва. Вот несколько рекомендаций, которые помогут избежать недуг:
Записаться на индивидуальную консультацию, сдать анализы или пройти лечение можно в частной клинике «Медюнион». К нам можно легко записаться по телефону 202-95-54 или онлайн, прямо на сайте, нажав на кнопку «Запись онлайн».
Мы работаем в Красноярске с 2006 года и оказываем качественные медицинские услуги населению. В штате работают высококлассные врачи широкой и узкой специализации.













