Укусы кошек: чем опасны и как лечить
Домашние кошки доставляют хозяевам массу положительных эмоций. Однако бывают и огорчения, например, если питомица кусается или царапается. В некоторых случаях это влечёт за собой не только испорченное настроение, но и угрозу здоровью.
Чем опасны кошачьи укусы и царапины
Часто укусы и царапины домашних любимиц проходят без серьёзных последствий. Но к сожалению, бывает иначе. Любые травмы кожного покрова могут повлечь серьёзные последствия для здоровья, такие как:
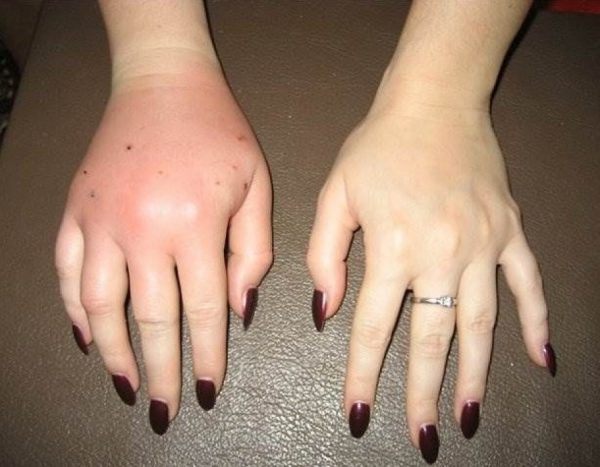
Укусы и царапины знакомы всем владельцам кошек
Существуют симптомы, на которые нужно обратить внимание, если вас недавно поцарапала или укусила кошка:
Если возникли подобные проявления, необходимо незамедлительно обратиться за медицинской помощью.
Зачастую люди тянут с походом к врачу, надеясь, что симптомы исчезнут сами. Но медлить нельзя, так как спонтанное выздоровление — вещь чрезвычайно редкая, и обычно без медицинской помощи человеку становится только хуже.
Первая помощь
В любом случае если кошка укусила или поцарапала, нужно сразу обработать рану. Это снизит риск возникновения осложнений.
Через некоторое время, когда кровь полностью остановится и ранка подсохнет, можно сделать повязку с антибактериальной мазью. Так заживление будет проходить быстрее, и снизится риск повторного травмирования раны. Эффективными считаются:
Важно! Все лекарственные препараты необходимо использовать строго по инструкции, учитывая возраст, противопоказания и другие моменты. Узнайте также — Как избавить котёнка от привычки кусать и царапать своих владельцев.
Когда нужен врач
Как уже было сказано, в некоторых случаях придётся обратиться к врачу. Сигналом к обращению за медицинской помощью станут уже названные симптомы:
Вообще, температура может быть сигналом организма о борьбе с бактериями. Однако если она сопровождается отёком, это всегда плохой знак. Опухоль — сигнал, что организм не справляется с инфекцией (а это могут быть, например, опасные столбняк или пастереллёз), и ему требуется помощь, определить вид которой сможет только медик. Самолечением заниматься нельзя.
Распухшая после укуса кошки рука — тревожный симптом
Помимо этого, не избежать похода к доктору, если затруднена подвижность укушенной конечности. Крайне редко, но бывают случаи, когда животное повреждает зубами сухожилия. В таком случае помочь может только хирург.
Чтобы получить срочную помощь после укуса кошки, если невозможно достать номерок к участковому хирургу или же на дворе ночь, следует обращаться в травматологический пункт.
Даже когда нет никаких негативных симптомов, к врачу нужно идти, если укусивший или поцарапавший кот был бездомным. В этом случае обратиться за помощью нужно немедленно после проведения первичных медицинских мероприятий. Уличные животные всегда являются рассадником всевозможных инфекций, поэтому понадобится прививка от бешенства и, возможно, другие медицинские мероприятия по усмотрению врача. В принципе, домашние животные тоже могут болеть бешенством, если контактируют с другими животными, гуляют на улице, бывают на даче. В особенности нужно бить тревогу, если у кошки течёт слюна или пена изо рта (симптом бешенства) или она укусила безо всякой причины.
Бешеную кошку невозможно вылечить, поэтому питомице нужно делать профилактические прививки заранее
У автора статьи был печальный опыт отёка руки после укусов домашней кошки. Самолечение не принесло результатов, и на четвёртый день пришлось обратиться в травмпункт. Врач обработал рану, сделал укол против столбняка, выписал антибиотики и дал направление на прививку от бешенства. Однако в Городском антирабическом центре, где проводится вакцинация, автора успокоили: так как кошка родилась и выросла дома, не контактируя с другими животными и не бывая на улице, опасности нет. Во всех остальных случаях прививку бы пришлось сделать.
Видео: об укусах домашних животных
Лечение
Как уже было сказано, правильное лечение может подобрать только медик. Самостоятельно себе человек может оказать лишь первую помощь.
Медикаментозная терапия
Кроме необходимых прививок (от бешенства и столбняка), может выписать антибиотики:
Возможны другие варианты; назначение антибиотиков и их дозировка целиком находится в компетенции врача и зависит не только от симптомов, но и от возраста больного, его противопоказаний, сопутствующих болезней. Особенно аккуратно назначают препараты беременным и кормящим женщинам. Сравнительно безопасным для них считается только Цефтриаксон (исключая I триместр беременности).
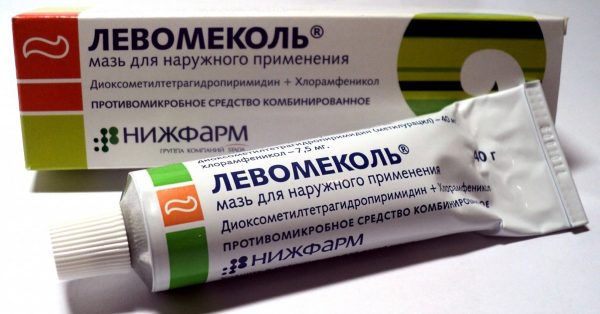
Также для местного лечения нагноения и воспаления может назначить противомикробную мазь, такую как Левомеколь. В случае большого скопления гноя может понадобиться чистка раны, а если были повреждены сосуды или сухожилия — их сшивание.
Левомеколь назначают, если рана инфицирована и начала гноиться
Народные рецепты
Народные рецепты не могут заменить лекарств, и тем более прививок. Однако если укус произошёл вдали от цивилизации, в глухой деревне, где нет никакой возможности обратиться за помощью, стоит попытаться сохранить здоровье хотя бы таким способом. Также можно применять народные методы дополнительно к основному лечению, но предварительно нужно проконсультироваться с лечащим врачом.
Для ускорения заживления ранок и царапин можно смазывать их соком алоэ или прикладывать разрезанные листья
Возможные последствия укусов и царапин
В результате повреждения кошкой мягких тканей, возможно заражение следующими инфекциями:
На когтях и в ротовой полости кошки содержится масса разнообразных микробов
Заразиться ВИЧ-инфекцией через кошачий укус практически невозможно, так как он живёт вне человеческого организма всего 8 секунд. Чтобы гипотетическое заражение произошло, кошка должна укусить до крови инфицированного человека, а потом немедленно укусить здорового, так же повредив его кровеносные сосуды.
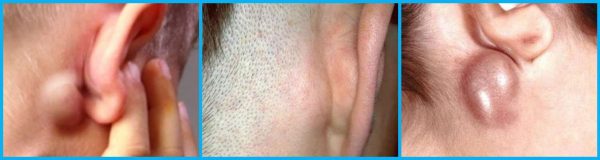
Существует заболевание, которое так и называется: болезнь кошачьих царапин (БКЦ). Его научное название — фелиноз. Заболеванию наиболее подвержены дети, пожилые люди и лица с ослабленным иммунитетом. Заразиться можно как через царапины и укусы, так и через облизывание кошкой повреждённой кожи. Инкубационный период от двух недель до трёх месяцев. Типичные симптомы: отёк, припухлость на месте царапины, её нагноение, а также повышение температуры, слабость, общее болезненное и разбитое состояние. Болезнь всегда сопровождается увеличением лимфатических узлов, иногда отдельные узлы могут нагнаиваться. Бывает атипичная форма, характеризующаяся поражением глаз. Очень редко, но у фелиноза могут развиться осложнения: полиневрит, менингит, энцефалопатия, поражение внутренних органов. Обычно же заболевание заканчивается самоизлечением с возникновением иммунитета. В любом случае, при возникновении симптомов нужно обратиться к врачу, так как похожие проявления могут быть и у смертельно опасных болезней.
Типичный симптом фелиноза — распухшие или нагноившиеся лимфоузлы
Перечисленные заболевания, кроме бешенства, могут переносить и домашние кошки. Так как они являются носителями, симптомов у животных зачастую нет. А стать переносчиками инфекции они могут после укуса блох, которые способны заскочить в квартиру даже с лестничной площадки или же ещё в детстве, от мамы-кошки.
При возникновении какой-либо болезни, всегда сообщайте лечащему врачу о недавних укусах и царапинах кошки. Они могут быть связаны.
Видео: в Прикамье подросток умер после укуса кошки
Профилактика укусов
Здоровые домашние кошки обычно контролируют силу предупреждающих или игривых укусов. Глубокую рану от питомицы можно получить в следующих случаях:
Нужно помнить, что коты — независимые животные, у которых есть свои границы. В отличие от собак они не подчиняются хозяину на сто процентов и могут показывать характер, поэтому во избежание укусов не стоит дразнить кошку, пытаться с ней играть, когда она к этому нерасположена. Особенно это касается сиамских кошек или с примесью сиамской крови. У автора статьи много лет жила тайско-сиамская кошка, которая регулярно совершала довольно-таки сильные укусы, причём не только рук, но и лица, шеи, ног хозяина. Причиной этого могли послужить испуг от громких звуков, обида (например, когда хозяйка отсутствовала много дней) или дурное настроение любимицы, которая с помощью укусов пыталась защититься от приставаний человека и показать, что не расположена играть.
Сиамские красавицы нередко бывают кусачими
Следует внимательно присматривать за маленькими детьми, находящимися в контакте с кошкой. Пытаясь поиграть или потискать пушистика, они могут ненамеренно причинить кошке боль, на что та может отреагировать глубокими укусами и царапинами.
Исходя из вышесказанного, профилактика укусов заключается в правильном поведении с питомицей, которое должно соответствовать ситуации, породе и темпераменту кошки. Также следует прививать кошку от бешенства. Это обязательно делать, если её планируется возить на природу, если питомица гуляет на улице или контактирует с другими животными, которые могут переносить болезнь.
Вышенаписанное актуально и для того, чтобы снизить риск глубоких царапин. Если когти будут слишком длинные, кошка может нанести глубокое повреждение кожи случайно. Поэтому питомице нужна когтеточка. Также можно укорачивать когти у ветеринара; можно делать это и самостоятельно, но процедура ответственная, поэтому желательно поучиться у опытного человека.
Видео: как гладить кота, чтобы избежать царапин
Чтобы избежать серьёзного вреда здоровью после укуса кошки, нужно сразу же оказывать пострадавшему первую помощь и своевременно обращаться к врачу. Также необходимо прививать питомицу от бешенства и учиться с ней правильно взаимодействовать.
БОЛЕЗНЬ КОШАЧЬЕЙ ЦАРАПИНЫ
Несмотря на то что первое клиническое описание болезни кошачьей царапины (БКЦ) было дано R. Debre и соавт. более 50 лет назад, до сих пор вопрос об этиологии этого заболевания остается предметом дискуссий и специальных исследований.
Несмотря на то что первое клиническое описание болезни кошачьей царапины (БКЦ) было дано R. Debre и соавт. более 50 лет назад, до сих пор вопрос об этиологии этого заболевания остается предметом дискуссий и специальных исследований. Поскольку выделить возбудитель от больных не удавалось в течение длительного времени, первоначально предполагалась вирусная или хламидийная этиология заболевания. Первые убедительные сведения об идентификации возбудителя БКЦ были получены только в 1983 г., когда исследователи, используя метод окраски по Warthin-Starry (метод серебрения), обнаружили в ткани пораженных лимфатических узлов у 29 из 34 больных БКЦ мелкие полиморфные грамотрицательные бациллы, которые удалось культивировать лишь в 1988 г. Именно этот микроорганизм первоначально был признан возбудителем БКЦ и получил название Alipia felis.
Тем не менее многочисленные последующие исследования не подтвердили четкой взаимосвязи развития БКЦ с A. felis: в большинстве случаев у больных в пораженных тканях не только не обнаруживался указанный возбудитель, но и в сыворотке крови не выявлялись антитела к нему. Более того, из ткани пораженных лимфоузлов был изолирован еще один возбудитель — Bartonella henselae. Методом ПЦР с применением специфических праймеров к Bartonella spp. и A. felis у больных, у которых кожный тест на БКЦ оказался положительным, было установлено, что в 96% случаев у них обнаруживалась ДНК Bartonella, тогда как ДНК A. felis не выявлялась ни в одном случае (A. Bergmans et al., 1995). Сходные данные, подтверждающие ключевую роль B. henselae в развитии БКЦ, были получены и другими исследователями при использовании непрямой реакции флюоресцирующих антител.
В то же время первоначальный факт обнаружения A. felis в пораженных лимфатических узлах игнорироваться не должен. На сегодняшний день некоторые исследователи допускают, что A. felis способен вызывать заболевание, которое по своей клинической картине может напоминать БКЦ.
Болезнь кошачьей царапины (лимфоретикулез доброкачественный) относится к группе бартонеллезов и характеризуется как нетяжелое самокупирующееся заболевание с развитием одностороннего лимфаденита, регионарного по отношению к месту инокуляции возбудителя, и только в редких случаях возможна диссеминация возбудителя с поражением центральной нервной системы и висцеральных органов.
B. henselae характеризуется как небольшая плеоморфная, грамотрицательная бацилла, весьма требовательная к условиям культивирования (растет только на средах с 5% кровяного агара при температуре от 35 до 37°С, с 5—10% углекислого газа и 40-процентной влажностью). Кроме этого, колонии первичной культуры растут медленно и становятся видимыми только после 9—15 дней роста. При последующем пассаже рост колоний ускоряется. Идентификация выделенного возбудителя проводится с использованием специфических антисывороток, определением профиля жирных кислот клеточной стенки или молекулярно-генетическим методом. С помощью этого метода было идентифицировано два генотипа B. henselae, хотя до сих пор четкой зависимости между генотипами возбудителя и особенностями клинического течения вызываемых ими заболеваний не установлено.
B. henselae на сегодняшний день рассматривается как основной возбудитель БКЦ, однако у 5—15% больных с диагнозом, установленным на основании клинико-эпидемиологических данных, даже с помощью существующих современных методов лабораторной диагностики этиологическое значение B. henselae в развитии заболевания не подтверждается.
Один из необъяснимых парадоксов, связанных с B. henselae: в последние годы установлено, что данный возбудитель ответственен за развитие не только БКЦ, но и некоторых других заболеваний.
БКЦ имеет широкое географическое распространение и встречается практически повсеместно. Основным естественным резервуаром B. henselae являются кошки, инфицированность которых в значительной степени определяет распространенность БКЦ (K. M. Zangwill et al., 1993). По данным некоторых исследователей, у более чем 50% домашних и диких кошек обнаруживается бактериемия, обусловленная B. henselae. В ходе исследования, проведенного в США, установлено, что наиболее высокий процент инфицированности кошек и, соответственно, заболеваемости БКЦ среди людей регистрируется в южных штатах. Большинство исследователей подчеркивают особую роль котят в передаче возбудителя, указывая, что у взрослых кошек редко выявляется бактериемия B. henselae за счет наличия у них специфических антител, свидетельствующих о длительности их инфицирования. Особенностью течения бартонеллеза у кошек является его продолжительность (месяцы, годы) и бессимптомность (даже в случае подтверждаемой бактериемии).
В циркуляции B. henselae среди кошек исключительную роль играют блохи (Ctenocephalides felis). Экспериментальным путем было установлено, что при отсутствии блох инфицирования здоровых кошек не происходит.
B. henselae обнаруживается в кишечнике блох и их испражнениях в течение 9 дней после инфицирования, что свидетельствует о его репликации и персистенции в организме блох. Кроме этого, экспериментально была установлена возможность инфицирования кошек путем внутрикожной инокуляции инфицированных испражнений блох, в то же время оральное введение кошкам инфицированных блох и их испражнений к сероконверсии не приводило. Роль блох в передаче возбудителя от кошек к человеку в настоящее время категорически не отрицается. В последние годы исследователями в США и Италии (Y. O. Sanogo et al., 2003) молекулярно-генетическими методами было продемонстрировано, что ДНК B. henselae может обнаруживаться в иксодовых клещах, хотя их роль в качестве вектора передачи возбудителя БКЦ по-прежнему не изучена.
«Травматический» контакт с кошками (царапины, укусы) весьма характерен для БКЦ и отмечается более чем у 90% заболевших. Установлено, что «резервуаром» B. henselae могут быть и собаки, однако достоверно подтвержденных случаев заражения от них людей пока не описано.
Эпидемиологические исследования показывают, что в сыворотке крови около 20% владельцев кошек и 3–4% общей популяции людей обнаруживаются антитела к B. henselae. Семейные случаи заболевания БКЦ не столь типичны и регистрируются менее чем у 5% пациентов. Хотя БКЦ может развиваться в любом возрасте, чаще заболевают молодые люди (до 18 лет).
Передача возбудителя БКЦ реализуется главным образом контактным путем через царапины, укусы или слюну инфицированных кошек. Подъем заболеваемости, как правило, отмечается с конца лета, что объясняется особенностями жизненного цикла у кошек и блох.
Поскольку возбудитель БКЦ был идентифицирован относительно недавно, многие аспекты, касающиеся патогенеза заболевания, до сих пор недостаточно изучены. Характер развивающегося инфекционного процесса, обусловленного действием B. henselae, в значительной степени зависит от иммунного статуса человека: в тех случаях, когда заболевание развивается у иммунокомпетентных пациентов, диссеминация возбудителя отсутствует, и процесс преимущественно ограничивается локальными или регионарными поражениями. В частности, БКЦ в большинстве случаев проявляется развитием регионарной лимфаденопатии. Поражение висцеральных органов описано только в отдельных случаях (Dunn et al., 1997), а бактериемия у иммунокомпетентных пациентов регистрируется исключительно редко (Slater et al., 1990). Напротив, у иммунокомпрометированных пациентов для инфекции B. henselae типично развитие бактериемии и других системных поражений, включая бациллярный ангиоматоз и бациллярный пелиозный гепатит, а у лиц с врожденными и приобретенными аномалиями клапанов сердца — эндокардит (Raoult et al., 1996).
Гистологические изменения в пораженных лимфатических узлах характеризуются пролиферацией гистиоцитов и B-лимфоцитов, приводящей к образованию гранулем с последующей нейтрофильной инфильтрацией и развитием центрального или звездчатого некроза.
Хотя B. henselae и считается одним из наиболее вероятных возбудителей БКЦ, тем не менее, согласно современным наблюдениям, данный возбудитель ответственен за развитие ряда других патологических состояний человека (табл. 1). При этом иммунный статус больных рассматривается как ключевой фактор, определяющий характер формирующегося заболевания, хотя известны случаи, когда даже у лиц с ВИЧ-инфекцией в стадии СПИДа БКЦ протекала в типичной форме.
 |
| Таблица 1. Заболевания человека, вызываемые B. henselae |
Инкубационный период у больных с БКЦ может варьировать в достаточно широких пределах — от 3 до 20 дней и более, составляя в среднем 1–2 нед. Хотя общепринятой клинической классификации БКЦ нет, чаще всего выделяют типичную и атипичные формы заболевания (табл. 2), что определяется по доминирующему в клинической картине болезни синдромокомплексу.
В типичных случаях БКЦ проявляется развитием первичного аффекта и регионарного (к месту входных ворот инфекции) лимфаденита. Локализация первичного аффекта определяется местом первичной инокуляции возбудителя, а именно местом нанесения кошкой царапин и укусов. По истечении нескольких дней (от 3 до 10), когда нанесенные кошкой повреждения кожи уже заживают, в месте входных ворот формируется папула, которая, как правило, трансформируется в везикулу и далее в пустулу, а после вскрытия — в язвочку, покрытую корочкой. В некоторых случаях пустула может подсыхать без образования язвочки. В диаметре размер формирующейся папулы, как правило, составляет от 1–2 до 5 мм. Частота выявления первичного аффекта у больных БКЦ, по данным различных исследователей, может колебаться от 25 до 94%. Кожные проявления сохраняются в течение 1—3 нед и спонтанно разрешаются.
Регионарный лимфаденит является одним из наиболее постоянных и характерных клинических признаков БКЦ (табл. 3) и сохраняется в течение длительного времени: от 7 до 60 дней, а в отдельных случаях до 1 года и даже 3 лет. В большинстве случаев лимфаденит разрешается в течение 1—4 мес. Нередко он оказывается практически единственным проявлением БКЦ. В большинстве случаев (85%) у больных выявляются одиночные лимфатические узлы, реже множественные, в границах одной анатомической области. Несмотря на то что у больных регистрируется увеличение лимфатических узлов, осуществляющих дренаж места первичной инокуляции возбудителя, развитие лимфангоита не характерно для БКЦ. У 1/3 пациентов могут определяться увеличенные лимфатические узлы разных анатомических областей, хотя генерализованная лимфаденопатия встречается достаточно редко. Размером увеличенные лимфатические узлы чаще бывают от 1 до 5 см, в некоторых случаях до 8—10 см. При пальпации лимфатические узлы умеренно болезненные. Хотя они и не спаяны с окружающими тканями, нередко определяется гиперемия кожных покровов над ними. В 10—50% случаев у больных БКЦ развивается нагноение пораженных лимфатических узлов с образованием густого желто-зеленого гноя. В отдельных случаях при посеве гноя на питательные среды удается получить рост стафилококков и другой флоры, хотя роль условно-патогенной флоры (суперинфекция) в нагноении пораженных лимфатических узлов пока не установлена.
Общее состояние больных в большинстве случаев остается удовлетворительным. Только в трети случаев у больных отмечается повышение температуры тела свыше 38,3°С, которое сохраняется около недели и лишь иногда может затягиваться до месяца и более. Среди других клинических проявлений БКЦ могут отмечаться: слабость и недомогание (30%), головная боль (14%), тошнота и рвота (15%), спленомегалия (11%). В случае длительного течения заболевания у больных может наблюдаться потеря веса. Нередко заболевание приобретает волнообразное течение.
Поражение глаз (глазной вариант) при БКЦ регистрируется в том случае, когда местом инокуляции возбудителя служит слизистая оболочка глаз. Клинические проявления заболевания в этом случае будут включать развитие одностороннего поражения в виде язвенно-гранулематозного конъюнктивита, отека век и преаурикулярной лимфаденопатии (синдром Парино). Одновременно у больных могут определяться умеренно увеличенные и болезненные околоушные и шейные лимфатические узлы. К числу других глазных проявлений БКЦ относятся нейроретинит, неврит зрительного нерва и папиллит. Для нейроретинита типично одностороннее острое нарушение остроты зрения, развивающееся на фоне умеренно выраженных явлений интоксикации. При осмотре глазного дна могут выявляться геморрагии, множественные дискретные повреждения, ватоподобные образования, отек и экссудация соска зрительного нерва (симптом «макулярной звезды») (J. B. Reed et al., 1998).
Поражение нервной системы (неврологический вариант) у больных БКЦ выявляется редко (
2% случаев), хотя диапазон клинических проявлений весьма разнообразен: у больных могут выявляться радикулиты, полиневриты, миелит, энцефалопатия, энцефалит, менингит и церебральная атаксия. Характерным признаком поражения нервной системы при БКЦ является то, что они развиваются спустя 1—6 нед (чаще 2–3 нед) от момента появления лимфаденопатии. Для развития энцефалита и менингита типично внезапно возникающее ухудшение состояния больного, сопровождающееся лихорадкой, головной болью, спутанностью сознания и дезориентацией. В некоторых случаях состояние может прогрессивно ухудшаться, вплоть до развития комы. В ликворе у таких больных определяется мононуклеарный плеоцитоз. Только в отдельных случаях у больных после перенесенного энцефалита могут отмечаться резидуальные явления.
Некоторые авторы (P. M. Delahoussaye, B. M. Osborne, 1990), указывая на возможность поражения печени и селезенки при БКЦ, выделяют висцеральный вариант заболевания, для которого характерны длительная волнообразная лихорадка, увеличение размеров печени и селезенки, повышение в сыворотке крови уровней аминотрансфераз, с определением при УЗИ и компьютерной томографии множественных, диффузных, гипоэхогенных дефектов. Довольно часто у таких больных отмечается генерализованная лимфаденопатия.
Кроме этого, в более редких случаях у больных БКЦ могут выявляться абсцесс селезенки, плеврит, эндокардит, пневмония, узловатая эритема, тромбоцитопеническая пурпура, остеомиелит (B. Dzelalija et al., 2001, C. V. Hulzebos et al., 1999).
В типичных случаях первичная диагностика БКЦ не представляет больших сложностей, поскольку основывается на характерных клинико-эпидемиологических данных (табл. 4).
Определенные сложности имеются при лабораторной верификации диагноза, что связано с отсутствием соответствующей лабораторной базы. В зарубежной практике длительное время в качестве основного диагностического критерия БКЦ использовался кожный тест, в котором в качестве аллергена применялся термоинактивированный пунктат, полученный из лимфоузлов больных с установленным (в соответствии с принятыми критериями) диагнозом БКЦ. По данным многих авторов, результативность такого теста достигала 95—98%, однако из-за риска передачи гемоконтактных инфекций использование данного теста ограничено, а кожного теста с использованием очищенных антигенов B. henselae пока не описано.
Микробиологические исследования в широкой практике не применяются ввиду длительности (от 2 до 6 нед) и сложности проведения анализа.
Достаточно информативным способом установления диагноза является биопсия папул и/или пораженных лимфатических узлов с последующим гистологическим исследованием (окрашивание срезов гематоксилин-эозином и серебром — метод Warthin-Starry), позволяющим выявить характерные гистологические признаки поражения и скопление мелких плеоморфных бактерий.
В последние годы большое внимание уделяется разработке специфических иммунологических (ИФА) и молекулярно-генетических (идентификация гена 16S рибосомальной РНК B. henselae) методов обнаружения возбудителя БКЦ в биопсийном материале больного, хотя пока для широкой практики они по-прежнему недоступны.
Дифференциальный диагноз необходимо проводить с заболеваниями, сопровождающимися развитием лимфаденопатии (табл. 5).
Несмотря на то что в редких случаях отмечаются варианты тяжелого течения БКЦ, у иммунокомпетентных лиц прогноз заболевания благоприятный. Повторных случаев и летальных исходов не описано.
Многочисленные клинические наблюдения показывают, что в большинстве случаев БКЦ протекает как самокупирующаяся инфекция, и применение антибактериальной терапии не оказывает существенного влияния на ее течение. Традиционные рекомендации по применению эритромицина (эритромицин-тева, зинерит) и доксициклина (юнидокс солютаб, медомицин, вибрамицин, тетрадокс) основаны на эффективности этих препаратов у больных с ВИЧ-инфекцией при развитии бациллярного ангиоматоза, вызываемого Bartonella quintana, тогда как у больных БКЦ терапевтическая эффективность указанных препаратов не подтверждена ни в одном исследовании. Весьма противоречивыми остаются данные по соответствию чувствительности in vitro возбудителя БКЦ к антибактериальным препаратам и их клинической эффективности. Единственным антибактериальным препаратом, клиническая эффективность которого была установлена в ходе рандомизированного плацебо-контролируемого исследования, является азитромицин (сумамед, хемомицин, азивок, сумазид), назначаемый в течение 5—10 дней. В неконтролируемых исследованиях (A. M. Margileth, 1992) из 18 антимикробных препаратов клиническая эффективность была установлена только при применении рифампицина (бенемицин, р-цин), ципрофлоксацина (ципросан, цифран, ципрова), гентамицина (гентамицин К, гентамицина сульфат) и триметопримсульфаметоксазола (бактрим, септрин). Антибактериальные препараты при БКЦ следует применять у иммунокомпрометированных лиц и при тяжелом течении заболевания, сопровождающегося поражением нервной системы и висцеральных органов.
В случае выявления флуктуации в пораженном лимфатическом узле требуется его пункция и аспирация гноя, что ускоряет последующий процесс склерозирования и рубцевания ткани лимфатического узла и влияет в конечном итоге на выздоровление пациента.
По вопросам литературы обращайтесь в редакцию.
В. А. Малов, доктор медицинских наук, профессор
А. Н. Горобченко, кандидат медицинских наук, доцент
ММА им. И. М. Сеченова, Москва