Десять золотых правил, позволяющих сохранить почки здоровыми
Нефрология – это область медицины, которая изучает функции и болезни почек. Несколько лет назад нефрология была Золушкой внутренней медицины, а сейчас играет огромную роль в современном мире.
Значительный прогресс в развитии нефрологии во второй половине 20 века произошел благодаря успешному применению для исследования патологии почек биохимических, иммунологических, генетических методов, а также биопсии почек, что позволило изучить, в том числе и в динамике, функционально-структурные особенности патологически измененной деятельности нефрона. Начало использования таких методов исследования, как сцинтиграфия, ангиография и др., позволяет проводить количественную оценку кровообращения в почках в целом, а также на уровне микроциркулярных регионарных нарушений, а также отдельных функций почек. Методы гемодиализа и трансплантации почек, новые подходы к диетотерапии больных с почечной недостаточностью привели к важному теоретическому и практическому достижению, а именно возможности сохранения жизни больных на период острого прекращения деятельности почек, а также находящихся в терминальной стадии хронической почечной недостаточности.
На рубеже 20 и 21 веков мировое сообщество столкнулось с глобальной проблемой, имеющей не только медицинское, но и огромное социально-экономическое значение – это пандемия хронических болезней. Сахарный диабет, хронические заболевания сердца, легких, почек, а также их различные сочетания отмечаются у каждого второго жителя планеты. Очевидно, что преодолеть эти негативные тенденции можно только путем своевременной диагностики, раннего назначения патогенетического протективного лечения, и конечно, широких и эффективных профилактических мероприятий.
Хроническая болезнь почек (ХБП) — это понятие, объединяющее всех больных с сохраняющимися в течение трех и более месяцев признаками повреждения почек по данным лабораторных и инструментальных исследований и/или снижением фильтрационной функции почек. Профилактика ХБП состоит в максимально возможном устранении факторов риска.
Десять золотых правил, позволяющих сохранить почки здоровыми:
1.Не злоупотреблять солью и мясной пищей. Максимально ограничить употребление консервов, пищевых концентратов, продуктов быстрого приготовления.
2.Контролировать вес. Не допускать избыточного веса и не сбрасывать его резко. Больше употреблять овощей и фруктов, ограничить в употреблении высококалорийные продукты.
3.Пить больше жидкости. Необходимо пить 2-3 литра, особенно в жаркое время года: пресную воду, зеленый чай, натуральные морсы, компоты, фиточаи.
4.Не курить, не злоупотреблять алкоголем.
5.Регулярно заниматься физкультурой. Для почек это не менее важно чем для сердца! — по возможности 15-30 минут в день или по часу 3 раза в неделю. Больше надо двигаться, можно просто ходить пешком, по возможности не пользоваться лифтом и т.д.
6.Не злоупотреблять обезболивающими средствами. Отказаться или ограничить прием до 1-2 таблеток в месяц, не принимать самостоятельно без назначения врача мочегонных препаратов, не заниматься самолечением и не увлекаться пищевыми добавками.
7.Защищать себя от контактов с органическими растворителями и тяжелыми металлами. При работе с инсектицидами и фунгицидами на производстве и в быту (при ремонте, обслуживании автомашины, работе на приусадебном участке и т.д.), пользоваться защитными средствами.
8.Не злоупотреблять пребыванием на солнце и не допускать переохлаждения поясничной области и органов таза, ног.
9.Контролировать артериальное давление, уровень глюкозы и холестерина крови.
10.Регулярно проходить медицинское обследование, позволяющее оценить состояние почек (общий анализ мочи, креатинин крови, ультразвуковое обследование раз в год).
Жизнь при хронической почечной недостаточности
Как живут люди с хронической почечной недостаточностью? Если болезнь не на терминальной стадии, то пациенты проходят консервативное лечение. Стадию определяют по скорости клубочковой фильтрации (СКФ). При терминальной 5-й стадии она ниже 15 мл/мин/1,73м² — здесь уже требуется диализ или трансплантация почки. Хронической считают почечную недостаточность с 3-ей по 5-ю стадии — СКФ ниже 60 мл/мин/1,73м². На любой из них пациент должен вести особый образ жизни: соблюдать диету и ряд рекомендаций, назначаемых врачом.
В чем особенности жизни при ХПН и что делать
При хронической недостаточности почки перестают нормально выполнять свою функцию — выведение продуктов обмена с мочой. В результате они копятся в организме человека. В первую очередь это мочевина и креатинин. Именно по уровню последнего оценивают функцию почек. Высокий креатинин — это нарушение функции почек. Поэтому при ХПН важно регулярно сдавать анализы для проверки уровня этого продукта распада. Чтобы он не повышался, необходимо следовать ряду правил.
Избегать тяжелой физической нагрузки
Она повышает уровень креатинина. Это обусловлено тем, что данное вещество — конечный продукт креатин-фосфатной реакции в мышцах при их энергетическом обмене, работе и возникновении травм. Отсюда высокая физическая нагрузка — это высокий уровень креатинина, с которым и без того не работающие почки не могут справиться.
Ограничить белковые продукты
При хронической почечной недостаточности в диете ограничивают белок: при СФК ниже 50 мл/мин — до 30-40 г/сут., ниже 20 мл/мин — до 20-24 г/сут. Это необходимо, чтобы уменьшить нагрузку на почки. В то же время с началом диализа количество белка увеличивают до 1,1-1,5 г/кг/сут. Все потому, что в процессе диализа вымывается много важных компонентов, и белок на состояние почек влияет уже не так сильно.
Употреблять достаточно углеводов и жиров
Вместо белка в рационе должно быть достаточное количество углеводов и жиров. Основу рациона составляют сложные углеводы, которые не повышают глюкозу и медленно всасываются, и ненасыщенные жиры, полезные для сердца и сосудов.
Соблюдать калорийность рациона
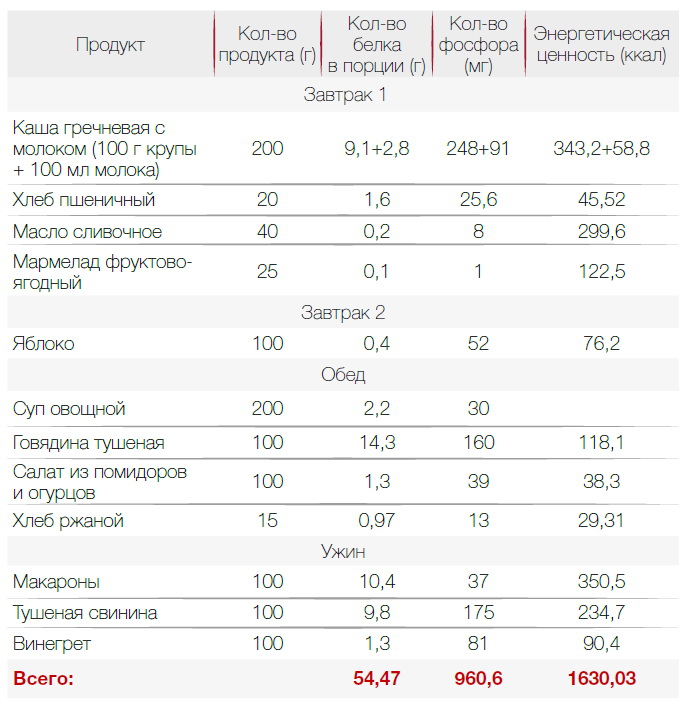
В диете при хронической почечной недостаточности важна калорийность. Она должна быть высокой — около 3000 ккал для восполнения всех витаминов и минералов. Диета назначается индивидуально, поэтому 3000 ккал — ориентировочное число. Пример меню с учетом требований приведен ниже.
Контролировать поступление микроэлементов и воды
Поскольку почки плохо работают, они не выводят калий, а от его избытка нарушается работа сердца. Поэтому количество калия, поступающего с пищей, нужно контролировать. Он содержится в картофеле и других овощах. Чтобы снизить количество калия, эти овощи перед приготовлением нужно порезать и замочить на 6-10 часов, причем как можно чаще воду менять.
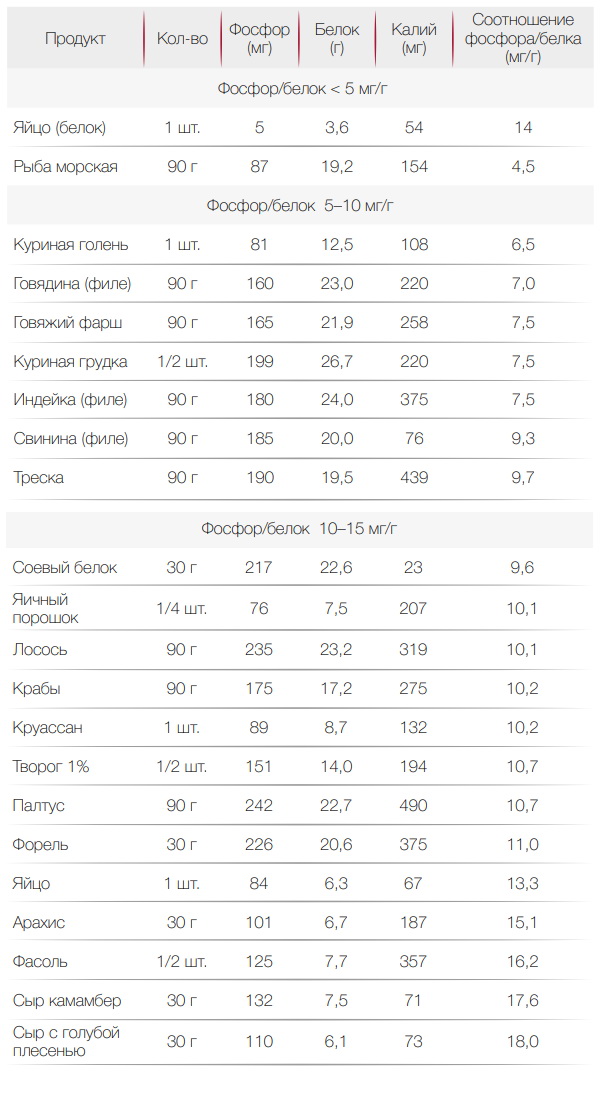
Еще необходимо ограничить поступление фосфора. При ХПН он может привести к поражению костей и сердца. Фосфор содержится в белковой пище. В растительной тоже есть, но из нее фосфор усваивается хуже. Также его количество снижается при термической обработке пищи. Выбирая продукты, стоит обращать внимание на те, что имеют низкий фосфорно-белковый индекс — ниже 20 мг/г. Примеры продуктов питания при почечной недостаточности с таким индексом приведены в таблице.
Другое важное правило питания при ХПН — следить за питьевым режимом. При выраженных отеках приходится уменьшить количество выпиваемой воды. В таком случае нужно ежедневно в одно время, после опорожнения мочевого пузыря и кишечника взвешиваться. Если вес резко увеличился — значит произошла задержка жидкости. При ограничениях количества воды можно рассасывать кусочек льда, а с сухостью во рту поможет справиться полоскание, жевательная резинка, леденцы или долька лимона.
Контролировать артериальное давление
Кровяное давление нужно контролировать, оно должны быть на уровне не выше 130/80, максимальные показатели — 140/90. Для этого на диете при ХПН количество соли в день ограничивается 2-3 г в сутки. При развитии выраженной гипертензии необходимо перейти на бессолевую диету.
Чтобы уменьшить количество соли в сутки, можно следовать таким советам:
Полезные советы для пациентов с ХПН
Образ жизни пациента с хронической почечной недостаточностью действительно полон ограничений, но это помогает долгое время поддерживать организм в нормальном состоянии. Специалисты рекомендуют вести дневник питания, внося в него все употребляемые продукты. Этот дневник в дальнейшем может быть полезен и для врача, который сможет скорректировать рацион, если состояние вдруг ухудшилось.
На кухне под рукой всегда стоит держать таблицы с содержанием в продуктах всех микро- и макроэлементов и их энергетической ценности. Для более точных расчетов рациона нужно иметь кухонные весы. Все это поможет предотвратить повышение креатинина и ухудшение работы почек.
Всегда нужно учитывать, что приведенные советы носят общий характер. Для получения точных рекомендаций необходимо обратиться к врачу. В Государственном центре урологии вы можете получить помощь по полису ОМС. Диагностика и лечение будут для вас бесплатными. Просто запишитесь на прием в онлайн-форме или по контактному номеру клиники.
Как дольше сохранить здоровье почек. Интервью нефролога Надежды Веселковой
Всемирный день почки отмечается ежегодно, начиная с 2006 года. В этот день стартует глобальная информационно-просветительская кампания, направленная на повышение осведомленности населения о важности почек.
Каждый год всемирный день почки посвящен какой-то определенной тематике. Тема этого года «Здоровые почки всем и везде-достойная жизнь с заболеваниями почек».
Что это означает на практике рассказывает заведующая нефрологическим отделением ГБУЗС «Городская больница №1 им. Н. И. Пирогова», главный внештатный нефролог Департамента здравоохранения Надежда Веселкова.

В России этот показатель от 10% до 12%, то есть более 15 млн россиян имеют те или иные заболевания почек. Лечение хронической болезни почек дорогостоящее.
Диализ стоит от 1 до 1,5 млн рублей, в том числе в Севастополе. Ежегодно РФ тратит на данный вид лечения порядка 45-65 млрд рублей.
Для пациентов по ОМС это делается бесплатно – за счет бюджетных средств.
Какая сегодня ситуация с заболеванием почек в Севастополе?
В Севастополе в 2020 году впервые выявлены заболевания мочеполовой системы у 6460 человек.
Прирост на заместительную почечную терапию по Севастополю составляет 40-45 человек в год.
То есть мы находимся на уровне федеральных городов по обеспечению этим видом помощи.
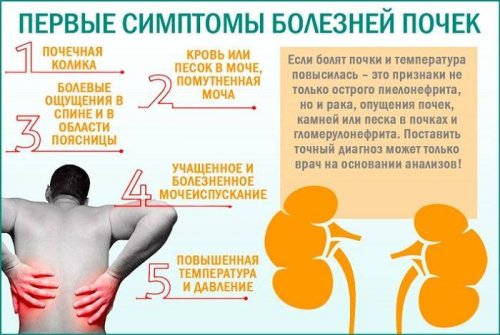
Заболевания почек называют «тихими убийцами», поскольку заболевание почек длительно протекает бессимптомно.
Часто люди обращаются к врачу на поздних стадиях, когда уже 50% функций почек вышло из строя. У больных появляются тошнота, могут быть отеки, повышение давления, но эти симптомы бывают и при других заболеваниях, поэтому нужно обратиться к участковому врачу и пройти обследование для уточнения диагноза.
они не только выделяют воду и шлаки,
они участвует в поддержании артериального давления, вырабатывая специальные гормоны,
участвуют в синтезе гемоглобина,
в поддержании кислотно-щелочном равновесии и кальциево-фосфорного обмена, потому что у людей с грубой патологией почек страдают кости скелета.
При длительном употреблении этих препаратов возникает токсическая нефропатия и хроническая почечная недостаточность.
Увеличилось количество почечных осложнении при ВИЧ инфекциях и хронических гепатитах, ревматологических заболеваниях, заболеваниях крови и других.
Поэтому всемирный день почек направлен на направлен на повышение осведомленности населения о патологиях этих органов, чтобы люди вовремя проверялись, проходили диспансерный учет, особенно имеющих любые хронические заболевания, даже несмотря на хорошее самочувствие.
Как в Севастополе организован процесс лечение почек?
Если у человека острая ситуация – поднялась температура или появилась кровь в моче или еще какие-либо симптомы, он вызывает скорую помощь, которая привозит его в больницу.
Телефон скорой медицинской помощи в Севастополе 103 или 112.
С мобильного и стационарного телефона. Звонок бесплатный.
Кроме того, патологию почек могут выявить при диспансерных осмотрах, контроле анализов после перенесенных вирусных инфекциях или других заболеваниях.
При подозрении на патологию почек после обследования у терапевта, пациенты направляются на консультацию к нефрологу, который назначает им или амбулаторное лечение, или направляет для уточнения диагноза и лечения в стационар.
Врач объясняет больному диету, образ жизни, который пациент должен вести, предупреждает при повышении каких показателей он должен обязательно взять направление на стационар.
Те больные, которые наблюдаются и периодически лечатся, отодвигают свою терминальную стадию почечной недостаточности иногда на годы. А те больные, которые не соблюдают ни режим, ни диету, довольно быстро переходят на терминальную стадию и направляются на заместительную почечную терапию.
В связи с новой коронавирусной инфекцией увеличилось ли количество пациентов с болезнями почек?
К нам поступали больные из стационаров после COVID-19, перенесших острую почечную недостаточность на долечивание, которая, к счастью, обратима.
Однако у таких больных заболевание может перейти в хроническую форму значительно чаще, чем у людей, которые не болели COVID-19, так как у них снижен иммунитет.
Согласно рекомендациям ведущих специалистов по нефрологии, пациенты с заболеваниями почек любой этиологии, входят в группу риска по коронавирусу и должны пройти вакцинацию, если у них нет других противопоказаний, например, аллергии. Риск заболевания и смертность у этой группы больных в 20 раз выше, чем у здоровых людей.
Можно ли нормально жить с заболеванием почек и как организовать свою жизнь с таким заболеванием?
Есть 10 золотых правил, позволяющих сохранить или продлить жизнь почек:
Не злоупотреблять солью и мясной пищей, потому что продукты распада именно белкового обмена хуже всего выделяются почками и отравляют организм, если уже имеется почечная патология.
Необходимо употреблять достаточное количество жидкости. Но здесь подход индивидуальный: если у человека нет отеков, нет высокой гипертонии, он может употреблять до 1,5-2 литров жидкости. Если человек страдает гипертонией или склонность к отекам, то жидкость ограничивается до 1-1,5 литров (с учетом приема всех видов жидкости (суп, чай, фрукты и др.)
Исключить алкоголь и курение.
Занятие посильной физической нагрузкой, в частности, ходьбой, купанием в море. Когда человек двигается, улучшается обмен веществ и выделение шлаков. При этом надо избегать чрезмерных нагрузок.
Не злоупотреблять обезболивающими средствами, которые, как я говорила ранее, влияют на почки.
Защищать себя от контакта с токсическими веществами.
Регулярно проходить медицинское обследование. Обязательно определять уровень креатинина, мочевины, делать общий анализ мочи и крови, УЗИ органов мочевыделения.
Контролировать артериальное давление, уровень глюкозы и холестерина. Если есть отклонения от нормы, их надо корректировать.
Не злоупотреблять пребыванием на солнце и не допускать переохлаждения поясничной области, органов таза и ног.
Лечебное питание при заболеваниях почек
Заболевания приводят к ухудшению функциональности почек и мочевыводящих путей, что симптоматически проявляется снижением аппетита, жаждой, отечностью ног, гипертонией. В организме накапливаются продукты обмена, нарушается метаболизм. Нормализировать его возможно с помощью диеты, поэтому она является важной частью основной терапии.
ОСНОВНЫЕ ПРИНЦИПЫ
Строгая диета или стол №7 назначается пациентам с хронической почечной недостаточностью, нефротическим синдромом или гломерулонефритом. При остальных патологиях излишнего ограничения питания не требуется. Достаточно лишь уменьшить употребление соли, пряностей, острых приправ и обязательно исключить спиртное.
Основными принципами правильного питания при заболеваниях этой сферы является ограничение потребления белка, соли, снижение калорийности блюд. Необходимо также устраивать разгрузочные дни.
ОГРАНИЧЕНИЕ БЕЛКА
Обмен белков в организме заканчивается образованием азотистых шлаков. Пораженные болезнью почки не справляются с его выведением, поэтому вещества в избытке скапливаются в крови. Вместе с тем, белок является необходимым строительным материалом для клеток, и полностью исключить его из рациона нельзя. Поэтому употребление белка следует именно ограничить, а не прекратить. Для этого пациентам рекомендуется выбирать мясо и рыбу сортов с наименьшим содержанием жира. Желательно их готовить без масла, избегая жарки на сковороде. Разрешены яйца кур.
Пациентам с хронической почечной недостаточностью ежедневно разрешается употреблять 20-50 грамм белка. Этот показатель зависит от выраженности заболевания и массы тела пациента.
В ряде случаев белки исключаются полностью. Но продолжительность безбелковой диеты не должна превышать 1-2 недель. Из-за резкого отказа от белковой пищи самочувствие может значительно ухудшиться.
При небольших отклонениях в работе почек этот вид питания не назначают. Сохранить баланс помогут разгрузочные дни с интервалом один-два раза в неделю.
ОГРАНИЧЕНИЕ СОЛИ
Употребление соли уменьшают в том случае, если в связи с основным почечным заболеванием наблюдаются также отеки и гипертония. Принцип заключается в том, что при приготовлении продукты не солят. Лишь после того, как еда готова, ее немного подсаливают. Суточная норма составляет 2-3 грамма в день (половина чайной ложки).
При составлении меню нужно помнить, что в полуфабрикатах и готовых изделиях фабричного производства присутствует соль, причем в значительных дозах. К этой категории относится даже хлеб. Если вы не найдете место, где продают выпечку без соли, то стоит научиться печь его самостоятельно. Конечно, повышенное содержание соли характерно для мясных полуфабрикатов, копченостей, домашней засолки, консервов, твердого сыра, малосольной рыбы. Также запрещено пить воду с высокой степенью минерализации.
В бессолевой диете есть свои положительные стороны – можно гораздо лучше почувствовать вкус, особенно это относится к сырым овощам.
ЗАПРЕЩЕННЫЕ И РАЗРЕШЕННЫЕ ПРОДУКТЫ
Лечебное питание предполагает также исключение еды, в которой содержится много фосфора и калия. Это творог, сухофрукты и бананы, орехи, а также субпродукты: потроха, печень, и др.
РАЗГРУЗОЧНЫЕ ДНИ
Дни разгрузки при наличии почечных патологий нужно устраивать регулярно и систематично. Принцип прост – в течение дня нужно кушать один тип продуктов. Рекомендованы дни, когда следует ограничить себя ягодами и фруктами, или арбузами, овощами, соками, овсянкой.
Разрешается съесть за сутки до 1,5 кг, при этом пищу делят на 5 подходов к столу. Овощи можно кушать сырыми, а также приготовить без зажарки. Салат из свежих овощей можно заправить маслом или сметаной с низким процентом жирности. Очень эффективен разгрузочный огуречный день.
ПИТАНИЕ ПРИ МОЧЕКАМЕННОЙ БОЛЕЗНИ
Диета зависит от химического состава камней. Если при диагностике обнаружены оксалаты, то категорически запрещены щавель, салат, шпинат и другая листовая зелень. Нельзя употреблять кофе, шоколад, какао. Обязательно исключают продукты, богатые аскорбиновой кислотой: черная смородина, редис, цитрусы. Рекомендуется увеличить употребление витамина В6, который содержится в черном хлебе, гречке, овсянке. Для пациентов будут очень полезны цветная капуста, тыква, фасоль, чернослив, баклажаны.
В том случае, если при диагностике находят ураты, нужно употреблять продукты, ощелащивающие мочу. Полезны каши, мед, сухофрукты, картофель. Под запретом – мясо и рыба, потроха, полуфабрикаты и готовые консервы.
По противоположному принципу строится питание при обнаружении фосфатных камней. Для закисления мочи требуется питаться мясом и рыбой, при этом полностью исключить молоко и кисломолочные продукты, соки, компоты и супы из овощей.
Продолжительность диеты не должна быть дольше 1 месяца. Это связано с тем, что питание по одной и той же схеме может спровоцировать образование камней иного типа.
Подобрать правильный рацион питания и проконтролировать его эффективность поможет врач-нефролог.
Запишитесь на прием, позвонив по номеру телефона Воронежа +7 (473) 373-03-03 или онлайн.
Топ-10 препаратов для лечения почек
Чем лечить почки: уросептики, цитраты и средства при хронической почечной недостаточности.
Содержание
Почки – важнейший парный орган в организме человека. Почки перекачивают кровь, очищая ее от токсинов, поддерживают правильный кислотно-щелочной баланс, реабсорбируют аминокислоты, глюкозу и воду. И это – далеко не полный список функций почек.
Если в работе почек появляются нарушения, возможно развитие заболеваний, которые потом очень непросто лечить. Лечить почки должен врач-нефролог или уролог, который подберет правильную схему терапии после обследования и анализов. Причем к заболеваниям почек нужен комплексный подход: обычно назначает несколько препаратов, воздействующих как на причины проблемы, так и на симптоматику, а также восстанавливающих функции почек.
Причины заболевания почек
Чаще болезни почек и мочеполовой системы диагностируют у женщин, нежели у мужчин. Чтобы выбрать лекарство для почек, должен учитывать общее состояние пациента, иметь точный диагноз и уровень прогрессирования заболевания.
Существует масса внешних и внутренних причин заболеваний почек. Специалисты выделяют такие группы:
Самые распространенные заболевания почек
Самые популярные препараты для лечения почек
Мы составили список эффективных препаратов для лечения почек. Это уросептики, цитраты и лекарства, назначаемые при хронической почечной недостаточности. Любой из представленных ниже препаратов должен назначать исключительно врач.
Уросептики
Уросептики – это большая группа средств для лечения заболеваний почек. Такие препараты обладают мощным антимикробным и антисептическим эффектом. Обычно их назначают при заболеваниях мочевыделительной системы, вызванных воспалениями.
Фурамаг
Урологи часто назначают этот препарат для длительного применения (в том числе и детям). «Фурамаг» эффективен при наличии стрептококка, стафилококка, сальмонеллы, кишечной палочки, шигеллы, клебсиеллы, энтеробактера. Препарат останавливает рост патогенной микрофлоры или полностью ее уничтожает (все зависит от концентрации препарата). Назначают «Фурамаг» практически при всех острых и хронических урогенитальных инфекциях, а также для профилактики перед хирургическими вмешательствами. Показания: острый цистит, уретрит, пиелонефрит, гинекологические инфекции, инфекции кожи и ожоги. Микробная резистентность к препарату развивается медленно, его можно назначать детям от 3 лет, запивать таблетки нужно достаточным количеством воды. Среди побочных эффектов: сыпь на коже, тошнота, головная боль.
Фурамаг
Олайнский ХФЗ, Латвия
Инфекции, вызванные чувствительными к фуразидину микроорганизмами: — урогенитальные инфекции (острые циститы, уретриты, пиелонефриты); — гинекологические инфекции; — инфекции кожи и мягких тканей; — тяжелые инфицированные ожоги; — с профилактической целью при урологических операциях (в т.ч. цистоскопии, катетеризации).