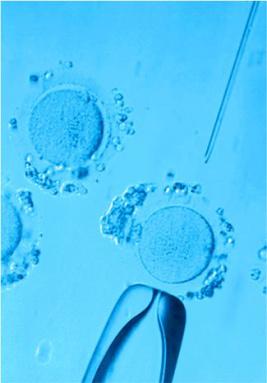
Под микроскопом эмбриолога. Эмбриологический этап в процедуре ЭКО.
Кто такой эмбриолог
Знакомьтесь – эмбриологи. Редкие и уникальные кадры, биологи по образованию. Именно они работают над тем, чтобы «чудо» случилось – оплодотворение и зарождение эмбрионов. Это они оценивают качество эмбрионов и принимают решение: из какого эмбриона получится ваш малыш. Это высококвалифицированные специалисты, которые не только работают день и ночь, но и постоянно учатся, перенимая новые тенденции в науке.
Как развивается эмбрион
В первый день после пункции яйцеклетка превращается в зиготу. Возможно, многие помнят этот термин из школьной биологии. На этом этапе мы видим двойной набор хромосом – 23 хромосомы женщины и 23 хромосомы мужчины. Если образовались два шарика – пронуклеусы – значит, оплодотворение прошло хорошо.
После этого, ночью, происходит первое дробление клетки. Второе, утреннее дробление эмбриологи начинают активно наблюдать. На этот момент они уже видят четырехклеточный эмбрион. На третьи сутки – восьмиклеточный эмбрион. Все эти дни с эмбриона не сводят глаз. Ведь его поведение учитывается при оценке.
На четвертые сутки 10-16 клеток эмбриона сливаются воедино, образовалась морула. И вот, наконец-то, пятый день – бластоциста. Эмбрион, который готов к переносу. Ведь на пятый день он уже имеет сложную структуру, состоящую из 128 клеток. На этой стадии эмбрион обладает наибольшей способностью к имплантации, так как уже преодолел препятствия, возникающие на разных стадиях дробления.
Три или пять дней?
Мы культивируем эмбрионы пять дней. Это очень дорогое удовольствие: гигантская нагрузка на эмбриологическую службу, постоянная смена дорогостоящих сред. Задействовано много инкубаторов. Ведь моделируется маточная труба, она вырабатывает различные вещества, которые эмбриологи заменяют специальными средами.
Если в результате стимуляции у нас получилось много яйцеклеток, то эмбрион будет всегда переноситься на пятые сутки. Эмбриологи дают развиться эмбрионам, чтобы выбрать самого сильного. Ведь если эмбрион дожил до 5 дней в искусственной среде, вероятность того что он приживется в матке возрастает.
В тех случаях, когда было получено не много клеток, и созревает только один эмбрион – может быть принято решение о переносе на третий день. Так специалисты дают возможность эмбриону дозреть в матке, пытаясь всеми силами увеличить шансы на беременность.
Предпочтение отдается все-таки переносу на пятый день, потому что на пятый день остаются самые жизнеспособные эмбрионы. Слабые эмбрионы погибают между третьим и пятым днем.
Пять дней – это целая жизнь для эмбрионов, за этот период они постоянно меняются. На третий день он может казаться качественным, а к пятому дню все может кардинально измениться.
Благодаря системе, которая позволяет культивировать эмбрионы пять дней, в случае, если эмбрионы дожили до этого дня – у нас есть гарантии того, что это жизнеспособные эмбрионы.
Самое интересное. Как происходит отбор
Итак, как вы знаете, каждому эмбриону дают оценку. Существует несколько признанных классификаций эмбрионов. В Клинике Нуриевых используется классификация по Гарднеру. Что это такое? Например, возьмем самый лучший эмбрион. Эмбриологи шутливо называют такой эмбрион «отличник» – 5АА. Первая буква показывает качество внутриклеточной массы (ВКМ) – внутренний слой эмбриона, который дает начало плоду. Чем больше внутренняя масса, тем вероятнее – это А, если мельче – B, совсем мало – С.
Вторая буква – оценка внешнего слоя эмбриона – трофобласта. Цифра постоянно меняется, так как эмбрион растет. Цифру можно не писать, она не существенна при оценке.
Получились разные эмбрионы, всем присвоили разные буквы и цифры. Как же эмбриолог будет выбирать? 5АА – базовая система оценки, но она не дает полной информации для выбора эмбрионов.
«Репутация» эмбрионов
Иногда из двух эмбрионов с разными характеристиками, например, 5АА и 5АB, эмбриолог выбирает для пересадки второй эмбрион, с «неидеальными», казалось бы, показателями. Только на первый взгляд показатели «неидеальны», потому что не только качество двух оболочек определяет жизнеспособность эмбриона. Еще один важный критерий – репутация эмбриона. В нашем примере у эмбриона 5АВ она оказалась лучшей.
Репутация эмбриона складывается из множества факторов, полученных в процессе наблюдения за их «поведением» с 1 по 5 день жизни. Учитывается все: какой эмбрион развивался лучше, какой быстрее дробился, как вел себя на каждом этапе – все это в итоге влияет на судьбу эмбриона.
В любом случае, пациенту могут перенести эмбрионы любого класса. Да, эмбрион с показателями АС слабее, чем АА, но у каждого эмбриона, который дожил до пятого дня, всегда есть шанс на дальнейшую жизнь, и из каждого эмбриона может получиться ребенок. Эти показатели лишь первая видимая, но не единственная его характеристика. Окончательную верную оценку эмбриону может дать только специалист эмбриологической лабораторий. Поэтому делать преждевременные выводы, узнавая показатели своих эмбрионов, ни в коем случае нельзя.
Также надо отметить, что качество эмбриона не имеет прямой связи с шансами и исходами беременности. Каждый случай индивидуален.
Заморозка эмбрионов
В первом стимулированном протоколе мы выбираем самые лучшие эмбрионы и переносим их, – остальные эмбрионы замораживаются. Это позволит Вам получить следующую беременность с меньшими финансовыми затратами и без стимуляции в криопротоколе. Еще несколько лет назад после заморозки и разморозки исходы были хуже, чем в свежих протоколах. Сегодня доказано: свежие и замороженные эмбрионы, имеют абсолютно одинаковые шансы. Наука движется вперед и современные среды для заморозки идеальны, и обеспечивают выживаемость эмбрионов свыше 90 процентов.
В нашей Клинике заморозке подлежат только те эмбрионы, которые смогут ее пережить, и соответственно, дать начало беременности уже после разморозки.
У эмбриологов есть четкая сложная инструкция, по которой происходит отбор эмбрионов для заморозки. На решение влияет множество факторов: качество бластоцисты, репутация эмбриона, какой у женщины по счету протокол, какой диагноз и т.д. Принять правильное решение, о том, какой эмбрион замораживать может только эмбриолог.
Как замораживаются эмбрионы? Только методом витрификации. Витрификация – мгновенный способ заморозки, с добавлением специальных растворов – криопротекторов, которые исключают образование кристаллов льда, повреждающих клетки. Механические повреждения сводятся к нулю. Благодаря этому выживаемость эмбрионов составляет более 90 процентов. В нашей Клинике этот метод начал применятся с самой первой заморозки и используется по сегодняшний день.
Вы – наш пациент, и мы заботимся о Вас. И мы знаем, как непросто проходить через протокол ЭКО.
Все те пять дней, которые требуются эмбриону для полноценного развития, Вам хочется знать, что с ним происходит. Мы написали эту статью, чтобы объяснить вам суть этого сложного этапа.
В эмбриологической лаборатории нашей Клиники созданы идеальные условия для культивирования и хранения эмбрионов. Доверьтесь своему врачу и эмбриологам, они помогут вам найти оптимальный вариант.
Помните, что над вашим протоколом ЭКО трудится не только врач, а вся команда Клиники Нуриевых, которая каждый день думает над тем, как сделать ваше лечение комфортным и эффективным. Постарайтесь провести эти дни в приятных эмоциях и просто отдохнуть. Тогда, все вместе, мы обязательно добьемся успеха.
Секреты хороших результатов в программах ЭКО+ИКСИ
Многие считают, что положительный исход ЭКО полностью зависит от репродуктолога. Но успех программы ЭКО+ИКСИ заключается в слаженной работе всех специалистов клиники, а также и от самих пациентов. Врач консультирует пациента, назначает анализы и готовит к программе. После осуществляется пункция яйцеклеток и подсаживается эмбрион. Врач контактирует с пациентом все время: при обследовании, во время участия в протоколе ЭКО, в период после процедур. Потому вполне логично, что при выборе клиники пациенты обращают внимание на репродуктолога, отношения, которые устанавливаются между ними и врачом. Но только ли от этого зависит итог участия в программе?
После пункции полученные ооциты передаются в лабораторию. И с данного момента будущее ребенка переходит в руки состава врачей-эмбриологов. Какой расходный материал, какие среды используются в лаборатории, насколько они стабильны, соблюдается ли температурный режим это все очень важно и для правильного оплодотворения, и для последующего культивирование эмбрионов. Клиника OXY-center при прохождении программ ЭКО+ИКСИ предоставляет только высококачественные расходные материалы, используются сертифицированные среды для культивирования. Здесь важна каждая деталь, и мы обращаем пристальное внимание на все мелочи процесса.
Рассмотрим кратко описание функционирования эмбриологической лаборатории, а также те работы, которые выполняет врач-эмбриолог.
Важность температурных режимов (термостабилизация) для всех эмбриологических процедур
Организм способен поддерживать постоянную температуру, причем этот процесс происходит с высокой точностью. При естественном зачатии яйцеклетка движется к матке при 37 градусах по Цельсию. Очень важно и при оплодотворении «в пробирке» (и других способах ВРТ) обеспечивать клеткам нужный температурный режим. Поэтому одна из целей эмбриолога приблизить условия проведения процедур в рамках протокола ЭКО к естественным и обеспечить ооцитам нужную температуру. Это же относится и к условиям созревания эмбрионов. Для этого в клинике «Oxy center» практикуют обеспечение термостабилизации.
Термостабилизация подразумевает прогрев всех инструментов, используемых при работе с эмбрионами и ооцитами: иглы для пункции, катетеры, пробирки для фолликулярной жидкости. Поддержание нужной температуры возможно благодаря специальным термостоликам, которыми оборудована эмбриологическая лаборатория.
Контроль уровня углекислого газа и температуры в инкубаторе
При манипуляциях, направленных на оплодотворение яйцеклетки, а также культивирование эмбриона, важно сохранять не только определенную температуру, но и уровень кислорода, влажности, углекислого газа. Используемые нашей клиникой инкубаторы имеют интегрированные термометры и сенсоры, которые регулируют и измеряют данные показатели. Однако для дополнительного контроля их необходимо снимать и вручную. Измерения проводятся нашими эмбриологами с помощью независимых приборов. Полученные показания сравнивают с теми, что высвечиваются на дисплее инкубатора.
Как проходит процедура
В день пункции эмбриолог в лабораторных условиях изучает сперму. Прежде, чем добавить сперму в среду с ооцитами, ее обрабатывают средствами для удаления семенной плазмы, очищают, центрифугируют, затем микроскопируют, определяют качество спермы и отправляют в инкубатор. Это проводится для получения полноценных и подвижных сперматозоидов. Полученные яйцеклетки врач-эмбриолог совместно с врачом-репродуктологом просматривает под микроскопом и отбирает лучшие, способные к оплодотворению, которые затем переносят в инкубатор с пониженным содержанием кислорода и соблюдением оптимальных условий для культивирования. Они воссоздают натуральную среду в организме будущей матери. Эмбрионы восприимичивы к загрязнению на молекулярном уровне, поэтому в лаборатории строго контролируется чистота и качество воздуха. Для этого применяется уникальная система фильтрации из нескольких стадий. За ее счет достигается стерильная для эмбрионов атмосфера.
Оплодотворение клеток производят по истечению нескольких часов после проведения пункции. Начальные стадии ИКСИ проводятся, как и стандартный цикл ЭКО. При ИКСИ врач-эмбриолог находит сперматозоиды (выбираются подвижные сперматозоиды с лучшей морфологией), обездвиживает их, «всасывает» и вводит в саму яйцеклетку с помощью микроиглы. Ооцит при этом закрепляется в определенном положении посредством микропипетки (холдинга) с противоположной стороны. Эта процедура требует аккуратности и внимательности, а для ее проведения необходим специальный микроманипулятор.
Этот алгоритм действий повторяется отдельно для каждого полученного ооцита. Яйцеклеточная мембрана обладает эластичностью, и минимальное отверстие от микроиглы быстро затягивается благодаря этому свойству мембраны. Далее эмбрионы в индивидуальных каплях специальной среды растут в инкубаторе. Проводится обязательный ежедневный мониторинг их развития. Есть еще три важных вопроса, решаемые репродуктолого и эмбриологом сообща: когда, сколько и какие эмбрионы подсаживать.
Когда и сколько переносить эмбрионов в маточную полость?
В нашей клинике этот вопрос решается индивидуально для каждой супружеской пары. На основании оценки качества эмбрионов, они могут быть перенесены на 3 или 5 сутки после пункции. Так же возможен двойной перенос (на 3 и 5 сутки). Перед началом переноса репродуктолог обсуждает с супругами эмбриологическую ситуацию: сколько имеется эмбрионов, какого они качества, сколько будет перенесено, сколько может быть подвергнуто криоконсервации витрификационным методом, то есть заморозкой, минуя стадию льда. Пациенткам OXY-center мы переносим в маточную полость не более 2-х эмбрионов, по международным стандартам, для понижения риска возникновения многоплодной беременности.
Какие эмбрионы отбираются для переноса?
Это очень важное решение. Принимает его врач-эмбриолог, оценивая эмбрионы непосредственно перед переносом. Лучшая стадия развития утро третьего дня, примерно через 65 часов после ЭКО+ИКСИ. Это 8-клеточный этап. До этого развитие эмбриона идет за счет запасов «материнских» ресурсов, которые накапливает за время роста и созревания яйцеклетка. Дальнейшее его развитие зависит от того, какой геном был сформирован и как своевременно произойдет переход развития на новый этап, зависит и дальнейший рост эмбриона. Как раз на этот период (стадия 4-8 бластомеров) и наступает замирание в развитии многих эмбрионов в результате ошибок в геноме, которые либо перешли от клеток родителей, либо возникли при их слиянии.
К 5 дню внутри эмбриона формируется полость, заполненная жидкостью, увеличивающаяся в размерах, а затем образуется бластоциста. При этом в самой бластоцисте, клетки подразделяются на два типа: те, из которых далее формируется плод (эмбриобласт), и те, из которых формируется плацента (трофобласт). Трофобласты отвечают за имплантацию эмбриона, то есть его крепление в эндометрий. Плацента даст начало внезародышевым оболочкам плода.
В чем заключается процедура переноса?
Большая часть женщин переживает эмбриональный перенос безболезненно: он осуществляется быстро и пациентка может не заметить окончания процедуры. Иногда, эмоционально лабильным женщинам может потребоваться поддержка психолога. При переносе в качестве инструмента применяется гибкий мягкий катетер, заполняемый питательной средой с содержанием одного или нескольких эмбрионов. Перенос происходит под контролем УЗИ, чтобы отслеживать движение среды с эмбрионами в маточной полости. Мы приглашаем приходить на перенос супруга, для психологической поддержки пациентки.
Шанс забеременеть после ИКСИ выше, чем при стандартном ЭКО, до 30%, поэтому мы используем в нашей клинике ЭКО+ИКСИ. После микроинъекции число оплодотворённых ооцитов 60%, а вероятность формирования эмбриона 95%. При необходимости, в ходе подготовки к ВРТ, врач-генетик обследует и консультирует супружескую пару. При знаичтельной вероятности проявления у будущего ребенка различных генетических патологий проводит кариотипирование обоих представителей пары, преимплантационная генетическая диагностика (ПГД) эмбрионов. ПГД позволяет отобрать здоровые эмбрионы, которые затем перенесут в маточную полость, а также отсеять эмбрионы с риском отклонений. Данная процедура повышает возможность появления на свет генетически здорового ребенка, а также общую вероятность возникновения беременности при ЭКО+ИКСИ. Задача специалистов «Oxy center» заключается не только в преодолении бесплодия и сохранении ожидаемой беременности, но и при минимальном воздействии на организм матери помочь ей выносить и родить здорового и крепкого малыша.
Об эмбриологии
О направлении
От его знаний, опыта и умений во многом зависит исход процедуры ЭКО. Высококвалифицированные эмбриологи клиники «Сканферт» владеют всеми современными методами вспомогательных репродуктивных технологий и готовы помочь вам на пути к счастливому материнству.
За что отвечает эмбриолог?
Эмбриолог включается в процесс на этапе пункции ооцитов. У женщины производят забор фолликулярной жидкости с яйцеклетками, которая передается в эмбриологическую лабораторию, где происходит отбор и оценка клеток. На основании показателей спермограммы у мужчины эмбриолог выбирает метод оплодотворения яйцеклеток: ЭКО или ИКСИ. Обе процедуры доступны пациентам клиники «Сканферт». В первом случае необходимое количество сперматозоидов добавляют к яйцеклеткам, которые находятся в питательной среде. В случае ИКСИ сперматозоид непосредственно вводится в яйцеклетку с помощью специальных микроинструментов. Через 18 часов эмбриолог оценивает оплодотворение и отбирает для дальнейшего культивирования только те зиготы, которые оплодотворились успешно.
Этапы развития эмбриона
В большинстве случаев эмбрионы культивируют в течение пяти дней.
Оценка качества эмбрионов
На каждой стадии развития специалисты «Сканферт» оценивают эмбрионы по международной системе, принятой Российской Ассоциацией Репродукции Человека (РАРЧ), а также Европейской организацией репродукции человека (ESHRE) и Американской ассоциацией репродуктивной медицины (ASRM). На перенос выбирают морфологически лучший эмбрион, с самой высокой оценкой согласно международной системе. В большинстве случаев, перенос происходит на пятый день развития, когда эмбрионы достигают стадии бластоцисты. На этой же стадии эмбриолог отбирает эмбрионы отличного и хорошего качества на криоконсервацию.
Система RIWitness
Ошибки при работе с биоматериалами исключены. Успех процедуры ЭКО зависит от многих факторов, в числе которых находится и психоэмоциональное состояние будущих родителей. Одной из наиболее волнующих тем для пациентов является идентификация эмбрионов. Ведь эмбрионы первых дней развития никак не различаются внешне, не могут быть похожи на маму и папу. Поэтому вопрос пациентов: «А это точно мои эмбрионы?» вполне обоснован.
Эта система основана на использование радиочастотных меток для идентификации каждого образца. При вступлении в программу ЭКО за каждой парой закрепляется уникальный персональный код: все биоматериалы в процессе ЭКО помечаются электронными метками, которые считывает система. В случае несовпадения меток система предупреждает эмбриологов об ошибке, а работа лаборатории блокируется до ее устранения. Использование системы RIWitness исключает возможность перепутать биологический материал, тем самым уменьшая уровень стресса, как пациентов, так и работающих с этим материалом эмбриологов.
Система Log&Guard OCTAX
Надежная защита эмбрионов. Еще одним важным фактором в эффективности ЭКО является безопасность биологического материала. Дело в том, что ооциты и эмбрионы крайне чувствительны к малейшим колебаниям температуры и изменениям концентрации газов в инкубаторе. Система Log&Guard OCTAX – первая система мониторинга и оповещения, разработанная специально для использования в лабораториях ЭКО. В клинике «Сканферт» Log&Guard OCTAX круглосуточно следит за состоянием полученных эмбрионов.
В случае отклонения любого из параметров от заданного значения, включается сигнал тревоги и смс-оповещение, что позволяет немедленно отреагировать и предотвратить повреждение эмбрионов.
Инкубатор EmbryoScope
Видеонаблюдение в режиме реального времени. Для того чтобы эмбрионы росли и правильно развивались, очень важно обеспечить для них условия, максимально приближенные к условиям в организме женщины. Многочисленные исследования позволили создать приборы, почти полностью воссоздающие естественные условия – инкубаторы для культивирования эмбрионов. Практически все время от пункции ооцитов до переноса и криоконсервации эмбрионы находятся в инкубаторах, за исключением тех моментов, когда эмбриолог оценивает эмбрионы или делает необходимые манипуляции. В клинике «Сканферт» используется EmbryoScope – инкубатор новейшего поколения, оборудованный встроенной видеокамерой. Благодаря технологии покадровой съемки (time-lapse) специалисты могут контролировать эмбрионы в течение всего времени их развития, не вынимая из безопасной среды инкубатора. Также использование инкубатора EmbryoScope позволяет сделать видеозапись развития эмбриона от момента оплодотворения до переноса.
EmbryoScope – это еще и система, позволяющая выбрать самый качественный и удачный для переноса эмбрион. При традиционной оценке есть вероятность не увидеть критические моменты развития эмбриона, но с EmbryoScope эмбриолог ничего не упустит. С time-lapse видео, полученными с помощьюEmbryoScope, эмбриолог получит наиболее полную историю развития эмбрионов, чтобы решить, какие из них следует перенести или заморозить для будущего использования. Программные инструменты EmbryoScopeразработаны на базе искусственного интеллекта и машинного обучения в ходе тысяч циклов ЭКО, проведенных по всему миру. Полученная из них информацияиспользуется для отбора эмбрионов с такой моделью развития, которая с большой долей вероятности приведет к успешному результату.
Также в клинике «Сканферт» вы можете познакомиться со своим будущим малышом на стадии эмбриона с помощью фотографии. При этом у эмбриологов появляется возможность наблюдать за развитием эмбрионов, не извлекая их из физиологических условий инкубатора, не подвергая рискам перемещения от инкубатора к микроскопу и обратно. Эмбрионы остаются в камере инкубатора на протяжении всего периода культивирования, что минимизирует физиологический стресс для них, повышает жизнеспособность и имплантационный потенциал.
Вредит ли эмбриону биопсия трофэктодермы, проводимая для ПГТ?
Но есть ещё и «тёмная сторона луны», то, что мы до конца пока не знаем. Так ли безопасно удаление клеток даже многоклеточной трофэктодермы? Какие межклеточные коммуникации мы при этом нарушаем? Какие сигналы подают разрывающиеся клетки? Всё это пока за гранью нашего понимания, а мы можем только радоваться, что ПГТ-А работает и пациенты старшего репродуктивного возраста могут с его помощью повысить шанс наступления беременности!
Пункция яичников при ЭКО
Лебедева Марина Юрьевна
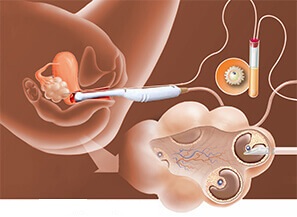
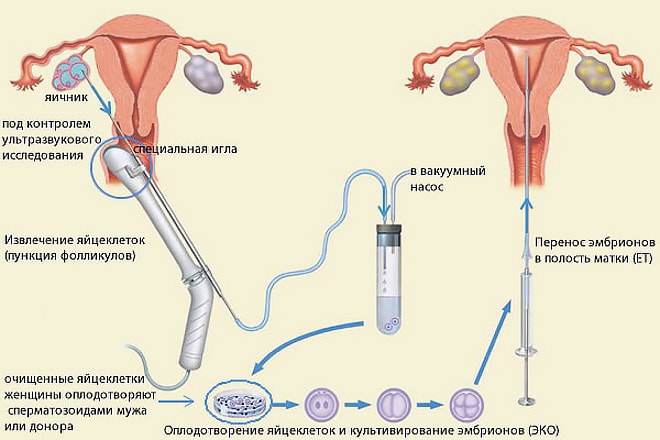
Для проведения оплодотворения вне тела матери по программе ЭКО необходимо получить материал – зрелую яйцеклетку. Для этого в медучреждении выполняется пункция яичников. Это второй этап ЭКО, проводимый после тщательной подготовки женщины, включающий в себя специальное обследование. Пункция проводится методом прокола и отсасывания жидкости, находящейся внутри фолликула, вместе с которой забирается яйцеклетка.
При пункции яичников длинной иглой под контролем УЗИ прокалывается стенка влагалища. Таким образом, игла добирается до яичника, прокалывает фолликул и извлекает его содержимое. Для визуального контроля используется трансвагинальная головка аппарата ультразвукового исследования. Вся процедура получения яйцеклеток занимает около двадцати минут. Она проводится под общей анестезией. В отдельных случаях используют местную анестезию, например, если есть противопоказание для общего наркоза.
Показания и противопоказания
Процедура пункции яичников назначается пациенткам, лечение бесплодия которых проводится с помощью экстракорпорального оплодотворения. Существует еще целых ряд несвязанных с ЭКО случаев, когда пункция нужна. Однако в рамках этой статьи они не будут рассмотрены как интересующие. Одним из условий получения яйцеклеток методом пункции является отсутствие противопоказаний этой процедуры.
Пункция яичников – это миниоперация, проводимая в операционной комнате с анестезиологическим и прочим оборудованием. Противопоказанием может быть недопустимость общего наркоза, аллергические реакции на используемые препараты, чрезмерное кистозное образование кисты яичника, заболевания, препятствующие проведению операции.
Подготовка к пункции
Получение яйцеклеток может производиться как для непосредственного оплодотворения, так и для забора генетического материала для криохранения. Размороженные яйцеклетки также используются для ЭКО. Вероятность успеха в этой программе повышается, если в оплодотворении участвует сразу несколько яйцеклеток.
Во время нормального менструального цикла в яичниках женщины созревает одна яйцеклетка. Чтобы одновременно получить сразу несколько ооцитов предварительно проводят гормональную симуляцию суперовуляции. Количество ооцитов, получаемых путем пункции, зависит от индивидуальных показаний пациентки, а также от избранного врачом протокола ЭКО. Репродуктивные способности женщин различаются. Они зависят от возраста, состояния здоровья, наследственных факторов. По-разному реагируют на женщин и гормональные инъекции. У некоторых одновременное созревание достаточного количества яйцеклеток не происходит.
Гормональные инъекции назначаются врачом. Используется комплекс препаратов, дозировка которых и режим введения описывается схемой стимуляции. Для каждой пациентки подбирается индивидуальная схема, предполагающая список препаратов и периоды их введения. При составлении схемы учитывается:
Период стимулирования суперовуляции длится от одной до трех недель. В некоторых случаях инъекции могут быть заменены на пероральные средства (таблетки).
Пункция яичников возможна до момента наступления естественной овуляции. Пик роста фолликулов оценивается при помощи УЗИ. Процедуру извлечения яйцеклеток (пункцию) назначают, когда доминантный фолликул достигает размера 16-20 миллиметров. Слишком большие фолликулы зачастую становятся кистами, но это не становится противопоказанием для пункции. Процедура получения яйцеклетки в таком случае остается стандартной. При пункции кисты снижается вероятность получения полноценной здоровой яйцеклетки. Но процент успешных пункций все же велик.
Врач-репродуктолог определяет время проведения пункции. Очень важно, особенно в случае кистозных фолликулов, определить его максимально точно. Для этого нужно периодически проводит ультразвуковое исследование и следить за ростом фолликулов, их реакцией на используемые гормональные препараты. Сравнивая результаты с прошлыми сканограммами, также определяет количество увеличивающихся в размере фолликулов. Перед пункцией пациентки проходят комплексное и специальное медицинское обследование, включающее в себя анализы крови, УЗИ, электрокардиограмму, осмотр терапевта. В обязательном порядке сдается анализ флоры влагалища и цервикального канала, мазок на исследование заболеваний передающихся половым путем.
За 3-4 дня до процедуры исключаются половые акты, посещение сауны, прием всех видов алкогольных напитков.
За 1-2 дня до назначения пункции пациентке нужно отказаться от продуктов, способствующих газообразованию в кишечнике. В основном это продукты с высоким содержанием клетчатки, а также сладости. За три-четыре часа перед процедурой отменяется питье воды и любых жидкостей.
Как происходит операция
Общая анестезия, используемая при пункции фолликулов, гарантирует отсутствие каких-либо ощущений. Правильнее, если пациентка будет воспринимать эту операцию, не как хирургическую, а как кратковременную манипуляцию, чем она собственно и является. Никаких разрезов и швов после нее не остается. Общий наркоз в данном случае необходим для отключения двигательных и рефлекторных функций пациентки, которые могут помешать точности попадания иглой в ооцит. Для пациенток процедура выглядит как погружение в анестезию и выход из нее. Сама операция длится 10-20 минут, во время которых вводит трансвагинальную пару (головку аппарата УЗИ и иглу-манипулятор), производит прокол и извлечение содержимого фолликулов.
В стандартной практике врачи пытаются получить сразу много яйцеклеток, которые могут быть оплодотворены и заморожены уже на стадии эмбриона. Наличие нескольких оплодотворенных яйцеклеток многократно увеличивает успех ЭКО, поскольку не каждая трансплантация заканчивается беременностью. Если понадобятся повторные попытки, то используются ранее замороженные эмбрионы и повторная пункция не нужна.
Послеоперационный период и восстановление

Манипуляции при получении яйцеклеток малотравматичны, поэтому серьезных болевых ощущений в послеоперационный период чаще всего нет. Могут быть тянущие боли при движении, небольшие следы крови на белье. Лечащий может назначить обезболивающие и противовоспалительные препараты в первое время.
Осложнения после пункции встречаются очень редко. Но все же, если пациентка ощущает сильные боли внизу живота, вестибулярные расстройства, чрезмерную слабость, – необходимо срочно обратиться к врачу. Чаще всего это симптомы внутреннего кровотечения. Соблюдение всех правил проведения данной процедуры сводят вероятность такого осложнении к очень низкой.
После пункции в течение первых нескольких дней у пациенток возможна гиперстимуляция яичников. Этот синдром сопровождается тошнотой, болевой чувствительностью внизу живота, вздутием. В отдельных случаях организм реагирует рвотой, задержками мочеиспускания, запорами или диареей. О наличии таких симптомов необходимо сообщить врачу.
Первые сутки после операции пациентке рекомендуется провести лежа. Лучше всего поспать, не заниматься домашней работой, не поднимать ничего, нагибаться лишний раз.
Что делают с извлеченными яйцеклетками?
При помощи микроскопа в жидком содержании фолликулов находят яйцеклетки, отмывают и переносят в чашку Петри с подготовленной питательной средой. Помещенные в инкубатор, они будут ожидать скорого оплодотворения сперматозоидами. В зависимости от выбранного метода в дальнейшем производят оплодотворение invitro (в стекле) или ИКСИ (интроцитоплазмическая инъекция сперматозоидов). Эмбрионы культивируются в лабораторных условиях.
Культивация длится от двух до пяти дней, после чего один или пара эмбрионов трансплантируются в матку, а остальные (если они есть) подвергаются криоконсервации и могут быть использованы в дальнейшем. Это означает, что уже всего через несколько дней после пункции пациентке предстоит еще одна процедура – перенос эмбриона в матку.
Ответы на популярные вопросы
Можно ли есть или пить перед пункцией яичников?
Если пункция проводится под наркозом, то ни есть, ни пить в день пункции нельзя.