Что делает чума с человеком
Чума – болезнь далекого прошлого. Так считают многие и, к сожалению, ошибаются. Случаи заболевания чумой регистрируются до сих пор.
Чума — это особо опасное заболевание, которое относится к зоонозным инфекциям.
Источником и распространителем инфекции являются животные, а возбудителем — бактерия Yersinia Pestis (чумная палочка).
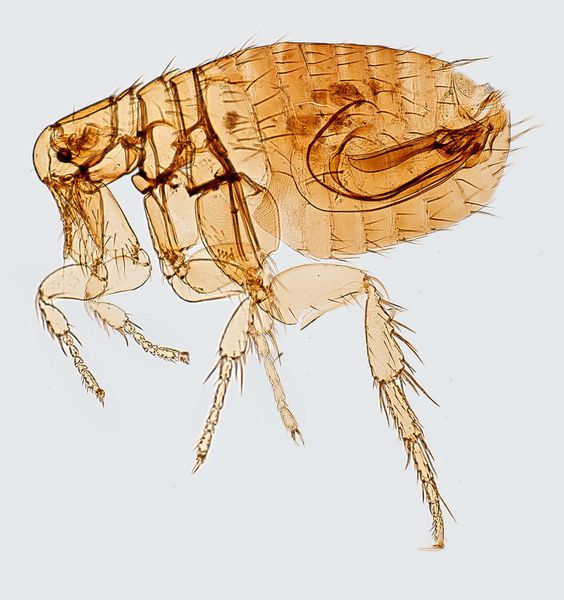
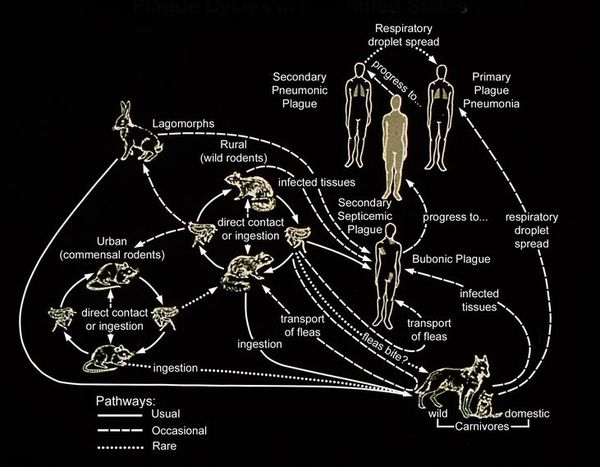
Естественная зараженность чумой выявлена у 250 видов животных, но основную роль в сохранении возбудителя чумы в природных очагах играют грызуны и их паразиты – блохи. Человеку возбудитель передается через укусы блох, заразившихся на грызунах. Заражение также возможно при прямом контакте с инфицированными тканями животного (например, при разделке тушки зверька) и воздушно-капельным путем (от человека, больного легочной формой чумы).
Преимущественно чума передается трансмиссивным путем через укусы блох.
По клиническим проявлениям чуму принято разделять на бубонную, которая характеризуется наличием болезненных воспаленных лимфатических узлов или «бубонов», и легочную.
Чума очень заразна и без современного лечения заканчивается летальным исходом. Вот почему до появления вакцин и антибиотиков чума неоднократно вызывала эпидемии и явилась причиной смерти множества людей.
По данным ВОЗ, коэффициент летальности бубонной чумы достигает 30-60%, а легочная чума при отсутствии лечения всегда приводит к летальному исходу.
На рубеже XIX-XX веков были созданы сыворотки и вакцины против чумы. Это заметно снизило и заболеваемость, и смертность. Перелом наступил после Второй мировой войны, когда получили распространение антибиотики. Смертность от чумы упала до 5-10 %.
Надеяться на то, что чума полностью исчезнет с лица Земли, не приходится, поскольку возбудитель чумы прекрасно сохраняется в природных резервуарах.
Очаги чумы выявлены на всех континентах, исключая Австралию и Антарктиду. Наиболее стойкие и активные природные очаги находятся в Африке, Америке и Азии.
А как дела в нашей стране? Противочумная служба России берет свое начало с советских времен и считается одной из лучших в мире. Она включает Противочумный центр, 12 противочумных станций и 5 научно-исследовательских противочумных институтов. Эта система направлена на выявление природных очагов чумы и проведение своевременных профилактических и противоэпидемических мероприятий для защиты людей.
В настоящее время на территории России находятся 11 природных очагов чумы, за которыми осуществляется постоянный надзор. Роспотребнадзор ежегодно утверждает комплексные планы по оздоровлению и снижению рисков заражения чумой в РФ. При выявлении эпизоотии чумы в природных очагах проводится комплекс специальных мероприятий для снижения рисков заражения людей, проживающих на этих территориях: вакцинация населения, дератизация, дезинсекция, разъяснительная работа.
Система эпидемиологического надзора за чумой в России признана одной из самых эффективных в мире. Благодаря этому риск развития эпидемии чумы в нашей стране сведен к минимуму.
Об этом свидетельствуют данные о заболеваемости чумой в нашей стране. В прошлом столетии (20-30 гг. прошлого столетия) случаи заражения чумой человека на территории России регистрировались в Астраханской, Ростовской областях, Калмыкии, Забайкалье. В результате работы противочумных учреждений активность природных очагов чумы была полностью подавлена. С 1979 г. случаев заболевания чумой человека на территории РФ не регистрировали вплоть до 2014 года В 2014, 2015 и 2016 годах на территории Горно-Алтайского высокогорного природного очага (Республика Алтай, Кош-Агачский район) имели место по одному случаю заражения чумой человека, как следствие браконьерской добычи зараженных чумой серых сурков. В последние годы на территории России случаев заражения чумой человека не выявлено.
Что такое чума? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Чума («чёрный мор», «чёрная смерть») — острое заболевание, вызываемое бактерией Yersinia pestis. Относится к группе особо опасных карантинных инфекций. Клинически характеризуется синдромом общей инфекционной интоксикации, лихорадкой, поражением лимфоузлов, ретикулоэндотелиальной системы (тканей, богатых макрофагами, например микроглии), лёгких и других тканей человека. Передаётся различными путями, из которых наиболее опасен воздушно-капельный. Без адекватного лечения чума может привести к смерти. Описаны случаи применения в качестве биологического оружия: в летописях XIV, XVIII века и японцами в 1939 и 1942 гг.
Этиология
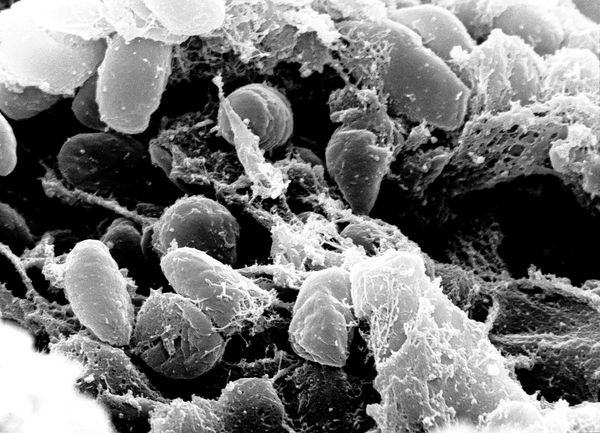
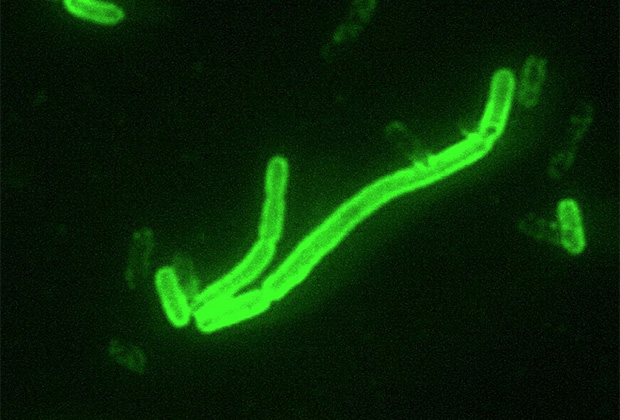
Возбудитель чумы — чумная палочка (Yersinia pestis), открытая в июне 1894 года в Гонконге французом Александром Йерсеном и японцем Китасато Сибасабуро. Выявлено, что чумной микроб возник при мутации бактерии псевдотуберкулёза (Y. Pseudotuberculosis) не более 20 000 лет назад. Впервые чумные эпидемии описаны в летописях древнего мира, упоминаются в Библии.
Вид: Yersinia pestis (чумная палочка)
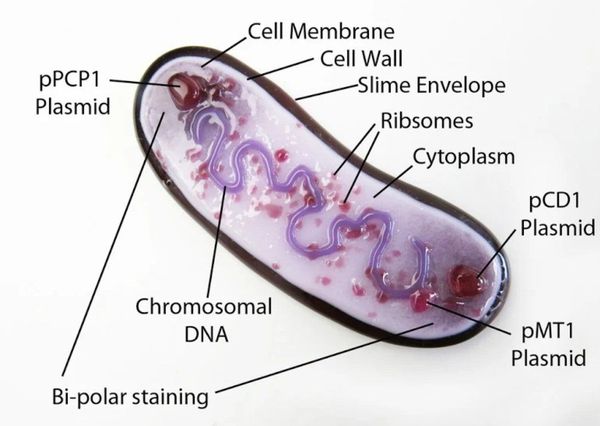
Y. pestis — неподвижная грамотрицательная палочка размером 0,3-0,6 × 1-2 мкм, округлой, нитевидной или удлинённой формы. Покрыта капсулой из слизистого вещества, окрашивается биполярно: интенсивно на концах и бледнее в центре. Не имеет жгутиков и не образует спор. Факультативный внутриклеточный анаэроб — способна развиваться как в клетках, так и за их пределами.
Факторы патогенности (вещества, определяющие способность бактерии вызывать инфекционный процесс):
Y. pestis умеет расщеплять углеводы и вырабатывает ферменты, помогающие заселять организм: гиалуронидазу, коагулазу, гемолизин, фибринолизин, пестицин. Существует несколько подвидов возбудителя чумы, различных по способности заражать организм.
Бактерии растут на обычных питательных средах с добавлением гемолизированной крови или сульфита натрия для стимуляции роста при температуре 28-30°С, рН среды 7,0-7,2 с видимым результатом через 12-14 ч.
Содержит более 30 антигенов, V- и W-антигены подавляют иммунные реакции, в частности фагоцитоз. Капсула защищает микроорганизм от растворения полиморфно-ядерными лейкоцитами, контролирующими различные стадии воспаления.
Чумная палочка сохраняется в выделениях больных людей и на объектах внешней среды:
Выдерживает низкие температуры: при 0 °С сохраняется шесть месяцев, в замороженных трупах — год и более. Не переносит:
Эпидемиология
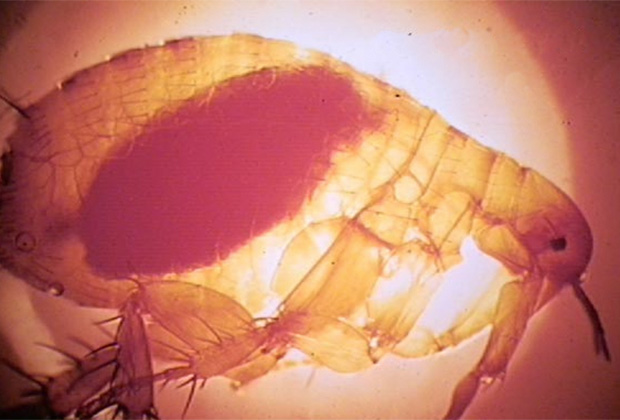
Резервуар и основной источник инфекции — грызуны. Реже болеют зайцы, кролики, лисы и верблюды. Ранее эпидемии чумы вызывали миграции крыс, заражающихся в природных очагах. Переносчики чумы — крысиные блохи (Xenopsylla cheopis).
Распространённость чумы
В XXI веке эпидемии чумы не возникают, выявляют лишь единичные случаи:
Основные природные очаги в РФ:
Механизмы передачи:
Человеческая форма чумы редко поражает животных. Заболевание, как правило, проходит в лёгкой форме. Подозреваться заражение можно, если появился кашель с кровью и в скором времени животное погибло.
Симптомы чумы
Инкубационный период при заражении от укуса блохи и контакта с инфицированным материалом длится от 3 до 6 дней. При аэрогенном заражении лёгочной формой — 1-2 дня. У привитых пациентов этот период растягивается до 12 дней. Прививка действует около года, обеспечивая относительную защиту. Затем, в течение непродолжительного времени, болезнь развивается в более лёгкой форме, по окончанию периода — как у непривитых.
Чума часто протекает в среднетяжёлой и тяжёлой форме. Болезнь начинается остро, внезапно. Симптомы заболевания:
С развитием болезни возбуждение сменяется апатией и адинамией, появляется сыпь на коже, выраженная тахикардия, нарушение ритма сердца, прогрессирующее падение артериального давления. Развивается учащённое поверхностное дыхание (тахипноэ), снижается количество отделяемой мочи вплоть до анурии.
Выделяют четыре клинические формы чумы: кожную, бубонную, первично-септическую, лёгочную.
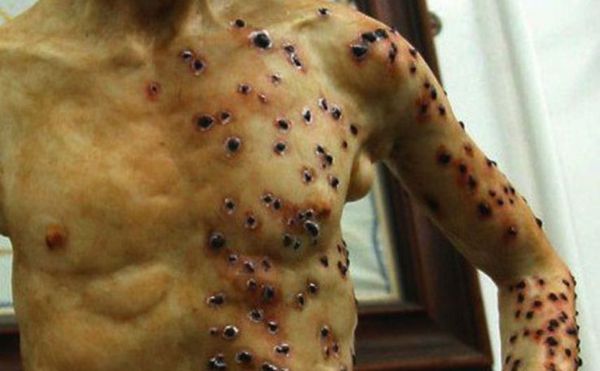
Кожная форма чумы
На коже последовательно формируются: пятно, папула, пузырёк, гнойный пузырёк (пустула) с конечным превращением в язву. Пустула болезненна, наполнена гнойно-кровавым содержимым, окружена зоной воспаления и находится посреди плотного багрово-красного основания. При разрыве возникает язва с дном тёмного цвета. После выздоровления в этой области формируется рубец. При своевременной антибиотикотерапии смертность не превышает 1 %.
Бубонная чума
Для бубонной формы чумы характерно появление и развитие бубона — болезненного лимфоузла (или группы лимфоузлов), расположенного в любой зоне, чаще в паху. Бубон плотный на ощупь с нечёткими неровными контурами, спаян с подкожной жировой клетчаткой и ограничивает движение конечностей. Кожа в этой области сухая, горячая на ощупь, с течением болезни приобретает багрово-синюшный оттенок. При развитии заболевания бубоны размягчаются, нагнаиваются, появляются гнойные свищи. Возможно распространение инфекции и возникновение вторичных бубонов в других областях. Вокруг поражённых лимфоузлов развиваются вторичные пузырьки с кровянистой жидкостью (фликтены чумы). При своевременном лечении смертность не более 5 %. При отсутствии терапии летальность — 90 %.
Первично-септическая форма
Лёгочная форма
Чума при беременности
Патогенез чумы
Иммунная система человека практически неспособна противостоять натиску чумной палочки. Это связано со стремительным размножением возбудителя, выработкой им факторов патогенности и антифагинов, подавляющих фагоцитоз (поглощение бактерий клетками иммунной системы) на начальных этапах, и слабым образованием антител.
Входные ворота при кожно-бубонной форме — кожа в месте укуса или втирания фекалий блох в повреждённую кожу, конъюнктивы, слизистые оболочки ротоглотки. При лёгочной форме чумы — слизистые оболочки респираторного тракта.
Этапы развития заболевания:
При попадании возбудителя в ткань лёгких (20 % случаев) возникает вторично-лёгочная форма заболевания. Стремительно развивается гангренозно-геморрагическая пневмония, увеличиваются и воспаляются трахеобронхиальные лимфоузлы, в плевральной полости скапливается жидкость (плевральный выпот).
Классификация и стадии развития чумы
Классификация и стадии развития
2. По клинической форме:
3. По степени тяжести:
Без лечения болезнь часто протекает в тяжёлой форме и заканчивается смертью.
Осложнения чумы
Диагностика чумы
Все действия с потенциально инфицированными материалами при подозрении на чуму проводятся в специализированной лаборатории особо опасных инфекций, работающей с патогенами I класса биологической опасности (в западных странах IV класса).
Лабораторная диагностика:
Дифференциальная диагностика:
2. Лёгочная чума (в т.ч. септическое течение):
3. Кожная форма чумы:
Лечение чумы
Независимо от формы болезни, необходима строгая изоляция пациента в инфекционном отделении больницы или ОРИТ (отделение реанимации и интенсивной терапии) боксового типа.
Режим — палатный, постельный или полупостельный. Диета — №2 или №7 по Певзнеру с ограничением поступления ионов натрия и контролем уровня потребляемой жидкости.
Антибиотикотерапию необходимо начать сразу, не дожидаясь лабораторного подтверждения диагноза. Даже при лёгочной форме чумы в первые 12-15 часов болезни есть шансы на выздоровление. Назначаются препараты:
Длительность введения антибиотиков — не менее 10 дней или до двух дней после исчезновения лихорадки.
Параллельно проводится применяют сорбенты и противоаллергические препараты. Для улучшения состояния ЖКТ принимают пищеварительные ферменты и пробиотики.
Критерии выздоровления при чуме:
Прогноз. Профилактика
Прогноз благоприятный, если начать лечение лёгкой и среднетяжёлой формы чумы своевременно. При развитии тяжёлой формы, особенно лёгочной чумы, пациент часто погибают.
Меры профилактики:
Чума: история, симптомы, разновидности и меры борьбы
Историческая справка
Согласно мнению медиков и историков, в мире нет болезни, более смертоносной и безжалостной, чем чума. Рассказы о страшных болезнях, поражавших города и страны, есть в Библии, эпосе о Гильгамеше и других древнейших источниках. С VI по VIII века в мире свирепствовала «Юстинианова чума», названная по имени императора Византии, при котором болезнь достигла расцвета.
Первые достоверные упоминания о болезни, ее симптомах и последствиях относятся к XIV веку. Тогда распространению черной смерти подверглись многие провинции Китая, государства Малой и Средней Азии, Индия. Уже через 10 лет заболевание стало уносить жизни на Ближнем Востоке и на севере Африки. В 1348 году страшная беда пришла на юг Европы, а еще позднее достигла Руси.
Мор от чумы с завидной регулярностью прокатывался по миру, и люди были практически безоружны перед грозным врагом. Вплоть до конца позапрошлого века даже не был выявлен возбудитель заболевания. Обнаружить источник болезни – чумную палочку Yersinia pestis удалось в 1894 году французу А. Йерсену и японцу К. Сибасабуро. Справляться болезнью люди научились позже, и даже в двадцатом столетии чума приносила сметь и страдания на Дальнем Востоке и в Индии. Первые положительные результаты лечения чумы были достигнуты советскими медиками в середине XX века.
Переносчики чумы и пути заражения
Сегодня точно известен не только возбудитель чумы, но и способы распространения болезни. Опасными для человека разносчиками и носителями инфекции являются грызуны, к которым чумная полочка передается через зараженных блох. Медики выделяют несколько географических зон, где риск появления заболевания максимален, но это не значит, что жители других регионов могут пребывать в спокойствии. На сегодняшний день природных очагов инфекции не выявлено только в Австралии.
От блох, в теле которых чумные палочки остаются жизнеспособны до одного года, инфекция попадает в организм крыс и мышей. Они разносят болезнь на огромные расстояния, заражая все новых блох, людей и сородичей. Если учесть, что для паразитирующих на грызунах блох человек является желанной добычей, то риск заболеть в зараженной местности многократно возрастает.
От человека к человеку инфекция передается контактным и воздушно-капельным путем. Опасными могут не только капли мочи, пота или слюны, но и предметы, которыми пользовался больной, а также не подвергнутые обработке продукты питания.
Жизнестойкость возбудителя болезни
Смертельной для бактерии оказывается только кипячение, или иное воздействие температурами выше 100 градусов, а также длительное воздействие ультрафиолетового излучения.
Симптомы и формы чумы у человека
От момента проникновения возбудителя в организм до появления первых симптомов проходит от суток до 12 дней. Без принятия срочных мер смертность при чуме составляет 95–100%. Проявляется болезнь остро и ярко, сопровождаясь:
Кроме присущих многих инфекционным болезням симптомов, у больного:
При легочной форме у пациента наблюдают кашель с кровью и приступы рвоты, сопровождающиеся кровохарканием.
Современная классификация подразумевает, что заболевание может иметь одну из четырех основных форм: кожной, бубонной, септической и легочной. У всех разновидностей есть свои, не повторяющиеся признаки, однако все виды требуют немедленного принятия мер.
Диагностика и лечение
Практически до середины прошлого века чума не поддавалась лечению, а смертность от нее доходила до 99%. Сегодня ряд бактериологических лабораторных исследований позволяет в кратчайшие сроки, вовремя для начала терапии выявить и нейтрализовать источник опасности. При подозрении на чуму:
Сегодня лечение чумы подразумевает борьбу с размножением и патогенным действием возбудителя. Лечение также направлено на облегчение состояния больного и снижению интенсивности симптомов. Неотъемлемая часть терапии – антибиотики.
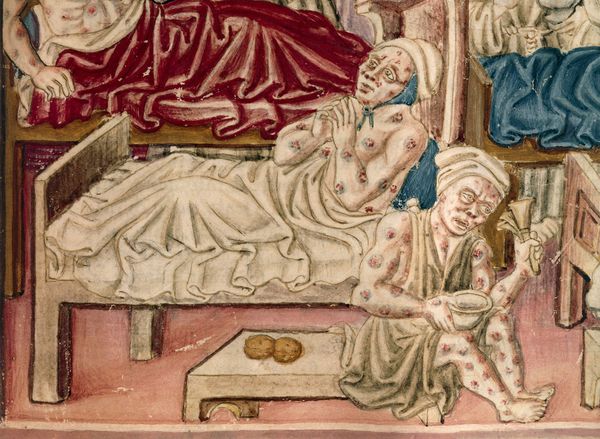
Чума прочно вошла в историю и культуру человечества как чудовищная болезнь, от которой никто не мог спастись — даже сами врачи. Мор проникал в дома, истреблял семьи, города наполнялись тысячами трупов. Сейчас человечеству известны причины заболевания и способы его лечения, но в прошлом лекари были бессильны перед лицом Чумы. Не помогало ни знание астрологии, ни изучение древних трактатов, написанных античными авторитетами. «Лента.ру» рассказывает о пандемиях чумы и о том, как они заставили человечество задуматься о настоящей природе инфекций.
Чума — одна из самых древних болезней. Следы ее возбудителя — Yersinia pestis — были обнаружены в зубах людей, живших пять тысяч лет назад, в бронзовом веке. Эта бактерия вызвала две самые смертоносные пандемии в истории человечества, истребив несколько сотен миллионов человек. Болезнь распространялась подобно пожару, уничтожая целые города, а врачи ничего не могли ей противопоставить — во многом из-за предрассудков и низкого уровня медицинских знаний. Лишь изобретение антибиотиков и вакцин позволило человечеству одолеть чуму, хотя до сих пор в различных частях мира, даже в развитых странах, происходят ее вспышки.
Изобретательный убийца
Септическая форма чумы возникает, когда чумная палочка попадает в кровь, вызывая ее внутрисосудистое свертывание. Сгустки нарушают питание тканей, а несвернувшаяся кровь, проникая в кожу, вызывает характерную черную сыпь. По одной из версий, именно из-за почернения кожи пандемию чумы в Средние века стали называть Черной смертью. Септическая чума встречается реже других форм, однако в прошлом смертность от нее достигала почти ста процентов — антибиотиков тогда еще не знали.
Волны смерти
История чумы началась десять тысяч лет назад, когда относительно безвредная для людей почвенная бактерия Yersinia pseudotuberculosis, вызывающая лишь легкое расстройство желудочно-кишечного тракта, приобрела несколько мутаций, позволяющих ей колонизировать легкие человека. Затем изменения в гене Pla сделали бактерию крайне токсичной: она научилась разлагать белки в легких и размножаться по всему организму через лимфатическую систему, образуя бубоны. Эти же мутации дали ей возможность передаваться воздушно-капельным путем. Как и во многих случаях, причиной эпидемий стали тесные контакты между людьми и дикой природой.
Примерно четыре тысячи лет назад произошли мутации, которые сделали Yersinia pestis высоковирулентной, способной передаваться блохами через грызунов, людей и других млекопитающих. Паразитирующие на млекопитающих кровососущие насекомые перемещались на большие расстояния вместе с путешественниками. Блохи забирались в багаж и купеческие товары, поэтому развитие торговли стало одной из причин пандемии. Юстинианова чума зародилась в Центральной Азии, но по торговым каналам проникла сначала в Африку, а оттуда достигла византийского Константинополя — густонаселенного города и мирового центра первого тысячелетия нашей эры. Бубонная и септическая формы болезни в пик эпидемии убивали по пять тысяч жителей в день.
Материалы по теме
Грязный убийца
Поскольку мясо сурков считалось деликатесом, распространение болезни среди людей стало вопросом времени.
Третья пандемия началась со вспышки бубонной чумы в Китае в 1855 году, после чего инфекция распространилась по всем континентам, за исключением Антарктиды. Природный очаг находился в провинции Юньнань, который до сих пор несет в себе эпидемиологическую угрозу. Во второй половине XIX века китайцы начали расселяться в этом районе, чтобы усилить добычу полезных ископаемых, на которые возник высокий спрос. Но это привело к тесным контактам людей с желтогрудыми крысами, на которых обитали зараженные чумой блохи. Рост городского населения и появление загруженных транспортных путей открыли дорогу бубонному мору. Из Гонконга чума попала в британскую Индию, где унесла жизни одного миллиона человек, а в течение следующих тридцати лет — 12,5 миллиона.
Опасные предрассудки
Как и в случае других пандемий, распространению чумы способствовали царившие в то время заблуждения о природе инфекционных заболеваний. Для средневековых врачей авторитет античных мыслителей Гиппократа и Аристотеля был неоспорим, и тщательное изучение их трудов было обязательным для всех тех, кто собирался связать свою жизнь с медициной.
Согласно принципам Гиппократа, болезнь возникает из-за природных факторов и образа жизни человека. В свое время эта мысль в целом была передовой, поскольку до Гиппократа болезни, как правило, считались результатом вмешательства сверхъестественных сил. Однако древнегреческий имел скудные знания об анатомии и физиологии человека, поэтому считал, что для выздоровления больного необходимо правильно ухаживать за ним, чтобы организм сам смог справиться с болезнью.
Средневековые врачи, получившие университетское образование, были наименее опытными в лечении болезней, но имели высокий статус и пользовались авторитетом. Они плохо знали анатомию, а хирургию считали грязным ремеслом. Религиозные авторитеты выступали против вскрытия трупов, поэтому в Европе было очень мало университетов, где уделяли внимание строению человеческого тела. Основополагающим медицинским принципом была теория гуморов, согласно которой здоровье человека зависело от баланса четырех жидкостей: крови, лимфы, желтой желчи и черной желчи.
Большинство средневековых врачей-теоретиков верили в принцип Аристотеля, что чуму вызывали миазмы — испарения, делающие воздух «плохим». Некоторые считали, что миазмы образуются из-за неблагоприятного расположения небесных тел, другие винили во всем землетрясения, ветер с болот, отвратительные запахи навоза и разлагающихся трупов. В одном из медицинских трактатов 1365 года утверждалось, что чуму нельзя вылечить, не зная гуморальную теорию и астрологию, которые очень важны для практикующего врача.
Все профилактические меры по борьбе с чумой сводились к устранению ядовитого воздуха, который якобы приходил с юга. Врачи рекомендовали строить дома с окнами на север. Также следовало избегать морских побережий, ведь тот факт, что вспышки чумы начинались в портовых городах, не ускользнул от внимания медицинских авторитетов. Только им и в голову не могло прийти, что болезнь распространялась через торговые пути, а не витала в морском воздухе. Чтобы не заболеть чумой, якобы нужно задерживать дыхание, дышать через ткань или сжигать ароматные травы. Против болезни применяли парфюмерию, драгоценные камни и металлы, например золото.
Новая эра
Одним из немногих действенных методов (хотя и с переменным успехом) оказался карантин, несмотря на постоянные протесты свободолюбивых граждан и торговцев. В Венеции была установлена отсрочка входа кораблей в порт, который длился 40 дней (слово «карантин» происходит от итальянского quaranta giorni — «сорок дней»). Подобная мера была введена и для людей, прибывших с зараженных чумой территорий. Городские советы начали нанимать врачей — чумных докторов — специально для лечения болезни, после чего они также уходили на карантин.
Поскольку многие ведущие теоретики погибли из-за пандемии, дисциплина оказалась открытой новым идеям. Университетская медицина потерпела неудачу, поэтому люди стали больше обращаться к практикующим специалистам. С развитием хирургии все больше внимания уделялось непосредственному изучению человеческого тела. Медицинские трактаты стали переводиться с латинского на доступные широкой аудитории языки, что стимулировало пересмотр и развитие идей.
Истинная причина чумы — Yersinia pestis — была открыта лишь через несколько столетий после Черной смерти. Этому помогло распространение среди ученых передовых идей Луи Пастера, в XIX веке перевернувших взгляды на причины многих заболеваний. Ученый, ставший основоположником микробиологии, сумел доказать, что инфекционные болезни вызываются микроорганизмами, а не миазмами и нарушением балансов организма, как продолжали думать современники, включая его учителя и коллегу Клода Бернара. Пастер разработал способы лечения против сибирской язвы, холеры и бешенства и основал Пастеровский институт, который отныне стал центром по борьбе с опасными инфекциями.