Чем сшивают кишки при операции
По ходу различных гинекологических операций нередко возникает необходимость в срочном производстве тех или иных общехирургических вмешательств. Необходимость в этом может возникнуть в случае диагностической ошибки, в результате которой вместо предполагавшегося гинекологического заболевания при ревизии органов таза и брюшной полости обнаружено хирургическое, например острый аппендицит. Наличие паралитической непроходимости (на почве перитонита) во время гинекологической операции или после нее вынуждает выполнить тот или иной вид энтеростомии.
Тесные топографоанатомические взаимоотношения между внутренними половыми органами, с одной стороны, и кишечником и мочевыводящими путями — с другой, в некоторых случаях ведут к случайным повреждениям этих органов во время гинекологических операций, что вынуждает хирурга-гинеколога к вмешательству на кишечнике или мочевыводящих путях.
При повреждении тонкой кишки без вскрытия ее просвета необходимо по возможности извлечь поврежденную петлю кишки из брюшной полости, обложить ее салфетками и заперитонизировать поврежденный участок кишки серо-серозными (серозно-мышечными) швами с частичным захватыванием мышечной (но не слизистой!) оболочки. Швы лучше накладывать узловатые, тонким шелком.
При повреждении тонкой кишки со вскрытием просвета необходимо прикрыть (завернуть) поврежденную петлю кишки салфеткой, извлечь ее (если это возможно) из брюшной полости, загрязненную салфетку удалить и обложить чистыми. Небольшую колотую рану достаточно ушить кисетным, восьмиобразным или Z-образным серозно-мышечным швом, а при завязывании такого шва место повреждения погрузить пинцетом в просвет кишки. Раны больших размеров ушивают двухрядным швом в поперечном к длиннику кишки направлении, чтобы не сузить ее просвет. Для этого сначала по краям раны накладывают швы-держалки (лучше серозно-мышечные, несколько отступя от краев раны в поперечном направлении). При необходимости края раны экономно иссекают. Затем накладывают первый ряд непрерывного вворачивающего кетгутового шва через все слои стенки кишки. Смена салфеток, перчаток и инструментов. Второй ряд — узловатые шелковые серозно-мышечные швы. Проверка проходимости кишки.
Резекция кишки производится при значительном или множественном ее повреждении, в тех случаях, когда невозможно ограничиться простым наложением шва, а также при распространении патологического процесса (опухолевого, воспалительного), требующего удаления определенной части кишки. В первом случае (повреждение) резекцию кишки необходимо производить, как только ранение замечено; во втором случае (опухоль, воспалительный процесс) резекцию кишки выполняют в. конце операции, на заключительном ее этапе.
Существуют различные технические приемы рассечения брыжейки и наложения анастомоза. Восстановление непрерывности кишечника производится наложением межкишечного анастомоза по одному из следующих способов: конец в конец, бок в бок и конец в бок. Чаще всего применяется анастомоз конец в конец, являющийся наиболее физиологичным и более простым по технике его выполнения.
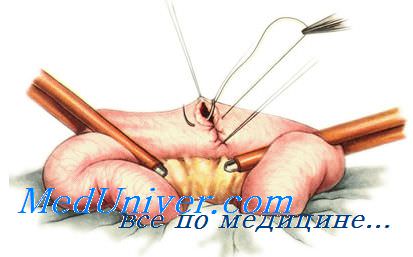
Техника резекции тонкой кишки. Петля кишки, подлежащая резекции, выводится в рану и изолируется марлевыми салфетками. Устанавливают границы резекции в пределах здоровых тканей и приступают к отделению резецируемого участка кишки от брыжейки. Для этого при резекции небольшого участка кишки сосудистые зажимы накладывают на брыжейку поэтапно вблизи стенки кишки; брыжейку рассекают между зажимами и перевязывают шелком. При более обширной резекции кишки необходимо клиновидное иссечение брыжейки. Технически это удобно выполнить, используя марлевые держалки; последние проводят через проделанные в брыжейке у стенки кишки отверстия, в местах предполагаемого ее пересечения. Натягивая марлевые держалки при расправленной петле кишки, рассекают в виде клина сначала только брюшинный листок брыжейки; затем обнажают сосуды, которые пересекают между зажимами и перевязывают; необходимо строго следить за сохранением кровоснабжения остающихся участков кишки. Для этого полезно перед пересечением крупного сосуда временно пережать его. Содержимое кишки пальцами осторожно вытесняют в соседние петли; отступя 10—15 см от места предполагаемого пересечения, на остающиеся участки кишки накладывают мягкие эластические кишечные жомы, а на удаляемый участок — прямые раздавливающие жомы или большие зажимы Ко-хера.
При наложении анастомоза конец в конец раздавливающие зажимы лучше накладывать косо, как это изображено на рисунке, чтобы после рассечения кишки по инструменту на остающемся участке имел место «недостаток» кишечной стенки со свободного (противобрыжеечного) края его. Этим достигается, во-первых, кровоснабжение стенки кишки в области будущего анастомоза, во-вторых, большая ширина просвета дает меньшую возможность возникновения рубцового сужения анастомоза.
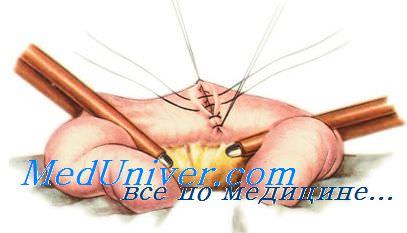
Тонким шелком накладывают серозно-мышечные швы-держалки по свободному и брыжеечному краям • остающихся участков кишки и косо пересекают кишку между раздавливающими зажимами и держалками, ближе к инструменту; препарат удаляют. Осушают просветы кишки и связывают швы-держалки между собой. Затем накладывают или узловатый шелковый серо-серозный, или непрерывный кет-гутовый шов через все слои стенок кишки, причем всегда обычно начинают с задних губ анастомоза. Далее кетгутовым швом переходят на передние губы Стенки передних губ анастомоза прокалывают или в той же последовательности, что и задние (изнутри — кнаружи, снаружи — внутрь), или используя вворачивающий (скорняжный) шов Шмидена (изнутри — кнаружи, изнутри — кнаружи). Концы нитей связывают и отсекают. Этот ряд швов должен быть механически герметичным (особенно следят за герметичностью в углах, т, е. при переходе с задних губ на передние). Вместе с тем он не должен нарушать кровоснабжения кишечной стенки в области анастомоза. Чтобы не сузить просвет кишки, на брыжеечном и свободном краях его, а иногда и между ними, рекомендуется сделать узел-захлестку. После смены инструментов, салфеток и перчаток приступают к наложению второго ряда (этажа) узловатых серозно-мышечных швов тонким шелком на переднюю и заднюю полуокружности. Снимаются мягкие зажимы и ушивается отверстие в брыжейке; это лучше делать с обеих сторон, захватывая в шов только брюшинные листки. Проверяется проходимость анастомоза.
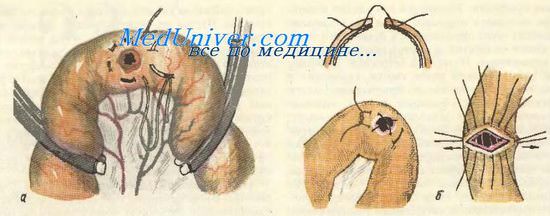
При наложении анастомоза бок в бок после перевязки и рассечения брыжейки раздавливают кишечную стенку зажимом (например, Кохера) и в пережатом месте перевязывают крепким кетгутом. Отступя примерно на 1—1,5 см в сторону остающейся петли кишки с каждой стороны, накладывают по кисетному серозно-мышечному шву тонким шелком. Производят резекцию, а культи приводящей и отводящей петли после смазывания их йодом погружают в кисетный шов.
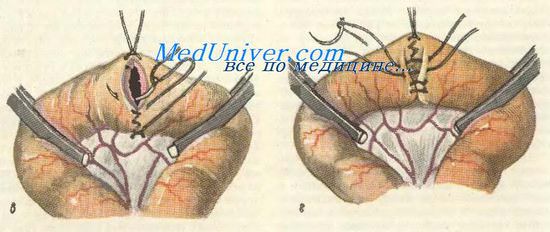
После надежного ушивания обеих культей и смены салфеток, инструментов и перчаток содержимое приводящего и отводящего концов кишки перемещают и отграничивают мягкими эластическими кишечными жомами. Концы кишки прикладывают друг к другу изоперистальтически и, отступя от каждой культи на 2—3 см, на протяжении 8 см соединяют их узловатыми шелковыми швами (серозно-мышечны-ми — первый чистый шов); на расстоянии 0,75 см по обе стороны от наложенных швов вскрывают просвет обеих кишечных петель таким образом, чтобы разрез не доходил примерно на 1 см до конца линии серозно-мышечных швов. Непрерывным кетгутовым обвивным швом, проникающим через все слои кишечной стенки, сшивают внутренние края получившихся отверстий или задние губы (первый грязный шов). Шов начинают соединением углов обоих отверстий и, завязав узел, оставляют начало нитки необрезанным и достаточно длинным (на рис. не показано). После ушивания этих губ шов закрепляют узлом и накладывают вворачивающий шов Шмидена на наружные края отверстия или передние губы (второй грязный шов). Дойдя до начала этого шва, конец кетгутовой нити двойным узлом связывают с ее началом.
На этом инфицированный (грязный) этап операции заканчивается, после чего производится повторная смена инструментов, салфетоки перчаток. Сняв с кишечных петель кишечные жомы, по другую сторону анастомоза шелком накладывают второй ряд узловатых серозно-мышечных швов (второй чистый шов). Швы накладывают отступя на 0,75 см от второго грязного шва. Обе культи во избежание их втягивания фиксируют несколькими швами к стенке кишки. Отверстие в брыжейке ушивается и проверяется проходимость анастомоза.
Чем сшивают кишки при операции
В основе большинства операций на желудочно-кишечном тракте лежит кишечный шов. Под термином «кишечный шов» подразумевают все виды швов, накладываемых на стенку полого органа желудочно-кишечного тракта (пищевод, желудок, кишечник), а также и на другие полые органы, имеющие брюшинный покров, мышечную оболочку, подслизистый слой и слизистую оболочку (жёлчный и мочевой пузырь).
Главные требования к кишечному шву:
— кишечный шов должен быть прочным, т.е. после наложения шва края сшитых органов не должны расходиться;
— кишечный шов должен быть герметичным. При этом следует иметь в виду герметичность механическую, не допускающую вытекания из просвета органа ни капли его содержимого, и герметичность биологическую, не допускающую выхода микрофлоры из полости органа,
— кишечный шов должен обеспечивать хороший гемостаз;
— кишечный шов не должен суживать просвет полого органа;
— кишечный шов не должен препятствовать перистальтике.
Выполнение этих требований возможно только с учётом анатомо-физиологических свойств полых органов брюшинной полости. Первое из них — способность брюшины склеиваться и в последующем срастаться в месте повреждения или при плотном прижатии двух листков друг к другу. Второе — футлярное строение стенки желудочно-кишечного тракта. Различают 4 основных слоя стенки желудочно-кишечного тракта: слизистую оболочку; подслизистый слой; мышечную оболочку; серозную оболочку (на пищеводе — адвентициальную). Первые два слоя отделены от следующих рыхлой соединительной тканью, в результате чего они могут скользить по отношению друг к другу. Это очень заметно при вскрытии просвета полого органа: слизистый и подслизистый слои выворачиваются кнаружи под тягой мышечного слоя. В связи с этим, а также из-за красного цвета слизистой оболочки, вывернутые края разреза кишки называют «губами». Образование «губ» иногда затрудняет чёткую визуализацию каждого слоя при наложении кишечного шва.
Самым прочным является подслизистый слой. Остальные слои, включая мышечный, легко прорезаются даже при небольшом натяжении. Для обеспечения прочности и механической герметичности кишечный шов обязательно должен проходить через подслизистый слой.
В подслизистом слое располагается большинство кровеносных сосудов органа, из-за чего при его рассечении возникает кровотечение. Шов, проходящий через подслизистый слой, должен обеспечивать гемостаз.
Из-за тесной связи подслизистого и слизистого слоев очень трудно при наложении кишечного шва пройти, не задев слизистую оболочку, и, следовательно, не инфицировав шовный материал. Кишечный шов, захватывающий подслизистый и слизистый слои, называется сквозным (шов Черни), он может обеспечить прочность и механическую герметичность, но не обеспечивает герметичности биологической, так как через прокол стенки и вдоль шовной нити микроорганизмы могут выходить из просвета кишки на поверхность брюшины.
Закрытие колостомы (реконструктивная колопластика)
Отделение абдоминальной хирургии
Наличие колостомы на передней брюшной стенке, нередко (в 25-45% наблюдений) осложненной, инвалидизирует больных, причиняя им тяжелые физические и моральные страдания. Поэтому восстановление непрерывности толстой кишки приобретает решающее значение для социально-трудовой реабилитации больных, это позволяет вернуть их к активной трудовой и бытовой деятельности.
Сроки восстановления кишечной проходимости могут варьировать от 1 мес. до 4 лет после наложения колостомы и зависят от общего состояния больных, отсутствия рецидива заболевания, наличия периколостомических осложнений и воспалительных процессов в брюшной полости.
Временные колостомы закрывают путем удаления швов на кожных покровах и разделением прижившихся участков, которые образуются, как правило, уже через месяц после колостомии.
При двуствольном типе колостомы проводят обычное сшивание стенок кишечника, одноствольная требует более сложных процедур по объединению стенок кишки с помощью швов или специальных хирургических скрепок, способных к рассасыванию в последующем. У больных с одноствольной концевой колостомой после операции типа Гартмана для восстановления непрерывности толстой кишки требуется сложная реконструктивная операция. Участки кишки соединяют методами «конец-в-конец» или «бок-в-бок». Сразу после анастомоза краев перед закрытием брюшной стенки и кожных покровов обязательно проверяют герметичность соединения путем контрастирования. Выбор колопластического метода восстановления непрерывности толстой кишки после операции типа Гартмана зависит от длины отключенной кишки и выраженности воспалительного процесса в малом тазу. При правильной мобилизации ободочной кишки почти всегда удается выполнить более физиологическую и менее травматическую колопластику.
Для обеспечения восстановительных операций у больных с различными видами колостом используют комбинированную эпидуральную анестезию, продленную в послеоперационном периоде, в сочетании с внутривенной интраоперационной инфузией дипривана или калипсола. Она способствует раннему пробуждению больных, обеспечивает адекватное обезболивание, нормализует моторику органов желудочно-кишечного тракта, тем самым, создавая благоприятные условия для заживления реконструктивного анастомоза. На фоне рациональной предоперационной подготовки и патогенетически обоснованной терапии она обеспечивает гладкое течение операции и послеоперационного периода.
В настоящее время в Отделении существует возможность лапароскопического варианта реконструктивной колопластики (закрытия колостомы).
Резекция кишечника
Резекция кишечника – операция по удалению части тонкой или толстой кишки. Объем вмешательства зависит от тяжести заболевания и обширности поражения кишечного тракта. Операция показана при злокачественных опухолях, туберкулезе, травмах, воспалительных процессах, кровотечениях. Значительные участки кишки удаляют при гангрене, вызванной тромбозом, заворотом, ущемлением, а также при язвенном колите. Кроме этого, операция проводится при эмболии и других нарушениях мезэнтериального кровотока.
При резекции кишечника обязательно удаляют часть брыжейки, которая прикрепляет пораженный участок к брюшине. При проведении вмешательства хирургу необходимо соблюдать особую осторожность, чтобы не допустить попадания в брюшную полость содержимого органа.
После операции необходим длительный период восстановления, возможно развитие нарушений всасывания и переваривания пищи. Они сопровождаются гиповитаминозами, анемией, снижением веса. Тяжесть осложнений зависит от обширности вмешательства, при иссечении небольших участков отрицательного влияния на пищеварение не наблюдается.
Резекция тонкого кишечника
Резекция тонкого кишечника чаще всего осуществляется в рамках экстренного вмешательства, например, при ущемлении грыжи. Реже она применяется при тромбозе сосудов или опухолях. Операция проводится под общей анестезией при положении больного на спине. Разрез делается на брюшной стенке в предполагаемой зоне поражения. После вскрытия полости живота хирург тщательно осматривает петли кишечника и определяет размер нежизнеспособного сегмента. Затем часть органа удаляют вместе с прилежащей брыжейкой. Резекция тонкого кишечника завершается наложением анастомоза двумя возможными способами: «конец в конец» или «конец в бок» и послойным ушиванием раны.
Резекция толстого кишечника, как правило, производится при раке органа, кровотечении, непроходимости. Удалению подлежит вся толстая кишка или только ее часть. Операцию осуществляют через лапароскопический или открытый доступ под общим наркозом. Заканчивается вмешательство наложением анастомоза или выведением части кишки наружу с формированием колостомы для отхождения каловых масс. Иногда вмешательство проводят в два этапа – выводят временную илеостому на брюшной стенке, а впоследствии сшивают два конца кишки. Продолжительность резекции толстого кишечника – 2-3 часа. После операции пациент находится в стационаре около 10 дней.
После удаления части кишечника восстановительный период занимает 6-8 недель. В это время нужно избегать сильных физических нагрузок и придерживаться диеты, прописанной врачом.
Перед резекцией кишечника необходимо пройти полное обследование, в случае экстренных показаний подготовка пациента к операции сводится к минимуму. Объем и тип вмешательства определяются хирургом на основании данных диагностики и анамнеза заболевания.
ТЕХНИЧЕСКИЕ ОСОБЕННОСТИ ВЫПОЛНЕНИЯ КИШЕЧНЫХ АНАСТОМОЗОВ ПРИ НЕПРОХОДИМОСТИ КИШЕЧНИКА
| ТЕХНИЧЕСКИЕ ОСОБЕННОСТИ ВЫПОЛНЕНИЯ КИШЕЧНЫХ АНАСТОМОЗОВ ПРИ НЕПРОХОДИМОСТИ КИШЕЧНИКА |
| А.П. Радзиховский, Е.Б. Колесников, Н.А. Мендель, А.В. Соломко, Н.И. Знаевский Глава 7 из монографии: Непроходимость кишечника: Руководство для врачей / Под ред. А.П. Радзиховского — К.: Феникс, 2012.-504 с, илл. ISBN 978-966-651-950-7 |
Глава отсканирована из книги, возможны ошибки в тексте. Они будут отредактированы в ближайшее время. Благодарим за понимание
| У пациентов с кишечной непроходимостью (КН) нередко возникает необходимость в выполнении резекции кишечника с последующим восстановлением его непрерывности путем анастомозирования. Благоприятными факторами для выполнения кишечного анастомоза является пациент с хорошим питательным статусом, без системных заболеваний и бактериального загрязнения брюшной полости, отсутствие натяжения в области анастомоза и его хорошее кровоснабжение, минимально травматичная и прецизионная техника формирования анастомоза [25, 120]. Осложнения, связанные с формированием анастомозов, такие как их несостоятельность, кровотечение, стриктура, являются потенциально опасными для жизни, их возникновение связано с увеличением длительности лечения и повышением летальности [115, 120]. Поэтому соблюдение принципов безопасного технического выполнения анастомоза является одной из важнейших задач для абдоминального хирурга. Обсуждение принципов формирования безопасных анастомозов лучше всего начать с определения. Анастомоз — это хирургическое соединение двух полых или трубчатых структур [116, 141]. Для того, чтобы анастомоз был безопасным, он должен быть лишен потенциальных осложнений, которые могут возникнуть при его создании. |
| Технически правильно выполненый анастомоз должен [141]: • Быть состоятельным (не протекать). • Не вызывать стриктуры просвета. • Не создавать риска внутренней грыжи. Идеальный анастомоз должен также быть легковыполнимым, воспроизводимым и легким в освоении. Кишечные анастомозы по своей сути являются ранами, и они подвержены факторам, которые влияют на заживление ран. Эти факторы разделяют на две группы — зависимые от пациента и зависимые от хирурга. Вторая группа факторов охватывает технические аспекты выполнения кишечных анастомозов (таблица 7.1) [120, 123, 141]. |
| Таблица 7.1. Факторы, влияющие на состоятельность кишечного анастомоза |
| Факторы пациента | Технические факторы |
| Местное бактериальное загрязнение Воспаление Состояние шока и гипоперфузии Сахарный диабет Хроническая стероидная зависимость Плохой нутритивный статус Злокачественные новообразования | Адекватное местное кровоснабжение Отсутствие натяжения Тщательныш гемостаз Атравматичное обращение с тканями Закрытие дефекта брыжейки Тщательныш осмотр сформированного анастомоза |
| Все способы анастомозирования полых органов пищеварительного аппарата можно разделить на три основных группы, принципиально отличающиеся друг от друга: ручные швы, механические, предполагающие использование сшивающих аппаратов и бесшовные (клеевые, с применением различных соединительных вну- трипросветныгх конструкций, термических способов) [32, 33, 48, 53, 57]. В настоящее время существует более 500 способов и модификаций ручного шва, более 100 разновидностей шовного материала. Процесс заживления кишечного анастомоза Процесс заживления кишечного анастомоза сходен с процессом заживления раны в любой другой части тела и может быть разделен на острую воспалительную фазу, фазу пролиферации и фазу созревания или ремоделирования. Основной молекулой, определяющей силу кишечной стенки, является коллаген. Колаген это белковая ткань, образующая соеденительную ткань и синтезируемая фибробласта- ми, поэтому понимание его метаболизма является особенно важным в понимании процесса заживления анастомоза. Во время пролиферативной фазы фибробласты становятся доминирующими клетками, играющими важнейшую роль в образовании коллагена во внеклеточном пространстве. Деление эпителальныгх клеток позволяет закрыть дефект со стороны просвета кишки. Плотность синтеза коллагена зависит от динамического равновесия между скоростью синтеза и коллагенолизиса. После хирургического вмешательства деградация зрелого коллагена начинается в первые 24 часа после операции и преобладает в первые 4 дня. Это выгзышается активацией матриксных металлопротеиназ (ММП), которые являются важным классом ферментов, регулирующих метаболизм коллагена [82]. Это семейство представлено двадцатью цинк-зависимыми эндопептидазами, среди которых коллагеназа (MMP-1) [82]. Было обнаружено, что использование ингибиторов ММП in vivo повышает прочность кишечных анастомозов на 48% на третий послеоперационный день, что позволяет предположить, что эти ферменты могут играть роль в определении риска несостоятельности [145]. Активность этих ферментов повышается при сепсисе, что потенциально может привести к проблемам в раннем послеоперационном периоде. В исследованиях на животных при моделировании бактериального перитонита, на третий день после операции были обнаружены повышенные уровни ММП, совпадающие со значительным снижением прочности анастомоза на разрыв [82]. Однако следует заметить, что при этом не было обнаружено повышения частоты несостоятельности анастомозов в сравнении с контрольной группой. На седьмой день после операции коллаген становится доминирующим фактором, особенно проксимальнее анастомоза [120]. После 5—6 недель не было обнаружено значимого повышения количества коллагена в зажившем анастомозе, хотя обмен и синтез коллагена продолжали оставаться повышенными. Прочность рубца продолжает увеличиваться в течение нескольких месяцев после операции. Связи между волокнами коллагена и их ориентация являются наиболее важными факторами, определяющими прочность тканей на растяжение. Давление на разрыв используют как количественный метод изменения прочности анастомоза in vivo. Было обнаружено, что это давление быстро растет в послеоперационном периоде, достигая 60% прочности окружающей кишечной стенки на 3—4-й день, и 100% через 1 неделю [94, 151]. Наиболее прочной оболочкой, обеспечивающей надежность анастомоза за счет наибольшего количества волокон коллагена, является подслизистая оболочка. Вот почему при создании ручных анастомозов обязательным является включение этой оболочки в шов. Синтез коллагена является относительно одинаковым во всех отделах толстой кишки, в тонкой же кишке он значительно выше в проксимальной и дистальной части по сравнению со средней частью кишки. Хотя не было обнаружено значительной разницы в прочности тонкокишечных и толстокишечных анастомозов на 4-е сутки после операции, образование коллагена в толстой кишке значительно больше в первые 48 часов [112]. Наличие висцеральной брюшины также облегчает соединение двух концов кишки, поэтому формирование анастомоза на внебрюшинных частях кишки (грудной отдел пищевода или прямая кишка) более сложно и опасно. Факторы, влияющие на состоятельность кишечного анастомоза, связанные с пациентом Наиболее часто при лечении пациентов с КН хирург сталкивается с факторами, связанными с его состоянием. Эти факторы являются характеристиками больного, попавшего в хирургический стационар, а затем в операционную. Хирург должен принимать эти факторы во внимание при принятии решения о выполнении анастомоза и постараться минимизировать их влияние. При оценке риска формирования анастомоза следует учитывать возраст пациента, так как частота несостоятельности прямо пропорциональна возрасту больного [101, 137]. А. Golub et al., (1997) [90] провели мультивариантный анализ факторов, влияющих на развитие несостоятельности кишечных анастомозов, и выявили шесть независимых переменных, обладающих значимой предиктивностью: альбумин сыворотки ниже 30,0 г/л, хроническое применение кортикостероидов, перитонит, кишечная непроходимость, хронические обструктивные легочные заболевания, периоперационная трансфузия более двух доз эритромассы. Несостоятельность анастомоза была определена как независимый фактор риска летальности. A. Alves et al., (2002) [70] с помощью мультивариантного анализа определили пять независимых факторов риска развития несостоятельности анастомозов в хирургии толстой кишки. Ими оказались перитонит, предоперационный лейкоцитоз, колоколоанастомоз, трудности при его формировании и послеоперационная гемотрансфузия. При наличии одного фактора риск недостаточности составлял 12—30%, двух — 38% и трех — 50%. Их выводы подтвердили в 2010 году D.A. Telem et al., [147], которые выделили пять факторов риска несостоятельности толстокишечных анастомозов: 1) уровень альбумина до операции ниже 35 г/л; 2) длительность операции более 200 минут; 3) интраоперационная кровопотеря более 200 мл; 4) потребность в интраопераци- онной гемотрансфузии; 5) вовлеченные в воспалительный процесс края резецированного кишечника при его патогистологическом исследовании. При наличии трех факторов риск несостоятельности анастомоза составлял 22,1%. Всем пациентам обязательно необходимо ввести внутривенно соответствующий антибиотик непосредственно перед операцией. Хотя нет убедительных доказательств, что необходимо дальнейшее продолжение антибиотикотерапии у пациентов, у которых нет инфекционного процесса, многие хирурги продолжают применение антибиотиков в течении 24 часов после операции, а то и в течение нескольких суток [84]. Любому пациенту с гиповолемией должна быть проведена адекватная инфу- зионная терапия перед, во время и после операции. Следует проводить мониторинг водно-электролитного баланса, включая показатели сердечно-сосудистой и дыхательной систем, контроль лабораторных показателей электролитов крови и гематокрита и своевременно их коррегировать. У пациентов с гипергликемией необходимо обеспечить контроль уровня глюкозы крови до операции, при необходимости перевести пациента на введение простого инсулина или провести коррекцию дозы инсулина, а также поддерживать нормогликемию после операции. Общий статус питания больного также является критичным для заживления раны и анастомоза. Пациент имеет повышенный риск послеоперационных осложнений в следующих случаях [132]: • Непреднамеренная потеря более чем 10% веса тела за последние 6 месяцев. • Непреднамеренная потеря более чем 5% веса тела за последний месяц. • Низкий уровень альбумина в сыворотке (менее 35 г/л). Следует рассмотреть возможность дооперационного дополнительного питания у истощенных пациентов преимущественно энтерально, как минимум в течение 7 дней перед операцией [77]. Было доказано, что парентеральное питание в послеоперационном периоде не оказывает существенного улучшения заживления анастомозов [81]. Повышают риск несостоятельности кишечных анастомозов путем ингибирования синтеза коллагена также недостаточность витамина С, цинка, желтуха и уремия, которые пагубно влияют на заживление тканей [81, 101]. Для больных со злокачественными новообразованиями (ЗНО) кишечника необходимо обеспечить соответствующую радикальную резекцию со свободными от опухолевой ткани краями резецированной кишки для оптимизации оксигенации тканей и их заживления. Следует отметить, что у пациентов с запущенными стадиями ЗНО или у пациентов после химиолучевой терапии преодоление отрицательных эффектов развившегося катаболического состояния может представлять сложную задачу. При неотложной операции хирург часто не имеет возможности оптимизировать состояние пациента. Характерным примером является септический шок при перитоните вследствие некроза и перфорации тонкой кишки при странгуляционной ОКН. Часто наиболее безопасным выходом из ситуации для таких пациентов является выполнение анастомоза во время повторной (second-look) операции. В литературе эти технологии получили название контроля повреждения (damage control), техника «заклиппируй и оставь» («clip-and-drop»), стадированный анастомоз, прерванная операция [9,104, 128]. Массивная бактериальная или каловая контаминация — это еще одно небезопасное состояние, возникающее при перитоните на фоне перфорации кишечника. В этом случае резекция с наложением стомы и анастомоз на повторной операции через несколько месяцев является наиболее правильным выбором. Технические факторы, влияющие на безопасность кишечного анастомоза Существует ряд технических факторов, которые влияют на безопасность анастомоза, независимо от его локализации в пищеварительном тракте, выбора шовного материала или стейплера, подхода — открытого или лапароскопического (табл. 7.1) [120, 141]. В.И. Егоров и соавт., (2002) [25] под местными факторами, влияющими на заживление соустья, подразумевают условия, существующие или создаваемые непосредственно в области анастомоза, которые, в отличие от системных, во многом зависят от оператора. К местным факторам они относят такие как: 1) загрязнение раны; 2) избыточная травма тканей при пересечении и сшивании; 3) сопоставление неоднородных тканей; 4) сшивание тканей с сомнительным кровообращением; 5) сшивание с натяжением; 6) избыточная мобилизация; 7) неправильный выбор вида кишечного шва; 8) недостаточная герметичность соединения; 9) нарушение кровообращения при завязывании нити; 10) неправильный выбор шовного материала. Наличие адекватной перфузии тканей через нескопрометированный локальный кровоток может быть наиболее критическим техническим фактором для создания анастомоза. Хирург должен быть уверен в мезентериальном сосудистом кровоснабжении сегмента кишки, подвергающегося резекции, для чего следует учитывать известное для разных отделов кишки распределение сосудов. Следует тщательно осмотреть сосудистые аркада!, кровоснабжающие кишечник, прощупать пульсацию сосудов брыжейки, прилежащих к выбранной линии резекции. Перед созданием анастомоза необходимо осмотреть пересеченные концы кишки для определения признаков возможной ишемии. Кровоточащая слизистая на срезе концов кишки является обнадеживающим признаком адекватной перфузии. Необходимо выполнить ререзекцию концов кишки, которые выглядят темными или переполнены кровью до хорошо перфузируемой зоны. При выполнении анастомоза следует быть внимательным, чтобы не перекрутить брыжейку, так как это нарушит кровоснабжение выполненного анастомоза. Другими факторами, влияющими на кровоток в области анастомоза, которые особенно значимы у больных с ОКН, являются гиповолемия и повышенная вязкость крови при дегидратации [146]. Следует помнить, что радиация (у пациентов после лучевой терапии) также повреждает микроцикруляцию и явлется предрасполагающим фактором плохого заживления ран [137]. Все анастомозы следует выполнять таким образом, чтобы соединение между двумя концами кишки было свободным от натяжения. Адекватная мобилизация прилежащей кишки является наиболее важным приемом для обеспечения анастомоза без натяжения (tension-free). Это является критичным для толстокишечных анастомозов, часто требуя разделения сращений кишки с забрюшинными структурами. К примеру, при проведении низкой передней резекции, хирург должен часто мобилизовать селезеночный изгиб ободочной кишки, чтобы позволить проксимальной петле кишки опуститься в таз для устраннения натяжения колоректального анастомоза. В некоторых случаях укороченная брыжейка может представлять проблему для соединения двух концов кишки. Существует несколько способов выхода из этой ситуации. Одним из путей увеличения длины брыжейки без нарушения кровоснабжения является создание «лестничных» поперечных разрезов. Их можно выполнить двумя способами: либо провести разрезы на всю толщу брыжейки в бессосудистых зонах, либо путем простого рассечения брюшины с обеих сторон брыжейки. Селективное |