Спазм пищевода. Причины, диагностика и лечение спазма пищевода
1. Что такое спазм пищевода?
Спазм пищевода – это нерегулярные, непроизвольные и иногда очень сильные сокращения пищевода – трубки, по которой пища поступает изо рта в желудок. Вообще, в норме пищевод сокращается, чтобы передвигать пищу, но спазм это немного другое.
Есть два типа спазма пищевода:
Оба типа спазмов пищевода могут быть у одного человека.
Вообще спазм пищевода – это редкая проблема. Часто симптомы, которые можно принять за спазм пищевода, являются результатом других проблем – ГЭРБ (гастроэзофагеальной рефлюксной болезни), ахалазии, проблем с нервной системой, при которой мышцы пищевода и нижнего пищеводного сфинктера не работают так, как нужно. Панические атаки тоже могут вызвать симптомы, похожие на спазм пищевода.
2. Причины спазмов
Точные причины спазма пищевода не известны. Многие врачи считают, что спазм пищевода становится результатом нарушения нервной деятельности, координирующей глотательные движения пищевода. У некоторых людей спазм может появиться из-за очень горячих и очень холодных продуктов. Микротравмы из-за твердой пищи, инфекционные заболевания типа кори, скарлатины или гриппа, стрессы, воспалительные заболевания слизистой оболочки пищевода ( эзофагит, язва желудка и двенадцатиперстной кишки) тоже считаются возможными причинами развития спазма пищевода.
3. Диагностика
Часто спазм пищевода можно диагностировать, изучив историю болезни пациента. Врач может задать вам несколько вопросов о том, какие продукты или жидкости вызвали неприятные ощущения, где ощущаются эти симптомы и каким образом, чувствуете ли вы, что пища застревает в пищеводе и некоторые другие.
Диагноз спазм пищевода может быть подтвержден с помощью специальных тестов, в том числе, при помощи манометрии пищевода. Манометрия пищевода позволяет измерить давление. Второе исследование – это рентген с предварительным глотанием раствора бария, что позволяет визуально обследовать пищевод.
Другие специфические обследования могут быть проведены, чтобы выяснить, не являются ли симптомы следствием других заболеваний – ГЭРБ, обратного рефлюкса пищи и желудочных соков и т.д.
4. Лечение спазмов пищевода
Лечение спазма пищевода включает лечение других проблем, которые могут ухудшить и усилить спазм пищевода. К примеру, ГЭРБ обычно лечится изменениями в диете, образе жизни и при помощи лекарств, которые уменьшают количество кислоты в желудке.
Вот некоторые вещи, которые могут помочь в лечении ГЭРБ и спазма пищевода:
Непосредственное лечение спазмов пищевода может проводиться при помощи лекарств, которые расслабляют мышцы пищевода. Но эти лекарства не всегда помогают. Интересно, что некоторые антидепрессанты могут справится с болевым синдромом, даже если у вас нет депрессии. Но назначать их должен только врач.
Борьба со стрессами и тревогой, дыхательные упражнения тоже бывают эффективны в лечении спазма пищевода.
В редких случаях для лечения спазма пищевода требуется хирургическое вмешательство. Во время операции хирург разрезает мышцы вдоль нижней части пищевода. Но эта процедура действительно проводится только в серьезных случаях, когда другие методы лечения спазма пищевода не помогают.
Гипермоторная дискинезия, как лечить спазм пищевода, кардиоспазм на нервной почве?
Что такое спазм пищевода, эзофагоспазм, кардиоспазм?
По сравнению с заболеваниями желудка и кишечника заболевания пищевода встречаются редко. У здорового человека пища в пищеводе не задерживается, и поэтому пищевод меньше подвергается различным раздражениям. Из болезней пищевода наиболее часто встречаются эзофагоспазмы, воспаление (эзофагиты, эзофагит), иногда с последующим сужением, и рак пищевода.
Причины спазма пищевода
Спазм пищевода: классификация, виды
Гастроэнтерологи и рефлексотерапевты Саратова подразделяют спазм пищевода на 2 вида.
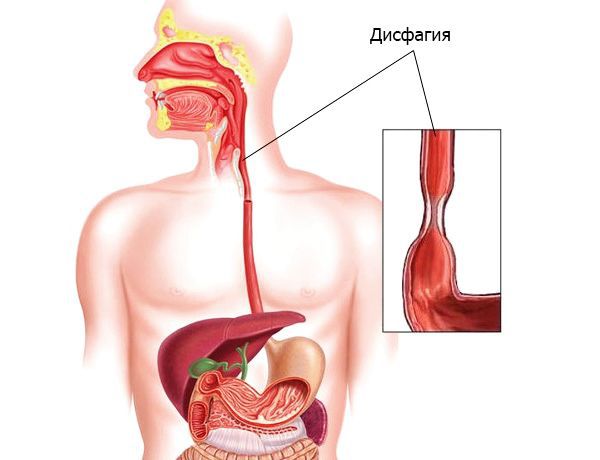
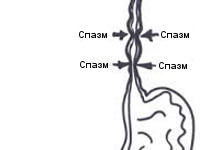
1. Диффузный спазм пищевода, характеризующийся нескоординированными сокращениями пищевода по всей его протяженности (при нем наблюдается дисфагия);
2. Сегментарный спазм пищевода, характеризующийся сокращениями пищевода на определенном участке с чрезмерной амплитудой (при данном виде пища проходит, но человек испытывает боль, при этом происходит деформация пищевода).
Почему происходит спазм пищевода? Патогенез
Часто спазм пищевода происходит из-за нарушения двигательной функции на фоне неврастении, депрессии, стрессовых ситуаций, переживаний, волнений, у пациентов с нарушениями психики органического и функционального характера, а также когда спастические сокращения стенки пищевода возникают в результате патологических висцеро-висцеральных рефлексов со слизистой оболочки пищевода при ее повышенной чувствительности из-за патологического процесса (эзофагит, язва, рак).
Спастические сокращения пищевода возможны у здоровых людей при быстрой еде, проглатывании большого куска непрожеванной пищи, при употреблении острой, сухой или слишком горячей пищи.
Основными патогенетическими факторами в развитии спазма пищевода являются дистрофические изменения межмышечного нервного сплетения пищевода, не исключая действие NO-эргических рецепторов.
Спазм пищевода, кардиоспазм: симптомы, признаки
Чаще наблюдается интенсивная боль, которая локализуется в области грудины или в эпигастральной области. Боль иррадиирует по передней поверхности грудной клетки вверх до шеи, в плечи, в нижнюю челюсть. Боль начинается спонтанно, а также при проглатывании слюны или пищи, может длиться несколько часов или внезапно прекратиться от проглатывания глотка теплой жидкости. Периодичность появления болей различная: иногда спазмы пищевода появляются несколько раз во время приема пищи, а в других случаях – несколько раз в месяц. Часто наблюдаются случаи развития спазма пищевода в момент сильных переживаний, волнений, нервно-психических стрессов. Иногда загрудинная боль при эзофагоспазме напоминает боль при приступах стенокардии. Может наблюдаться парадоксальная дисфагия, при которой твердая пища проходит лучше, чем жидкая. В конце приступа нередко возможно срыгивание небольшим количеством слизи.
Спазм пищевода может продолжаться от нескольких секунд до многих часов. В некоторых случаях выше спастического сокращения развивается дилятация пищевода. При кардиоспазме иногда наблюдается дилятация (расширение) всего пищевода, которая может сопровождаться рвотой съеденной пищи. Так называемая пищеводная рвота отличается от желудочной тем, что наступает вскоре после еды, и рвотные массы состоят из только что съеденной пищи и не содержат желудочного сока (пепсина и соляной кислоты). Под влиянием тех или иных жизненных условий спазмы пищевода могут периодически повторяться.
Лечение спазма пищевода в Саратове, России, лечение эзофагоспазма
Как лечить спазм пищевода, как вылечить эзофагоспазм в Саратове, в России
Как снять спазм пищевода, как снять эзофагоспазм в Саратове, в России
Запись на консультации.
Имеются противопоказания. Необходима консультация специалиста.
Что такое эзофагит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Аверин А. А., эндоскописта со стажем в 14 лет.
Определение болезни. Причины заболевания
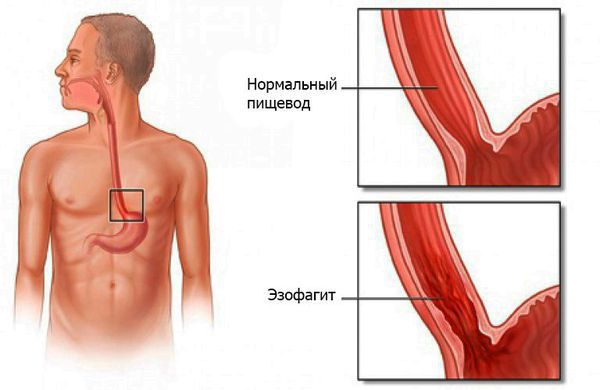
Эзофагит — воспаление слизистой оболочки пищевода, возникающее под действием инфекций, химических веществ, физических факторов и генетической предрасположенности.
Выделяют три формы эзофагита:
Эзофагит развивается под влиянием внешних и внутренних причин.
Внешние причины воспаления слизистой оболочки пищевода:
1. Инфекционные — воздействие патогенных микробов, например грибов рода Candida и герпесвирусов. Инфекционная форма эзофагита преобладает у людей с иммунодефицитом, но необязательно вызванного ВИЧ-инфекцией. Также высокий риск развития заболевания у пациентов, длительно принимающих стероиды при бронхиальной астме и хронической обструктивной болезни лёгких.
2. Химические — влияние агрессивных веществ (кислот или щелочей) и некоторых лекарственных средств:
3. Физические — факторы окружающей среды, такие как температура, излучение, механическое воздействие:
Внутренние причины эзофагита:
Вышеперечисленные факторы приводят к воспалению слизистой оболочки пищевода. В зависимости от интенсивности и продолжительности процесса оно протекает или остро, приводя к развитию острого эзофагита, или длительно, вызывая хроническую форму болезни.
Симптомы эзофагита
Симптомы заболевания различны в зависимости от вида эзофагита. Самый распространённый тип данного заболевания — рефлюкс-эзофагит.
К основным симптомам рефлюкс-эзофагита относятся:
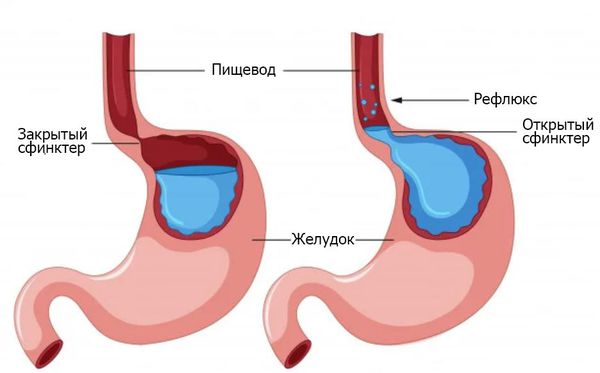
Рефлюск-эзофагит — один из вариантов течения гастроэзофагеальной рефлюксной болезни (ГЭРБ) с воспалением пищевода. В основе ГЭРБ лежит нарушение моторной функции нижнего пищеводного сфинктера и постоянные забросы кислого содержимого желудка в пищевод. Симптомы заболевания делятся на пищеводные и внепищеводные.
Пищеводные симптомы ГЭРБ:
Внепищеводные проявления ГЭРБ:
Основные симптомы инфекционного эзофагита:
Вышеописанные симптомы часто сочетаются с лихорадкой, сепсисом, анорексией и потерей веса. Иногда пациентов беспокоит кашель.
При развитии осложнений добавляются новые симптомы:
Симптомы хронического эзофагита
Все описанные симптомы характерны как для острого, так и для хронического эзофагита. Разница между ними в выраженности и продолжительности болезни:
В дальнейшем при хроническом эзофагите периоды обострения чередуются с ремиссией.
Патогенез эзофагита
Различные формы эзофагита отличаются причинами, вызвавшими заболевание, и механизмами развития воспаления в слизистой оболочке пищевода.
Рефлюкс-эзофагит
Рефлюск-эзофагит — один из вариантов течения гастроэзофагеальной рефлюксной болезни (ГЭРБ) с развитием воспаления пищевода. Патогенез рефлюкс-эзофагита:
Инфекционный эзофагит
Эозинофильный эзофагит
Эозинофильный эзофагит развивается следующим образом:
Классификация и стадии развития эзофагита
В Международной классификации болезней (МКБ-10) эзофагит кодируется как К20.
По этиологии:
По характеру поражения:
По распространённости:
По локализации:
По течению:
По периодам болезни:
По клиническим проявлениям:
По осложнениям:
В клинической практике наиболее распространены две эндоскопические классификации для хронической и острой формы эзофагита.
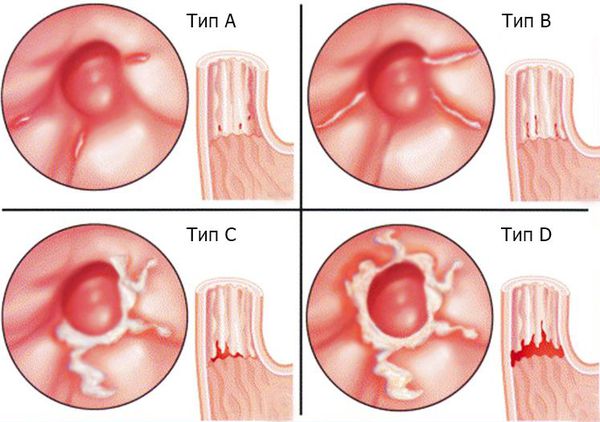
Классификация H. Basset различает четыре степени острого эзофагита [3] :
В зависимости от выраженности поражения стенки пищевода хронический эзофагит делят на четыре степени (классификация Савари — Миллера) [9] :
При рефлюкс-эзофагите (ГЭРБ) используется Лос-Анджелесская классификация [4] :
Стадии эзофагита:
Стадии повторяются и приводят к развитию осложнений.
Осложнения эзофагита
При длительном течении хронического эзофагита (чаще при рефлюкс-эзофагите) развиваются следующие осложнения:
Одним из наиболее опасных осложнений эзофагита является развитие рака пищевода — аденокарциномы.
Диагностика эзофагита
Общий осмотр пациента не даёт результатов, так как эзофагит не имеет внешних проявлений. Лабораторные методы также неинформативны, они помогут только выявить осложнение заболевания — кровотечения из верхних отделов желудочно-кишечного тракта. При подозрении на иммуносупрессию пациенты сдают развёрнутый клинический анализ крови и тесты на ВИЧ.
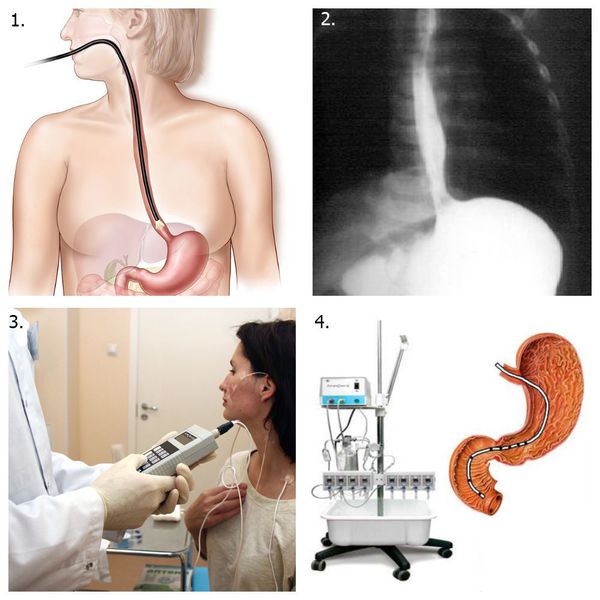
Для диагностики эзофагита применяют инструментальные методы:
Вспомогательные методы:
Ведущими методами диагностики является ЭГДС и рентгенологическое исследование пищевода. При этом рентгенографическое исследование пищевода с барием и эндоскопия верхних отделов ЖКТ дополняют друг друга, а не конкурируют.
Лечение эзофагита
Лечение эзофагита зависит от типа и причины заболевания. Чаще применяется медикаментозная терапия.
Консервативное лечение
Лечение рефлюкс-эзофагита:
При лекарственном эзофагите — отмена препарата или замена на лекарства без побочных эффектов. Таблетки следует запивать не менее чем 100-150 мл воды и оставаться в вертикальном положении 30 минут после их приёма.
При лечении эозинофильного эзофагита и подозрении на пищевую аллергию последовательно исключают различные продукты питания — потенциальные аллергены.
Лечение инфекционного эзофагита направлено на подавление возбудителя и зависит от его природы (грибы, бактерии, вирусы):
Лечение других типов эзофагита зависит от основного заболевания, которое привело к патологии. Распространённые варианты лечения:
Диета
При эзофагите нежелательно употреблять жирную и острую пищу, кофе, газировку, шоколад, горячие напитки и блюда с температурой более 40 °С.
Хирургическое лечение
Операции при эзофагите, как правило, не проводятся. Их выполняют, только если не помогло медикаментозное лечение и развились осложнения.
К таким операциям относятся:
При метастатическом раке пищевода с эзофагитом применяется лучевая терапия в сочетании с паллиативным стентированием.
Прогноз. Профилактика
При своевременной диагностике и правильном лечении прогноз положительный, но на него влияет тяжесть основного заболевания и развитие осложнений.
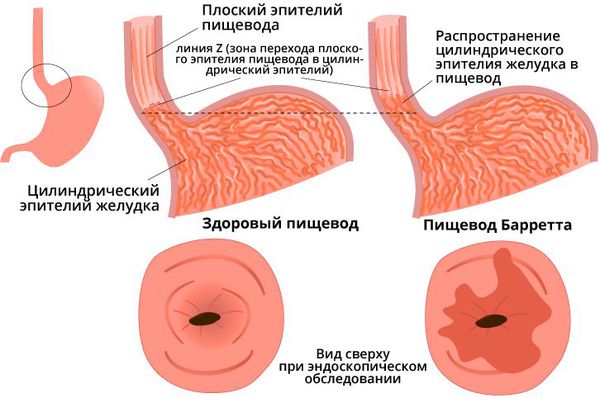
При появлении осложнений прогноз становится неблагоприятным. Пищевод Барретта является предраковым состоянием и приводит к аденокарциноме пищевода. При развитии стенозов и стриктур пищевода поступление пищи в желудок нарушается, что вызывает истощение и потерю веса с исходом в гипотрофию.
При тяжёлых формах эзофагита могут развиваться такие осложнения, как кровотечение и перфорация. Прогноз при этом крайне неблагоприятный, возможен летальный исход.
Профилактика эзофагита сводится к исключению или ограничению факторов, повреждающих слизистую оболочку пищевода.
Изменения образа жизни и питания — важные составляющие лечения и профилактики эзофагита [12] :
Диффузный спазм пищевода (эзофагоспазм). Дискинезия пищевода (K22.4)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
В зависимости от механизмов нарушения двигательной активности пищевода различают два варианта эзофагоспазма:
— первичный (идиопатический) эзофагоспазм;
— вторичный (рефлекторный) эзофагоспазм.
Отдельные авторы, кроме того, выделяют гиперкинетические и гипокинетические варианты заболевания, представленные в следующей классификации (Трухманов А.С., 1997):
1. Нарушения перистальтики грудного отдела пищевода:
Этиология и патогенез
Этиология диффузного спазма пищевода неизвестна.
В зависимости от механизмов нарушения двигательной активности пищевода различают два варианта эзофагоспазма.
Гиперкинетические варианты дискинезий пищевода сопровождаются усилением тонуса и моторики пищевода как во время глотания, так и вне его.
Эпидемиология
Возраст: преимущественно от 30 до 70 лет
Признак распространенности: Распространено
Соотношение полов(м/ж): 0.3
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Изжога встречается у 20% пациентов.
Диагностика
Автор. Nevit Dilmen 1994
Эзофагоманометрия (манометрия пищевода)
У определенного процента больных результаты исследования могут не отличаться от нормы, у других при проведении манометрии пищевода обнаруживаются:
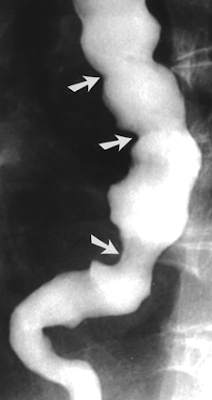
— спастические сокращения стенок пищевода в виде волн различной формы и амплитуды, во время которых давление в пищеводе превышает 30 мм.рт.ст.;
-эпизоды нормальной перистальтики, позволяющие дифференцировать эзофагоспазм от ахалазии;
— рефлекторное расслабление нижнего пищеводного сфинктера, неполная его релаксация.
Суточный мониторинг рН в нижней трети пищевода выявляет эпизоды ГЭР, о чем говорит падение показателей рН ниже 4. Регистрируется общее количество рефлюксов, число эпизодов продолжительностью более 5 минут, длительность самого большого эпизода, средняя продолжительность рефлюкса, общее время исследования, в течение которого значение рН было ниже 4.
Возможно применение метода внутрипищеводной импедансометрической диагностики моторной функции пищевода.
Лабораторная диагностика
Обязательные исследования: общий анализ крови.
Дополнительные исследования: биохимический анализ крови (общий белок, глюкоза, АлАТ, АсАТ, амилаза, ЩФ).
Дифференциальный диагноз
Осложнения
Лечение
Немедикаментозное лечение подразумевает профилактику повышения внутрибрюшного давления: больные должны избегать выполнения частых наклонов туловища, подъема тяжестей, переедания.
Медикаментозное лечение
Комплексное лечение должно быть направлено на устранение спазма гладкой мускулатуры и восстановления нормальной перистальтики пищевода.
Назначают прием за 30-40 минут до еды блокаторов медленных кальциевых каналов; антихолинергических средств (атропин, платифиллин и др) или нитратов (изосорбида ди- и мононитраты).
Для большинства больных (эмоционально лабильных пациентов), целесобразно применение седативных средств и антидепрессантов.
Вопрос о применении прокинетиков остается спорным. Осуществляется лечение осложнений, в частности рефлюкс-эзофагита (антисекреторные средства, антациды, цитопротекторы).
Хирургическое лечение
Проводится лишь у некоторых больных с тяжелым течением заболевания и при неэффективности комплексной диетомедикаментозной терапии.
У эмоционально стабильных пациентов наблюдаются лучшие результаты оперативного лечения.
Спазм пищевода
Общие сведения
Спазм пищевода – эпизодические функциональные расстройства эзофагеальной перистальтики, сопровождающиеся спазмированием стенок пищевода. Данная патология занимает первое место среди всех заболеваний пищевода. Является наиболее частой причиной дисфагии с загрудинными болями. Болеют чаще женщины в возрасте 30-70 лет, с возрастом уровень заболеваемости растет, а половые различия сглаживаются. Диффузный эзофагоспазм выявляется у 3% пациентов, которым проводят эндоскопическое исследование в связи с патологией пищеварительного тракта. Тем не менее, скудость клинической картины часто приводит к тому, что пациенты не обращаются за медицинской помощью. Кроме того, спазм пищевода нередко принимают за гастроэзофагеальную рефлюксную болезнь. Диагностикой и лечением заболевания занимаются врачи-эндоскописты, гастроэнтерологи, хирурги.
Причины
Точные причины возникновения спазма пищевода неизвестны. Первичный спазм пищевода является самостоятельным заболеванием, которое развивается на фоне психических (стрессы) и неврологических (поражение межмышечных нервных волокон пищевода) расстройств. Поражение нейронов может быть обусловлено воздействием токсинов, бактерий и вирусов как на сами нервные волокна в пищеводе, так и на головной