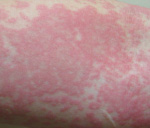
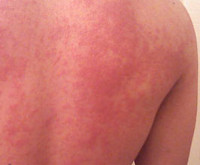
Принципы лечения крапивницы и ангиоотека
Крапивница и ангионевротический отек – широко распространенные кожные заболевания, снищающие качество жизни пациента. В обзоре дано краткое описание основных методов лечения различных видов крапивницы у взрослых пациентов и детей старшего возраста и приме
Крапивница и ангионевротический отек (ангиоотек) (АО) — широко распространенные кожные заболевания, оказывающие выраженное негативное влияние на качество жизни пациента. Их обычно легко диагностировать, но не всегда просто лечить из-за различной тяжести течения, частой устойчивости к антигистаминным препаратам и наличия других болезней у пациента, являющихся первичной причиной кожного процесса. Кроме того, не все специалисты знакомы с ведущими руководящими документами, многие их них не знают особенности лечения острой крапивницы ((ОК), протекает менее 6 недель) и хронической крапивницы ((ХК), протекает более 6 недель) и не всегда способны выбрать правильную терапевтическую и/или диагностическую тактику у того или иного пациента.
Задачей данного обзора служит краткое описание основных методов лечения различных видов крапивницы у взрослых пациентов и детей старшего возраста и применяемых лекарственных средств (ЛС), основанное на существующих научных доказательствах.
Для оптимизации фармакотерапии и выбора дальнейшей тактики лечения важно определить вид/форму крапивницы (например, физическая/вибрационная), ее продолжительность (острая, эпизодическая или хроническая). Особенности такой диагностики описаны в других публикациях [1, 22].
Цель лечения — достичь контроля над заболеванием и связанного с этим улучшения качества жизни пациентов, способности к работе или учебе, а также минимизировать опосредованные применением ЛС побочные эффекты. Это особенно важно при терапии длительно текущих форм хронической крапивницы. Для оценки контроля над заболеванием можно учитывать выраженность зуда, АО, размер волдырей, их количество и частоту появления, ночные пробуждения и длительность ремиссии заболевания.
Лечение, направленное на причинные и провоцирующие факторы
В первую очередь проводится лечение основного заболевания (если оно выявлено), которое служит причиной возникновения крапивницы. Нужно сделать все возможное (провести все необходимые диагностические тесты), чтобы выявить причину и провоцирующие факторы крапивницы в случае ее хронического течения. После определения последних необходимо исключить с ними контакт, например, не принимать Аспирин и другие нестероидные противовоспалительные препараты (НПВП) при чувствительности к ним (многие НПВП вызывают обострение ХК у 20–30% пациентов даже при другой ее причине) или ингибиторов ангиотензинпревращающего фермента (иАПФ) при рецидивирующем АО.
Исключение провоцирующих факторов
Исключение провоцирующих факторов — эффективный вид лечения и профилактики, если эти факторы известны или подозреваются (пищевой продукт, ЛС, физический стимул и др.).
Многие специалисты рекомендуют всем пациентам с крапивницей избегать приема псевдоаллергенов, Аспирина и других НПВП, иАПФ как возможных неспецифических триггеров [2], хотя достоверные доказательные данные для этого утверждения отсутствуют.
Пациентам с острой аллергической крапивницей нужно исключать контакт с выявленными причинно-значимыми аллергенами, а с физической — избегать воздействия причинного физического стимула в зависимости от вида крапивницы: солнечного света, механического раздражения, сдавления кожи, вибрации, воды, холода, тепла, перегревания, физической нагрузки.
Во многих случаях алкоголь, стресс и перегревание усиливают проявления ХК (табл. 1).
Диета
У пациентов с аллергической IgE-связанной крапивницей важно исключать из рациона причинно-значимые пищевые продукты. С другой стороны, аллергия на пищу и пищевые добавки при ХК — явление крайне редкое, несмотря на широко распространенное ошибочное мнение. Данные о необходимости назначения диеты с ограничением пищевых добавок (красителей, консервантов, усилителей вкуса, ароматизаторов и др.) [5–7] и натуральных салицилатов (так называемых псевдоаллергенов) пациентам с Аспирин-чувствительной ХК противоречивы. В проспективном открытом исследовании, включавшем 64 пациента, у 73% больных ХК было выявлено улучшение кожного процесса при соблюдении строгой диеты с исключением псевдоаллергенов в течение 2 нед, но подтверждение реакции после проведения провокационного теста с индивидуальными псевдоаллергенами было зарегистрировано только у 19% из них [8].
Лечение физической крапивницы. Индукция толерантности
У мотивированных пациентов с холодовой, солнечной, холинергической и генерализованной тепловой крапивницей возможно проведение десенситизации (индукция толерантности). Процедура заключается в повторяющемся воздействии стимула на кожу пациента, например холодового или теплового, до достижения ее рефрактерности (т. е. отсутствия ответа на провокацию) [9–11]. Воздействие стимула должно быть регулярным и достаточной интенсивности, иначе толерантность исчезнет в течение нескольких дней [1].
Лечение аутоиммунной крапивницы
Считается, что у около 50% пациентов ХК имеет аутоиммунную форму, что подтверждается с помощью лабораторных методов и внутрикожного теста с аутологичной сывороткой (ТАС).
В настоящее время составляются протоколы для проведения десенситизации у пациентов с аутоиммунной ХК с помощью инъекций аутологичной сыворотки или цельной крови [12, 13]. Цель такого лечения — индукция толерантности к циркулирующим гистамин-высвобождающим факторам. В турецком исследовании, опубликованном в июле 2011 г., авторы применяли инъекции аутологичной сыворотки, аутологичной плазмы и плацебо в трех параллельных подгруппах пациентов как с ТАС-положительными (ТАС+), так и ТАС-отрицательными (ТАС–) ответами [14]. Эффективность лечения аутологичной сывороткой и плазмой была практически равна таковой в группе плацебо (разница не была статистически значимой), несмотря на это, у пациентов с ТАС+ и ТАС– наблюдалось снижение активности крапивницы и увеличение показателей качества жизни. С учетом указанных данных эффективность аутогемотерапии у пациентов с ХК нуждается в дальнейшем изучении.
Лечение сопутствующих инфекций
Необходимость терапии хронических очагов инфекции при крапивнице, в частности Helicobacter pylori, все еще обсуждается. Есть исследования (в т. ч. российские), подтверждающие, что эрадикация H. pylori может приводить к выраженному улучшению течения крапивницы [15, 16], в то время как в других антибактериальное лечение не оказывало какого-либо значимого влияния на симптомы ХК [17, 18].
Роль этого микроорганизма в патогенезе ХК и АО остается противоречивой. Частота инфекции в общей популяции очень высока [19], поэтому H. pylori выявляется у 40–50% пациентов с ХК. Некоторые специалисты рекомендуют даже в отсутствие научных доказательств эффективности назначать антибактериальное лечение пациентам с ХК как для эрадикации H. pylori, так и при других субклинических инфекционных заболеваниях (стрептококковых, стафилококковых, иерсиниоза и т. д.), хотя, согласно данным исследований, такой подход не всегда приводит к улучшению симптомов крапивницы.
Требуется проведение дальнейших рандомизированных клинических исследований (РКИ) для изучения влияния антибактериальной терапии и эрадикации H. pylori на течение крапивницы.
Лечение острой крапивницы
Острая спонтанная крапивница может быть аллергической или неаллергической. Но лечение в обоих случаях практически не различается. Более чем в 90% случаев острая форма заболевания самопроизвольно излечивается [1].
Показания к госпитализации:
Начальные лечебные мероприятия включают воздействие на причину: прекращение применения причинно-значимого ЛС или пищевого продукта, удаление жала насекомого и назначение антибиотиков при бактериальной инфекции. В дальнейшем проводится симптоматическая фармакотерапия.
Несмотря на длительное и широкое использование, было опубликовано всего несколько РКИ по применению блокаторов Н1-рецепторов гистамина (Н1-БГ) II поколения (препараты первого выбора) и коротких курсов системных глюкокортикостероидов ((ГКС), препараты второго выбора) при ОК [1].
Начальная симптоматическая терапия включает назначение неседативных Н1-БГ с возможностью увеличения дневной дозы у взрослых пациентов в 4 раза выше той, что указана в инструкции к препарату (при этом необходимо учитывать возможные побочные эффекты). В некоторых случаях, особенно при ограниченной крапивнице, применяется местное лечение — противозудные и охлаждающие лосьоны (например, 1% и 2% ментолсодержащие на водной основе) [1].
К препаратам второй линии относятся ГКС, назначаемые внутрь 50 мг/сут коротким курсом в течение 3 дней [20] или по 20 мг 2 раза в сутки в течение 4 дней [21].
При тяжелом течении крапивницы (например, при сочетании с АО или при высоком риске развития анафилаксии) некоторые специалисты рекомендуют внутривенное введение ГКС (30–100 мг преднизолона или 4–16 мг дексаметазона и более) и седативных Н1-БГ, в т. ч. и повторно [22].
В тяжелых прогрессирующих случаях с развитием анафилаксии и шока терапия должна проводиться совместно с парентеральным введением эпинефрина.
Большинство случаев ОК хорошо купируется на фоне лечения Н1-БГ и ГКС. Тем не менее симптомы могут появиться повторно спустя несколько часов (у некоторых пациентов симптомы персистируют до 2 нед и более). В этих случаях пациенты должны получать неседативные Н1-БГ II поколения в адекватных дозах (вплоть до 4-кратного увеличения у взрослых пациентов) на протяжении необходимого времени; таким пациентам нужно рекомендовать иметь дома ГКС в таблетках (например, преднизолон) на случай ухудшения симптомов.
Нужно избегать применения топических Н1-БГ из-за их ограниченного эффекта и возможного сенсибилизирующего потенциала.
В большинстве случаев невозможно предсказать, перейдет ли острая крапивница в хроническую. Также непонятно, влияет ли на такой переход назначение адекватного лечения или нет.
Лечение хронической крапивницы
К сожалению, заболевание, которое служит причиной возникновения ХК, выявляется редко, но если это удается сделать, то в первую очередь проводится именно его лечение. При излечении основной болезни высока вероятность полного исчезновения симптомов крапивницы. В меньшей степени это относится к аутоиммунной крапивнице, связанной с другими аутоиммунными заболеваниями, т. к., например, даже при полном контроле аутоиммунного тиреоидита, связанного с гипотиреозом и аутоиммунной крапивницей, не всегда наблюдается улучшение течения кожного процесса.
Ключевые особенности лечения:
Важно информировать пациента с ХК, что:
Другое важное направление терапии — это применение препаратов для симптоматического лечения с целью уменьшить выраженность кожных высыпаний/зуда/АО и предотвратить их повторное появление.
В качестве местного лечения можно использовать охлаждающие лосьоны (например, 1% крем ментола на водной основе, лосьон каламина и 10% лосьон кротамитона), особенно в местах выраженного зуда. Нужно иметь в виду, что спиртсодержащие лосьоны при нанесении в местах поврежденной или экзематозной кожи могут усиливать обострение заболевания. Широко используются антигистаминные крема и гели (например, диметинден), но их фармакологическую эффективность ограничивает слабая кожная абсорбция. Топические ГКС практически не применяются в рутинной клинической практике для терапии хронической крапивницы, но в отдельных исследованиях было показано, что при их регулярном нанесении на локальные области кожи снижается выраженность уртикарного ответа на давление. Возможно, это связано с уменьшением количества тучных клеток в этих местах [23, 24].
Согласно рекомендациям Всемирной организации по аллергии (World Allergy Organization; WAO), во всех случаях крапивницы следует начинать терапию с неседативных антигистаминных препаратов II поколения (препараты первого выбора). Только если они недоступны или неэффективны в максимальных дозах, возможно применение седативных Н1-БГ [25], которое ограничено частыми побочными эффектами, в частности седативным и антихолинергическим. У большинства пациентов назначение антигистаминных препаратов II поколения позволяет контролировать заболевание [26], тем не менее добавление Н1-БГ I поколения на ночь логично и допускается, если пациента беспокоит выраженный ночной зуд и связанная с ним бессонница.
В дальнейшем, в зависимости от ответа, лечение у взрослых пациентов проводится согласно алгоритму, изображенному на рис. Стоимость, безопасность и эффективность лечения рассматриваются в табл. 2.
Важно помнить, что у некоторых пациентов с ХК может не наблюдаться эффект от стандартных доз антигистаминных ЛС II поколения. В этом случае возможно увеличение суточной дозы препарата из этой группы в 2–4 раза от рекомендованной в инструкции производителя. Как клинический опыт, так и данные исследований подтверждают, что такой подход (с увеличением дозы неседативных Н1-БГ) связан с большей эффективностью терапии и контролем заболевания у многих (но не у всех) пациентов [29, 30].
При отсутствии эффекта от увеличения дозы Н1-БГ можно добавить антилейкотриеновые препараты или заменить Н1-БГ на другой. При неэффективности или тяжелом течении крапивницы нужно рассмотреть возможность альтернативной терапии препаратами второй-третьей линии, например циклоспорином, комбинацией Н1— и Н2-БГ, дапсоном или омализумабом [25]. От назначения такого лечения рекомендуется воздерживаться до 1–4 нед, т. к. эффект от приема антигистаминных препаратов может быть отсроченным [25].
Эффективность ЛС может различаться у каждого пациента. Также нужно учитывать, что препараты не сохраняют длительно действующий эффект после их отмены, поэтому при персистирующей крапивнице необходима поддерживающая терапия. При длительном лечении развития тахифилаксии обычно не отмечается, и у многих пациентов с хронической идиопатической или аутоиммунной крапивницей симптоматическая терапия приводит к выраженному положительному ответу и контролю заболевания.
Дальнейшее наблюдение
Во многих случаях необходимо длительное применение препаратов до наступления ремиссии заболевания. Для большинства пациентов с ХК рекомендуется 3–6 мес регулярной терапии [25]. У пациентов с длительным анамнезом крапивницы и АО лечение проводится в течение 6–12 мес с постепенной отменой на несколько недель. Было показано, что пациенты с ХК, принимавшие Н1-БГ непрерывно, страдали от менее выраженного снижения качества жизни по сравнению с теми, кто применял ЛС эпизодически [32].
Каждые 3–6 мес и чаще нужно обязательно осматривать и опрашивать пациента для выявления новых симптомов (признаков аутоиммунной патологии и др.), а также для оценки тяжести крапивницы (она может изменяться со временем) и коррекции терапии [25].
Средний срок наличия ХК — 3–5 лет, хотя примерно у половины пациентов наступает спонтанная ремиссия через 0,5–1 год после начала. Примерно у 40% пациентов ХК, существующая более 6 мес, будет рецидивировать на протяжении последующих 10 лет, а у 20% — даже на протяжении 20 лет [31].
Цель лечения ХК — максимально уменьшить проявления заболевания на фоне оптимально подобранной терапии до наступления ремиссии.
Заключение
Крапивница/АО — это гетерогенная группа заболеваний, для которой характерны многообразие клинических проявлений и различные механизмы развития. Поэтому логично, что для ее лечения должен применяться ступенчатый подход, основанный на форме крапивницы, тяжести, патогенезе и особенностях течения.
Как уже упоминалось, ключевым принципом терапии как ОК, так и ХК у взрослых пациентов (а иногда и у детей), который, к сожалению, неизвестен многим российским врачам, служит назначение антигистаминных препаратов II поколения (препараты выбора) в стандартной дозе, а при их неэффективности — увеличение дневной дозы до 4 раз от указанной в инструкции. Такой подход одобрен и рекомендуется ведущими международными и национальными сообществами и специалистами, он основан на повышении эффекта от Н1-БГ при сохранении относительной безопасности (седативный эффект, нарушение когнитивных и психомоторных функций и другие побочные эффекты обычно отсутствуют даже при высоких дозах) по сравнению с назначением ГКС. Здесь важно подчеркнуть, что с юридической точки зрения не имеет права отступать от инструкции к применению того или иного препарата. К настоящему времени во всех инструкциях к антигистаминным средствам II поколения, разрешенным в России, не существует рекомендаций по повышению дозы. Кроме того, всегда нужно взвешивать возможные пользу и риск любого вида лечения.
Необходимо помнить, что антигистаминные препараты показаны практически всем пациентам с крапивницей, за исключением некоторых больных с изолированным АО, в частности с наследственным АО. Кроме того, без особых показаний желательно избегать назначения антигистаминных и других системных препаратов в I триместре беременности, несмотря на то, что в исследованиях не было отмечено тератогенного эффекта. Добавление блокаторов лейкотриеновых рецепторов (монтелукаст, зафирлукаст) к антигистаминной терапии у взрослых пациентов может давать дополнительный эффект, когда обострение крапивницы связано с приемом пищевых псевдоаллергенов, аспирина или наличием функциональных аутоантител.
В настоящее время требуются дополнительные исследования уже существующих ЛС для лечения крапивницы, особенно ХК, и поиск новых высокоэффективных препаратов. При этом нужно учитывать, что применение большинства препаратов второй и третьей линий, в частности циклоспорина и омализумаба, сопряжено с высокой стоимостью и/или существенным риском выраженных побочных эффектов.
Литература
П. В. Колхир, кандидат медицинских наук
НИЦ ГБОУ ВПО Первого МГМУ им. И. М. Сеченова Минздравсоцразвития России, Москва
Температурная крапивница
Температурная крапивница – аллергический уртикарный дерматоз, возникающий в качестве ответной реакции на действие температурного фактора. Основными клиническими симптомами являются зуд и гиперемия, на фоне которых появляются мономорфные волдыри, существующие не более 24 часов. Высыпания могут сопровождаться повышением температуры, головной болью, продромальными явлениями, интоксикацией. Диагностируют температурную крапивницу на основании анамнеза, клинических проявлений и провокационных тестов. Терапия заключается в устранении причины дерматоза, назначении антигистаминных, десенсибилизирующих, противовоспалительных препаратов, детоксикации.
Общие сведения
Температурная крапивница – транзиторный аллергический ответ организма на тепло или холод. Данной патологией страдают около 7% населения планеты. Впервые температурная крапивница упоминается ещё в трудах Гиппократа (IV век до н. э.). Клинические симптомы заболевания подробно описаны в XVIII веке английским врачом У. Геберденом. Открытие тучных клеток, переполненных гистамином, немецким иммунологом П. Эрлихом в 1877-79 годах дало основу понимания патогенеза крапивницы с точки зрения образования уртикарий. В 1961 году представителями отечественной школы дерматологии Ю. Ф. Анцыпаловским и А. П. Зинченко был доказан приоритет в патогенезе холодовой крапивницы особых холодовых рецепторов, обладающих сверхчувствительностью к низким температурам, что в сочетании с аллергической настроенностью организма объясняло факт волнообразного течения патологии и её резистентности к проводимой терапии.
Температурная крапивница не имеет гендерной окраски и возрастных рамок. Нестандартность данного состояния проявляется в его способности сопровождать процесс отогревания человека, возникать во время летнего дождя, плавания в тропических широтах, перемещения с солнцепёка в тень и т. д. Актуальность проблемы на современном этапе связана с неуклонным ростом заболеваемости температурной крапивницей, а также с производственными и экономическими потерями, поскольку дерматозом страдают преимущественно трудоспособные пациенты.
Причины температурной крапивницы
Пусковым моментом заболевания считают тепловое или холодовое воздействие. Тепловая крапивница является контактным дерматозом, холодовая возникает в качестве реакции холодовых рецепторов кожи на понижение температуры окружающей среды, употребление мороженого и холодных напитков. Кроме того, данное состояние может наблюдаться при внутривенном введении препаратов, температура которых ниже 6 °C. Иногда патологический процесс является симптомом других заболеваний, связанных с наличием в организме пациента холодозависимых белков (например, пароксизмальная холодовая гемоглобинурия). Факторами, увеличивающими вероятность развития температурной крапивницы, считают паразитарные болезни, простуды, очаги фокальной инфекции в организме пациента, заболевания пищеварительного тракта, гинекологическую патологию. Существуют наследственные аутосомно-доминантные формы температурной крапивницы.
Единая концепция возникновения патологии отсутствует. Различают иммунные и неиммунные механизмы развития температурной крапивницы. При воздействии низких температур на кожные покровы происходит активация тучных клеток, из которых высвобождается гистамин, простагландины, лейкотриены (ЛТ D4, С4, Е4), повышается проницаемость сосудов с развитием отёка и возникновением волдырей. Параллельно в организме начинается выработка специальных белков – криоглобулинов, дополнительно стимулирующих выработку гистамина и провоцирующих новые аллергические высыпания.
Редко фиксируется пассивный перенос гиперчувствительности к холоду, опосредованный IgG- или IgG-IgМ-криоглобулинами. Контакт с холодом стимулирует синтез IgG-аутоантител к рецепторам, связанным с тучными клетками. Образуются циркулирующие иммунные комплексы, провоцирующие сосудистую реакцию, аналогичную гистаминному ответу с белковой деструкцией клеток и формированием волдырей. Тепловую крапивницу вызывает выброс медиаторов ацетилхолина из нервных окончаний под воздействием тепла.
Классификация температурной крапивницы
В современной дерматологии различают две основных формы температурной крапивницы – холодовую и тепловую. Холодовая крапивница возникает в качестве ответной реакции кожи на низкие температуры. Она может быть острой (до 6 недель) и хронической (более 6 недель). Тепловая крапивница, развивается в ответ на действие высоких температур, также подразделяется на острую (до 6 недель) и хроническую (более 6 недель).
Холодовая крапивница включает следующие виды патологии:
Тепловая крапивница включает две разновидности:
Симптомы температурной крапивницы.
Основной особенностью заболевания является мономорфность высыпаний и зуд. Волдыри локализуются повсеместно, включая кожу кистей, стоп, волосистой части головы. Величина и внешний вид элементов значительно варьируют – от пузырьков диаметром несколько миллиметров до сливных элементов величиной с ладонь, своими очертаниями напоминающих географическую карту. Острая форма температурной крапивницы характеризуется крупными волдырями, которые стремительно появляются, а затем так же быстро регрессируют, хроническая – мелкой сыпью, сохраняющейся на коже в течение суток. Хроническая температурная крапивница – интенсивно зудящий ночной дерматоз, что обусловлено суточным ритмом секреции гистамина. При острой температурной крапивнице зуд менее интенсивен, отсутствует в ночное время.
Температурная крапивница начинается спонтанно с зуда и гиперемии. На фоне эритемы возникают ярко-розовые уртикарии, нарастает отёк, который сдавливает капилляры кожи, вследствие чего волдыри бледнеют. Возможны геморрагические подсыпания. В последующем волдыри начинают регрессировать с центра, приобретая форму колец. При развитии рецидива или хронизации температурной крапивницы отмечаются продромальные явления с резким подъёмом температуры, артралгиями и диспепсией. Температурная крапивница способна к самостоятельному регрессу, не оставляет следов на коже. Анафилактические реакции наблюдаются очень редко.
Диагностика температурной крапивницы
Клинический диагноз ставится дерматологом на основании анамнеза и мономорфности сыпи, подтверждается провокационными пробами. Для холодового варианта применяют Дункан-тест: на локтевой сгиб кладут лёд, если спустя 15 минут кожа остаётся инертной – крапивница отсутствует. Для более точной проверки используют иммерсию, погружая руку в холодную воду (ниже 8 °C) на 5-10 минут. Отсутствие в течение тестового времени зуда и эритемы – отрицательный результат. Можно поместить пациента без одежды на 10-30 минут в холодную комнату с температурой 4 °C. В этом случае следует соблюдать осторожность во избежание развития простуды или системных реакций. Используют также тест с физическими упражнениями при температуре 4 °C в течение 15 минут, после чего определяют уровень криоглобулинов в крови.
Локальную форму тепловой крапивницы диагностируют с помощью пробы с тёплым предметом: к коже предплечья прикладывают стакан с горячей водой (40–48 °C) на 1-5 минут или опускают кисть в воду той же температуры. Инертность кожи свидетельствует об отсутствии крапивницы. Распространённую форму подтверждают при возникновении волдырей в горячей ванне с температурой 40-48 °C или с помощью ходьбы в течение 30 минут. Тепловую крапивницу холинергического варианта можно диагностировать и по кожному тесту с метахолином (волдыри при внутривенном или подкожном ведении вещества). Для исключения иного генеза волдырей проводят анализ крови на аллергены.
Дифференцируют температурную крапивницу с укусами насекомых, дермографизмом, уртикарным васкулитом, многоформной экссудативной эритемой, строфулюсом, наследственным ангиоотёком, мастоцитозом, вторичным сифилисом, синдромами Леффлера, Висслера-Фанкони, Мелькерссона-Розенталя.
Лечение температурной крапивницы
Необходимо устранить причину заболевания. При холодовой крапивнице показано сочетание антигистаминных препаратов II и III поколения, транквилизаторов, десенсибилизирующих средств, М-холиноблокаторов. В тяжёлых случаях назначают кортикостероиды короткими курсами, проводят детоксикацию. При анафилаксии необходимо срочное внутривенное или подкожное введение адреналина. Самостоятельно купировать приступ можно с помощью специальной ручки-шприца с адреналином. Местная терапия включает тёплые овсяные ванны, противозудные и противовоспалительные средства, болтушки.
При тепловом варианте антигистаминные средства неэффективны из-за медиаторов ацетилхолина. На очаги поражения 1-2 раза в день наносят гели и мази на основе атропина, экстракта красавки. Параллельно купируют обострение сопутствующих заболеваний, санируют очаги хронической инфекции. Прогноз относительно благоприятный, в 50% случаев температурная крапивница самопроизвольно разрешается в течение года. У 20% больных патология становится хронической, приобретает упорное рецидивирующее течение. Важна своевременная и точная диагностика, адекватная терапия, поскольку температурная крапивница в редких случаях осложняется ангионевротическим отёком и анафилаксией.
_575.gif)
.gif)