Особенности выбора жаропонижающих средств у детей с аллергическими заболеваниями
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Понимание особенностей процессов терморегуляции, этиологии и патогенеза лихорадки у детей, а также механизма действия жаропонижающих средств чрезвычайно важно для практикующих педиатров, т. к. лихорадка является одной из наиболее частых неспецифических реакций организма ребенка на различные патологические процессы. Зачастую повышение температуры тела у ребенка становится причиной необоснованного применения лекарственных средств [1–3]. Правильный выбор жаропонижающего препарата для детей, страдающих аллергическими заболеваниями, представляет собой особенно сложную задачу, т. к. в настоящее время среди детского населения широко распространены аллергические заболевания, высока предрасположенность к ним.
Оптимальная температура тела является важным параметром гомеостаза организма и необходимым условием протекания процессов метаболизма, пластических процессов, обновления структур, функционирования органов, тканей, систем и организма в целом [4].
В обычных условиях у человека температура внутренних органов, крови и мозга поддерживается на уровне 37oС с физиологическими колебаниями ±1,5oС. Интервал между нормальной и верхней летальной температурой внутренних органов составляет 6oС. Повышение температуры тела человека выше +43 o С практически несовместимо с жизнью. Нижняя летальная температура тела – 23oС [5].
Воздействие различных факторов может привести к изменению теплового баланса организма, в результате чего развиваются либо гипотермические, либо гипертермические состояния. Одним из наиболее распространенных гипертермических состояний является лихорадка.
Лихорадка (febris, pyrexia) – это общая неспецифическая реакция организма, в большинстве случаев развивающаяся в ответ на попадание в организм и/или образование в нем пирогена и характеризующаяся динамической перестройкой функции системы терморегуляции. Важным проявлением лихорадки является повышение температуры тела, мало зависящее от температуры окружающей среды [4]. Лихорадка носит защитно-приспособительный характер, т. к. за счет повышения температуры тела происходит стимуляция естественной реактивности организма.
С древнейших времен лихорадку считали кардинальным признаком болезни, а поиск причин и методов борьбы с лихорадкой являлся одной из самых распространенных проблем врачей [6]. Так, еще древние славяне выделяли различные виды лихорадки в зависимости от сопровождавших ее симптомов: трясуха, огнея, желтея, корчея, ледея, гнетея, грудея, глухея, ломея, пухнея, глядея, невея (мертвичка). Армянский М. Гераци (XII в.) написал целый труд «Утешение при лихорадках», где он различал однодневную, длительную, изнурительную, плесневую лихорадки, а также профессиональные лихорадки – у стеклодувов, кузнецов и других рабочих. Гален называл лихорадку «противоестественный жар» (сolor praeternaturalis) [7].
«Отец медицины» Гиппократ впервые представил известную до настоящего времени классификацию лихорадки по типу температурной кривой:
– постоянная лихорадка (febris continua) характеризуется повышением температуры тела при ее суточных колебаниях не более 1oС;
– послабляющая лихорадка (febris remittens) характеризуется повышением температуры тела, при котором ее суточные колебания превышают 1oС. Температура может снижаться ниже 38oС, но не достигает нормальных цифр;
– перемежающаяся лихорадка (febris intermittens) – лихорадка, при которой в пределах суток чередуются периоды нормальной и повышенной температуры;
– истощающая лихорадка (febris hectica) – лихорадка, характеризующаяся подъемом температуры тела до высоких цифр с очень быстрым ее снижением. В течение суток возможно несколько эпизодов подъема температуры и ее снижения;
– неправильная лихорадка (febris atypica) – лихорадка, при которой отсутствуют какие-либо закономерности.
В настоящее время лихорадку классифицируют по различным признакам (рис. 1).
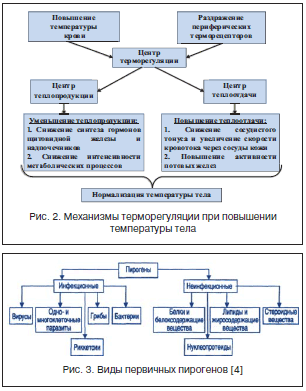
Дети более склонны к развитию лихорадки, чем взрослые, за счет незрелости регуляторных систем организма и несовершенства системы терморегуляции. Механизм процесса терморегуляции представлен на рисунке 2.
Для выбора тактики ведения ребенка с лихорадкой важно выяснить этиологический фактор (пироген), вызвавший ее, что не всегда является легкой задачей. Пирогены по своей природе могут быть инфекционными и неинфекционными (рис. 3).
Неинфекционные пирогены попадают в организм извне (например, при введении белоксодержащих веществ), а также высвобождаются из тканей организма при патологических состояниях (например, асептическом некрозе). Чаще в клинической практике встречаются инфекционные пирогены. Различные элементы клеток микроорганизмов (липополисахариды, экзо- и эндотоксины и т. д.) сами не способны вызывать лихорадку – они лишь приводят к образованию в организме истинных (вторичных) пирогенов. Их выделяют различные клетки организма, в основном макрофаги и нейтрофилы, в ответ на появление чужеродного вещества [4].
Лихорадка оказывает на организм ребенка как положительное, так и отрицательное воздействие. Защитно-приспособительное значение лихорадки заключается в повышении естественной реактивности организма. Повышение температуры тела приводит к усилению интенсивности фагоцитоза, увеличению синтеза интерферона, ускорению трансформации лимфоцитов и стимуляции антителогенеза [3, 5].
В то же время высокая температура тела у ребенка значительно усиливает основной обмен, повышается потребность тканей в кислороде, вследствие чего происходит усиление работы сердечно-сосудистой и дыхательной систем (увеличение частоты сердечных сокращений, частоты дыханий). Развиваются также относительная гипоксия и метаболические нарушения, от которых страдают все органы и системы, но наиболее чувствительна центральная нервная система (у детей раннего возраста это может проявляться судорожным синдромом) [9, 10].
Для определения терапевтической тактики при лихорадке у ребенка важно подразделение ее на 2 клинических варианта: «розовый» и «бледный». Если при повышении температуры тела теплоотдача соответствует теплопродукции, то это свидетельствует об адекватном течении лихорадки. Клинически это проявляется прогностически благоприятным вариантом – «розовой» лихорадкой. При этом наблюдаются нормальное поведение и удовлетворительное самочувствие ребенка, кожные покровы розовые или умеренно гиперемированные, влажные и теплые на ощупь. В случае, когда при повышении температуры тела теплоотдача из-за существенного нарушения периферического кровообращения неадекватна теплопродукции, развивается неблагоприятный вариант – «бледная» лихорадка. Клинически при этом отмечаются нарушение состояния и самочувствия ребенка, озноб, бледность, мраморность, сухость кожных покровов, акроцианоз, холодные стопы и ладони, тахикардия.
Гипертермический синдром – это патологический вариант лихорадки, при котором отмечается неадекватная перестройка терморегуляции с резким увеличением теплопродукции и резким снижением теплоотдачи. Гипертермический синдром проявляется в быстром повышении температуры тела, нарушении микроциркуляции, присоединяются метаболические расстройства и прогрессивно нарастающая дисфункция жизненно важных органов и систем, эффект от жаропонижающих препаратов отсутствует. Эти клинические проявления являются прямым указанием на необходимость оказания неотложной помощи [10, 11].
Неблагоприятное течение лихорадки у детей может привести к развитию опасных осложнений (табл. 1).
К группе риска по развитию осложнений при лихорадке относятся дети:
Дети, относящиеся к группе риска по развитию осложнений при лихорадке, а также дети с гипертермическим синдромом и «бледной» лихорадкой независимо от основного заболевания, вызвавшего подъем температуры тела, нуждаются в жаропонижающей терапии.
У детей, не входящих в группу риска по развитию осложнений при лихорадке, в случае, если температурная реакция имеет благоприятный характер («розовая» лихорадка), не превышает 39оС и не оказывает отрицательного влияния на состояние ребенка, от назначения жаропонижающих средств следует воздержаться, а использовать физические методы охлаждения и обильное питье.
Для лечения лихорадки у детей используются нестероидные противовоспалительные препараты (НПВП), рекомендованные к применению в педиатрической практике: ибупрофен и парацетамол. Механизм действия НПВП связан с угнетением синтеза простагландинов за счет снижения активности ЦОГ, принимающей участие в их синтезе. Блокируя активность ЦОГ, уменьшая синтез провоспалительных простагландинов, лекарственные препараты оказывают антипиретическое, анальгезирующее и противовоспалительное действие [13, 14].
Тактика применения НПВП у детей, предрасположенных к развитию аллергических заболеваний (в т. ч. бронхиальной астмы) и уже страдающих ими, должна быть очень осторожной. Это обусловлено особенностями механизма действия НПВП, которые блокируют ЦОГ и тем самым нарушают метаболизм арахидоновой кислоты. Этот процесс можно представить следующим образом.
Арахидоновая кислота высвобождается из фосфолипидов клеточных мембран под действием различных внешних стимулов (повреждение лекарством, эндотоксином и т. д.), после чего метаболизируется двумя путями: циклооксигеназным и липооксигеназным (рис. 5). В результате циклооксигеназного пути образуются простагландины Е2, F2, и D2, простациклин и тромбоксаны. Именно этот путь блокируют НПВП. Во втором пути могут участвовать несколько липоксигеназ, каждая из которых вводит кислород в определенное место молекулы арахидоновой кислоты. Так, 5-липоксигеназа приводит к образованию лейкотриена А4, который в свою очередь претерпевает дальнейшие изменения в двух направлениях – гидролиз до лейкотриена В4 либо присоединение глутатиона с образованием лейкотриена С4. Далее лейкотриен С4 переходит в лейкотриен D4 и лейкотриен Е4 [6].
Все продукты метаболизма арахидоновой кислоты оказывают очень выраженное биологическое действие на клетки, органы и ткани. Причем в физиологических условиях существует баланс между всеми производными арахидоновой кислоты. Прием НПВП приводит к дисбалансу, преобладанию липоксигеназного пути метаболизма арахидоновой кислоты. ЛТС4 и ЛТD4 вызывают спазм гладких мышц, усиливают выделение слизи, приводят к повышению проницаемости сосудов. ЛТВ4 вызывает выраженный хемотаксис нейтрофилов, их дегрануляцию и образование активных форм кислорода. ЛТЕ4 способствует менее выраженной, чем ЛТС4 и ЛТD4, но более длительной бронхоконстрикции. Таким образом, метаболиты арахидоновой кислоты способствуют развитию отека, воспаления, бронхоспазма [6].
НПВП угнетают ЦОГ и сдвигают баланс метаболизма арахидоновой кислоты в сторону образования лейкотриенов. Наиболее часто реакции возникают при приеме ацетилсалициловой кислоты, но обычно пациенты оказываются чувствительными и к другим НПВП. Проявления непереносимости могут быть различными (от кожной сыпи до анафилактического шока), чаще это патологические процессы в органах дыхания или крапивница. Наиболее ярко непереносимость НПВП проявляется в развитии бронхиальной астмы, сочетающейся с непереносимостью ацетилсалициловой кислоты и других анальгетиков, получившей название «аспириновая астма» [6].
Поскольку в педиатрической практике разрешены к применению только 2 НПВП – ибупрофен и парацетамол, обсуждается именно возможность и безопасность их применения у детей, страдающих аллергическими заболеваниями и, особенно, бронхиальной астмой. С этой целью был проведен целый ряд крупных клинических исследований.
Так, R. Beasley et al. опубликовали в 2008 г. результаты международного исследования по выявлению взаимосвязи между приемом парацетамола детьми в первый год жизни и увеличением риска развития у них астмы в последующие годы. В исследование были включены 205 487 детей в возрасте 6–7 лет из 31 страны. Было выявлено, что использование парацетамола с жаропонижающей целью на первом году жизни было связано с повышенным риском развития симптомов астмы в возрасте 6–7 лет. Использование парацетамола было также связано с риском развития риноконъюнктивита и экземы [15]. Полученные результаты указывают на необходимость дальнейшего изучения данной проблемы. По рекомендациям Американской академии педиатров, не следует применять парацетамол у детей, страдающих астмой [16].
По данным другого рандомизированного двойного слепого сравнительного исследования, S.M. Lesko et al. показывают безопасность приема ибупрофена в качестве жаропонижающего средства у детей с астмой в анамнезе. В исследование были включены 1879 детей с астмой, у которых не было ранее выявлено чувствительности к ацетилсалициловой кислоте или другим НПВП. Результаты исследования показали, что по сравнению с парацетамолом при приеме ибупрофена риск развития симптомов астмы меньше. Предположительный механизм может быть связан с тем, что ибупрофен подавляет активность Т-хелперов 2-го типа, которая имеет значение в патогенезе обострений атопической бронхиальной астмы. Эти данные свидетельствуют об относительной безопасности применения ибупрофена у детей с бронхиальной астмой [17].
Ибупрофен обладает двойным антипиретическим эффектом – центральным и периферическим. Центральное действие заключается в блокировании ЦОГ в ЦНС и соответственно угнетении центров боли и терморегуляции. Механизм периферического жаропонижающего действия ибупрофена обусловлен блокадой образования простагландинов в различных тканях. Это приводит к снижению активности воспаления и нормализации температуры тела. Помимо жаропонижающего эффекта препарат оказывает обезболивающее и противовоспалительное действие.
В научных исследованиях показан более выраженный и длительный жаропонижающий эффект ибупрофена по сравнению с сопоставимыми дозами других НПВП [18, 19]. Проведены также научные исследования, в которых доказаны хорошая переносимость и высокая безопасность ибупрофена [20–22]. В исследовании, проведенном D. Kanabar et al. (2007), доказана высокая безопасность применения ибупрофена в сравнении с безопасностью парацетамола у детей, предрасположенных к бронхиальной астме [23].
В 2010 г. С.А. Pierce и В. Voss представили данные обзора публикаций о 85 научных исследованиях (до 2009 г.), в которых проводилось сравнение эффективности и безопасности применения ибупрофена и парацетамола у взрослых и детей. Благодаря такому большому числу проанализированных данных авторам обзора удалось подвергнуть информацию качественной статистической обработке и получить достоверные результаты. По итогам проведенного анализа авторы сделали выводы о том, что ибупрофен более эффективен, чем парацетамол в лечении боли и лихорадки у взрослых и детей. В отношении безопасности статистически значимой разницы не выявлено – оба препарата показали себя безопасными в равной степени [24].
Помимо анальгетического, жаропонижающего и противовоспалительного эффекта некоторые исследователи в настоящее время указывают и на другие, ранее неизвестные, свойства ибупрофена. Так, в своем исследовании А.А. Al-Janabi (2010) показал in vitro потенциальное антибактериальное действие ибупрофена на изолированные штаммы бактерий, что может свидетельствовать о его роли в повышении неспецифической резистентности организма [25].
Таким образом, учитывая высокую частоту развития лихорадки у детей, для выявления ее причины, а также для правильного подбора жаропонижающих средств крайне важно на основе знаний о патогенезе, клинических вариантах лихорадки, механизмах терморегуляции сделать вывод о наиболее вероятной причине повышения температуры тела и необходимой тактике ведения лихорадящего ребенка. Особую осторожность необходимо проявлять при назначении жаропонижающих средств детям, страдающим аллергическими заболеваниями, в т. ч. бронхиальной астмой. На сегодняшний день среди всех НПВП доказана безопасность применения с жаропонижающей целью ибупрофена в отношении риска развития аллергических заболеваний и бронхиальной астмы у детей.



Только для зарегистрированных пользователей
Отек Квинке: причины, симптомы, лечение
Аллергическая реакция может проявиться в виде легкой сыпи или иметь более тяжелые последствия, которые угрожают жизни человека. Если аллергия проявляется в виде локального болезненного отека, ее называют гигантской крапивницей, или отеком Квинке. Это состояние требует срочной медицинской помощи, которую необходимо оказать еще до приезда врача.
Что такое отек Квинке
Немецкий Генрих Иренеус Квинке (Heinrich Irenaeus Quincke) впервые дал полное описание заболевания и предположил причины его возникновения в 1882 году, за что ангиоотек назвали в его честь.
Отек Квинке, или ангионевротический отек – это острая воспалительная реакция организма, которая возникает локально в коже и подкожной клетчатке. По механизму появления схожа с крапивницей, отличие только в более глубоком поражении тканей.
Аллергические реакции – это один из вариантов ответа иммунной системы на чужеродные белки. В них принимают участие тучные клетки – один из типов лейкоцитов, которые способны соединяться с белками-иммуноглобулинами Ig E. Это приводит к каскадному выбросу биологически активных веществ – медиаторов воспаления. К ним относятся гистамин, простагландины, брадикинин и многие другие. Эти вещества увеличивают проницаемость сосудов, снижают их тонус, изменяют водно-солевой баланс.
Особенность тучных клеток в том, что они не находятся постоянно в крови, как остальные лейкоциты, а локализуются в тканях:
Поэтому отек Квинке имеет специфические проявления и наблюдается только на коже и в местах с наиболее выраженной клетчаткой.
Усиление проницаемости сосудов, которую вызывают эти вещества, приводит к выходу из сосудов жидкой части крови. Она пропитывает локальную область, что внешне проявляется распуханием мягких тканей. Потери жидкости могут быть значительными, в сосудистом русле уменьшается объем крови. От этого страдает работа сердца, появляются нарушения ритма. У взрослых с предрасположенностью к сердечным патологиям могут быть смертельные последствия.
Симптомы отека Квинке
Воспаление Квинке возникает стремительно. Это ответ на прямой контакт с аллергеном, который развивается через 15-30 минут после попадания чужеродных веществ в организм. Отечность распространяется на части тела, которые содержат большое количество клетчатки. Чаще всего это:
Отечность кожи не сопровождается изменением ее цвета, часто она остается бледно-розовой. Но иногда аллергия сопровождается признаками крапивницы. В этом состоянии кожные покровы начинают зудеть, краснеют.
Для классического ангиоотека, который сопровождается нарушением распределения жидкости, характерны неровные контуры. Наощупь ткани плотные, при надавливании на них не проявляется ямка. В отличие от крапивницы, верхние слои кожи не вовлекаются в процесс. Поэтому зуд не характерен для этого заболевания.
Симптомы отека Квинке зависят от его локализации. Если в аллергическую реакцию вовлечена слизистая оболочка рта, горло и гортань, то появляется осиплость голоса. При отсутствии медицинской помощи патологические признаки утяжеляются, сначала затрудняется глотание, а затем и дыхание. Позже отекают бронхи, появляются признаки асфиксии, или удушья.
Аллергическое воспаление часто поражает только пищеварительный тракт. Признаки патологии в этом случае будут имитировать хирургические патологии брюшной полости. Появляется острая боль в животе, внезапное нарушение пищеварения, понос или рвота. Иногда в кале появляются примеси крови, слизь, поэтому заболевание не выглядит как аллергия.
В некоторых случаях отек Квинке появляется на тыльной стороне кистей рук. Они выглядят опухшими, при касании плотные.
Возникновение ангиоотеков на лице опасно для жизни. Неравномерное распределение жидкости может привести к ее пропитыванию мозговых оболочек. В этом случае появляются менингеальные симптомы:
Отек Квинке может развиваться на половых органах. У женщин поражаются половые губы, у мужчин отечность распространяется на мошонку. Зуд при этом обычно отсутствует. Для профилактики этого состояния иногда требуется отказаться от латексных презервативов.
Первая помощь при отеке Квинке
Чтобы снизить вероятность тяжелых осложнений, до приезда скорой помощи нужно самостоятельно оказать первую помощь. Если известно, что причиной воспалительной реакции стал какой-то аллерген, необходимо постараться устранить его. Это возможно, если произошел контакт с кожей.
Если проявление болезни началось после укуса насекомого, животного, необходимо на это место наложить давящую повязку. Она уменьшит приток и отток крови, что позволит снизить всасывание опасного вещества в кровь. Аналогично поступают, если аллергия развивается после внутримышечной инъекции. Врачи советуют на место укола положить холод, чтобы вызвать спазм сосудов и не дать всосаться лекарству.
Если реакция развилась после контакта с неизвестным растением, насекомым, после принятого лекарственного препарата, можно сделать его фото. Это поможет врачу установить причину патологии.
При затрудненном дыхании из-за отека горла, необходимо расстегнуть одежду, чтобы не ограничивать дыхательные движения легких. В помещении нужно открыть окна, чтобы обеспечить приток свежего воздуха.
Ребенок, у которого появилась аллергия в виде отека Квинке, обычно находится в возбужденном состоянии, испуган. Чтобы воспаление и отек гортани не начал развиваться стремительно из-за плача и крика, нужно постараться его успокоить. У маленького ребенка опасность представляет ларингоспазм, который еще больше ухудшает дыхание и очень опасен в возрасте до года.
Самостоятельно принимать лекарственные препараты от аллергии нельзя по нескольким причинам. Всасывание таблеток из пищеварительного тракта может замедлиться из-за воспалительного отека слизистой оболочки желудка и кишечника. Поэтому оно окажется неэффективным. А скорой помощи должен подобрать дозу препарата для лечения аллергии с учетом уже использованного лекарства.
Если причина аллергической реакции – пища или другие вещества, принятые внутрь, можно замедлить их всасывание из желудка и кишечника при помощи сорбентов. Ребенку можно растворить пакетик Смекты, порошок Полисорба, а взрослому выпить несколько таблеток активированного угля. При затрудненном глотании и спазме гортани лучше тоже использовать растворимые порошки.
При некоторых формах отека Квинке распознать симптомы заболевания тяжело, оно развивается медленно в течение нескольких часов или дней. В этом случае локальная отечность – это повод как можно раньше обратиться к врачу.
Причины возникновения
Чтобы эффективно лечить отек Квинке и предупредить его повторение, необходимо обнаружить причину патологии. У ребенка острая аллергическая реакция чаще всего возникает на определенный продукт. Это может быть яичный белок, орехи, шоколад, рыба, мед, цитрусовые. Иногда заболевание возникает не на сам продукт, а на содержащиеся в нем дополнительные вещества. Например, при аллергии на курицу могут быть виноваты антибиотики, которыми ее лечили на птицефабрике. Пища, которая содержит большое количество искусственных ароматизаторов, красителей и других химических добавок, чаще вызывает воспалительный ответ.
Отек Квинке, как и другие аллергические реакции, проявляется при повторном контакте с аллергеном. Поэтому в первый раз употребление в пищу определенных продуктов из группы риска не приведет к появлению симптомов.
Другими причинами отека Квинке могут быть:
Воспаление может проявиться на латекс, который используется для медицинских перчаток, презервативов, внутривенных катетеров.
Ангионевротический отек вызывают некоторые биологически активные добавки, средства народной медицины, которые содержат растительные аллергены, продукты пчеловодства, яды насекомых. Для людей, у которых была аллергическая реакция на мед, опасно использовать и другие компоненты, полученные от пчел.
Особенность отека Квинке, связанного с аллергической реакцией в том, что он не зависит от дозы поступившего аллергена.
Среди причин ангиоотека – неаллергические реакции. Существует наследственное заболевание, которое связано с недостатком белков системы комплемента. В норме они участвуют в иммунных реакциях. Если в организме дефицит или имеется дефект синтеза ингибина С1, сдерживающего воспалительный ответ, то периодические появляются признаки патологии, которая выглядит как отек Квинке. Но отличие в скорости развития заболевания, часто на это уходит несколько дней и невозможно установить связь с определенным аллергеном.
Если причина патологии – наследственность, симптомы заболевания проявляются сглаженно, никогда не присоединяется крапивница, нет кожного зуда и бронхоспазма. Но риск тяжелого отека горла, который приводит к смерти, сохраняется. Кожа и подкожная клетчатка способна самостоятельно вернуться к исходному состоянию через 2-3 дня после появления первых признаков болезни. Это связано с постепенным истощением белков системы комплемента.
У людей старшего возраста причиной отека Квинке в 30% случаев являются препараты из группы ингибиторов АПФ. Их назначают для лечения сердечной недостаточности, гипертонии и других сердечно-сосудистых патологий. Побочны эффект ингибиторов АПФ – повышение уровня брадикинина, который является одним из медиаторов воспаления. Это происходит с разной скоростью, иногда через несколько месяцев после начала терапии, а иногда через много лет.
Классификация
Отек Квинке у 80% пациентов связан с аллергической реакцией на чужеродные вещества. Но в практике врачей встречаются и другие формы этого заболевания. В зависимости от продолжительности симптомов выделяют два типа:
Отдельно выделяют идиопатический ангионевротический отек. Он появляется внезапно, определить связь с аллергеном лабораторным путем невозможно. Такой тип заболевания имеет хроническое течение и часто рецидивирует.
Отек Квинке бывает наследственный и приобретенный. В первом случае это хроническое заболевание, развитие которого тяжело предугадать. Оно может проявиться уже в раннем возрасте. Симптомы часто усиливаются в стрессовых ситуациях. Исследования показывают, что это провоцирующими факторами могут выступать:
Иногда в качестве провоцирующего фактора выступают небольшие травмы в ротовой полости при лечении зубов, пирсинге языка.
Приобретенный отек Квинке развивается при состояниях, которые приводят к нехватке белка-ингибина С1. Этот процесс активируется у пациентов, которые лечатся препаратами из группы ингибиторов АПФ. Подавление белка происходит при неопластических заболеваниях – В-клеточной лимфоме, патологии иммунных комплексов. При аутоиммунном заболевании патологии иммунных комплексов к ингибину белка С1 вырабатываются антитела, которые блокируют его функции. Похожий процесс наблюдается при аутоиммунных заболеваниях – системной красной волчанке, дерматомиозите.
Приобретенный отек Квинке проявляется в пожилом возрасте, когда у человека большое количество сопутствующих патологий.
Лечение и профилактика
Для лечения отека Квинке необходимо вызвать скорую помощь. Врач купирует выраженные симптомы, но при тяжелом состоянии, развитии бронхоспазма, подозрении на отек мозга или внутренних органов необходимо лечение в соответствующих отделениях больницы.
Если удалось по внешним симптомам распознать ангионевротический отек, его лечат антигистаминными препаратами. Наиболее эффективны Димедрол, Супрастин, Тавегил. Чтобы быстро купировать аллергическую реакцию, лекарства вводят внутримышечно.
Детям с тяжелым течение м генерализованной крапивницы или острым отеком Квинке для предупреждения стеноза гортани и других тяжелых осложнений противоаллергические средства разводят в изотоническом растворе по специальной схеме и вводят внутривенно.
При недостаточной эффективности лечения, используют гормоны. Глюкокортикоиды быстро тормозят иммунную реакцию и могут применяться у пациентов любого возраста. В критической ситуации для спасения жизни применят раствор адреналина.
Если у пациента не исчезает стеноз гортани, он продолжает задыхаться, чтобы этого не произошло, бригада скорой помощи экстренно проводит интубацию трахеи и доставляет пациента в больницу.
Лечить острый отек Квинке необходимо и после купирования симптомов. Врач назначит противоаллергические препараты в таблетках, которые необходимо принимать самостоятельно, специальную гипоаллергенную диету. Она исключает употребление продуктов, которые потенциально способны вызвать аллергию.
После нормализации состояния необходимо определить, что стало причиной патологии. Для этого ведут пищевой дневник. Его заполняют ежедневно через несколько часов после еды. На период изучения питания еда должна быть однообразной. В рацион раз в несколько дней вводят продукт, который предположительно мог вызвать аллергию. Если через 1-2 часа состояние не изменилось, считают, что это не причина патологии. Этот процесс повторяют, пока не изучат все опасные продукты.
Для выявления аллергии на различные вещества существуют специальные аллергопробы. Их проводят в период после стихания всех симптомов. Они помогают точно определить тип вещества, которое вызвало ангиоотек.
Профилактика отека Квинке заключается в полном исключении контактов с веществами, вызывающими развитие аллергии. Если причиной стал лекарственный препарат, средство для анестезии, необходимо запомнить его название. Иначе последующее лечение зубов или несложная операция на мягких тканях может закончиться плачевно.
Если узнать причину ангиоотека не удалось, а симптомы периодически повторяются, для профилактики необходимо всегда носить при себе антигистаминные препараты.
Ковалева Надежда Владимировна, врач-терапевт медицинских кабинетов 36,6.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ








